Наследственные и средовые факторы болезни альцгеймера
Болезнь Альцгеймера (деменция альцгеймеровского типа) –это наиболее распространенная форма первичных дегенеративных деменций позднего возраста, которая характеризуется постепенным малозаметным началом в пресенильном или старческом возрасте, неуклонным прогрессированием расстройств памяти и высших корковых функций вплоть до тотального распада интеллекта и психической деятельности в целом, а также типичным набором нейропатологических признаков.
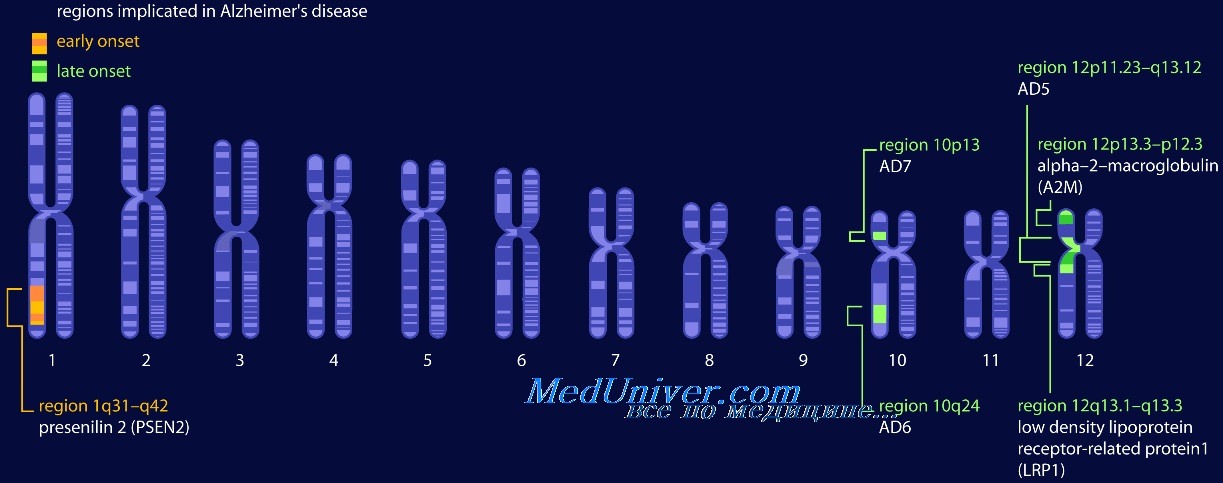
Известны три гена, мутации которых в основном позволяют объяснить происхождение редкой ранней формы, однако распространенная форма болезни Альцгеймера пока не укладывается в рамки исключительно генетической модели. Наиболее выраженным генетическим фактором риска на данный момент считается APOE, но вариации этого гена ассоциированы лишь с некоторыми случаями болезни.
Менее 10 % случаев болезни в возрасте до 60 лет связаны с аутосомно-доминантными (семейными) мутациями, которые в общем массиве составляют менее 0.01 %. Мутации обнаружены в генах APP, пресенилина 1 и пресенилина 2, большинство из них усиливают синтез малого белка Abeta42, основного компонента сенильных бляшек.
В роду большинства больных не отмечается предрасположенности к заболеванию, однако гены могут отчасти обуславливать риск. Самый известный генетический фактор риска — наследуемая аллель E4 гена APOE, с которой может быть связано до половины случаев поздней спорадической болезни Альцгеймера. Генетики сходятся в мнении о том, что многие другие гены могут в какой-то степени способствовать либо препятствовать развитию поздней болезни Альцгеймера. Всего на ассоциацию с этим распространенным типом болезни проверено более 400 генов. Один из недавних примеров — вариация гена RELN, связанная с повышенной заболеваемостью у женщин.
В 79% случаев болезнь Альцгеймера обусловлена наследственностью, сообщает журнал Archives of General Psychiatry. Широкомасштабное исследование с использованием так называемого близнецового метода было проведено учеными из Университета Южной Калифорнии. Близнецовый метод применяется для выяснения степени наследственной обусловленности исследуемых признаков. Изучаются как однояйцевые, так и разнояйцевые близнецы. Однояйцевые близнецы генетически идентичны, поэтому различия, которые возникают у них, связаны с влиянием внешней среды. Разнояйцевые близнецы сходны между собой не более чем братья и сестры, рожденные в разное время.
Подавляющее большинство случаев болезни Альцгеймера возникает не в результате вызывающих заболевание мутаций в единственном гене. В этих случаях наследственность проявляется не по установленным закономерностям Менделя, а, по-видимому, отражает присутствие нескольких различных генетических факторов риска вместе со средовыми.
Большинство широко освещаемых достижений в генетике болезни Альцгеймера касаются очень редко встречающихся семей с аутосомно-доминантными формами заболевания, так называемой родословной семейной болезни Альцгеймера, которая поражает 50% каждого поколения независимо от пола обычно в начале второй половины жизни
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Болезнь Альцгеймера — наиболее распространённая форма деменции, неизлечимое нейродегенеративное заболевание, впервые описанное в 1906 году немецким психиатром Алоисом Альцгеймером. Как правило, она обнаруживается у людей старше 65 лет, но существует и ранняя болезнь Альцгеймера — редкая форма заболевания. Общемировая заболеваемость на 2006 год оценивалась в 26,6 млн. человек, а к 2050 году число больных может вырасти вчетверо. У каждого человека болезнь протекает по-своему, но при этом наблюдается ряд общих симптомов. Первые заметные проявления обычно по ошибке связывают с преклонным возрастом или объясняют влиянием стресса.
Наиболее часто на ранних стадиях распознаётся расстройство памяти. Этот симптом может проявляться, например, неспособностью вспомнить недавно заученную информацию. При обращении к врачу и подозрении на болезнь Альцгеймера для уточнения диагноза обычно анализируют поведение, проводят серию когнитивных тестов, если возможно, проводится магнитно-резонансная томография (МРТ).
С развитием болезни проявляются такие симптомы, как спутанность, раздражительность и агрессивность, колебания настроения, нарушается способность говорить и понимать сказанное (афазия), происходит потеря долговременной памяти и общее самоустранение больного от дел по мере затухания сознания. Постепенная потеря функций организма ведёт к смерти.
Индивидуальный прогноз затруднён из-за вариаций в длительности течения болезни, которая может развиваться подспудно на протяжении длительного времени, прежде чем станут заметны симптомы и будет поставлен диагноз. Средняя продолжительность жизни после установления диагноза составляет около семи лет, менее 3% больных живут более четырнадцати лет.
В настоящее время не достигнуто полного понимания причин и хода болезни Альцгеймера. Исследования говорят об ассоциации болезни с накоплением бляшек и нейрофибриллярных клубков в тканях мозга (рис. 8.1).

Рисунок 8.1. Схематичное изображение нормальной нервной клетки (справа) и клетки, поражённой болезнью Альцгеймера (слева)
Современные методы терапии лишь несколько смягчают симптомы, но пока не позволяют ни остановить, ни замедлить развитие заболевания. В 2012 году США прекратили поиски лекарства от болезни Альцгеймера. Две американские компании прекратили разработку некогда перспективного препарата для облегчения последствий потери памяти при болезни Альцгеймера после двух клинических исследований, в ходе которых средство не смогло помочь больным. Исследователи сообщили, что положительная динамика заболевания у пациентов в лёгкой или ранней стадии болезни Альцгеймера не отличалась от таковой в контрольной группе пациентов, которым давали плацебо.
Как для предупреждения, так и для борьбы с болезнью часто рекомендуют заниматься физическими упражнениями, стимулировать мышление и придерживаться сбалансированной диеты. Поскольку заболеваемость растёт с возрастом, необходимо непременно учитывать средний возраст населения в исследуемой местности. В США по состоянию на 2000 год около 1,6% населения, как в целом, так и в группе 65-74 лет, имели болезнь Альцгеймера. В группе 75-84 лет этот показатель составлял уже 19%, а среди граждан, чей возраст превысил 84 года, распространённость болезни составляла 42%. В менее развитых странах распространённость болезни ниже.
Этапами развития болезни Альцгеймера считаются:
- 1) предеменция;
- 2) ранняя деменция;
- 3) умеренная деменция;
- 4) тяжёлая деменция.
Первые симптомы предеменции часто путают с проявлениями старения или реакцией на стресс. Наиболее ранние когнитивные затруднения выявляются у некоторых людей при детальном нейрокогнитивном тестировании за восемь лет до постановки диагноза. Эти изначальные симптомы могут отражаться на выполнении самых сложных повседневных задач. Наиболее заметно расстройство памяти, проявляющееся в затруднении при попытке вспомнить недавно заученные факты и в неспособности усвоить новую информацию.
Малозаметными остаются проблемы исполнительных функций: сосредоточенности, планирования, когнитивной гибкости и абстрактного мышления — либо нарушение семантической памяти (память о значении слов, о взаимоотношении концепций), которые также могут быть симптомом ранних стадий болезни Альцгеймера. На этой стадии может отмечаться апатия, которая остаётся самым устойчивым нейропсихиатрическим симптомом на всём протяжении заболевания.
На этапе ранней деменции при болезни Альцгеймера прогрессирующее снижение памяти и агнозия рано или поздно ведут к подтверждению диагноза. У небольшого числа пациентов при этом на первый план выступают не расстройства памяти, а нарушения речи, исполнительных функций, восприятия либо двигательные нарушения (апраксия).
Болезнь по-разному отражается на различных аспектах памяти. Старые воспоминания о собственной жизни (эпизодическая память), давно заученные факты (семантическая память), имплицитная память (неосознанная "память тела" о последовательности действий, например, о том, как использовать столовые приборы) в меньшей степени подвержены расстройству по сравнению с новыми фактами или воспоминаниями.
Афазия в основном характеризуется оскудением словарного запаса и сниженной беглостью речи, что в целом ослабляет способность к словесному и письменному выражению мыслей. На этой стадии болезни человек обычно способен адекватно оперировать простыми понятиями при речевом общении. При рисовании, письме, надевании одежды и других задачах с использованием тонкой моторики человек может казаться неловким из-за определённых проблем с координацией и планированием движений. По мере развития болезни ему могут потребоваться помощь или присмотр при попытке провести манипуляции, требующие когнитивных усилий.
Умеренная деменция характеризуется снижением способности к независимым действиям из-за прогрессирующего ухудшения состояния. Расстройства речи становятся очевидными, также идёт потеря навыков чтения и письма. Со временем всё более нарушается координация при выполнении сложных последовательностей движений, что снижает способность человека справляться с большинством повседневных задач.
На этом этапе усиливаются проблемы с памятью, больной может не узнавать близких родственников. Прежде нетронутая долговременная память также нарушается и отклонения в поведении становятся более заметными. Обычными являются такие нейропсихиатрические проявления, как бродяжничество, раздражительность и эмоциональная лабильность, проявляющаяся в плаче, спонтанной агрессии, в сопротивлении помощи и уходу. Может развиться недержание мочи. У родственников больного и ухаживающих за ним лиц эти симптомы вызывают стресс, который может быть смягчён перемещением пациента из-под домашнего присмотра в стационарное заведение.
На последней стадии болезни Альцгеймера — тяжёлой деменции — пациент полностью зависит от посторонней помощи. Владение языком сокращается до использования единичных фраз и даже отдельных слов и в итоге речь полностью теряется. Несмотря на утрату вербальных навыков, пациенты часто способны понимать и отвечать взаимностью на эмоциональные обращения к ним. Хотя на этом этапе всё ещё могут быть проявления агрессии, гораздо чаще состояние больного характеризуется апатией и истощением, и с какого-то момента он не в состоянии осуществить даже самое простое действие без чужой помощи. Смерть наступает обычно вследствие стороннего фактора.
В 1991 году была предложена "амилоидная гипотеза" заболевания, согласно которой базовой причиной заболевания являются отложения бета-амилоида. Ген, кодирующий белок (АРР), из которого образуется бета-амилоид, расположен на 21-й хромосоме. Интересным фактом в поддержку амилоидной гипотезы является то, что практически у всех доживших до 40 лет людей, страдающих синдромом Дауна (дополнительная копия 21-й хромосомы либо её участка), обнаруживается Альцгеймер. На сегодняшний день найдены гены на 1, 14, 21-й хромосомах, ответственные за развитие заболевания.
Средовые факторы, прежде всего травмы, повышают риск развития заболевания. Интеллектуальная деятельность, наоборот, понижает риск и скорость течения заболевания.
Болезнь Альцгеймера поражает многих людей, не минуя знаменитостей, в том числе таких известных, как бывший президент США Рональд Рейган и ирландская писательница Айрис Мёрдок, премьер-министр Великобритании Маргарет Тэтчер. Болезнь Альцгеймера также отражена в фильмах, в их числе "Айрис" (2001); "Дневник памяти"; "Время помнить" ("Старательная резинка в моей голове") (2004); "Танматра" (2005); "Память о завтрашнем дне" (2006) по одноимённому роману Хироси Огивара; "Железная леди" (2011), "Развод Надера и Симин" (2011) и др.
До недавних пор биохимические механизмы, лежащие в основе почти всех нейродегенеративных болезней с началом во взрослом возрасте, были полностью неясными. Одно из наиболее частых таких заболеваний — болезнь Альцгеймера. Болезнь Альцгеймера обычно проявляется на шестом-девятом десятке лет, но есть моногенные формы, часто дебютирующие раньше, иногда даже на третьем десятилетии жизни.
Клинические проявления болезни Альцгеймера характеризуются прогрессирующим ухудшением памяти и высших корковых функций, например аргументации, а также поведенческими изменениями. Эти аномалии отражают вырождение нейронов в специфических областях коры мозга и гиппокампе.
Болезнь Альцгеймера поражает около 1,4% лиц в развитых странах и вызывает за год только в Соединенных Штатах 100 000 смертей.
Родственники пациентов с болезнью Альцгеймера первой степени родства имеют 38% риска развития болезни к 85-летнему возрасту. Следовательно, оказывается, что большинство случаев с семейным накоплением имеет сложный генетический вклад. Этот вклад может создаваться одним или более независимо действующих неполно пенетрантных генов, несколькими взаимодействующими генами или некоторой комбинацией генетических и средовых факторов.
От 7 до 10% пациентов имеют моногенную высокопенетрантную форму болезни Альцгеймера, наследуемую по аутосомно-доминантному типу. В 1990-е годы обнаружено четыре гена, связанных с болезнью Альцгеймера. Мутации в трех из них, кодирующих бета-АРР, пресенилин 1 и пресенилин 2, ведут к аутосомно-доминантной болезни Альцгеймера. Четвертый ген, АРОЕ, кодирует АроЕ, белковый компонент нескольких плазменных липопротеинов.
Мутации в АРОЕ не связаны с моногенными формами болезни Альцгеймера. Аллель е4 АРОЕ несколько увеличивает восприимчивость к несемейной болезни Альцгеймера и влияет на возраст начала, по крайней мере, при некоторых моногенных формах.
Наиболее важные патологические аномалии при болезни Альцгеймера — накопление в мозге двух фибриллярных белков, А-бета и белка тау. Пептид А-бета образуется из большего белка бета-АРР и обнаруживается во внеклеточном амилоиде или сенильных бляшках во внеклеточном пространстве мозга при болезни Альцгеймера.
Амилоидные бляшки, кроме пептида А-бета, содержат и другие белки, особенно АроЕ. Тау-белок — микротубулярный, обильно экспрессирующий в нейронах мозга. Гиперфосфорилированные формы тау-белка формируют нейрофибриллярные клубки, обнаруживаемые при болезни Альцгеймера, в отличие от внеклеточных амилоидных бляшек, внутри нейронов.
Тау-белок в норме обеспечивает сборку и устойчивость микротрубочек, эта функция уменьшается при фосфорилировании. Хотя образование клубков нейрофибрилл оказалось одной из причин гибели нейронов при болезни Альцгеймера, мутации в гене тау-белка связаны не с болезнью Альцгеймера, а с другим аутосомно-доминантным заболеванием, лобновисочной деменцией.
Бета-АРР — трансмембранный белок, подвергающийся трем различным видам протеолиза, в зависимости от относительной активности трех разных протеаз: а- и бета-секретаз — поверхностных клеточных протеаз; и у-секретазы — атипичной протеазы, расщепляющей мембранные белки в трансмембранных областях. Преобладающая судьба приблизительно 90% бета-АРР — расщепление а-секретазой, что предотвращает образование А-бета-пептида, так как а-секретаза расщепляет белок внутри него.
Оставшиеся приблизительно 10% бета-АРР расщепляются бета- и у-секретазами, формируя или нетоксичный пептид А-бета-40, или пептид А-бета-42, обладающий нейротоксичностью. Пептид А-бета-42 считают нейротоксичным, поскольку он более склонен к формированию нейрофибрилл, чем его аналог А-бета-40, признак, делающий болезнь Альцгеймера конформационной болезнью, подобно недостаточности а1-антитрипсина.

В норме образуется небольшое количество пептида А-бета-42; факторы, определяющие, будет ли белок расщепляться у-секретазой с образованием А-бета-40 или А-бета-42, не определены. При моногенной болезни Альцгеймера вследствие миссенс-замен в гене, кодирующем бета-АРР, тем не менее, несколько мутаций в гене бета-АРР избирательно увеличивают образование пептида А-бета-42. Это увеличение приводит к накоплению нейротоксичного А-бета-42 — основе патогенеза всех форм болезни Алыдгеймера, как моногенных так и спорадических.
Эта модель подтверждается тем, что пациенты с синдрома Дауна, имеющие три копии гена бета-АРР (расположенного в хромосоме 21), обычно имеют нейропатологические изменения болезни Альцгеймера уже в 40-летнем возрасте. Кроме того, мутации в генах пресенилина 1 и 2 также ведут к повышенному образованию А-бета-42. Примечательно, что в сыворотке больных с мутациями в генах бета-АРР, пресенилина 1 и 2 количество нейротоксичного пептида А-бета-42 повышается, и в культивируемых клетках экспрессия мутантных генов бета-АРР, пресенилина 1 и 2 увеличивает относительное образование пептида А-бета-42 в 2-10 раз.
Гены, кодирующие пресенилин 1 и пресенилин 2, обнаружены стратегией позиционного клонирования в семьях с аутосомно-доминантной формой болезни Альцгеймера. Пресенилин 1 необходим для расщепления у-секретазой производных бета-АРР. На самом деле, существуют подтверждения того, что пресенилин 1 — важный белковый кофактор у-секретазы.
Мутации в пресенилине 1 связаны с болезнью Альцгеймера через до сих пор неясный механизм, увеличивающий образование пептида А-бета-42. Белок пресенилин 2 имеет на 60% идентичную последовательность аминокислот с пресенилином 1, что указывает на их общие функции. Основное различие между мутациями в гене пресенилина 1 и 2 в том, что возраст начала во втором случае более вариабелен (пресенилин 1 — от 35 до 60 лет; пресенилин 2 — от 40 до 85 лет), в одной семье бессимптомный восьмидесятилетний носитель мутации в гене пресенилина 2 передал болезнь своему потомству. Эта разница частично зависит от числа е4 аллелей АРОЕ у носителей мутации в гене пресенилина 2; два е4 аллеля приводят к более раннему возрасту начала, чем один аллель, также обусловливающий более раннее начало по сравнению с другими аллелями АРОЕ.
Один аллель гена АРОЕ, е4 аллель, — основной фактор риска развития болезни Альцгеймера. Роль АРОЕ как основного локуса восприимчивости к болезни Альцгеймера была доказана четырьмя независимыми способами: анализом сцепления в семьях с накоплением болезни Альцгеймера с поздним началом, сильной ассоциацией аллеля е4 с болезнью Альцгеймера по сравнению с группой контроля, открытием того, что белок АроЕ — компонент амилоидных бляшек при болезни Альцгеймера, и обнаружением факта, что АроЕ связан с пептидом А-бета.
Белок АроЕ имеет три частых формы, кодируемые соответствующими аллелями АРОЕ. Аллель е4 значительно преобладает среди пациентов с болезнью Альцгеймера (40% по сравнению с 15% в общей популяции) и связан с ранним началом болезни (для гомозигот по аллелю е4 возраст начала болезни Альцгеймера на 10-15 лет меньше, чем в общей популяции). Кроме того, отношение между аллелем е4 и болезнью дозозависимое; две копии е4 связаны с более ранним началом (средний возраст начала до 70 лет), чем одна копия (средний возраст начала после 70 лет). В отличие от этого, е2 аллель имеет защитный эффект и соответственно чаще встречается у пожилых, незатронутых болезнью Альцгеймера.
Механизмы, лежащие в основе данных эффектов, неизвестны, но полиморфные варианты АроЕ могут влиять на процессинг бета-АРР и плотность амилоидных отложений в мозге пациентов с болезнью Альцгеймера. Например, мыши без АроЕ имеют выраженное снижение депонирования пептида А-бета, получаемого из мутантного гена бета-АРР, связанного с семейной формой болезни Альцгеймера. Предполагают и другие механизмы, например измененный ответ на повреждение, так как ген АРОЕ управляется в мозге в процессе повреждения и восстановления. Важно иметь в виду, что е4 аллель АроЕ неоднозначно связан с повышенным риском болезни Альцгеймера. Таким образом, носители аллелей е4 имеют плохие неврологические результаты после черепно-мозговых травм, инсультов и других неврологических нарушений.
Хотя носители е4 аллеля АРОЕ имеют четко повышенный риск развития болезни Альцгеймера, к настоящему времени скрининг на присутствие этого аллеля у здоровых индивидуумов нецелесообразен; такое тестирование имеет высокие цифры ложноположительных и ложноотрицательных ответов и приводит к неопределенным оценкам риска болезни Альцгеймера.
Другие гены болезни Альцгеймера. Статистический анализ показывает, что риск болезни Альцгеймера могут значительно изменять еще 4-8 генов. Сущность их неясна. Кроме того, исследования типа случай-контроль при болезни Альцгеймера указывают на длинный список возможных генов (>100), но лишь несколько из них получили подтверждение при повторном анализе, и их роль в генетическом определении риска при болезни Альцгеймера остается неизвестной.
Роль гена аполипопротеина E (APOE) в развитии болезни Альцгеймера сейчас изучается крайне интенсивно. Учёные, например, уже знают, что наличие одной копии варианта APOE4 увеличивает риск заболевания в 2—3 раза, а двух копий — в 12 раз.
В норме ген APOE управляет синтезом белка с тем же названием. Затем полученный белок соединяется с жирами, формируя липопротеины. Последние, в свою очередь, помогают транспортировать холестерин по кровеносной системе и управляют его уровнем.
Однако генетический вариант APOE4 опасен для мозга. В нескольких исследованиях было показано, что он увеличивает риск формирования токсичных амилоидных белков и токсичного же тау-протеина.
Группа учёных из Институтов Глэдстоун (Gladstone Institutes) в Сан-Франциско решила выяснить, как именно генетический вариант APOE4 участвует в развитии болезни Альцгеймера. Результаты работы опубликованы в издании Nature Medicine.
Исследователи задались вопросом, в чём заключается небольшое, но критически важное различие между генетическими вариантами APOE3 и APOE4. Теряет ли белок, синтезируемый при участии APOE4, свои функции? Или дело в том, что сравнительно большие количества APOE4 обладают токсическим эффектом?
По словам ведущего автора работы, доктора Ядуна Хуана (Yadong Huang), профессора неврологии и патологии в Калифорнийском университете в Сан-Франциско (University of California, San Francisco), поиски ответов на эти вопросы крайне важны: «Это важно в фундаментальном плане, — объясняет профессор, — поскольку влияет на подход к лечению. Если повреждения вызываются нарушениями функционирования белка, можно повысить уровень последнего, чтобы восстановить нормальную жизнедеятельность.
В рамках новой работы учёные смоделировали заболевание в культуре человеческих клеток, впервые изучив влияние APOE4 на клетки мозга человека.
Применив технологию стволовых клеток к клеткам кожи пациентов с болезнью Альцгеймера, являвшихся носителями двух копий гена APOE4, доктор Хуан и его коллеги создали нейроны. Аналогичные манипуляции были проведены с клетками кожи здоровых людей-носителей двух копий гена APOE3.
В нейронах мышей активизации синтеза бета-амилоида не наблюдается, и это может объяснить несоответствия в эффективности одних и тех же препаратов, вводимых людям и мышам. Эта информация крайне важна для будущей разработки препаратов.
На следующем этапе работы доктор Хуан и его коллеги решили выяснить, вызывается ли заболевание утратой белка APOE3 или накоплением белка APOE4.
Для этого исследователи сравнили нейроны, не вырабатывавшие ни APOE3, ни APOE4 с клетками, в которые вводился APOE4. Первые продолжали нормально функционировать, в то время добавление APOE4 приводило к появлению нарушений, характерных для болезни Альцгеймера. Этот эксперимент подтвердил гипотезу, согласно которой причиной развития болезни является присутствие белка APOE4.
Возможно, в будущем этот подход станет применяться для лечения пациентов с болезнью Альцгеймера, являющихся носителями гена APOE4.

Этиология и патогенез болезнь Альцгеймера еще полностью не изучены. Научные исследования подтверждают генетическую природу этого заболевания в 70% случаев, в остальных 30% она остается неизвестной. Это означает, что могут существовать другие причины ― факторы внешней среды или же генные мутации, еще не обнаруженные учеными.
Анализ ДНК в рутинной диагностике Альцгеймера не применяют, это нецелесообразно с финансовой точки зрения и не имеет существенного значения для выбора тактики лечения. Генетические исследования необходимы ученым для поиска методов лечения. Иногда к таким анализам прибегают для выявления рисков развития заболевания.

Генетическое заболевание или генетическая предрасположенность?
Между этими понятиями имеется существенная разница. Когда болезнь называют генетической, имеют в виду, что при наличии определенного гена в структуре человеческой ДНК она обязательно проявится.
Наследственные виды этого заболевания развиваются из-за мутации в тех генах, которые отвечают за синтез белков в центральной нервной системе. Патогенез болезни Альцгеймера наследственного типа изучен лучше всего. В результате мутаций и последующих сбоев в работе белок-синтезирующих систем накапливается патологическое вещество ― бета-амилоид, бляшки из которого находят при посмертном вскрытии мозга больных.

Важно! На сегодняшний день ученые склоняются к тому, что большинство форм патологии появляются из-за генетической предрасположенности. То есть в их развитии участвует не только генетика, но и внешние факторы.
Поэтому шанс того, что у родственника больного Альцгеймер тоже проявится, невелик. В случае чисто генетической формы заболевания эта вероятность может достигать 50%.
Как может быть унаследован Альцгеймер?
По результатам многочисленных исследований членов семей больных и дальнейших наблюдений за испытуемыми было выявлено два основных вида наследования патологии: аутосомно-доминантная семейная форма и другие формы.
Причина заболевания ― редкий тип генной мутации, который передается по наследству из поколения в поколение. В таких семьях недуг обнаруживается в 50% случаев. Первые симптомы проявляются рано (до 55 лет).
Чтобы подтвердить семейную форму, прибегают к генетическому анализу ДНК больного и родственников, составляют генеалогическое древо с указанием всех известных случаев деменции в семье. При таких формах заболевания люди с данной патологией встречаются в каждом поколении.

В большинстве случаев она обусловлена не одной наследственной мутацией, а множественными изменениями в геноме, которые не наследуются. Этиология болезни Альцгеймера такого типа не изучена, а многие теории ставятся под сомнение.
Значительную роль в процессе развития болезни играют и внешние факторы, такие как экология, питание, влияние социума, условия труда.
Важно! В развитии Альцгеймера гены играют не самую важную роль, образ жизни человека, его физическая активность и питание во многом определяют скорость развития патологических процессов в центральной нервной системе.

При таких формах заболевания не отслеживается закономерность в генеалогическом древе. Если его проанализировать, то случаи деменции будут встречаться в виде единичных случаев и не в каждом поколении.
Тактика обследования родственников пациентов с Альцгеймером
Если у человека диагностирован Альцгеймер, то родственникам больного следует провести консультацию с лечащим врачом по вопросам ухода за ним, а также рисков развития недуга у других членов семьи. В ходе беседы с членами семьи врач должен выяснить анамнез, частоту развития деменции в семье.
Показания к консультации врача-генетика:
- 3 и более случая диагностированной деменции среди семьи;
- установление диагноза у кровных близких родственников (ребенок-родитель, братья-сестры);
- множественные случаи ранней смерти в семье больного;
- раннее начало болезни (диагностирована до 55 лет).
Во всех этих случаях можно заподозрить аутосомно-доминантную семейную форму Альцгеймера. Генетик должен опросить всех близких членов семьи, составить подробное генеалогическое древо, опираясь на данные из официальных медицинских документов, выписок из амбулаторных карт и психиатрических заключений. Такую информацию бывает довольно проблематично собрать, поэтому генеалогический анализ может давать погрешность.

Допускается возможность применения генетического анализа ДНК родственников больного. Для этого должен быть точно установлен ген, в котором произошла мутация. Затем в биологическом материале обследуемых родственников устанавливается наличие такого гена. При помощи такого теста можно с максимальной точностью (почти в 100% случаев) установить вероятность развития болезни. Однако это дорогостоящий метод, пока что он применяется только в рамках клинических исследований.
Если оснований подозревать семейную форму заболевания нет, то нельзя предсказать риски развития ее у родственников. Так, шансы выявления болезни возрастают с возрастом независимо от того, были ли подобные случаи уже в семье.
| Возраст | Заболеваемость среди данной возрастной группы |
|---|---|
| 65-69 | 1,5% |
| 70-74 | 3,5% |
| 75-79 | 6,8% |
| 80-84 | 13,6% |
| 85-89 | 22% |
| 90-94 | 32% |
| Старше 95 | 45% |
Так, отслеживается прямая взаимосвязь между возрастом и частотой возникновения деменции. То есть все люди имеют риск заболеть при условии, что они проживут достаточно долго. Эта закономерность не отслеживается в группах больных с семейными формами Альцгеймера, при которых первые симптомы патологии проявляются рано (от 20 до 50 лет).

Итак, к какой группе патологий можно отнести болезнь Альцгеймера, генетическое заболевание это или нет? Чисто генетическими можно назвать только семейные формы заболевания, которые встречаются довольно редко, они характеризуются ранним началом и более стремительным течением.
В подавляющем большинстве случаев эту болезнь нельзя назвать генетической. Это многофакторная патология, которая характерна для стареющего организма, кого-то она настигает раньше, кого-то позже, кто-то не доживает до момента установки диагноза.

Видео
Читайте также:


