Неврит диафрагмального нерва симптомы
Диафрагмальный нерв входит в состав шейного сплетения, состоит из чувствительных и двигательных ветвей. Он отвечает за иннервацию грудной клетки, обеспечивает передачу импульсов к перикарду, верхней части брюшной полости, плевре.
Этот нерв является крупнейшей частью шейного сплетения, поэтому его поражение вызывает тяжелые осложнения. При неврите наблюдаются проблемы с дыханием и боли разной степени интенсивности.

Анатомические особенности
Нерв диафрагмальный начинается в области 3-5 корешков шейного сплетения и в районе грудной клетки разделяется на две крупные ветви. Рядом с местом выхода он пролегает вдоль передней лестничной мышцы и спинного мозга, касаясь подключичной артерии.
Правая ветвь протянулась около латеральной поверхности плечеголовной вены и захватывает верхнюю и нижнюю полую часть. Эта часть ветви доходит до предсердия. Топография правой ветви диафрагмального нерва меняется в зависимости от человека. У некоторых людей нервные волокна проходят через диафрагму, у других – огибают ее. Но у всех рядом с ними тянется медиастинальная плевра.

Левая ветвь тянется вдоль подключичной и сонной артерий, аорты и межреберной вены. Далее нервные ткани доходят до перикарда.
Рядом с каждым из указанных отделов расположена перикардиально-диафрагмальная артерия. Только нервные окончания диафрагмальной ветви иннервируют одноименную зону и оказывают влияние на дыхательную функцию человека.
Функции диафрагмального нерва
Помимо иннервации диафрагмы, нерв отвечает за следующие функции:
- передача нервного импульса к коже шеи, затылка;
- чувственное восприятие мышц, пролегающих в области ключицы и грудной клетки.
Диафрагмальная нервная ветвь — часть шейного сплетения, поэтому она влияет на другие ветви, которые:
- иннервируют кожу ушной раковины;
- обеспечивают чувствительность кожи наружного уха;
- отвечают за двигательные функции мышц плеча, лопатки, ключицы;
- иннервируют верхнюю часть брюшной полости, перикард, плевральную оболочку.
Описанные анатомические особенности объясняют причины распространения болевых ощущений за пределы грудной клетки при диафрагмальной невропатии.
Причины возникновения невропатии
К спазму диафрагмы, вызванному поражением нервных волокон, приводят следующие патологии:
- инфекционное заражение;
- сильная интоксикация организма;
- болезни позвоночника (спондилез, остеохондроз и другие);
- новообразования разного характера в области шеи, груди;
- сердечные болезни;
- пахименингит.

К поражению диафрагмального нерва приводит в основном компрессия тканей грудной клетки, которая возникла в результате спазмов или травм. Также к невриту приводит развитие грыжи, которая сдавливает соседние структуры.
Часто симптомы невропатии наблюдаются у людей с искривленным позвоночником, или которые длительное время занимали неправильное положение: эти факторы — причина компрессии ткани в шейном сплетении.
Реже данный вид неврита возникает на фоне:
- аутоиммунных процессов;
- сильного стресса или неврозов;
- употребления острой пищи.
Не исключено развитие неврита после хирургической операции, проводимой на органах, расположенных в грудной клетке.
Симптоматика
Симптомы при неврите диафрагмального нерва проявляются в основном болезненными ощущениями. Неврит не имеет характерной клинической картины. Признаки патологии проявляются по типу ишемической болезни и других сердечных нарушений. Дифференцировать болезнь можно, приняв таблетку нитроглицерина: если облегчение не наступило, значит нарушена проводимость сигналов от головного мозга.
При поражении диафрагмального нерва, болевой синдром нередко иррадирует в область шеи, из-за чего нередко подозревают обострение остеохондроза.

О нейропатии свидетельствуют следующие симптомы:
- ощущение нехватки воздуха;
- приступ удушья;
- неправильное дыхание (во время вдоха грудная клетка западает, при выдохе – поднимается);
- учащенное дыхание;
- икота.
Интенсивность болевого синдрома усиливается при вдохе и проглатывании пищи. Одновременно с этим возможно появление колик, локализующихся со стороны печени. Кроме того, у пациентов с данной формой невропатии отмечаются запоры.
Как диагностируется?
Чтобы выявить защемление, диафрагмальный нерв подвергается всестороннему обследованию. Для исключения сопутствующих болезней применяются следующие диагностические процедуры:
- рентгенография;
- УЗИ и электрокардиограмма сердца;
- МРТ;
- КТ;
- миелография.

Предварительный диагноз врач ставит после проведения внешнего осмотра. О невропатии диафрагмы говорят болезненные ощущения, иррадирующие в сторону шеи, которые возникают при надавливании на зоны пролегания нервных волокон.
Методы лечения
Лечение при поражении диафрагмального нерва направлено на восстановление проводимости нервного импульса по поврежденным волокнам. Для этого необходимо устранить воздействие провоцирующего фактора.
Основной метод лечения неврита диафрагмального нерва – медикаментозная терапия, при которой используют:
- Анальгетики и нестероидные противовоспалительные препараты для купирования болей.
- Миорелаксанты для расслабления мышечных волокон и устранения спазмов;
- Витамины группы В для восстановления нервной проводимости.
Медикаментозное лечение дополняют физиотерапевтическими сеансами:
- УВЧ;
- магнитотерапия;
- электрофорез;
- фонофорез.
В период ремиссии врачи рекомендуют выполнять упражнения из комплекса лечебной физкультуры, которые подбираются индивидуально для каждого пациента.
Если диагностические процедуры показали наличие в грудной клетке или шее опухолей (в том числе и крупных грыж), назначается хирургическое вмешательство. Операции также проводят, когда защемление нервных волокон вызвано травмами.
Неврит диафрагмального нерва
Возникает в результате инфекции, интоксикации организма, а также сдавления нерва опухолью шейных желез, щитовидной железы, опухолями шеи и средостения, аневризмами подключичной артерии и аорты.
Клинические признаки. Паралич или парез диафрагмы устанавливаются, но ощущению недостатка воздуха, удушья, извращенному или парадоксальному типу дыхания (во, время вдоха подложечная область западает, а во время выдоха вздувается), учащенному дыханию, высокому стоянию печени, затрудненному опорожнению кишечника. Боли в области диафрагмы, в грудной клетке, плече, шее, которые усиливаются при глотании, дыхании. Нередко отмечается икота.
Неврит подкрыльцового нерва
Обусловлен инфекцией или травмой.
Клинические признаки. Для неврита подкрыльцового нерва свойственны боли в области плечевого сустава, ограниченные движения в нем. Плечо до горизонтального уровня не поднимается. Дельтовидная мышца атрофируется: Гипестезия (анестезия) в области плечевого сустава и наружной поверхности верхней трети плеча.
Неврит кожно-мышечного нерва
Инфекционного и травматического происхождения он встречается редко.
Клинические признаки. Характерны боль и расстройство чувствительности в наружной поверхности предплечья, нарушение сгибания предплечья.
Неврит лучевого нерва
Возникает при инфекциях, интоксикациях организма (алкоголем, свинцом), после травм.
Клинические признаки. Парестезии или боли, усиливающиеся при давлении на ствол нерва. Превалируют двигательные нарушения - парез разгибателей кисти и пальцев. Свисает и пронируст кисть: Пальцы согнуты в пястно-фаланговых суставах (см. Синдром поражения лучевого, нерва).
Неврит локтевого нерва
Развивается вследствие развития инфекций, после травм (перелома плеча, надмышелкового перелома, травмы верхней трети предплечья и др.).
Клинические признаки. Сильные боли, преимущественно в ульнарном крае кисти, расстройства чувствительности, нарезы мелких мышц кисти, "когтистая лапа", вегетативные и трофические расстройства (см. Синдром поражения локтевого нерва).
Неврит срединного нерва
Чаще возникает после травм, реже - вследствие интоксикаций организма мышьяковистыми соединениями и профвредностей (у столяров, гладильщиц, стоматологов).
Клинические признаки. Проявляется интенсивными и продолжительными болями в области кисти и кончиков пальцев часто с каузалгическим оттенком, нарушением чувствительности, грубыми сосудистыми, секреторными и трофическими расстройствами, парезами мышц кисти и пальцев (см. Синдром поражения срединного нерва).
Неврит бедренного нерва
Развивается у больных с грыжами диска, сдавливающих корешок при травмах, новообразовательных и воспалительных процессах в полости таза, особенно туберкулезных натечных абсцессах в области подвздошно-поясничной мышцы.
Клинические признаки. Проявляется болями по передне-внутренней поверхности бедра и голени, болезненностью нерва у его выхода па уровне средней трети паховой складки во время пальпации, симптомами натяжения (Вассермана и Мацкевича), ограниченным сгибанием бедра и разгибанием голени, вращением бедра кнаружи (вследствие пареза четырехглавой, подвздошно-поясничной и портняжной мышц), атрофией четырехглавой мышцы бедра, выпадением коленного рефлекса.
Неврит седалищного нерва (ишиас)
Различают корешковый ишиас (поражение экстрадуральной части корешка), или так называемый пояснично-крестцовый радикулит, и стволовой ишиас. Нижний, или стволовой, ишиас возникает преимущественно в результате травмы нервного ствола и редко встречающейся опухоли нерпа, переломов костей таза.
Клинические признаки. Спонтанные боли в области ягодицы, задней поверхности бедра, голени и стопе, резкая болезненность вдоль седалищного нерва при надавливании и в месте его выхода из седалищного отверстия, резкими симптомами натяжения (Ласега) и посадки. При этом отмечаются расстройства чувствительности по задней поверхности бедра, голени, тыльной поверхности стопы и пальцев, явления атрофии мышц голени и стопы, пареза разгибателей и сгибателей стопы и пальцев ("конская стопа"). Больной не может ходить на носках и пятках. Постепенно развиваются вазомоторные и трофические нарушения (изменения окраски, температуры, потоотделения кожи, трофические язвы на пятке и в области большого пальца, спастически-ишемические реакции сосудов стоп).
Неврит большеберцового нерва
Диагностируется после травм, иногда при инфекциях и интоксикациях организма.
Клинические признаки. Характерны нарушения подошвенного сгибания стопы и пальцев, ходьбы и стояния на носках, боли, расстройства чувствительности и вазомоторно-трофические дисфункции нерва.
Неврит малоберцового нерва
Возникает после различных травм нерва в области голени, подколенной ямке, вследствие вывиха костей в коленном суставе и вправлении бедра в тазобедренном суставе, а также поражения нерва при инфекциях и интоксикациях организма, особенно когда они сочетаются с поражениями других нервов (у больных полиневритами).
Клинические признаки. Парез разгибателей стопы и пальцев, атрофия перонеальных мышц, нарушение чувствительности в задненаружной поверхности голени, тыле стопы, внутренней поверхности 1-го и 2-го пальцев (см. Синдром поражения малоберцового нерва).
Н. Мисюк и др.
Статья "Виды, симптомы и признаки невритов" из раздела Неврологические болезни
Диафрагмальный нерв (N. phrenicus) представляет собой смешанный иннервирующий ствол, входящий в состав шейного сплетения. Здесь сходятся вместе и спинномозговые корешки, и ткани, исходящие от шейных узлов, расположенных в нижней части. Если у диафрагмального нерва, по каким-либо причинам возникают дисфункции, необходимо знать, как это диагностировать у самого себя, к какому специалисту обращаться и какие методы лечения применять, чтобы снять спастику или устранить более тяжелые патологии.
Записаться на консультацию у врача можно в разделе “Врачи и запись на прием”.
Анатомия диафрагмальных нервов
Диафрагмальный нерв — это смесь из спинномозговых ответвлений, а также структуры шейных узлов. Они все вместе переплетаются и составляют часть шейного сплетения. Если говорить о его локализации, то проходит он в области шеи по передней поверхности, в груди, а в брюшной полости образуются диафрагмально-брюшные ветви.
Чтобы разобраться, как функционирует диафрагмальный нерв, необходимо представлять себе, какова его анатомия.

В первую очередь необходимо понимать, что он парный и разделяется на правый и левый. Но оба они отходят от области локализации 3, 4 и 5 корешков шейной части позвоночника. Потом они спускаются вниз, вдоль спинного мозга. Центр диафрагмального нерва находится в передней части по шейному отделу позвоночника.
Затем они проходят от первой лестничной мышцы вдоль подключичной артерии с ее дальнейшим пересечением.
Рассматривая диафрагмальный нерв, необходимо учитывать какова его топография на шее:
- Левый отросток, доходя до грудной клетки, пересекает – сонную артерию, соответственно левую подключичную, аорту, вену межреберную. После этого проходит через перикарду.
- Правая располагается также в грудной клетке и проходит непосредственно параллельно плечеголовной вене. Она огибает правое предсердие, а перед этим еще верхнюю и нижнюю полую вену. Но, при всем при этом, необходимо отметить, что у некоторых людей положение правого диафрагмального нерва может несколько отличаться. В некоторых случаях он проходит непосредственно через диафрагмальное отверстие. В другом варианте допускается его латеральное направление по отношению к диафрагме. Также стоит отметить, что по правой части от этого диафрагмального нерва по всей его длине идет медиастинальная плевра.
Функции диафрагмальных нервов

После того как становится понятно, что такое диафрагмальный нерв и какова его топография, следует изучить какие функции в человеческом теле он выполняет:
- Реализует функцию иннервации в области затылка, а точнее, эпидермиса в этой области и частично отвечает за раковину уха.
- Также обеспечивает уровень чувствительности в наружном ухе по костно-хрящевому каналу.
- Отвечает за область функционирования подключичных и надключичных частей.
- Контролирует уровень чувствительности в области лопаток.
- В области живота и диафрагмы отвечает за иннервацию брюшины и диафрагмы, перикардиальной и плевральной ткани.
Симптоматика
Когда, по каким-либо причинам, возникает раздражающий фактор в этой части тела, то диафрагмальный нерв проявляет такие симптомы, как:
- Боль схожая со стенокардией из-за того, что она локализуется в левой части грудного отдела.
- Иррадиировать болезненные ощущения могут в область шеи. Из-за такого симптома это состояние похоже на остеохондроз.
- Чаще всего дискомфорт возникает тогда, когда человек делает резкие дыхательные движения, чихает или кашляет. Также обостриться это состояние может во время резких наклонов или поворотов.
- Если происходит невралгия по правой стороне, то, чаще всего, симптоматика напоминает проблемы с печенью, в частности, колики. В некоторых случаях может возникнуть состояние икоты.
Естественно, что то, насколько диафрагмальный нерв иннервирует и насколько сильно проявляется боль, зависит от того, какая болезнь или нарушение спровоцировали это состояние.
Еще один момент, на который необходимо обратить самое пристальное внимание, это схожие симптомы с другими патологическими состояниями человеческого тела. Поэтому прежде чем определить, отчего возникает боль и применить то или иное лечение, необходимо пройти комплексное обследование, и специалист должен вынести окончательный вердикт, что же все-таки беспокоит его пациента.
Причины

Раздражение диафрагмального нерва может возникнуть по ряду следующих причин:
- Сильнейшая интоксикация организма.
- Разнообразные инфекции.
- Сопутствующие заболевания позвоночного столба, включая спондилоартроз и спондилез.
- Сердечно-сосудистые заболевания.
- Гипертония.
- Пахименингит.
- Опухолевые новообразования в шейном или грудном отделе позвоночника.
Но, есть еще целая группа причин, которые приводят к болезненности и к тому, что воспаляется левый и/или правый диафрагмальный нерв.
В некоторых случаях когда человек дает слишком интенсивные нагрузки на мышечную систему, может возникнуть парез диафрагмального нерва за счет интенсивного спазмирования мышечных волокон. Происходит своеобразное защемление, которое, при длительном воздействии может вызвать воспаление нервных волокон.

Из-за развития грыжи пищеводного отверстия диафрагмы формируется увеличение этих структур. В результате чего может быть задет диафрагмальный нерв.
Но, стоит отметить, что эта ситуация возникает достаточно редко и чаще всего связана с врожденными дефектами в развитии этой части человеческого тела. На диафрагме возникает мечевидный отросток. Хотя, дефекты в строении могут иметься у желудка и толстой кишки в переднем или заднем средостении. В этом случае также может оказываться самое негативное воздействие на диафрагмальный нерв.
При таком процессе течения заболевания больной жалуется на рефлекторную стенокардию, которая возникает из-за того, что раздражается блуждающий нерв. Также может возникать коронароспазм.
У страдающего может возникнуть состояние, когда желудок выпячивается выше диафрагмы.
Когда возникает паралич, то диафрагма характеризуется высоким состоянием. При этом на вдохе она не выбухает, как должна. А к печени не опускается подложечная область. Когда человек начинает волноваться или при интенсивной физической работе и нагрузке у него возникает одышка. Во время акта дефекации выпадает напряжение. Если у человека возникает полная стадия паралича, то минимальные симптомы могут ужесточиться, вплоть до смертельной асфиксии.
Когда формируется состояние раздражения этих нервных волокон, то у человека возникают разные по интенсивности боли, которые затрагивают не только непосредственно пострадавший участок, но и иррадиирующие в область надплечья, части шеи и в область плечевого сочленения. Также может развиться икота.

Диагностика

Для того чтобы специалист однозначно установил, присутствует ли защемление диафрагмального нерва или его воспаление, необходимо провести всестороннее обследование. Но, прежде чем проводить аппаратную диагностику, доктор выполнит полностью внешний осмотр.
Он будет проводить пальпацию болезненных участков для того, чтобы убедиться, насколько интенсивно проявляет себя симптоматика. Делается это обычным надавливанием на мышечные части, прилегающие к нервным волокнам. И только после того, как он выставит предварительный диагноз невропатия или невралгия диафрагмального нерва, он назначит для уточнения состояния различные виды аппаратных диагностик.
К необходимым относят:
- Рентгенографический снимок.
- Проведение ультразвукового исследования.
- Проведение ЭКГ для того, чтобы удостовериться, что проблема именно в нервных волокнах, а не присутствует патология сердечно-сосудистой системы.
- Магнитно-резонансная терапия, позволяющая четко локализовать, где располагается патологический процесс в организме.
- Компьютерная томография.
- Миелография.
Лечение – как снять спазм
Если весь комплекс обследований подтвердил наличие такого процесса в организме, то доктор пропишет соответствующее лечение.
Все манипуляции направляются на то, чтобы восстановить нервную проводимость тех волокон, которые ее утратили частично или полностью. Но, прежде чем это сделать, необходимо естественно устранить раздражающий фактор. В противном случае лечение не будет иметь необходимого эффекта.
В преобладающем большинстве случаев достигнуть положительного результата можно, путем применения медикаментозной терапии. Причем как и при лечении любого заболевания опорно-двигательного аппарата, в этом случае она будет комплексной. Включает в себя:
- Анальгезирующие обезболивающие.
- Нестероидные противовоспалительные препараты.
- Миорелаксанты, которые снимают парез мышечной ткани. Это позволяет устранить спазмированность, которая самым негативным образом влияет на зажатие нервных волокон и дальнейшее их воспаление.
- Препараты с комплексом витаминов группы B. Они позволяют комплексно воздействовать на центральную нервную систему, поддерживая ее полноценное функционирование и восстанавливать при этом нервную проводимость.

Доктор вдобавок к медикаментозному лечению порекомендует выполнять специальные физические упражнения. Но необходимо помнить, что такая гимнастика должна реализоваться под присмотром реабилитологов, чтобы не допустить ухудшения своего собственного состояния.
Также важно помнить, что любая физическая активность может выполняться исключительно в том случае, когда отсутствует острая стадия течения болезни.
Когда у пациента наблюдается грыжа, то врач может порекомендовать следующие способы лечения:
- Медикаментозная терапия в виде антацидов (позволяют связать соляную кислоту в желудочном соке).
- Препараты, нормализующие моторику пищевого тракта, а также блокаторы гистаминных рецепторов.
- Также используется лечебная физкультура, которая позволяет укрепить связки. Но ее необходимо выполнять не более чем за 1 час до приема пищи.
- Также очень важно соблюдать особую диету, исключая основные провокаторы болезни, в виде переедания и нерегулярного приема пищи. Без этого вылечить грыжу диафрагмального отверстия невозможно. А на ранних стадиях развития патологии именно этот пункт является превалирующим.
- Но если начальные стадии развития болезни упущены, или все вышеперечисленные средства консервативного лечения не помогли, то справиться с патологией поможет хирургическое вмешательство. Это важно понимать, так как в дальнейшем будет развиваться тяжелое поражение пищевода. На проведении хирургического вмешательства настаивают гастроэнтерологи.
В состоянии раздражения доктор может порекомендовать самые разнообразные стратегии при лечении. Итоговый выбор зависит от той причины, которая повлекла возникновение патологии и, конечно же, от интенсивности проявления симптоматики.
В самых легких случаях доктор может порекомендовать уменьшить объем съедаемой пищи за один раз и перейти на более дробный рацион.
При серьезных процессах применяется медикаментозная терапия, устраняющая спазмированные состояния и снижающая уровень дискомфорта. Также может быть рекомендована физическая активность. Основной акцент в этом случае должен быть сделан на растяжение близлежащих мышц или, наоборот, надавливание на них. В любом случае подбирать упражнения необходимо только в согласовании с опытным реабилитологом.
Используя данные рекомендации, можно избежать патологического развития раздражения и воспаления диафрагмального нерва. Всегда необходимо учитывать, что даже при незначительной симптоматике необходимо обращаться к опытному специалисту, который поможет устранить проблему на ранних стадиях ее развития и не допустит перехода в более тяжелую форму.
Диафрагмальный нерв – это смешанный иннервирующий ствол, относящийся к шейному сплетению. В его состав входят волокна спинномозговых корешков и симптоматические ткани нижних шейных узлов. Заболевания чувствительного волокна тесно связаны с хроническими патологиями и нарушениями, вызванными острыми спазмами диафрагмы.
Анатомия диафрагмальных нервов
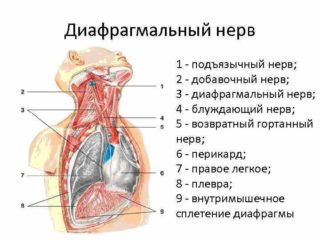
Начинаются нервы в области 3, 4 и 5 корешка шейного отдела, размещаются с каждой стороны. Проходят по передней части вдоль спинного мозга, начинаются от передней лестничной мышцы, через которую входят в другую клетку. Проходят вдоль подключичной артерии и пересекают ее. Подробнее в топографии выделяется 2 нерва:
- Правый. Расположен в грудной клетке и проходит вдоль правой плечеголовной вены, по латеральной поверхности. Дополнительно охватывает верхнюю полую вену, правое предсердие и нижнюю полую вену. Проходит по латеральным поверхностям этих частей. У людей положение может отличаться: у некоторых пересекает диафрагму через отверстие, у других начинается латерально от него. Сбоку правого волокна на всем его протяжении идет медиастинальная плевра.
- Левый. В области грудной клетки начинается сзади левой плечеголовной вены. Проходит между общей сонной и левой подключичной артерией, также пересекает аорту и межреберную вену спереди от блуждающего нерва. Дальше охватывает перикарду и проходит сквозь нее. Сбоку также расположена медиастинальная плевра.
С обеих сторон волокна проходят по передней стенке внутренней грудной артерии, но встречается и такое расположение, когда они идут сзади.
Оба нерва сопровождаются перикардиально-диафрагмальной артерией. Это единственные нервы в организме, отвечающие за двигательную иннервацию диафрагмы. Подобное расположение обуславливает болезненные ощущения, отдающие в плечо при раздражении диафрагмального нерва.
Функции диафрагмальных нервов
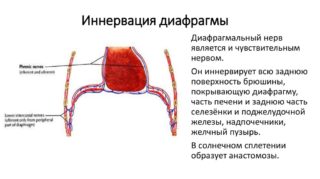
Диафрагмальный нерв иннервирует кожные покровы шейного отдела, а также кожу затылка. Дополнительно отвечает за чувствительность миоволокон трапеции и грудино-ключично-сосцевидных мышц.
Шейные сплетения состоят из большого ушного, малого затылочного и надключичного нерва, которые действуют благодаря диафрагмальному волокну.
За каждую область отвечает отдельная зона нерва:
- nervus occipitalis – иннервирует наружную кожу затылка, частично – ушную раковину;
- nervus auricularis magnus – отвечает за чувствительность кожи в области костно-хрящевого канала наружного уха в зоне перехода к среднему уху;
- nervi supraclaviculares – отвечают за надключичные и подключичные структуры ямочек, лопаточную зону и плечо в верхней части, если питание нарушается, возникает острая боль;
- nervus phrenicus – ткани с двигательными волокнами, считаются самыми крупными нейронными сплетениями шеи. Отвечают за иннервацию плевральной, перикардной оболочки, брюшинной зоны, прилегающей к диафрагме. При поражении развивается парализация.
Если на эти нервы действует раздражающий фактор, возникают крайне неприятные симптомы поражения: недостаточная дыхательная активность, икота, рвотные позывы, боль в груди, в области шеи и ключицы.
Симптомы повреждения
Болезненные ощущения наблюдаются при раздражении нерва, часто связаны с ишемическими повреждениями. Но существуют и другие болезни. Комплекс симптомов при неврите (невралгии) диафрагмального нерва вне зависимости от провоцирующего заболевания протекает в одном направлении:
- Боль в левой части грудины, из-за чего неврит регулярно путают со стенокардией и другими заболеваниями сердца. Специфика боли – невозможность устранения препаратами на основе нитроглицерина.
- Болезненные ощущения при поражении нерва отдают в шею, что может путаться с болью от остеохондроза.
- Нередко наблюдаются признаки, возникающие исключительно в момент глотания, кашля, резких наклонов, разговора.
- Если один из нервов поражен с правой стороны, симптомы схожи с печеночной коликой, на фоне боли развивается длительная икота.
Другие симптомы часто связаны с провоцирующим заболеванием.
Специфика любой боли, связанной с нарушением работы нервных окончаний, сильно зависит от текущей болезни и нередко сопоставляется в другими нарушениями. Защемление диафрагмального волокна почти всегда путают с болями в сердце, желудке, печени. Распознать признаки и отличить их от этих патологий можно в кабинете у специалиста, а также при выполнении рентгена.
Провоцирующие заболевания
Симптомы нарушения в нервных окончаниях распределяются по всему телу, могут появляться в груди, животе, под ребрами, в спине, а также в шейном отделе. Чаще всего защемление диафрагмального нерва наблюдается при таких болезнях:
- инфекции, сильная интоксикация;
- заболевания позвоночника, в том числе спондилез и спондилоартроз;
- опухолевые новообразования в шейном и грудном отделе, в краниоспинальной и заднечерепной ямке;
- заболевания сердца, включая гипертонию;
- пахименингит.
В большинстве случаев симптомы болезней нервов связаны с зажимами, ущемлениями и спазмами.
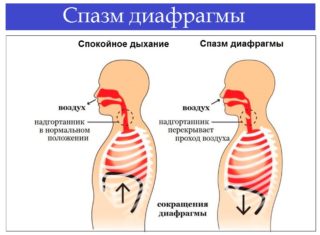
Спазм диафрагмы – неправильное мышечное сокращение, которое втягивает в процесс нервы, приводит к появлению тяжести в грудине и затрудняет дыхание. Из-за резкого сужения диафрагмы не происходит расслабления, и боль сохраняется в течение некоторого времени.
Еще одна причина ущемления – диафрагмальная грыжа, при которой часть пищевода и желудка выходит в полость грудины. В этом случае сдавливание нерва происходит в результате неправильного положения органов, а также наблюдаются острые симптомы нарушения пищеварения. Самый простой и действенный метод борьбы с грыжей – хирургическое вмешательство.
Защемление нерва может возникнуть под действием сильного стресса, а также в результате смещения межпозвонковых дисков. Это приводит к ущемлению в шейном и поясничном отделе, реже – в грудном.
К нарушениям в работе нервного диафрагмального волокна могут приводить врожденные или аутоиммунные процессы либо не зависящие от болезней состояния:
- употребление острой пищи, переедание;
- физические травмы, хирургические осложнения;
- нераковые и раковые опухоли;
- неврологические расстройства;
- аутоиммунные нарушения разного характера.
Флаттер диафрагмы – очень редкое нарушение, связанное с непроизвольными судорогами или спазмами. Основную причину болезни ученым не удалось выяснить. Спазмы могут длиться от нескольких минут до 2-5 часов.
При появлении болей, не имеющих четкой локализации, либо указывающих на нарушение в сердце, позвоночнике, системе ЖКТ, не всегда проблема скрывается именно в этих органах. Требуется точная диагностика, иначе попытки избавиться от симптомов не будут эффективными, а сама причина останется невыясненной и начнет постоянно доставлять дискомфорт.
Читайте также:


