Невролог анамнез не отягощен
При диагностике аллергических заболеваний у детей и взрослых особенное внимание врачи уделяют сбору анамнеза пациента. Иногда знания о семейных заболеваниях, предрасположенностях к аллергии и непереносимости продуктов существенно облегчают постановку диагноза. В статье рассмотрено понятие анамнеза об аллергии, особенности его сбора и значение.
Описание
Аллергологический анамнез – это сбор данных об аллергических реакциях исследуемого организма. Он формируется одновременно с клиническим анамнезом жизни больного.
С каждым годом количество жалоб на аллергию растет. Именно поэтому каждому врачу, к которому обращается человек, важно знать реакции его организма в прошлом на еду, медикаменты, запахи или вещества. Составление полной картины жизни помогает доктору быстрее установить причину заболевания.
Такая тенденция роста аллергических реакций объясняется следующими факторами:
- невнимательность человека к своему здоровью;
- неконтролируемый врачами прием лекарств (самолечение);
- недостаточная квалификация врачей периферии (отдаленных от центра населенных пунктов);
- частые эпидемии.
Аллергия проявляется по-разному у каждого человека: от легких форм ринита до отека и анафилактического шока. Также ей свойственен полисистемный характер, то есть проявление отклонений в работе нескольких органов.
Российская ассоциация аллергологов и клинических иммунологов разрабатывает рекомендации по диагностике и лечению разных видов аллергических реакций.

Цель сбора анамнеза
Аллергологический анамнез должен собираться для каждого человека. Таковы его основные цели:
- определение генетической предрасположенности к аллергии;
- определение взаимосвязи между аллергической реакцией и окружающей средой, в которой проживает человек;
- поиск и выявление конкретных аллергенов, которые могли спровоцировать патологию.
Врач проводит опрос пациента с целью выявления следующих аспектов:
- аллергических патологий в прошлом, их причин и последствий;
- признаков, которыми проявляла себя аллергия;
- лекарственные препараты, которые назначались ранее, и быстрота их воздействия на организм;
- взаимосвязь с сезонными явлениями, бытовыми условиями, другими заболеваниями;
- информация о рецидивах.
Задачи анамнеза
При сборе аллергологического анамнеза решаются такие задачи:
- Установление природы и формы заболевания – выявление связи между течением болезни и конкретным фактором.
- Определение сопутствующих факторов, которые способствовали развитию патологии.
- Выявление степени влияния бытовых факторов на течение болезни (пыль, сырость, животные, ковры).
- Определение связи заболевания с другими патологиями организма (органов пищеварения, эндокринной системы, нервных расстройств и других).
- Выявление вредных факторов в профессиональной деятельности (наличие аллергенов на рабочем месте, условия труда).
- Выявление нетипичных реакций организма пациента на медикаменты, продукты питания, вакцины, процедуру переливания крови.
- Оценивание клинического эффекта от проведенной ранее антигистаминной терапии.
При поступлении жалоб от пациента врач проводит ряд исследований, опрос и осмотр, после этого устанавливает диагноз и назначает лечение. С помощью анализов врач определяет:
- Клинико-лабораторные исследования (общие анализы крови, мочи, рентгенография, показатели дыхания и сердечного ритма), которые позволяют выявить, где локализован процесс. Это могут быть дыхательные пути, кожные покровы, глаза и другие органы.
- Нозологию заболевания – являются ли симптомы дерматитом, поллинозом или другими формами патологий.
- Фазу заболевания – острая или хроническая.
Сбор данных
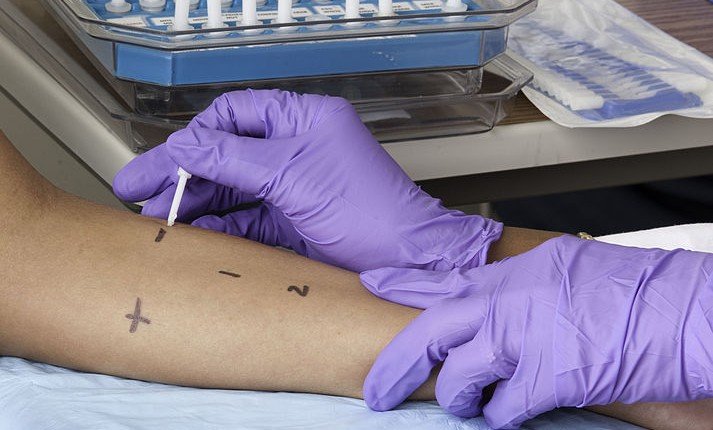
Сбор аллергологического анамнеза подразумевает проведение опроса, который занимает некоторое время и требует внимательности, терпения от врача и пациента. Для этого разработаны опросники, они помогают упростить процесс общения.
Схема сбора анамнеза такова:
- Определение аллергических заболеваний у родственников: родителей, бабушек и дедушек, братьев и сестер пациента.
- Составление списка аллергий, проявлявшихся в прошлом.
- Когда и каким образом проявлялись аллергии.
- Когда и каким образом проявлялись реакции на прием лекарственных средств.
- Определение связи с сезонными явлениями.
- Выявление влияния климата на протекание болезни.
- Выявление физических факторов на протекание болезни (переохлаждение или перегрев).
- Влияние на течение болезни физических нагрузок и колебаний настроения пациента.
- Выявление связей с простудными заболеваниями.
- Выявление связи с менструальным циклом у женщин, гормональными изменениями на фоне беременности, кормления грудью или родами.
- Определение степени проявления аллергии при смене места (дома, на работе, в транспорте, в ночное и дневное время, в лесу или в городе).
- Определение взаимосвязи с продуктами питания, напитками, алкоголем, косметикой, бытовой химией, контактами с животными, их влияния на течение болезни.
- Определение условий проживания (наличие плесени, материал изготовления стен, вид отопления, количество ковров, диванов, игрушек, книг, наличие домашних животных).
- Условия профессиональной деятельности (факторы вредности производства, смена места работы).
Обычно фармакологический и аллергологический анамнезы собираются одновременно. Первый показывает, какие препараты принимал больной до обращения за медицинской помощью. Информация об аллергии может помочь выявить патологические состояния, вызванные медикаментами.
Сбор анамнеза - универсальный метод выявления заболевания
Сбор аллергологического анамнеза осуществляется, прежде всего, для своевременного выявления патологической реакции организма. Также он может помочь определить, на какие ключевые аллергены реагирует организм пациента.
С помощью сбора информации врач устанавливает факторы риска, сопутствующие обстоятельства и процесс развития аллергической реакции. На основании этого определяется стратегия лечения и профилактики.
Врач обязан проводить сбор анамнеза для каждого пациента. Неправильное его проведение может не только не помочь в назначении лечения, но и усугубить ситуацию больного. Только после получения корректных данных анализов, опроса и осмотра доктор может принять решение о назначении терапии.
Единственными недостатком такого метода диагностики является продолжительность опроса, которая требует усидчивости, терпения и внимательности от пациента и врача.
Анамнез отягощен / не отягощен – что это значит?

Первым делом при осмотре пациента врач спрашивает об аллергических реакциях у его родственников. Если таковые отсутствуют, то делается вывод, что аллергологический анамнез не отягощен. Это означает отсутствие генетической предрасположенности.
У таких пациентов аллергия может возникать на фоне:
- смены условий проживания или работы;
- простудных заболеваний;
- употребления новых продуктов питания.
Все опасения врача по поводу аллергенов должны изучаться и определяться с помощью провокационного кожного тестирования.
Часто у пациентов семейный анамнез оказывается отягощенным аллергическими реакциями. Это значит, что его родственники сталкивались с проблемой аллергии и проходили лечение. В такой ситуации врач обращает внимание на сезонность проявления заболевания:
- май-июнь – поллинозы;
- осень – аллергия на грибы;
- зима – реакция на пыль и другие признаки.
Также врач выясняет, усугублялись ли реакции при посещении общественных мест: зоопарка, библиотеки, выставок, цирка.
Сбор данных при лечении детей
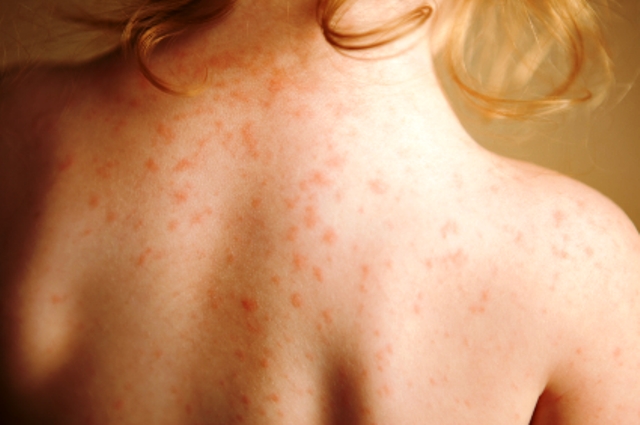
Аллергологический анамнез в истории болезни ребенка имеет особенное значение, ведь детский организм менее приспособлен к рискам окружающей среды.
При сборе информации о болезнях врач обращает внимание на то, как протекала беременность, чем питалась женщина в этот период и при кормлении грудью. Доктор должен исключить попадание аллергенов с молоком матери и выяснить истинную причину патологии.
Пример аллергологического анамнеза ребенка:
- Иванов Владислав Владимирович, 01.01.2017 года рождения, ребенок от первой беременности, протекавшей на фоне анемии, родоразрешение на сроке 39 недель, без осложнений, оценка по Апгар 9/9. На первом году жизни ребенок развивался в соответствии с возрастом, прививки проставлены по календарю.
- Семейный анамнез не отягощен.
- Ранее аллергических реакций не наблюдалось.
- Родители больного жалуются на высыпания на кожных покровах рук и живота, которые появились после употребления апельсина.
- Реакции на медикаменты ранее не наблюдалось.
Сбор конкретных подробных данных о жизни ребенка и его состоянии поможет врачу быстрее поставить диагноз и подобрать оптимальное лечение. Можно сказать, что с увеличением количества аллергических реакций у населения информации о данной патологии становится более значимой при сборе анамнеза жизни.

Одним из этапов изучения нервных болезней в медицинских университетах и колледжах является написание истории болезни по неврологии. Эта статья поможет студентам медицинских колледжей и университетов написать идеальную историю болезни.
История болезни: что это такое?
История болезни - это подробное изложение развития заболевания пациента, начиная от первых возникших жалоб и заканчивая лечением установленного заболевания и прогнозом для жизни и трудоспособности.
Грамотно написанная история болезни помогает врачу следить за состоянием больного и обеспечить его выздоровление. Для студента заполненная учебная сестринская история болезни по неврологии - это отличный шанс выучить определенную нозологию от и до.
Схема написания
Любая история болезни по неврологии должна быть написана в определенном порядке и включать в себя следующие пункты:
- Паспортные данные пациента: Ф.И.О., дата рождения, место проживания и работы, полученное образование, диагноз при поступлении в стационар или амбулаторию и окончательный диагноз при госпитализации.
- Жалобы больного. В данном пункте перечисляются жалобы, которые предъявляет больной на момент поступления в стационар или поликлинику.
- Анамнез заболевания. Описывается время, с которого больной отмечает появление первых жалоб, как развивались эти жалобы до момента его обращения за врачебной помощью, в какой последовательности появлялись симптомы, дата обращения к врачу.
- Анамнез жизни. Описывается, где родился больной, в каких условиях проживал, как развивался, какие успехи имел в школе. Также отмечаются материальные и бытовые условия в настоящее время, семейное положение. Уточняется о болезнях, травмах и операциях, которые были у больного. Уделяется время семейному анамнезу (какие заболевания имели ближайшие родственники, если есть гибель в семье, выясняется, по какой причине). Отдельно собирается аллергологический анамнез.
- Объективное обследование органов и систем.
- Неврологический статус. В этом разделе истории болезни подробно описывается состояние нервной системы пациента.
- Предварительный диагноз. После беседы и физикального обследования до проведения дополнительных методов диагностики нужно поставить предварительный диагноз и привести его обоснование.
- Специальные методы обследования. После больного направляют на необходимые ему лабораторные и инструментальные исследования. Обязательно сдается общие анализы крови, мочи, электрокардиограмма, рентгенография органов грудной клетки. Для неврологических больных часто обращаются к помощи методов визуализации головного и спинного мозга (КТ, МРТ).
- Дифференциальный диагноз. Приводится несколько болезней, схожих по симптоматике и объективным данным с поставленным предварительно диагноза. Анализируются их общие черты и отличия.
- Окончательный клинический диагноз. Формулировка окончательного диагноза состоит из основного заболевания, его осложнений, если таковые имеют место быть, и сопутствующих заболеваний.
- Лечение. Подробно описывается не медикаментозное и медикаментозное лечение с упоминанием доз, способа введения и частоты введения препарата в сутки. Лечение нужно расписывать на один день!
- Прогноз. Указывается прогноз как для жизни, так и для работы. Если есть утрата трудоспособности, указывается какой процент утраты и какова продолжительность.
- Дневник. В дневнике содержится краткая информация о состоянии больного каждый день пребывания в больнице (общее состояние, температура, давление, пульс, диурез, дефекация).
- Эпикриз. Представляет собой краткое описание всей истории болезни.
- Список литературы.
История болезни: какие системы поддаются обследованию?
В графе "Объективное обследование органов и систем" проходит всестороннее обследование всех систем организма больного, уделяя особенное внимание пораженной системе - нервной. Помимо нервной системы, проводят также осмотр:
- опорно-двигательной системы;
- дыхательной системы;
- пищеварительной системы;
- сердечно-сосудистой системы;
- мочеотделительной системы;
- эндокринной системы.
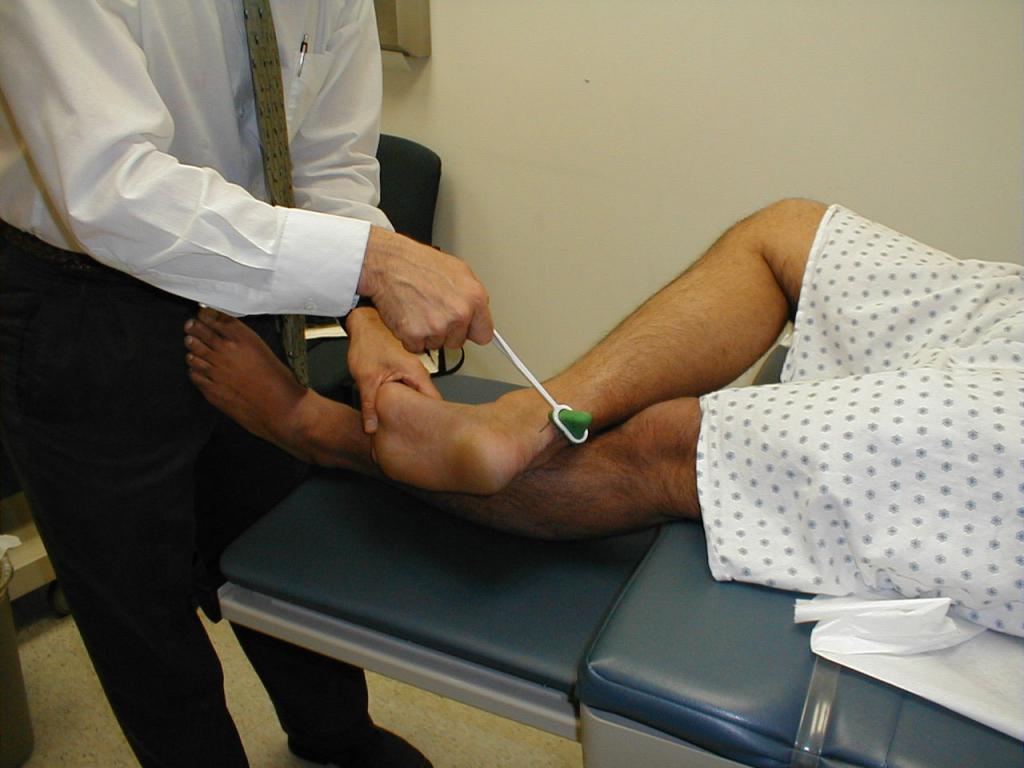
Неврологический статус
Основное место при написании истории болезни по неврологии уделяется именно неврологическому статусу, в котором подробно описано объективное обследование нервной системы организма с патологическими признаками, которые были обнаружены при этом. Описание неврологического статуса включает в себя:
- сознание больного, его ориентацию в себе и окружающем его пространстве;
- наличие или отсутствие менингеальных симптомов;
- описание функции 12 пар черепных нервов;
- двигательная активность;
- безусловные рефлексы (сухожильные, конъюнктивные, кожные);
- тонус мышц;
- наличие или отсутствие патологических рефлексов;
- состояние органов чувств;
- состояние координации;
- состояние вегетативной системы;
- высшие функции - речь, память, мышление, внимание, интеллект;
- состояние тканей около позвоночника (при заболеваниях позвонка).
После полноценного неврологического обследования ставится топический диагноз. То есть определяется, на каком уровне нервной системы произошло поражение.
Общая схема написания истории болезни одинакова для всех неврологических заболеваний. Однако жалобы, неврологический статус и, конечно, диагностика и лечение разнятся в зависимости от вида поражения нервной системы. Поэтому ниже будут представлены краткие примеры истории болезни по неврологии для самых распространенных заболеваний.
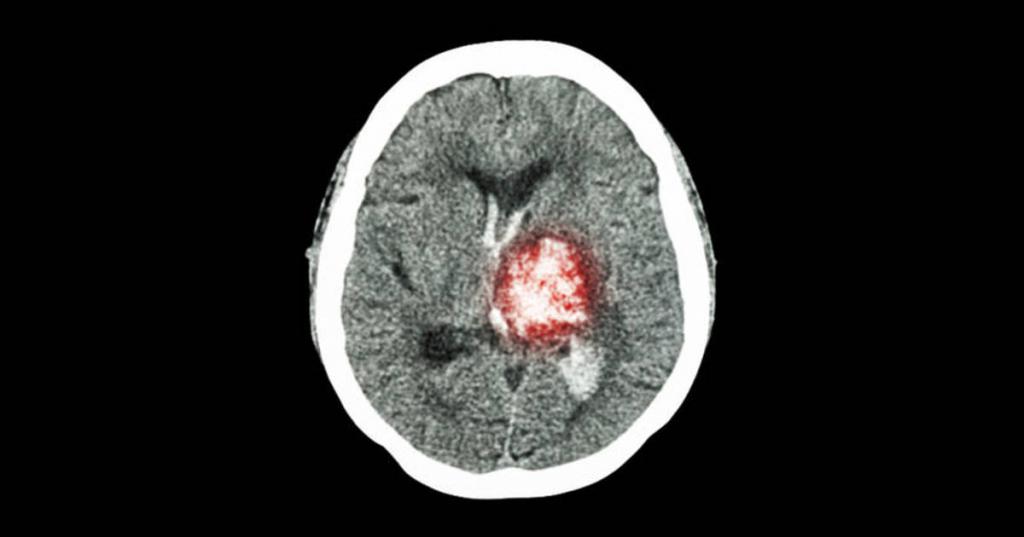
Ишемический инсульт
При написании истории болезни по неврологии по ишемическому инсульту следует обратить внимание на возраст пациента (как правило, более 60 лет), наличие сопутствующих заболеваний (аритмий, атеросклероза, гипертонической болезни), внезапность появления симптомов.
Жалобы больного: больная жалуется на слабость в правой верхней конечности, полное отсутствие движений в левой ноге, затруднение речи и трудности жевания пищи из-за опущенного правого уголка губ.
Анамнез заболевания: считает себя больной на протяжении двух дней, когда резко утром после сна ослабли рука и нога, и перекосило нижнюю часть лица. После движение в ноге и вовсе стало невозможным, появились речевые проблемы. При ухудшении состояния, на вечер второго дня, вызвала карету скорой помощи, которая доставила больную в отделение нервных болезней.
Анамнез жизни: жила и развивалась нормально, в нормальных условиях. Имеет двух дочерей и четырех внуков. Не замужем, разведена. Мать страдала гипертонической болезнью, отец перенес ишемический инсульт в 72 года. Сама больная страдает атеросклерозом на протяжении 10 лет, препараты для снижения холестерина регулярно не принимает. Наличие аллергии отрицает.
Объективное обследование органов и систем: краткое описание органов и систем организма, каковыми они должны быть в норме.
Неврологический статус: больная в сознании, общение затруднено из-за проблем с речью. Лицо асимметрично, опущен правый угол рта, язык отклонен влево. Объем активных движений в правой руке снижен, движения в правой ноге невозможны. Рефлексы повышены, отмечается патологический рефлекс Бабинского на правой ноге.
Предварительный диагноз: ишемический инсульт в левой средней мозговой артерии.
Специальные методы обследования: общий анализ крови, мочи, ЭКГ, КТ головного мозга, МРТ головного мозга.
Диф. диагноз: с геморрагическим инсультом, периферическими парезами или параличами, энцефалитом.
Клинический диагноз: острое нарушение мозгового кровообращения по типу ишемии в бассейне левой средней мозговой артерии. Атеросклероз в стадии декомпенсации.
Лечение: при написании истории болезни по неврологии по ОНМК ишемического характера лечение должно быть направлено на восстановление кровотока в сосудах головного мозга. Для этого применяют препараты тромболизиса ("Актилизе", "Стрептокиназа"), которые растворяют тромб; ацетилсалициловую кислоту, которая лишь предотвращает образование новых тромбов, однако не может растворить старые.
Среди историй болезни по неврологии об инсульте чаще всего встречается именно ишемический его тип при закупорке артерии головного мозга, однако возможен и геморрагический вариант при разрыве стенки сосуда. Он возникает гораздо реже, но намного более опасен. Ниже перечислены основные его последствия.

Последствия геморрагического инсульта
Хотя написание истории болезни по неврологии при ишемическом инсульте более распространено, чем при геморрагическом, ведь эта патология встречается гораздо чаще, нарушение мозгового кровообращения геморрагического характера протекает более тяжело и намного чаще оставляет после себя тяжелые последствия:
- парезы и параличи;
- нарушение речи;
- потерю зрения;
- нарушение сознания вплоть до комы;
- слабоумие;
- рецидив инсульта.
При написании истории болезни по неврологии о последствиях перенесенного геморрагического инсульта стоит обратить внимание именно на перечисленные выше состояния.
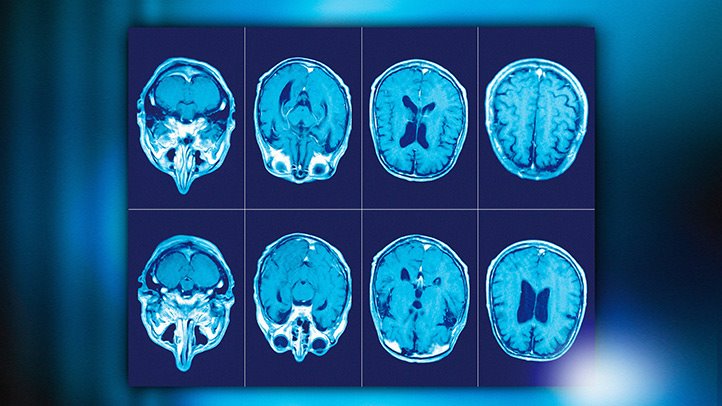
Рассеянный склероз
В классических историях болезни по неврологии по рассеянному склерозу описывается молодая девушка, так как рассеянный склероз часто поражает именно девушек 20-30 лет.
Жалобы больного: на постепенное нарушение зрения и координации, ощущение онемения и ползания мурашек в нижних конечностях.
Анамнез заболевания: впервые такие жалобы появились два года назад. Сначала ухудшилось зрение больной на короткий промежуток времени, потом оно восстановилось. Через несколько месяцев возникла шаткость походки и странные ощущения в ногах. Этот приступ также прошел, но через несколько месяцев появился опять, с еще большей силой. Тогда больная обратилась в поликлинику, откуда ее направили в неврологическое отделение.
Анамнез жизни: рост и развитие соответствовали возрасту, социальные условия жизни удовлетворительны. Не замужем. Семейный анамнез не отягощен. Наличие аллергических реакций отрицает.
Объективное обследование органов и систем: органы и системы организма без патологии.
Неврологический статус: сознание ясное, охотно идет на контакт. Менингеальные знаки не выявляются. Снижение зрение на левый и правый глаз. Объем движений в руках полный, в нижних конечностях - снижен. Тонус мышц в нижних конечностях ниже нормы. Рефлексы без патологии. При ходьбе наблюдается шаткость, движения размашисты.
Предварительный диагноз: рассеянный склероз, стадия обострения.
Специальные методы обследования: клинические методы обследования, который используют также в истории болезни по неврологии при инсульте, применяют и при рассеянном склерозе. Из специальных методов используют МРТ, ЭЭГ, иммунологический анализ крови, консультация офтальмолога.
Диф. диагноз: миопатии, периферические нейропатии.
Клинический диагноз: рассеянный склероз, вторично-прогрессивное течение, стадия обострения.
Лечение: в период обострения используют кортикостероиды (высокие дозы "Метилпреднизолона", "Дексаметазона"); при ремиссии применяют препараты интерферона или более современные средства - моноклональные антитела.
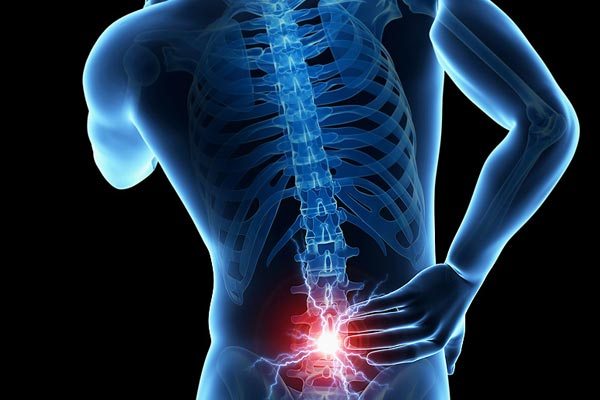
Остеохондроз
Остеохондороз - очень распространенное патологическое состояние позвоночника, поэтому написание истории болезни по неврологии об остеохондрозе очень актуально для студентов. Чаще всего встречается именно нарушение в работе поясничного отдела позвоночника.
При этом заболевании не характерно непосредственное поражение структур нервной системы. Поэтому неврологический статус при написании истории болезни по неврологии по остеохондрозу поясничного отдела позвоночника будет практически полностью в норме, лишь с некоторыми изменениями.
Жалобы больного: на резкие боли стреляющего характера в нижнем отделе спины, которые отдают в ногу (боли обусловлены сдавливанием корешков спинного мозга между позвонками - корешковая гиперестезия). Боли усиливаются при повышении нагрузки на позвоночник - поднятии тяжестей, занятиях спортом.
Анамнез заболевания: болеет на протяжении полугода, когда вдруг появились резкие боли в спине во время переноски груза. Потом боли периодически возникали вновь, в последнее время стали беспокоить и при незначительных движениях.
Анамнез жизни: развивался нормально. Семейный и аллергологический анамнезы не отягощены.
Объективное обследование органов и систем: органы и системы организма функционируют удовлетворительно, патология отсутствует.
Неврологический статус: находится в ясном сознании, адекватно реагирует на врача. Объем движений полный, рефлексы нормальные. Походка устойчивая. При надавливании на ткани в паравертебральной зоне отмечается болезненность, положительные симптом Ласега, который является особенностью написания истории болезни по неврологии про поясничный остеохондроз. Снижение чувствительности в нижнем отделе спины, на нижних конечностях.
Предварительный диагноз: остеохондроз поясничного отдела позвоночника.
Специальные методы обследования: среди специальных методов исследования, которые описываются в истории болезни по неврологии по остеохондрозу, применяют МРТ поясничного отдела позвоночника, на которой можно увидеть сужение суставной щели между двумя позвонками, нарушение структуры связок сустава и поверхностей позвонков.
Диф. диагноз: периферические нейропатии, новообразования позвоночника, миеломная болезнь.
Клинический диагноз: остеохондроз поясничного отдела позвоночника, корешковая гиперестезия.
Лечение: для снятия болевых симптомов применяются нестероидные противовоспалительные средства ("Диклофенак", "Нимесулид"), для улучшения метаболизма хряща используют хондропротекторы.
Эпилепсия
При написании истории болезни по неврологии об эпилепсии нужно помнить, что диагноз "эпилепсия" возможен только после наличия у пациента как минимум двух приступов судорог. Только один приступ в анамнезе не дает основания для постановки диагноза "эпилепсия"!
Как правило, данное заболевание бывает наследственным, поэтому в семейном анамнезе у пациента характерно наличие таких приступов у ближайших родственников.
Дебют эпилепсии, то есть первый приступ судорог, может быть как в раннем детстве (фебрильные судороги при повышенной температуре) или уже в преклонном возрасте. Возраст, в котором возник первый приступ судорог, может свидетельствовать об определенном виде эпилепсии:
- первичная, или наследственная - ее дебют характерен в раннем детском возрасте; именно этот вид склонен передаваться по наследству;
- вторичная, или симптоматическая - возникает в старшем возрасте после патологических состояний головного мозга (травм, опухолей, инсульта, энцефалита).
В зависимости от характера эпилептических приступов выделяют такие их разновидности:
- генерализованный - "классический" приступ, состоящий из двух фаз - тонической (тело напрягается и может выгибаться) и клонической (дрожание мышц всего тела);
- парциальный - клонические судороги отдельной части тела;
- абсанс - наиболее характерен для детей, не сопровождается судорогами; характеризуется периодами кратковременного "отключения" сознания.
Диагностика: основной метод диагностики - электроэнцефалограмма, с помощью которой можно определить повышенную эпилептическую готовность нервных клеток головного мозга; для определения причины симптоматической эпилепсии применяется МРТ головного мозга.
Лечение: эффективны противосудорожные препараты ("Финлепсин", "Дифенин").
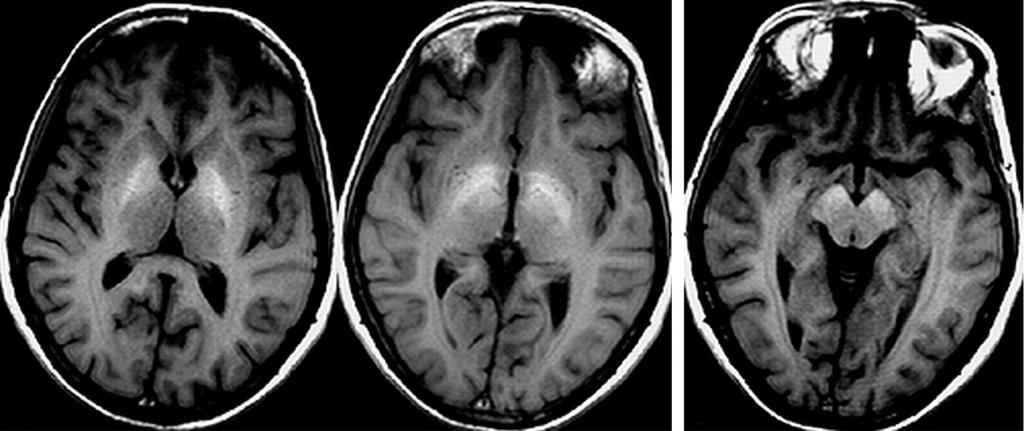
Энцефалопатия
Энцефалопатией называют любые изменения головного мозга, которые не сопровождаются его воспалением. При написании истории болезни по неврологии по энцефалопатии стоит уделить внимание такому ее подтипу, как дисциркуляторная энцефалопатия. Так как данный вид патологии головного мозга часто встречается у людей пожилого возраста.
Данное состояние также носит название хронической ишемии, поэтому история болезни по неврологии о хронической ишемии головного мозга и о дисциркуляторной энцефалопатии - равнозначные понятия.
Симптомы этой патологии не специфичны и включают в себя ухудшение памяти, изменение настроения и поведения, в последующем возможно полное слабоумие, при котором больной не может самостоятельно обходится без посторонней помощи.
В анамнезе болезни могут встречаться перенесенные ранее нарушения мозгового кровообращения. В анамнезе жизни - отягощенный семейный анамнез, сопутствующая артериальная гипертензия.
Неврологический статус может быть вообще не изменен.
В диагностике данного состояния эффективно доплерографичекое исследование сосудов головного мозга, на котором будет определятся диффузное нарушение кровообращения.
Лечение основано на увеличении поставки кислорода к нервным клеткам и улучшении кровообращения. Для этого применяют препараты группы ноотропов ("Церебролизин").
Зная основные неврологические заболевания, их симптомы, основные методы диагностики и лечения, а также прочитав примеры написания историй болезни по неврологии из этой статьи, вы сможете без труда написать собственную оригинальную историю болезни!
В последние годы диагностика и лечение заболеваний нервной системы претерпели революционные изменения в связи с появлением новых методов. Вместе с тем неврология, как и многие другие области медицины, основывается на фундаментальных клинических навыках сбора анамнеза и физикального обследования.
Неврологический диагноз
Обычно в неврологическом диагнозе есть две части:
анатомическая часть (Где расположено поражение нервной системы?)
патологическая часть (Какой процесс вызвал поражение?) Разделение диагноза на части полезно, так как позволяет избежать ошибок, вызванных широким разнообразием возможной локализации патологического очага (табл. 1).
Таблица 1. Возможная локализация очага поражения
Кора головного мозга
Анамнез имеет важнейшее значение в составлении анатомической и клинической частей диагноза. На самом деле у многих пациентов с заболеваниями нервной системы отсутствует патологическая симптоматика или имеются объективные изменения, которые подтверждают клинические предположения, основанные на анамнезе.
Иногда, особенно в сложных случаях, на основе анамнеза можно только предположить возможную область поражения, а окончательный диагноз можно установить лишь после соответствующего обследования. Это происходит из-за того, что заболевание одного из отделов нервной системы может проявляться симптомами, сходными с поражением других ее отделов.
Жалобы больного
Как лучше собрать анамнез, чтобы получить максимально полную диагностическую информацию? Важным правилом является предоставление возможности пациенту самостоятельно изложить свои жалобы, не прерывая его. Большинство пациентов может дать корректное описание своих симптомов в течение двух-трех минут, так что время, затраченное на эту процедуру, не будет потеряно впустую.
Обычно характер жалоб и их динамика устанавливаются в начальной части беседы, наряду с другими существенными фактами:
- возраст (некоторые неврологические заболевания присущи соответствующим возрастным группам)
- род занятий (пациент по роду своей деятельности может подвергаться воздействию токсинов или других факторов, которые являются причиной заболевания; некоторые неврологические расстройства могут ограничивать выполнение пациентом трудовой деятельности)
- праворукость — леворукость (важно получение информации о доминантности полушарий; если парез развился в верхних конечностях, это важно для определения степени утрата трудоспособности).
Выслушав описание симптомов, необходимо собрать анамнез имеющихся жалоб.
Временные характеристики возникновения симптомов
Для установления диагноза очень важно определение следующих временных характеристик возникновения симптомов:
- начало заболевания
- прогрессирование процесса
- продолжительность заболевания
- продолжительность периода восстановления
- частота обострений.
Например, имеющаяся у больного слабость одноименных конечностей может быть обусловлена поражением противоположного полушария головного мозга. Последующий подробный опрос, в частности, уточнение времени появления первых симптомов заболевания, позволяет сделать предположение о характере заболевания (рис. 1).
Рис. 1.1. Варианты течения неврологических расстройств. Например, при поражении полушария головного мозга — наличие контралатерального гемипареза, острое начало (секунды, минуты или, чаще, часы) и стабильное состояния в последующем позволяет с высокой вероятностью предположить сосудистое поражение (инсульт) — кровоизлияние или инфаркт мозга. Постепенное развитие заболевания (дни, недели, месяцы), как правило, указывает на объемное поражение, например опухоль. Характер течения заболевания с обострениями и ремиссиями (с симптомами, развивающимися и исчезающими в течение дней и недель и появляющимися вновь), скорее всего, указывает на хроническое воспаление или демиелинизацию, для центральной нервной системы наиболее типичен рассеянный склероз
Ключевые вопросы при сборе анамнеза
Результаты сбора анамнеза позволяют получить приблизительное представление о локализации поражения, дальнейшая его детализация достигается более подробным опросом больного (табл. 2).
Таблица 2. Система вопросов для сбора неврологического анамнеза. Имеются ли у пациента указанные нарушения?
Боль в области лица, шеи, спины, конечностей
Эпизоды утраты сознания, обмороки, припадки*
Когнитивные и аффективные расстройства
Нарушение функции черепных нервов
Потеря зрения, двоение или расплывчатое видение*
Слух, обоняние, вкус
Головокружение, нарушение равновесия*
Бульбарные расстройства (глотание, артикуляция речи)
Признаки нарушения функций конечностей
Трудности поднимания, хватания предметов, нарушение точности движений пальцев, неловкость
Нарушение походки, слабость в ногах или скованность, нарушение равновесия
Снижение чувствительности, извращение чувствительности, непроизвольные движения, нарушения координации, онемение*
Расстройства сфинктеров
Сексуальная дисфункция, нарушение функций кишечника, мочевого пузыря
*Если пациент использует термины обморок, головокружение, слабость, двоение в глазах, нечеткость изображения или оцепенение, требуется выяснить точное значение его слов, так как смысл, вкладываемый в эти понятия больным, может не соответствовать медицинским терминам.
Верхний уровень поражения
Негативные и позитивные симптомы
Негативные симптомы: утрата функций вследствие очагового поражения нервной системы. Так, сосудистое поражение одного из полушарий головного мозга, как правило, приводит к утрате функций, например параличу противоположных конечностей.
Позитивные симптомы предполагают раздражающее поражение, например наличие области патологической электрической активности в одном из полушарий головного мозга может вызвать скорее непроизвольные сокращения мышц (клонические) на противоположной стороне тела (парциальная эпилепсия), нежели паралич.
Дополнение к анамнезу
В неврологии, как и в любой другой области медицины, ценная информация может быть получена в ходе опроса:
- о перенесенных ранее заболеваниях
- семейный анамнез
- социальный анамнез
- терапевтический анамнез (прием лекарственных препаратов и пр.).
- Предшествующие заболевания, в частности сахарный диабет, которые могут быть причиной сенсорной нейропатии.
- Семейный анамнез: некоторые форы нейропатии носят наследственный характер.
- Социальный анамнез: чрезмерное употребление алкоголя может привести к развитию сенсорной полинейропатии вследствие витаминной недостаточности.
- Терапевтический анамнез: многие препараты могут вызывать полинейропатию.
Сбор анамнеза со слов очевидцев
Многие пациенты неврологической клиники не в состоянии самостоятельно предоставить информацию о своем заболевании, в связи с чем требуется уточнение анамнестических сведений со слов родственников или очевидцев.
Особо важна информация очевидцев в случае заболевания, сопровождающегося преходящими нарушениями сознания. Исключительно важна информация от очевидцев развития заболевания при госпитализации в клинику пациента, находящегося в бессознательном состоянии.
Очень важны также анамнестические сведения о развитии заболевания, полученные от окружающих, у пациента с прогрессирующим когнитивным снижением (деменция). В этой ситуации для постановки правильного диагноза принципиально важна информация, полученная от близких родственников. В том случае, если больной предъявляет жалобы на снижение памяти, затруднения в интеллектуальной деятельности, которые остаются незамеченными ближайшими родственниками и коллегами по работе, наиболее вероятно предположить, что указанные расстройства связаны с наличием депрессии или тревожного расстройства (псевдодеменция), и менее вероятно наличие истинной деменции, характеризующейся наличием микро- или макроскопических структурных изменений головного мозга.
Анамнез и результаты обследования
В практике невролога невозможно разделить сбор анамнеза и собственно неврологическое обследование, так как обследование начинается с первой беседы для сбора анамнеза.
Ценная информация может быть получена уже на основании первого впечатления о пациенте; внимание следует обратить на следующее:
- походка
- выражение лица
- дрожание рук
- особенности речи.
Неврологический осмотр не может быть отделен от осмотра общесоматического. Особое внимание должно быть уделено состоянию сердечно-сосудистой и мышечной систем. Следует обратить внимание на следующие признаки, которые могут быть связаны с сосудистым поражением нервной системы:
- пульс — частота и ритмичность
- артериальное давление
- аускультативные шумы — сердечные, каротидные, кранильные и спинальные.
При осмотре мышечно-скелетной системы особое внимание следует обратить на наличие или отсутствие деформаций черепа, позвоночника, суставов.
Основные компоненты детального неврологического обследования, которые должны быть оценены у каждого пациента:
- уровень сознания
- когнитивные функции
- речь
- черепные нервы
- состояние шеи и туловища
- двигательные и чувствительные функции конечностей
- походка.
Более подробное обследование будет обусловлено особенностями анамнеза и характером заболевания. Так, у большинства амбулаторных больных тщательная оценка уровня сознания и когнитивных функций не требуется, так как полноценная информации об их состоянии могут быть получена уже на основании беседы и расспросе о заболевании. В то же время более тщательное и целенаправленное обследование требуется у пациента, госпитализированного в клинику в бессознательном состоянии после несчастного случая, или у больного со спутанным сознанием, находящегося в общесоматическом отделении. Заключительный раздел настоящей главы содержит основные рекомендации по осмотру неврологического больного с учетом особенностей анатомии и физиологии.
Неврология для врачей общей практики. Л. Гинсберг
Читайте также:


