Неврологический тест на опухоль мозга
95. Симптомы,характерные для невриномы 8 пары:
2. снижение слуха
4. гемигипестезия Ответ: 1,2.
96. Локализация опухоли: Тип опухоли:
1. супратенториальные А. аденома гипофиза
2. субтенториальные Б. невринома 8 пары
В. астроцитома мозжечка
Г. краниофарингиома Ответ: 1 - А,Г. 2 - Б,В.
97. Локализация опухоли: Гистологическая структура:
1. внутримозговая А. глиобластома
2. внемозговая Б. астроцитома
Г. эпендимома Ответ: 1 - А,Б,Г. 2 - В.
98. Локализация опухоли: Гистологическая структура:
1. внежелудочковые А. эпендимома
2. внутрижелудочковые Б. менингиома
В. аденома гипофиза
Г. невринома Ответ: 1 - Б,В,Г. 2 - А.
99. Синдромы: Клинические проявления:
1. хиазмальный А. битемпоральная гемианопсия
2. дислокационный Б. брадикардия
В. первичная атрофия зрительных нервов
Г. нарушения дыхания Ответ: 1 - А,В. 2 - Б, Г.
100. Вид синдрома: Клинические проявления:
1. общемозговой гипертензионный А. приступообразные ночные головные боли
синдром Б. застойные диски зрительных нервов
2.очаговые симптомы В. расстройство сознания
Г. акромегалия Ответ: 1 - А,Б,В. 2- Г.
101. Синдром, при котором атрофия диска зрительного нерва на одном глазу сочетается с застойным диском на другом возникает при опухоли _____________ поверхности ______________ доли.
Ответ: базальной поверхности лобной доли.
102. Изменеие на глазном дне, возникающее после застойных дисков и ведущее к слепоте называется ____________ ______________ диска.
Ответ: вторичная атрофия.
103. Нарушение сознания, появление витальных бульбарных нарушений у болного с гипертензионным синдромом свидетельствует о возникновении _____________ синдрома. Ответ: дислокационного.
104. Синдром, возникающий при окклюзии опухолью ликворопроводящих путей, называется _______________.
105. Для неотложного лечения гипертензионно-дислокационного синдрома применяется _______________ ____________ /малое нейрохирургическое вмешательство/.
Ответ: вентрикулярный дренаж.
106. Обследования больного с диагнозом субтенториальная опухоль:
- неврологический осмотр Ответ: 3,2,1.
107. Врачебных мероприятий при гипертензионном синдроме:
- внутривенная дегидратационная терапия
- наблюдение за пульсом,давлением,дыханием
- нейрохирургическое обследование больного
108. Возникновения симптомов при супратенториальных опухолях:
- вторичная атрофия зрительных нервов Ответ: 2,1,3.
109. Возникновения симптомов при опухолях мосто-мозжечкового угла /невринрма 8 пары/.
- парез мимической мускулатуры
- нарушение чувствительности на лице и развитие сходящегося косоглазия
- появление мозжечковых симптомов Ответ: 3,2,1,4,5.
110. Лечебных мероприятий у больного со злокачественной опухолью мозга:
- частичное удаление опухоли
- ликвидация внутричерепной гипертензии
- химиотерапия и лучевая терапия
- гистологическое исследование опухоли Ответ: 2,1,4,3.
ТЕМА 4. ОПУХОЛИ СПИННОГО МОЗГА.
ВЫБРАТЬ ВСЕ ПРАВИЛЬНЫЕ ОТВЕТЫ:
111. Симптомы,характерные для экстрамедуллярных опухолей :
1. нарушение болевой чувствительности
2. корешковые боли
3. наличие блока субарахноидального пространства
4. нарушение слуха
112. Симптомы,характерные для экстрамедуллярной опухоли :
1. синдром Броун-Секара
2. полное поперечное поражение спинного мозга
3. корешковые боли
4. белково-клеточная диссоциация в ликворе Ответ: 1,2,3,4.
113. К интрамедуллярным опухолям относятся:
114. Симптомы,характерные для начальной стадии интрамедуллярной опухоли на уровне С5-С8:
1. нарушение поверхностной чувствительности вначале в проксимальных отделах
2. вялые парезы,параличи
3. спастические парезы,параличи
4. трофические нарушения
5. тазовые нарушения Ответ: 1,2,4.
115. Симптомы,характерные для опухоли верхнегрудного отдела спинного мозга:/экстрамедуллярной/:
1. боль при поколачивании над остистыми отростками позвонков
3. нижний парапарез
4. нарушение функций тазовых органов Ответ: 1,3,4.
116. Заболевание: Симптомы:
1. опухоль верхнешейного отдела А. боль при движении головы
спинного мозга Б. боль,иррадиирующая по верхним конечностям
2. опухоль нижнешейного отдела В. вялый парез верхних конечностей и централь-
спинного мозга ный нижних
Г. спастический тетрапарез Ответ: 1 - А,Г. 2 - Б,В.
117. Заболевание: Симптомы:
1. экстрамедуллярная опухоль А. корешковые боли
грудного отдела Б. нарушение тазовых функций
2. опухоль конского хвоста В. нижний спастический парапарез
Г. гипестезия в области промежности и нижних конечностей
Д. нижний вялый парапарез
Ответ: 1 - А,Б,В. 2 - А,Б,Г,Д.
118. Заболевание: Симптомы:
1. экстрамедуллярная опухоль А. корешковые боли
Б. прогредиентное течение
2. радикулопатия вертеброген- В. обратимость симптомов при консервативном
ного генеза лечении
Г. белково-клеточная диссоциация в ликворе
Д. распространение чувствительных нарушений снизу вверх
Ответ: 1 - А,Б,Г,Д. 2 - А,В.
119. Заболевание: Симптомы:
1. интрамедуллярная опухоль А. признаки дизморфогенеза
Б.д лительность заболевания 5-10 лет
2. сирингомиелия В.быстрое нарастание симптомов поражения
поперечника спинного мозга
Д.вялые парезы конечностей Ответ: 1 - В,Г,Д. 2 - А,Б,Г,Д.
120. Заболевание: Гистологическая структура:
1. первичная опухоль спинного А. невринома
мозга Б. глиобластома
2. вторичная опухоль спинного В. липома
мозга Г. метастазы рака
Ответ: 1 - А,Б,В. 2 - Г.
121. Изменение в ликворе при опухоли спинного мозга называется ________- _________ _____________. Ответ: белково-клеточная диссоциация.
122. Рентгенологический симптом атрофии корней дужек и увеличение расстояния между ними в результате давления опухоли называется симптомом _________ - _________/по фамилии/ Ответ: Элсберга - Дайка.
123. Прогрессирующее заболевание спинного мозга, характеризующееся разрастанием глии и образованием полостей в сером веществе называется _________________.
124. Рентгенологическое исследование проходимости субарахноидального пространства спинного мозга называется ____________ ______________.
Ответ: контрастная миелография.
125. Опухоли спинного мозга классифицируются по локализации на экстрамедуллярные и _____________ .
126. Обследования больного с опухолью спинного мозга:
- люмбальная пункция с проведением ликвородинамических проб Ответ: 2,4,1,3.
127. Развития симптомов при экстрамедуллярной опухоли:
- стадия полного поперечного пораженич спинного мозга Ответ: 2,1,3.
128. Развития симптомов при интрамедуллярной опухоли:
- появление проводниковых нарушений чувствительности
- синдром полного поперечного поражения спинного мозга
- сегментарные расстройства чувствительности диссоциированного типа Ответ: 2,3,1.
129. Формулировки диагноза при опухоли спинного мозга:
- первичная или вторичная
- уровень поражения спинного мозга
- экстра- или интрамедуллярная Ответ: 1,3,2.
130. Проведения пробы Квекенштедта:
- сжатие яремных вен
- измерение исходного уровня ликворного давления
- 2е измерение давления
- 3е измерение давления
- прекращение давления на яремные вены Ответ: 7,1,3,2,4,6,5.
ТЕМА 5. ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ НЕРВНОЙ СИСТЕМЫ.
ВЫБРАТЬ ВСЕ ПРАВИЛЬНЫЕ ОТВЕТЫ:
131. Симптомы, характерные для клещевого энцефалита:
1. центральные гемипарезы
2. вялые парезы верхних конечностей
3. проводниковые нарушения чувствительности
4. "свисающая голова"
5. бульбарные нарушения
6. сходящееся косоглазие
7. расстройство сна
8. лимфоцитарный плеоцитоз в ликворе
9. Кожевниковская эпилепсия Ответ: 2,4,5,8,9.
132. Симптомы, характерные для острой стадии эпидемического энцефалита:
1. бульбарный синдром
2. парез аккомодации, диплопия
3. патологическая сонливость
4. вегетативные нарушения /гиперсаливация, гипергидроз, икота/
5. периодическое недержание мочи
6. обратный синдром Арджил-Робертсона Ответ: 2,3,4,6.
133. Симптомы, характерные для хронической стадии эпидемического энцефалита:
1. параличи конечностей
3. головная боль
4. мышечная ригидность
5. статический тремор
6. двухсторонний птоз
7. эпилептические припадки
8. нарушение сознания Ответ: 2,4,5.
134. Симптомы, характерные для комариного энцефалита:
2. периферический паралич верхних конечностей
3. эпилептические припадки
4. нарушение сознания
5. резкая головная боль, рвота
6. повышение температуры тела до 40 градусов
8. паралич аккомодации Ответ: 1,3,4,5,6,7.
135. Симптомы, характерные для острого миелита:
1. общеинфекционный синдром
2. расстройство сознания
3. корешковые боли
4. психомоторное возбуждение, бред
5. парезы нижних конечностей
6. проводниковые нарушения чувствительности
7. плеоцитоз в ликворе Ответ: 1,3,5,6,7.
136. Симптомы, характерные для туберкулезного менингита:
1. наличие первичного очага в легких
2. острое начало
3. симптомы интоксикации
4. продромальный период 2-3 недели
5. нейтрофильный плеоцитоз в ликворе
6. лимфоцитарный плеоцитоз в ликворе с высоким содержанием белка
Опухоли головного и спинного мозга представляют собой аномальный рост тканей, расположенных внутри черепа или костного мозга позвоночника, которые являются основными компонентами нервных тканей центральной нервной системы (ЦНС). Доброкачественные опухоли являются патологичискими, а злокачественные опухоли являются опасными. ЦНС размещается в жестких костных полостях (например, в черепе и позвоночнике), поэтому любой аномальный рост, будь то доброкачественный или злокачественный, может оказывать давление на чувствительные ткани и ухудшать их функции.
Опухоли, возникающие в головном мозге или спинном мозге, называются первичными опухолями. Большинство первичных опухолей вызваны неконтролируемым ростом среди клеток, которые окружают и поддерживают нейроны. У небольшого числа людей первичные опухоли могут быть результатом специфического генетического заболевания (например, нейрофиброматоза, клубневого склероза) или от воздействия радиации или вызывающих рак химических веществ. Причина большинства первичных опухолей остается загадкой. Они носят не инфекционный характер и в настоящее время не поддаются профилактике.
Симптомы опухолей головного мозга включают головные боли, судороги, подергивания, тошноту и рвоту, проблемы со зрением или слухом, поведенческие и когнитивные проблемы, двигательные проблемы и проблемы с равновесием. Симптомы опухолей спинного мозга включают боль, сенсорные изменения и проблемы с движениями.
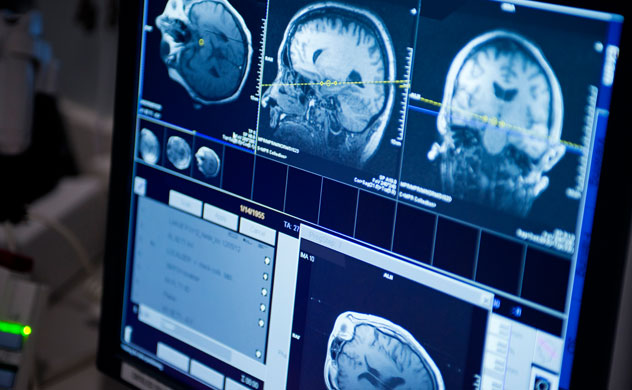
Первым исследованием для диагностики опухолей головного и спинного мозга является неврологическое обследование. Также используются специальные методы визуализации (компьютерная томография и магнитно-резонансная томография, позитронно-эмиссионная томография). Лабораторные тесты включают ЭЭГ и набор спинномозговой пункции. Биопсия - хирургическая процедура, при которой образец ткани берется из подозрительной опухоли и помогает врачам диагностировать тип опухоли.
Диагностика
Чтобы узнать причину ваших симптомов, лечащий врач спросит о вашей личной и семейной истории болезни и проведет полный медицинский осмотр. В дополнение к проверке общих признаков здоровья, ваш врач выполнит неврологический тест, который включает проверки на реакции, мышечную силу, координацию, рефлексы и реакцию на болезненные ощущения. Ваш врач также осмотрит глаза, чтобы обнаружить локализацию опухоли, нажимая на нерв, который соединяет глаз и головной мозг.
В зависимости от результатов физического и неврологического обследований, ваш врач может запросить одно или оба из следующего исследований:
Сканирование - компьютерная томография (КТ) или компьютерная осевая томография - серия подробных снимков головного мозга, созданных компьютером, объединенным с рентгеновским аппаратом. В некоторых случаях перед сканированием вводится специальный краситель в вену. Краситель помогает выявить различия в тканях мозга.
Врач может также запросить другие тесты, такие как:
- Ангиограмма или артериограмма. Эти исследования представляют собой серию рентгеновских снимков, сделанных после того, как специальный специальный краситель вводится в артерию, как правило в области таза, где живот соединяется к верхней частью ноги. Безвредный краситель, которая течет через кровеносные сосуды головного мозга, можно увидеть на рентгеновских лучах. Эти рентгеновские лучи могут обнаружить опухоль и соединительные сосуды.
- Сканирование мозга - сканирование мозга выявляет области аномального роста в мозге и делать запись на специальной пленке. Небольшое количество радиоактивного материала вводят в вену. Этот краситель поглощается опухолью, и рост проявляется на пленке. Излучение покидает тело в течение шести часов и не представляет опасность.
- Функциональная визуализация. В этом тесте используются МРТ или магнитные источники для идентификации функциональных путей в головном мозге (моторные, визуальные, языковые) и предупреждает врача-хирурга о возможном повреждении этих путей во время операции.
- Миелограмма - миелограмма, иногда называемая рентгенограммой пояснично-крестцового позвоночника, представляет собой рентгенографию или компьютерную томографию (КТ) позвоночника. Специальный специальный краситель вводится в спинномозговую жидкость в позвоночнике, и больной наклоняется, чтобы краситель смешивался с жидкостью. Этот тест может быть выполнен, когда у врача возникают подозрения на опухоль в спинном мозге.
- МР-спектроскопия - это модифицированное МРТ-исследование, которое показывает метаболическую активность в опухоли головного мозга. Это исследование в значительной степени заменило сканирование позитронной эмиссионной томографии (ПЭТ) вследствие его отличного разрешения и точности.
Симптомы опухолей головного и спинного мозга обычно развиваются медленно и ухудшаются с течением времени, если их не лечить. Опухоль может быть классифицирована как доброкачественная или злокачественная и с учетом клинико-морфологического списка особенностей, который отражает, насколько она опасна. Эта оценка может помочь врачам установить лечение опухоли и предсказать вероятный результат или прогноз для больного.
Рак мозга – заболевание, которое вызывает в обществе много вопросов и обсуждений. Этот недуг не смогли побороть Дмитрий Хворостовский, Жанна Фриске, Валерий Золотухин и др. А теперь вся страна следит за новостями о состоянии здоровья Анастасии Заворотнюк. Если даже многие знаменитости, у которых много ресурсов, не всегда могут справиться с этой болезнью, то как быть всем остальным?
Особенный рак

– Дмитрий Андреевич, давайте начнем с самого простого. Рак мозга – что это вообще за болезнь?
– Я бы сказал, что рак мозга – это, по сути, неправильный термин, он не обозначает какую-то конкретную опухоль. Нейроонкологических заболеваний много, и все они по-разному называются.
Раковая опухоль поражает любой орган человеческого тела: желудок, легкие, печень и т.д. Да, нейроонкология – это часть общей онкологии. Но головной мозг очень специфичен. Он состоит из нейронов – особых клеток, которые соединяются между собой миллиардами связей. Поэтому можно сказать, что нервная система – это даже не компьютер по уровню сложности. Я бы сказал, что она сложнее, чем сама галактика.
Поэтому нейроонкологические заболевания – отдельная специфика. Вот смотрите: если опухоль растет из печени – это рак печени, если из легких – это рак легких и так далее. В этих случаях болезнь развивается по стадиям: первая стадия, вторая стадия, на третьей клетки метастазируют, а на четвертой уже разносятся по всему организму. А вот в головном мозге опухоль практически не метастазирует. Обычно она растет компактно, одним очагом. Есть всего лишь два-три вида опухоли, которые могут разноситься по организму, и встречаются они редко. Например, медуллобластома.
У нас по степеням делится только гистология. Если первая степень – это доброкачественная опухоль, то четвертая степень – самая злокачественная.
– Поэтому рак мозга и считается особенным онкологическим заболеванием?
– Отчасти поэтому. Но главное коварство опухолей мозга заключается в другом. Специфика такова, что опухоль может быть злокачественной и довольно большой, но она находится в доступной для хирурга зоне, в так называемой "немой зоне", в той области, которая мало отвечает за какие-то функции: за движение, речь, память и т.д. Около 50% всего вещества мозга – это немые зоны. Тогда эту злокачественную опухоль можно без проблем убрать в пределах здоровых тканей.
А бывает доброкачественная опухоль, но она расположена в тех структурах, которые для хирурга практически недоступны. Допустим, клетки, отвечающие за работу сердца, за артериальное давление находятся в стволе мозга. И вот представьте, что там находится доброкачественная опухоль. Близок локоток – да не укусишь. С практической точки зрения ее бывает очень трудно убрать, или она вообще неоперабельная. Поэтому у нас понятие злокачественности и доброкачественности, операбельности и неоперабельности опухоли несколько относительное.

– Значит, злокачественные и доброкачественные опухоли могут быть одинаково опасны для человека?
– Так тоже нельзя сказать. Доброкачественную опухоль гораздо проще вылечить. Мы удаляем ее практически в любой локализации, и у человека наступает выздоровление. Правда, если опухоль росла из тех зон головного мозга, которые ответственны за какие-либо функции, они могут пострадать. В этом случае у пациента может в дальнейшем наблюдаться какой-либо определенный неврологический дефицит. Допустим, слабость в руке, онемение в ноге или еще что-то в этом роде.
А вот если клетки злокачественные, то здесь мы работаем совместно с онкологами. Такие пациенты подлежат комбинированному лечению. Нейрохирург делает свою работу: оперирует больного, удаляя опухоль в пределах здоровых тканей. Затем, в зависимости от гистологии, принимается решение о проведении химической или лучевой терапии. После этого люди у нас наблюдаются. Через определенное время, когда мы убедились, что продолженного роста нет, мы снимаем их с учета.
– В прессе часто звучит название "глиобластома". Действительно ли это самый агрессивный вид раковой опухоли мозга?
– На самом деле я бы так не сказал. Да, она весьма агрессивна, но есть и более агрессивные опухоли. Например, саркома. Всего существует около 30 различных наименований злокачественных опухолей. В диагнозе мы, как правило, пишем "объемное образование головного мозга". А затем уже идет расшифровка: что за опухоль, какой степени злокачественности.
Как лечат опухоли мозга?
– Всегда ли больным необходима операция? Или же в некоторых случаях можно обойтись лучевой и химиотерапией?
- Нет, хирургически удалять опухоль приходится не всегда. Технический прогресс стремительно развивается. Мне есть, что вспомнить, ведь я уже 43 года в нейрохирургии. Еще в недалеком прошлом был только хирургический метод лечения. Но сейчас есть методы стереотаксической лучевой терапии, такие, как гамма-нож и кибернож. Они позволяют сделать операцию, не проводя трепанацию черепа. Но такие методы подходят только для опухолей небольших размеров. Гамма-нож справляется с опухолью до 2,5-3 сантиметров в диаметре. Кибернож – до 5-6 сантиметров. Поэтому сегодня не всегда приходится прибегать к хирургическому методу лечения.
– А у нас в крае тоже используют гамма-нож и кибернож?
– К сожалению, в Алтайском крае ни гамма-ножа, ни киберножа пока нет. Для Алтайского края такое оборудование – большая роскошь. Оно очень дорогостоящее, поэтому должно в достаточной степени эксплуатироваться. В Алтайском крае попросту не наберется столько пациентов, чтобы организовать поток. Но планы по приобретению стереотаксического оборудования есть. Тогда, конечно, мы будем принимать больных и из других регионов. Сейчас пациентов, которым необходимо лечение гамма-ножом и киберножом, мы в основном отправляем в Новосибирскую область.
– Насколько распространены онкологические заболевания мозга?
– На это можно смотреть по-разному. Конечно, это всего полтора процента от числа всех онкологических заболеваний. Это очень мало. Но на это можно взглянуть и с другой стороны. Население Алтайского края – 2 300 000 человек. Каждый в год мы проводим около 300 операций по удалению опухолей мозга. И еще около 100 человек отправляем на лечение в другие регионы. С этой точки зрения, я бы сказал, больных довольно много. В основном поражается, к сожалению, самая работоспособная часть населения. Но оперируем мы всех. Вспоминаю свою молодость, когда на 65-летнего человека смотрели и думали: "а зачем ему вообще операция?". Сейчас ограничений нет. Понятие "старческий возраст" ушло из обихода. Оперируем и в 70, и даже в 80 лет.
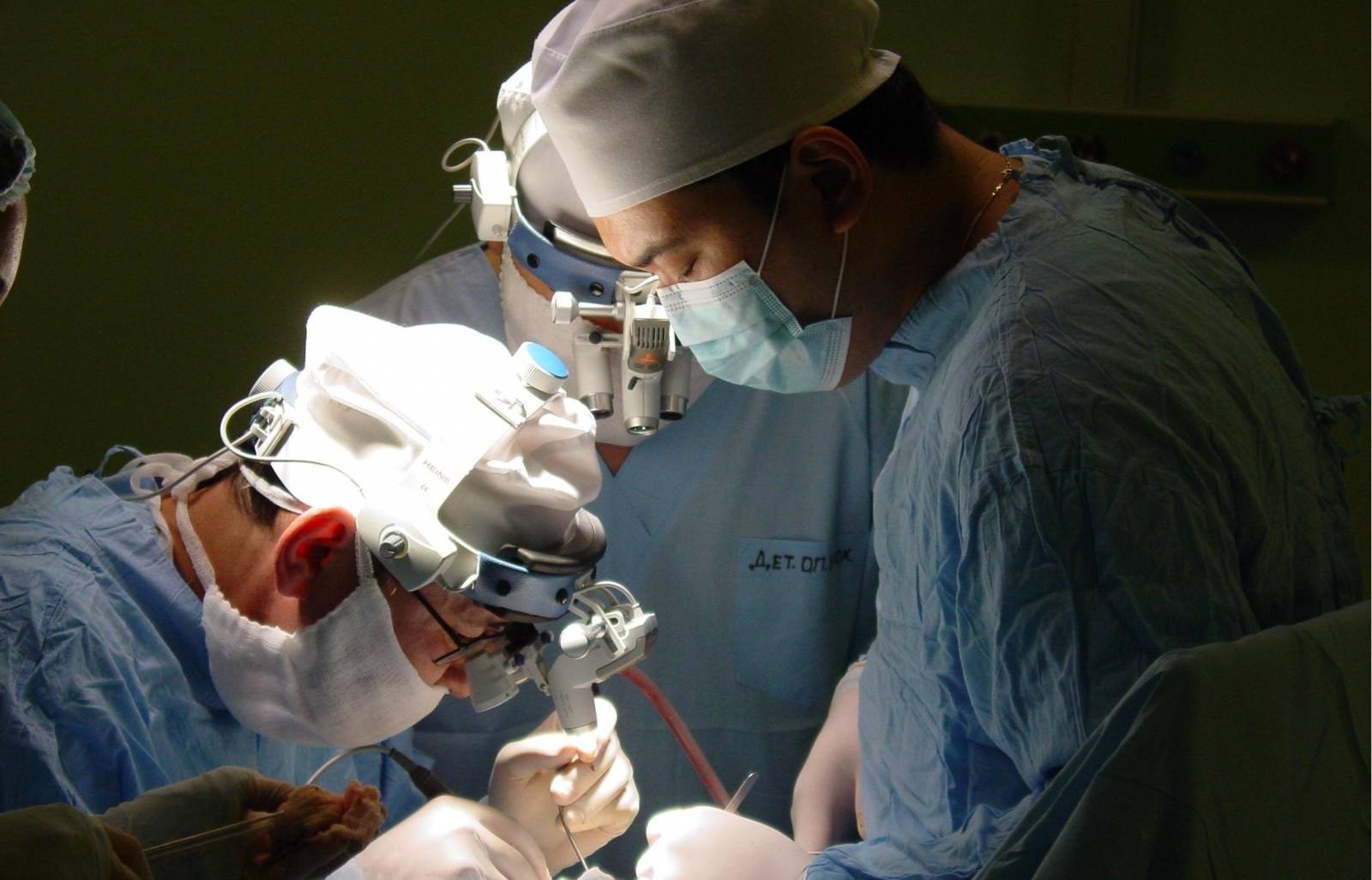
– А что приводит к смерти человека?
– К смерти приводит продолженный рост. Когда лишняя ткань все прибывает, мозг значительно увеличивается в размерах и в полости черепа создается высокое давление, и от этого человек погибает. Удалить уже практически невозможно. Вернее, удалить можно, но при этом удалятся важные зоны мозга, и человек просто перестанет быть человеком. Перейдет в вегетативное состояние. Или второй вариант: опухоль прорастает в жизненно важный центр. Отказывают нужные для организма функции, и человек погибает.
– И какие прогнозы для больных раком мозга? В СМИ часто пишут конкретные сроки, сколько человек может прожить с опухолью мозга.

– Нехороший вопрос. Хотя я понимаю, что он очень важный. Нужно понимать, что в случае с мозгом все сугубо индивидуально. Многое зависит от гистологии. Мы можем сделать все возможное, что в наших силах. На самом высоком уровне провести оперативное вмешательство, лучевую и химиотерапию. Но если клетки опухоли сверхзлокачественные, то мы можем только продлить человеку жизнь. К сожалению, мы еще не достигли такого уровня, чтобы гарантировать человеку полное выздоровление.
Сроки реабилитации тоже индивидуальные. Все зависит от того, в каком возрасте пациент, где была расположена опухоль, понадобилась ли ему лучевая или химиотерапия после операции. Я бы не сказал, что есть какая-то общая картина для больных со злокачественной опухолью мозга.
Стоит ли паниковать?

– Есть ли какие-то симптомы, по которым можно распознать рак мозга вовремя?
– Клиника здесь двоякая. Она делится на общемозговые симптомы и локально-очаговые симптомы. Вот представим себе: если у человека опухоль растет в малом тазу или в брюшной полости. Это обширные пространства, растяжимые мягкие ткани. Опухоль может свободно расти, ничего не сдавливая, и достигать больших размеров. А теперь представим замкнутую полость черепа. Это закрытое шарообразное пространство. И внутри – полтора килограмма вещества мозга. И если опухоль начинает расти, внутри черепной коробки становится тесно. А раз тесно, то первое, чем начинает проявляться болезнь, – головные боли, преимущественно в утренние часы. Затем это может сопровождаться тошнотой, рвотой.
И второе – это очаговая симптоматика. В зависимости от того, в какой зоне мозга растет опухоль, клиника будет меняться. Допустим, опухоль растет в лобной доле, справа. В этом случае человек потихоньку станет замечать, что его левая рука потихоньку слабеет, неточно выполняет движения. Значит, поражена двигательная зона. Если опухоль растет в теменной зоне, которая отвечает за чувствительность, у человека на левой руке могут начать неметь пальцы. Если опухоль локализуется слева в височной доле, где находится речевой центр, человек станет замечать, что ему стало труднее подбирать слова, говорить.
В этом случае нужно обратиться к неврологу и пройти обследование.
– А есть ли наследственная предрасположенность к раку мозга?
– То, что существуют наследственные факторы при онкозаболеваниях, давно доказано. Я помню одну семью, это было в начале моей карьеры. Я оперирую отца. Удаляю у него опухоль. Проходит лет 10-15, он привозит своего ребенка. У него та же локализация и та же гистология. Он спросил меня, передается ли это по наследству. Сказал, что у него есть еще один сын. Я ему предлагаю: "Лучше привезите, мы его обследуем". Обследовали: тоже опухоль. Удалили, пока еще не было никаких клинических симптомов.
Такие случаи давно описаны в литературе. Действительно, наследственная предрасположенность есть.
– А какие существуют факторы риска? В СМИ сейчас пишут о том, что процедура ЭКО может спровоцировать развитие опухоли.
– Факторы риска те же, что и в общей онкологии. Вообще, когда я начинал свою деятельность, онкологических заболеваний было намного меньше. Если посмотреть на экологическую обстановку в мире, то причины становятся понятны. Любой прогресс несет в себе как положительное, так и отрицательное.
А вот на вопрос про ЭКО я не отвечу. Я не изучал никогда эту тематику. Чтобы что-то утверждать, нужна статистика и серьезные исследования. Берутся группы людей, которые получали такую услугу и которые не получали. И наблюдение за ними ведется годами. Поэтому невозможно ответить точно, влияет это как-то на развитие опухоли или нет.
– Что вы можете посоветовать людям, которые после новостей в СМИ начинают переживать за себя и искать у себя признаки болезни?
– Если обо всем постоянно переживать, можно просто свихнуться. Все-таки если обратиться к статистике, нейроонкология – это очень маленький процент от всех других заболеваний. Настолько маленький, что паниковать уж точно не стоит.
Есть вполне четкие клинические симптомы, о которых я уже сказал. Появляется клиника – обращайтесь сразу к неврологу, и он проведет обследование.
Способы исследования мозга
Болезни головного мозга, нарушая его правильное функционирование, приводят к сбою в работе различных органов и систем организма. Наиболее распространенными заболеваниями являются:
- Болезнь Альцгеймера , при которой организм начинает вырабатывать патологический белок, ведущий к атрофии нервных клеток. Начало заболевания заметить трудно, у человека появляется несвойственная ему прежде рассеянность, с которой он пытается бороться с помощью записных книжек и электронных девайсов.
- Инсульт головного мозга , под которым понимают острое нарушение кровообращения, ведущее к поражению тканей и нарушению функций организма. Различают геморрагический и ишемический виды заболевания. И в том и другом случае признаками надвигающегося инсульта может быть тяжесть в голове, головокружение, нарастание шума в ушах, слабость.
- Опухоль , при которой образуются клетки, по своей природе не характерные для головного мозга. Разрастаясь, они провоцируют рост внутричерепного давления. Опухоли разделяют на доброкачественные и злокачественные. Первым признаком возникновения опухоли является частое появление утренней головной боли, сопровождающейся рвотой. Постепенно проявляются другие симптомы: проблемы с памятью, нарушение мышления, психические расстройства.
- Эпилепсия характеризуется рецидивирующими расстройствами работы мозга. Во время припадка человек теряет сознание, могут начаться судороги. Различают генерализованные и локальные припадки. В первом случае затрагиваются оба полушария головного мозга, во втором – только одно.
Своевременная диагностика способна выявлять как сами заболевания, так и причины их возникновения, благодаря чему становится возможным эффективное лечение. Рассмотрим основные методы исследования структуры головного мозга.
ЭхоЭГ (эхоэнцефалография) – ультразвуковая диагностика патологий головного мозга, выполняемая с помощью осциллоскопа. Прибор фиксирует отраженный ультразвук и отображает возвращенный сигнал на дисплее. ЭхоЭГ назначают при подозрении на опухоль или в случае черепно-мозговой травмы. Исследование информирует о наличии смещения мозговых структур и его степени. Подготовка не требуется, метод прост в реализации и не имеет последствий.
УЗДГ (ультразвуковая допплерография) – исследование проводят для оценки кровотока в крупных и средних сосудах головы и шеи. Ультразвуковую допплерографию можно использовать и в целях выявления первых признаков патологий сосудистого русла, и для контроля проводимого лечения. Допплерографическое исследование учитывает изменения частоты волн ультразвука, отражающихся от подвижных структур организма человека, являясь высокоинформативным методом получения данных о функциональной активности и состоянии сосудов. Метод не требует подготовки, не имеет противопоказаний, отсутствуют болезненные ощущения.
РЭГ (реоэнцефалография) головного мозга – данный метод оценки функционального состояния сосудов базируется на регистрации изменений полного электрического сопротивления тканей и обусловлен пульсовыми колебаниями сосудов. Реоэнцефалографию применяют для диагностирования опухолей, травм головы, эпилепсии, мигрени. РЭГ помогает выявить локальные поражения, определить степень наполнения кровью отделов мозга. Этот метод применяется во время родов для исследования гемодинамики плода.
МРТ (магнитно-резонансная томография) сосудов головного мозга – достаточно сложный, но высокоинформативный метод обследования, основанный на механизме ядерно-магнитного резонанса.
МРА (магнитно-резонансная ангиография) – данный метод, не требующий прямой пункции артерии, быстро совершенствуется и открывает большие перспективы для изучения сосудистого русла. МРА дает возможность построения трехмерной реконструкции сосудистой сети в рассматриваемой области, позволяет выделять для исследования определенные нервные сосуды и стволы из проекции отделов головного мозга.
ЭЭГ (электроэнцефалография) – метод заключается в регистрации с помощью электроэнцефалографа колебаний электрических потенциалов мозга. Укрепленные на голове электроды считывают биотоки мозга, фиксируемые на бумаге или выводимые на дисплей. Процедуру назначают в случае задержки психоречевого развития, при травмах, эпилептических припадках. Цифровое оборудование позволяет проводить ЭЭГ-мониторинг – длительную запись биотоков у больных эпилепсией.
ЭНМГ (электронейромиография) – применяется для регистрации биотоков мышц. Используется при диагностировании болезней периферических нервов и нервно-мышечных заболеваний.
НСГ (нейросонография) – ультразвук отлично справляется с исследованием головного мозга новорожденных до момента закрытия большого родничка. Нейросонография безопасна и к тому же дает массу информации, позволяющей выявлять патологии на ранних стадиях и верно оценивать эффективность проводимого лечения.
Краниография – так называют выполнение в 2 проекциях, фасной и профильной, рентгенографии черепа. Метод хорошо подходит для выявления врожденных дефектов и переломов костей в черепе. Рентгеновское излучение ничтожно мало и подбирается строго индивидуально.
КТ (компьютерная томография) сосудов головного мозга – заключается в измерении интенсивности прохождения рентгеновских лучей через мозговую ткань. Метод дает возможность рассмотреть срезы головного мозга на разном уровне горизонтальной плоскости. Компьютерная томография выявляет врожденные пороки развития, определяет месторасположение и характер патологий, фиксирует степень расширения ликворосодержащей системы головного мозга.
ПЭТ (позитронно-эмиссионная томография) – основана на применении радиофармпрепаратов, дающих возможность построить трехмерную реконструкцию функциональных процессов, протекающих в мозге человека. С помощью ПЭТ можно отличить доброкачественную опухоль от злокачественной, диагностировать последствия травм и заболеваний головного мозга.
Широкие показания для применения магнитно-резонансной томографии (МРТ) и различных методов ультразвуковой диагностики (все виды УЗИ), всеобъемлющий анализ компьютерной томографии (КТ) и возможности позитронно-эмиссионной томографии (ПЭТ) для оценки динамики функциональных изменений делают эти 4 метода обследования наиболее востребованными. Поговорим о них подробнее.
Магнитно-резонансная томография предназначена для получения полного объема данных об анатомическом строении и патологических изменениях головного мозга.
От выбора оборудования зависит очень многое. Применение низкопольных в 0,35 Тесла томографов, лишь немногим превышающих напряженность естественного магнитного поля планеты, не только максимально информативно, безвредно, но еще и нивилирует боязнь клаустрофобии у пациентов. Для более детальной диагностики аппарат МРТ комплектуется специально разработанными программами. Применение подобного программного обеспечения ведет к высочайшему качеству диагностики, но одновременно удлиняет процедуру.
Назначение на исследование дается при жалобах на участившиеся головные боли (как правило, совместно с УЗИ-допплерографией) и прочих неврологических расстройствах. Противопоказанием для прохождения МРТ может быть наличие у пациента психического заболевания, пребывание в неадекватном состоянии, потеря сознания, острый болевой синдром. При наличии проявлений острых респираторных заболеваний (кашель, насморк), аллергических реакций и нарушений нервной системы (неконтролируемые движения) исследование следует отложить до выздоровления. Наличие в теле металлических или ферромагнитных имплантатов, штифтов, клипсов на сосудах может помешать проведению МРТ.
Метод безопасен и безвреден для человека. Ионизирующее излучение отсутствует. Частота проведения регулируется только потребностями диагностики. Специальная подготовка не требуется.
Сама процедура довольно длительная: пациент должен пролежать без движений от 15 до 40 минут на подвижном столе. Можно лишь сглатывать слюну, моргать и разговаривать. Поскольку исследование состоит из множества программ, длящихся по несколько минут, то в промежутках между ними позволительно шевелиться, но запрещается изменять положение тела.
Анализ результатов исследования МРТ головного мозга должен выполнить специалист с учетом наблюдаемой клинической картины. Поэтому вас могут попросить подождать, пока врач изучит снимки и убедится, что в дополнительных исследованиях потребности нет.
Стоимость исследования МРТ головного мозга зависит от мощности используемого томографа (современные аппараты менее мощны). Ориентироваться можно на среднюю цену около 5 тыс. руб.
Компьютерная томография используется для получения детального изображения головного мозга в поперечном сечении. Оборудование, применяемое для диагностирования, является гарантом качества и безвредности исследования. При выборе клиники ориентируйтесь на современность компьютерного томографа и максимально низкую долю лучевой нагрузки.
Исследование назначается при головокружениях, судорогах, обмороках, острых нарушениях кровообращения, расстройствах речи и памяти, а также снижении чувствительности, слуха и зрения. Противопоказанием для данного компьютерного метода исследования мозга является беременность. Если предписана процедура с контрастированием, список противопоказаний пополнится почечной или печеночной недостаточностью, сахарным диабетом, астмой, заболеваниями сердца либо щитовидной железы, аллергией на йод, некоторые лекарствами и продуктами питания.
Частота проведения регулируется только потребностями диагностики. Подготовка к процедуре не требуется. При назначении КТ с контрастированием пациент не ест и не пьет за 4 часа до обследования, а перед процедурой принимает специальный препарат (или его вводят внутривенно).
Процедура длится до 15-30 минут. Пациент размещается на подвижном столе, который задвигается в кольцо томографа. Шевелиться нельзя, со стороны персонала возможна просьба о задержке дыхания на незначительное время.
Анализ результатов проводит специалист по медицинской визуализации, он же пишет заключение и отсылает его лечащему врачу. На это ему отводится, как правило, 48 часов. Стоимость КТ головного мозга и черепа в среднем составит около 4 тыс. руб.
Многообразие и существенные отличия видов УЗИ явились причиной их обозначения собственными буквенными аббревиатурами, не всегда понятными без расшифровки человеку, далекому от медицины. Как правило, под УЗИ сосудов головного мозга имеется в виду допплерография, или УЗДГ. Для процедуры используется оборудование – стандартное для выполнения УЗИ. Назначение на исследование выдается при жалобах на звон или шум в ушах, головную боль, головокружение, нарушение чувствительности или двигательной активности лица, туловища и т.д.
Противопоказаний – нет. УЗИ сосудов головного мозга безболезненно и безвредно. Частота проведения регулируется только потребностями диагностики. Подготовка к процедуре взрослым не нужна. Требуется только отказаться накануне от курения, чая, кофе и энергетических напитков, способных изменить в той или иной степени тонус артерий и вен. Возможно, потребуется исключить прием некоторых лекарственных препаратов: проконсультируйтесь на эту тему с врачом.
УЗИ головного мозга у детей проводится в состоянии покоя. Совсем маленьких кормят за час до исследования.
Процедура проведения исследования начинается с того, что пациент ложится на спину. Во время диагностики датчик, покрытый гелем, ставится на волосистую часть головы, на виски, затылок и над глазами: только здесь у взрослого человека кости тоньше и не служат преградой для ультразвука. Больно не будет, но голову после процедуры следует помыть.
Длительность УЗИ – до 30-40 минут. Анализ результатов выдается через несколько минут после окончания исследования. Стоимость сложно свести к одной средней величине из-за отличий в методике выполнения разных видов УЗИ головного мозга. Это может быть и 500, и 7000 руб.
Позитронно-эмиссионная томография диагностирует метаболизм головного мозга при ряде заболеваний. Ведется оценка процессов, протекающих на клеточном уровне. Оборудование для данного вида исследования внешне похоже на рентгеновский компьютерный томограф или аппарат МРТ.
Назначение выписывается для оценки последствий инсульта, ранней диагностики болезни Альцгеймера и для определения стадии злокачественного новообразования. Противопоказаниями являются сахарный диабет (если содержание сахара в крови более 6,5 ммоль/л), беременность и лактация. Исследование сравнительно безвредно. Частота проведения регулируется только потребностями диагностики.
Подготовка к процедуре заключается в ограничении приема пищи за 4-6 часов до исследования. Накануне показан только легкий безбелковый ужин. Одеться необходимо тепло и комфортно. После внутривенного введения радиофармпрепарата пациент расслабляется 15-30 минут, сидя в удобной позе с закрытыми глазами. Процедура проведения не вызывает никаких неприятных ощущений. Ее продолжительность от 30 до 75 минут.
Анализ результатов ПЭТ осуществляется визуальным и полуколичественным методами, результаты выдаются в тот же день вечером или на следующий день с утра. Стоимость ПЭТ исследования головного мозга составляет в среднем около 18 тыс. руб.
Оборудование, применяемое для УЗИ-диагностики, имеет меньше требований к условиям размещения и эксплуатации, что и объясняет его востребованность у медцентров. Кроме того, аппараты для МРТ, КТ или ПЭТ может себе позволить далеко не каждая клиника.
Нельзя выбирать то или иное исследование по принципу распространенности или доступной стоимости. Вполне возможно, что с диагностикой справится УЗ-исследование головного мозга. Однако допустимо, что в случае затруднения постановки диагноза могут быть предписаны дополнительные методы исследований. Скажем, комбинированное применение ПЭТ и КТ.
Отсутствие противопоказаний, абсолютная безвредность делают УЗИ сосудов головного мозга наиболее доступной процедурой. Хотя нельзя всерьез говорить о существовании какой-либо угрозы для здоровья, даже гипотетической, от МРТ, КТ или ПЭТ. Другое дело, что не каждому человеку они могут быть показаны.
Стоимость ПЭТ-диагностики достаточно высока. А комбинирование ее с МРТ либо КТ, естественно, еще выше. Но точность и полнота результата того стоят.
Если обнаружена опухоль, не имеющая каких-либо проявлений, безошибочно диагностировать ее можно только с помощью ПЭТ. Диагностика МРТ незаменима в неврологии и нейрохирургии. КТ широко используется в медицине для выявления травм головы, при подозрениях на повреждение крупных сосудов. Несмотря на общую популярность ультразвуковой диагностики, дешевизну, простоту и скорость выполнения, она не всегда достаточно информативна при исследовании структуры головного мозга.
Читайте также:


