Нормальная толщина локтевого нерва


Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Ультразвуковое исследование периферической нервной системы впервые начало применяться для диагностики заболеваний нервных стволов в конце 90-х годов прошлого столетия [1]. С началом использования этого метода стали понятными его неоспоримые преимущества по сравнению с другими способами диагностики. Электрофизиологические методы, такие как электромиография и нейромиография, традиционно признаются "золотым стандартом" для выявления патологии периферической нервной системы. Однако необходимо отметить, что информация, полученная в ходе перечисленных выше обследований, не дает представления о состоянии окружающих тканей, не указывает на характер и причину повреждения нервного ствола и не всегда точно отражает локализацию изменений [2, 3]. В то же время именно эти сведения помогают определить тактику консервативного или оперативного лечения.
Внедрение ультразвуковой сонографии в клиническую практику позволило с успехом восполнить пробелы в диагностике заболеваний периферических нервов. В настоящей статье представлен опыт ультразвукового исследования периферических нервов верхней и нижней конечностей, накопленный в нашей клинике.
Для ультразвуковых исследований используются датчики с частотой 7-17 МГц, но в некоторых случаях необходимо применение трансдьюсеров с более низкой частотой - 3-5 МГц. В процессе сканирования оценивают анатомическую целость нервного ствола, его структуру, четкость контуров нерва и состояние окружающих тканей. Все перечисленные пункты выше нужно обязательно отражать в протоколе исследования. В случае выявления патологических изменений в структуре нерва указывают вид повреждения (полное или частичное), зону и степень компрессии нервного ствола (отмечают уменьшение диаметра нерва и причину сдавления). При обнаружении объемного образования описывают его размеры и структуру, контуры, взаимоотношение с окружающими мягкими тканями, наличие или отсутствие кровотока.
Ультразвуковое исследование периферических нервов целесообразно начинать с поперечной проекции в точке, где нервный ствол легче всего идентифицировать, смещаясь затем в проксимальном и дистальном направлениях, оценивая структуру нерва на протяжении 3.
Изображение нерва имеет ряд характерных признаков. В поперечной проекции он выглядит как овальное или округлое образование с четким гиперэхогенным контуром и внутренней гетерогенной упорядоченной структурой ("соль - перец", "медовые соты") [4, 6, 7]. В продольной проекции нерв лоцируется в виде линейной структуры с четким эхогенным контуром, в составе которой правильно чередуются гипо- и гиперэхогенные полосы - "электрический кабель" [7]. Толщина периферических нервов вариабельна и составляет от 1 мм для пальцевых нервов до 8 мм для седалищного нерва.
Залогом успешного проведения ультразвукового обследования служит хорошее знание анатомии исследуемой области.
Основными нервными стволами, доступными ультразвуковому исследованию на верхней конечности, являются лучевой, срединный и локтевой нервы.
Лучевой нерв представляет собой самую большую ветвь задней порции плечевого сплетения. Визуализацию нерва осуществляют на задней и латеральной поверхностях плеча, где он сопровождает плечевую артерию. В средней трети плеча лучевой нерв огибает плечевую кость и непосредственно прилегает к ней в спиральном канале (рис. 1).
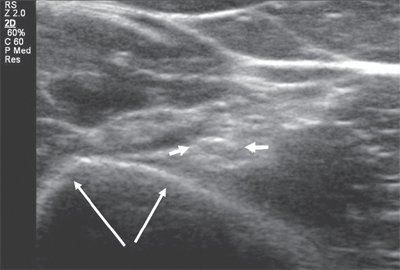
Рис. 1. Поперечная сонограмма лучевого нерва (короткие стрелки) на уровне спирального канала плечевой кости (длинные стрелки - контур плечевой кости).
Именно со спирального канала целесообразнее всего начинать процесс сканирования лучевого нерва. Как правило, для этого используются датчики с частотой 9-17 МГц, и исследование проводится преимущественно в поперечной проекции. Далее, тотчас кпереди от латерального надмыщелка плеча, n. radialis делится на чувствительную (или поверхностную) и двигательную (глубокую) ветви и задний межкостный нерв (рис. 2).
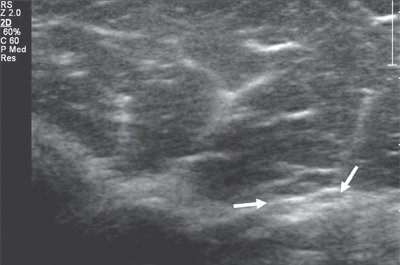
Рис. 2. Поперечная сонограмма на уровне дистального отдела плеча. Деление лучевого нерва на поверхностную и глубокую ветви (стрелки).
Поверхностная ветвь проходит по медиальному краю плечелучевой мышцы и сопровождается лучевой артерией и веной. В этом месте нерв наиболее доступен ультразвуковому исследованию, но только при условии использования датчиков высокой частоты (свыше 15 МГц), так как диаметр этой ветви очень мал.
Глубокая ветвь лучевого нерва проходит непосредственно в супинаторе, здесь нерв также доступен визуализации из-за разницы сонографической структуры между ним и окружающей его мышцей.
В дистальном отделе на разгибательной поверхности предплечья n. radialis (его поверхностная ветвь) заканчивается делением на 5 дорсальных пальцевых нервов. Ультразвуковое исследование пальцевых нервов можно осуществить только с использованием датчиков высокой частоты, но даже в этом случае получить отчетливое сонографическое изображение этих структур удается нечасто.
Срединный нерв формируется из латерального и медиального пучков плечевого сплетения. На плече n. medianus располагается в медиальной бороздке двуглавой мышцы кпереди от плечевой артерии. Срединный нерв является самым крупным нервом верхней конечности, поэтому его визуализация не представляет сложностей, однако легче всего можно получить ультразвуковое изображение нерва в области карпального канала, где он расположен поверхностно, а также на уровне локтевого сустава. В последнем случае в качестве маркера целесообразно использовать сосудистый пучок. В области локтевого сустава срединный нерв располагается медиальнее по отношению к более глубоко расположенным плечевой артерии и вене (рис. 3).
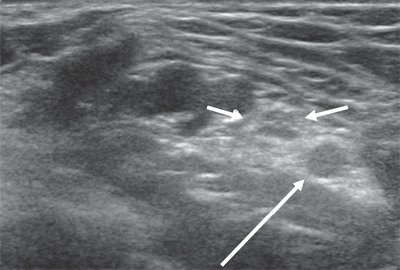
Рис. 3. Срединный нерв на уровне локтевого сустава в поперечной проекции (короткие стрелки). Рядом визуализируется плечевая артерия (длинная стрелка).
В проксимальном отделе предплечья нерв обычно проходит между двумя головками круглого пронатора. В области лучезапястного сустава срединный нерв располагается под сухожилием длинной ладонной мышцы и между сухожилиями сгибателей, проходя под удерживателем сгибателей на кисть через так называемый карпальный канал. Общие ладонные пальцевые нервы (их насчитывают три) образуются путем разветвления основного ствола срединного нерва на уровне дистального конца удерживателя сгибателей.
Локтевой нерв является главной ветвью медиального пучка плечевого сплетения. На плече n. ulnaris ветвей не дает. В области локтевого сустава нерв проходит через кубитальный канал, сформированный медиальным надмыщелком плеча и локтевым отростком. Здесь локтевой нерв прилегает непосредственно к кости и сверху покрыт только фасцией и кожей. При ультразвуковом исследовании области локтевого сустава следует обратить внимание на то, чтобы рука пациента располагалась свободно и не была согнутой. Это важно, поскольку при сгибании локтевого сустава до 90 диаметр нерва уменьшается за счет его растяжения.
На предплечье n. ulnaris обычно располагается между двумя головками локтевого сгибателя запястья, а в дистальном отделе предплечья нерв лежит между сухожилием локтевого сгибателя запястья медиально и латерально от локтевой артерии и вены. На кисть локтевой нерв попадает через канал локтевого нерва, называемый каналом Гийона. При прохождении через канал локтевой нерв сопровождается одноименными артерией и веной. В дистальном отделе канала Гийона нерв делится на глубокую моторную ветвь и поверхностную чувствительную, и именно поверхностную ветвь продолжает сопровождать локтевая артерия, что позволяет легче ориентироваться при ультразвуковом исследовании.
На нижней конечности при ультразвуковом сканировании можно без труда идентифицировать седалищный нерв и его ветви. В зарубежной литературе описывается также сонографическое исследование бедренного нерва. Необходимо отметить, что визуализация этого периферического нерва затруднена и лучшим акустическим окном является паховая область, где нерв сопровождает бедренные артерию и вену.
Седалищный нерв - самый большой из периферических нервов в организме человека. Фактически он состоит из двух крупных стволов: кнаружи находится общий малоберцовый нерв, медиально - большеберцовый нерв. Седалищный нерв выходит из полости малого таза через большое седалищное отверстие под грушевидной мышцей.
Уже в ягодичной области нерв доступен визуализации, необходимо только правильно определиться с частотой используемого датчика: при достаточной мышечной массе целесообразно применять датчики с частотой 2-5 МГц, если мышечная масса в ягодичной области не выражена, можно использовать датчики с большей частотой - 5-9 МГц. В области ягодичной складки седалищный нерв располагается близко к широкой фасции бедра, смещается латерально и далее лежит под длинной головкой двуглавой мышцы бедра, располагаясь между ней и большой приводящей мышцей (рис. 4).
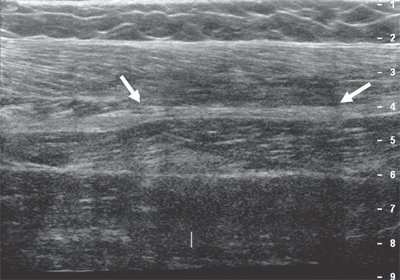
Рис. 4. Седалищный нерв (продольная проекция, панорамное сканирование) в средней трети бедра (стрелки).
В дистальных отделах бедра, чаще в верхнем углу подколенной ямки, нерв делится на две ветви: более толстую медиальную - большеберцовый нерв и более тонкую латеральную - общий малоберцовый нерв. Именно с этой области лучше всего начинать ультразвуковое исследование седалищного нерва и его ветвей.
Общий малоберцовый нерв, отделившись от основного ствола, спускается латерально под двуглавой мышцей бедра к головке бедренной кости. В области головки малоберцовой кости нерв располагается поверхностно, прикрыт только фасцией и кожей, здесь он также хорошо доступен визуализации (рис. 5).
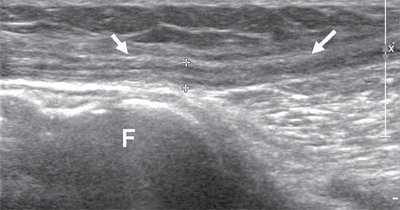
Рис. 5. Продольная сонограмма общего малоберцового нерва (стрелки) на уровне головки малоберцовой кости (F).
Далее общий малоберцовый нерв проникает в толщу проксимального отдела длинной малоберцовой мышцы и делится на две свои конечные ветви - поверхностный малоберцовый нерв и глубокий малоберцовый нерв. Визуализация конечных ветвей общего малоберцового нерва затруднена из-за их малого диаметра и отсутствия анатомических маркеров при их прохождении в толще мышц голени. Поверхностный малоберцовый нерв делится на конечные ветви (тыльные ветви стопы) на латеральной поверхности нижней трети голени. Глубокий малоберцовый нерв переходит на переднюю поверхность голени и здесь, располагаясь латерально, сопровождает передние малоберцовые сосуды. На тыл стопы нерв попадает под нижним удерживателем разгибателей и под сухожилием длинного разгибателя I пальца. Здесь он делится на концевые ветви. Для визуализации общего малоберцового нерва и его ветвей удобнее использовать датчики с частотой 9-17 МГц.
Большеберцовый нерв по своему направлению является продолжением седалищного нерва. В подколенной ямке нерв располагается над подколенными веной и артерией и несколько кнаружи от них (рис. 6).
Для оценки изменения площади поперечного сечения различных сегментов локтевого нерва при невропатии в области локтя у 88 пациентов с клинической картиной поражения локтевого нерва в области локтя исследовали 110 локтевых нервов. В качестве контроля исследовали 141 локтевой нерв у 91 пациента контрольной группы. Степень поражения нерва определяли с помощью электронейромиографии: легкая (n = 23), средняя (n = 37), выраженная (n = 27), резко выраженная (n = 23). В контрольной группе (n = 141) показатели невральной проводимости были нормальными. Площадь поперечного сечения локтевого нерва измеряли с помощью ультразвукового исследования в средней трети предплечья (S1), в кубитальном туннеле (S2), в надмыщелково-локтевом желобе (S3), перед входом в надмыщелково-локтевой желоб (S4), в средней трети плеча (S5). Максимальный уровень корреляции между значениями площади поперечного сечения и степенью поражения локтевого нерва определили в сегментах S2, S3 и S4 (r = 0,58, 0,68 и 0,64 соответственно, P 0,05). При объединении сегментов S2, S3 и S4 с выбором максимального значения площади поперечного сечения получили более высокий уровень корреляции (r = 0,76, P 0,05). Обратную корреляционную взаимосвязь выявили между значениями площади поперечного сечения и скорости моторного проведения в сегменте локтевого нерва (r = -0,74, P 0,05). При измерении на участке нерва, объединяющем сегменты S2, S3 и S4, пороговое значение площади поперечного сечения составило 12 мм2 (норма - ≤112 мм2, патология - >12 мм2; чувствительность - 84%, специфичность - 95%, точность - 90%, AUC - 0,928). На этом же участке нерва определили пороговое значение для разделения типов поражения - 18 мм2 (демиелинизирующий тип - ≤118 мм2, аксональный тип - >18 мм2; чувствительность - 60%, специфичность - 86%, точность - 74%, AUC - 0,779).
Ключевые слова:
ультразвуковое исследование периферических нервов, невропатия локтевого нерва в области локтя, площадь поперечного сечения, электронейромиография, скорость проведения по нерву, high resolution ultrasound of peripheral nerves, ulnar neuropathy at the elbow, cross-section area, electroneuromyography, nerve conduction velocity
Литература:
1.Chiou H.J., Chou Y.H., Cheng S.P. et al. Cubital tunnel syndrome: diagnosis by high-resolution ultrasonography // J. Ultrasound Med. 1998. V. 17. No. 10. P. 643-648.
2.Volpe A., Rossato G., Bottanelli M. et al. Ultrasound evaluation of ulnar neuropathy at the elbow: correlation with electrophysiological studies // Rheumatology (Oxford). 2009. V. 48. No. 9. P. 1098-1101.
3.Pais R., Fodor D., Fisher T. Bilateral cubital tunnel syndrome. Case report with review of the literature // Med. Ultrason. 2009. V. 11. No. 2. P. 31-36.
4.Рассел С.М. Диагностика повреждений периферических нервов. Пер. с англ. М.: БИНОМ. Лаборатория знаний, 2009. 251 с.
5.Kele H. Ultrasonography of the peripheral nervous system // Perspect. Med. 2012. V. 1. No. 1. P. 417-421.
6.Попелянский Я.Ю. Болезни периферической нервной системы: Руководство для врачей. М.: МЕДпресс-информ, 2005. 386 с.
7.Peer S., Bodner G. High Resolution Sonography of the Peripheral Nervous System. Berlin, Heidelberg: Springer Verlag, 2008. 207 p.
8.Скоромец А.А., Герман Д.Г., Ирецкая М.В. и др. Туннельные компрессионно-ишемические моно- и мультиневропатии. Изд. 2-е, испр. и доп. М.: ГЭОТАР-Медиа, 2013. 360 с.
9.Bouche P. Compression and entrapment neuropathies // Handb. Clin. Neurol. 2013. V. 115. P. 311-366.
10.Kim J.H., Won S.J., Rhee W.I. et al. Diagnostic cutoff value for ultrasonography in the ulnar neuropathy at the elbow // Ann. Rehabil. Med. 2015. V. 39. No. 2. P. 170-175.
11.Bianchi S., Martinoli C. Ultrasound of the Musculoskeletal System. Berlin, Heidelberg: Springer Verlag, 2007. 974 p.
12.Van Rijn R.M., Huisstede B.M., Koes B.W. et al. Associations between work-related factors and specific disorders at the elbow: a systematic literature review // Rheumatology (Oxford). 2009. V. 48. No. 5. P. 528-536.
13.Trehan S.K., Parziale J.R., Akelman E. Cubital tunnel syndrome: diagnosis and management // Med. Health R. I. 2012. V. 95. No. 11. P. 349-352.
14.Bachoura A., Jacoby S.M. Ulnar tunnel syndrome // Orthop. Clin. North Am. 2012. V. 43. No. 4. P. 467-474.
15.Chen S.H., Tsai T.M. Ulnar tunnel syndrome // J. Hand Surg. Am. 2014. V. 39. No. 3. P. 571-579.
16.Practice parameter for electrodiagnostic studies in ulnar neuropathy at the elbow: summary statement. American Association of Electrodiagnostic Medicine, American Academy of Neurology, American Academy of Physical Medicine and Rehabilitation // Muscle Nerve. 1999. V. 22. No. 3. P. 408-411.
17.Mondelli M., Giannini F., Ballerini M. et al. Incidence of ulnar neuropathy at the elbow in the province of Siena (Italy) // J. Neurol. Sci. 2005. V. 234. No. 1-2. P. 5-10.
18.Caliandro P., La Torre G., Padua R. et al. Treatment for ulnar neuropathy at the elbow // Cochrane Database Syst. Rev. 2012. No. 7: CD006839. Doi: 10.1002/14651858.CD006839.pub3.
19.Ayromlou H., Tarzamni M.K., Daghighi M.H. et al. Diagnostic value of ultrasonography and magnetic resonance imaging in ulnar neuropathy at the elbow // ISRN Neurol. 2012. Doi: 10.5402/2012/491892.
20.Scheidl E., Bohm J., Farbaky Z. et al. Ultrasonography of ulnar neuropathy at the elbow: axonal involvement leads to greater nerve swelling than demyelinating nerve lesion // J. Clin. Neurophysiol. 2013. V. 124. No. 3. P. 619-625.
21.Pompe S.M., Beekman R. Which ultrasonographic measure has the upper hand in ulnar neuropathy at the elbow? // J. Clin. Neurophysiol. 2013. V. 124. No. 1. P. 190-196.
22.Omejec G., Zgur T., Podnar S. Diagnostic accuracy of ultrasonographic and nerve conduction studies in ulnar neuropathy at the elbow // J. Clin. Neurophysiol. 2015. V. 126. No. 9. P. 1797-1804.
23.Van Veen K.E., Wesstein M., van Kasteel V. Ultrasonography and electrodiagnostic studies in ulnar neuropathy: an examination of the sensitivity and specificity and the correlations between both diagnostic tools // J. Clin. Neurophysiol. 2015. V. 32. No. 3. P. 240-243.
24.Werner R.A., Franzblau A., Evanoff B., Ulin S. Ulnar neuropathy among active workers based upon hand diagram ratings // PM R. 2015. V. 7. No. 6. P. 571-575.
25.Simon N.G., Ralph J.W., Poncelet A.N. et al. A comparison of ultrasonographic and electrophysiologic “inching” in ulnar neuropathy at the elbow // J. Clin. Neurophysiol. 2015. V. 126. No. 2. P. 391-398.
26.Latinovic R., Gulliford M.C., Hughes R.A. Incidence of common compressive neuropathies in primary care // J. Neurol. Neurosurg. Psychiatry. 2006. V. 77. No. 2. P. 263-265.
27.Roquelaure Y., Mariel J., Fanello S. et al. Active epidemiological surveillance of musculoskeletal disorders in a shoe factory // Occup. Environ. Med. 2002. V. 59. No. 7. P. 452-458.
28.Салтыкова В.Г. Высокоразрешающее ультразвуковое исследование локтевого нерва в норме и при развитии синдрома кубитального канала // Ультразвуковая и функциональная диагностика. 2009. № 6. P. 61-74.
29.Мументалер М., Штер М., Мюллер-Фаль Г. Поражения периферических нервов и корешковые синдромы / Пер. с нем. под общ. ред. А.Н. Баринова. М.: МЕДпресс-информ, 2013. 616 с.
30.Малецкий Э.Ю., Александров Н.Ю. Ицкович И.Э. и др. Изменение площади поперечного сечения срединного нерва на различных стадиях синдрома запястного канала // Медицинская визуализация. 2014. № 1. С. 102-109.
31.Goedee H.S., Brekelmans G.J., Visser L.H. Multifocal enlargement and increased vascularization of peripheral nerves detected by sonography in CIDP: a pilot study // J. Clin. Neurophysiol. 2014. V. 125. No. 1. P. 154-159.
32.Padua L., Granata G., Sabatelli M. et al. Heterogeneity of root and nerve ultrasound pattern in CIDP patients // J. Clin. Neurophysiol. 2014. V. 125. No. 1. P. 160-165.
33.Thoirs K., Williams M.A., Phillips M. Ultrasonographic measurements of the ulnar nerve at the elbow: role of confounders // J. Ultrasound Med. 2008. V. 27. No. 5. P. 737-743.
34.Sladjana U.Z., Ivan J.D., Bratislav S.D. Microanatomical structure of the human sciatic nerve // Surg. Radiol. Anat. 2008. V. 30. No. 8. P. 619-626.
35.Marx S.C., Dhalapathy S., Marx C.A. et al. Ultrasonographical and histological cross-sectional study of the human superficial branch of the radial nerve // Rom. J. Morphol. Embryol. 2011. V. 52. No. 3. Suppl. P. 1081-1090.
36.Малецкий Э.Ю., Короткевич М.М., Бутова А.В. и др. Измерение периферических нервов: сопоставление ультразвуковых, магнитно-резонансных и интраоперационных данных // Медицинская визуализация. 2015. № 2. С. 78-86.
37.Yalcin E., Onder B., Akyuz M. Ulnar nerve measurements in healthy individuals to obtain reference values // Rheumatol. Int. 2013. V. 33. No. 5. P. 1143-1147.
110 ulnar nerves were examined in 88 patients with ulnar neuropathology at the elbow. Cross-section area was assessed at different levels of the ulnar nerve. 141 ulnar nerves were examined in 91 patients of the control group. There were following injury degrees according to the electroneuromyography: mild (n = 23), moderate (n = 37), severe (n = 27), and extreme (n = 23). In patients of the control group (n = 141) nerve conduction was normal. Cross-section area was measured at antebrachium (S1), at the level of cubital tunnel (S2), at the level of condylar groove (S3), just proximal to the medial humeral epicondyle (S4), at middle part of brachium (S5). Good correlation was established between severity of neuropathy and cross-section area measured at S2, S3, and S4 levels (r = 0.58, 0.68, and 0.64 respectively, P 0.05). The highest correlation was obtained for maximum cross-section area value at S2-S4 segment (r = 0.76, P 0.05). A negative correlation was revealed between cross-section area and motor nerve conduction velocity at ulnar nerve segment (r = -0.74, P 0.05). The cut-off value of cross-section area at S2-S4 segment was 12 mm2 (normal value - ≤12 mm2, pathology - >12 mm2; sensitivity - 84%, specificity - 95%, accuracy - 90%, AUC - 0.928). The cut-off value equal to 18 mm2 was assessed to differentiate the injury type (demyelinating nerve lesion - ≤18 mm2, axonal involvement - >18 mm2; sensitivity - 60%, specificity - 86%, accuracy - 74%, AUC - 0.779).
Keywords:
ультразвуковое исследование периферических нервов, невропатия локтевого нерва в области локтя, площадь поперечного сечения, электронейромиография, скорость проведения по нерву, high resolution ultrasound of peripheral nerves, ulnar neuropathy at the elbow, cross-section area, electroneuromyography, nerve conduction velocity
а) Терминология:
1. Синонимы:
• Импинджмент локтевого нерва (ЛН), синдром кубитального канала
2. Определения:
• Частичная фиксация, сдавление или изменение нормального хода локтевого нерва (ЛН):
о Наиболее частая локализация повреждения-кубитальный канал (локтевой сустав); редкими местами повреждения являются канал Гюйона (запястье) и плечевое сплетение
б) Визуализация:
1. Общие характеристики нейропатии локтевого нерва:
• Наиболее значимый диагностический признак:
о Утолщение ЛН ± гиперинтенсивность Т2-сигнала в области кубитального канала или канала Гюйона при наличии соответствующей симптоматики
• Локализация:
о Наиболее частое место повреждения - кубитальный канал в области медиального надмыщелка плеча; реже — локтевой отдел запястья (канал Гюйона)
• Размеры:
о Нерв обычно увеличивается в размерах в 1,5-2 раза, несколько меняется его форма (уплощенный в норме, он становится округлым)
• Морфология:
о Отек нерва ± утолщенные гиперинтенсивные пучки нервных волокон (повреждение типа нейропраксии), аксональное повреждение с исчезновением нормальной внутренней архитектуры нерва (аксонотмезис) или полный анатомический/функциональный перерыв нерва (нейротмезис)
2. КТ при нейропатии локтевого нерва:
• Бесконтрастная КТ:
о Острое повреждение: ± увеличение объема нерва, добавочная локтевая мышца
о Хроническое повреждение: жировая атрофия денервированных мышц (уменьшение объема, гиподенсная жировая инфильтрация)
• КТ с КУ:
о ± контрастное усиление ЛН
3. МРТ при нейропатии локтевого нерва:
• Т1-ВИ:
о Утолщение ЛН ± изменение его внутренней архитектуры
о Утолщение связки кубитального канала
• Т2-ВИ:
о Утолщение ЛН, патологическая гиперинтенсивность сигнала
о Исчезновение нормальной внутренней архитектуры ЛН в наиболее тяжелых случаях
• STIR:
о Изменения аналогичны FS Т2-ВИ
• Т1-ВИ с КУ:
о ± контрастное усиление сигнала ЛН (отдельных пучков волокон или диффузное):
4. УЗИ:
• Монохромное УЗИ:
о Утолщение ЛН ± исчезновение сетчатой фасцикулярной структуры (округлые гипоэхогенные зоны, окруженные гиперэхогенными линиями)
5. Другие методы исследования:
• Электромиография: позволяет более точно локализовать наиболее вероятный уровень повреждения нерва
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ высокого разрешения, обеспечивающая возможность визуализации периферических нервов (МР-нейрография)
• Протокол исследования:
о Аксиальные Т1-ВИ, FS Т2-ВИ и STIR с использованием поверхностной индукционной катушки
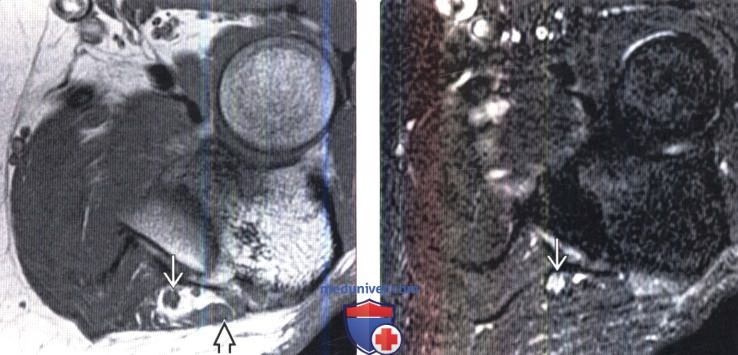
(Слева) Аксиальный срез, Т1-ВИ, пациент с острой нейропатией локтевого нерва: нерв в кубитальном канале имеет округлую форму Пучки волокон в толще нерва характеризуются нормальной интенсивностью сигнала, однако несколько утолщены. Крыша кубитального канала в данном случае образована добавочной локтевой мышцей.
(Справа) Аксиальный срез, STIR МР-И: при остром повреждении локтевого нерва он имеет нетипичную для него округлую форму. Пучки волокон характеризуются патологическим усилением Т2-сигнала, интенсивность которого приближается к интенсивности регионарных сосудов.
в) Дифференциальная диагностика:
1. Острая прямая травма нерва:
• Соответствующий анамнез, травматические изменения мягких тканей
2. Идиопатический плечевой плексит (синдром Парсонейджа-Тернера):
• Воспалительное поражение плечевого сплетения, денервационные изменения различных мышечных групп и различных нервов
• ± продромальные явления, характерные для вирусной инфекции: боль → слабость мышц
3. Опухоль оболочки нерва:
• Фокальное утолщение нерва, искажение/исчезновение внутренней фасцикулярной архитектуры нерва
• Контрастное усиление, характерное для опухоли, гиперинтенсивность в T2/STIR
4. Расширение периневральных вен:
• Картина напоминает утолщение ЛН
• Сосудистые полости, контрастное усиление, характерное и для других вен
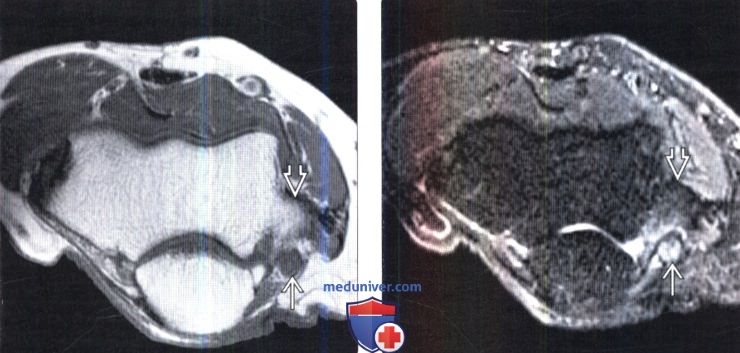
(Слева) Аксиальный срез, Т1-ВИ, пациент с нейропраксией локтевого нерва: нерв имеет нетипичную для него округлую форму. Признаки несколько гипоинтенсивного отека костного мозга медиального надмыщелка, позволяющие заподозрить медиальный эпикондилит.
(Справа) Аксиальный срез, STIR МР-И: утолщение и патологическое усиление Т2-сигнала пучков нервных волокон ЛН с сохранением его внутренней архитектуры (повреждение типа нейропраксии). Медиальный надмыщелок с признаками некоторого усиления сигнала за счет отека.
г) Патология:
1. Общие характеристики:
• Этиология:
о Межмышечная перегородка (аркада Стразера [Struthers]) → компрессия мышечно-фасциальным тяжом на 5-8 см выше медиального надмыщелка
о Утолщенная связка кубитального канала → динамический импинджмент при сгибании локтевого сустава
о Врожденное уплощение борозды локтевого нерва, отсутствие/дисфункция связки кубитального канала
о Повторные вальгусные перегрузки → медиальный эпикондилит (у спортсменов-метателей)
о Неправильная консолидация, костная мозоль после перелома мыщелка плеча
о Сдавление фасциальным листком в области головки локтевого сгибателя кисти (ЛСК)
• Сочетанные изменения:
о Добавочная локтевая мышца
о Гипертрофия медиальной головки трехглавой мышцы
о ± медиальные остеофиты локтевого сустава, костные аномалии мыщелка плеча
• Важные аспекты нормальной анатомии:
о В проксимальном отделе плеча ЛН располагается в переднем мышечном футляре плеча, где он следует вдоль межмышечной перегородки
о В средней трети плеча нерв через аркаду Стразера проникает в задний мышечный футляр
о В дистальном направлении через заднюю/медиальную межмышечную перегородку ЛН проникает в кубитальный канал о Дистальней кубитального канала ЛН проходит между двумя головками локтевого сгибателя кисти (наиболее частая зона компрессии)
• Причина патологического усиления интенсивности сигнала в Т2/ STIR-режимах до конца неизвестна:
о Предполагается, что причиной являются изменение тока аксоплазмы или отек вследствие увеличения эндоневрального объема жидкости на фоне нарушения ее оттока, локальной обструкции венозного кровотока
2. Стадирование, степени и классификация нейропатии локтевого нерва:
• В зависимости от степени тяжести выделяют три типа повреждений нервов:
о Нейропраксия (наименее тяжелое повреждение):
- Локальное повреждение миелиновой оболочки без нарушения целостности аксонов
- Отек/гиперинтенсивность Т2-сигнала нервных волокон
о Аксонотмезис (промежуточная степень тяжести):
- Нарушение целостности аксонов/миелиновых оболочек; при последующей валлеровой дегенерации шванновские клетки и эндоневрий остаются интактными
- Гомогенное усиление интенсивности Т2-сигнала, нарушение нормальной фасцикулярной архитектуры нерва в зоне повреждения
о Нейротмезис (наиболее тяжелое повреждение):
- Функциональный ± анатомический перерыв нерва
- Нарушение целостности аксонов/миелиновых оболочек и нарушение непрерывности некоторых/всех окружающих соединительнотканных оболочек → валлерова дегенерация, нарушение регенеративных процессов
- Не всегда возможно отличить от аксонотмезиса
3. Макроскопические и хирургические особенности:
• Отек/индурация ЛН ± утолщение связки кубитального канала, фиброзные тяжи
• ± добавочная локтевая мышца, гипертрофированная медиальная головка трехглавой мышцы плеча
4. Микроскопия:
• Отек нерва ± воспалительная инфильтрация, фиброзная перестройка, атрофия/исчезновение пучков нервных волокон
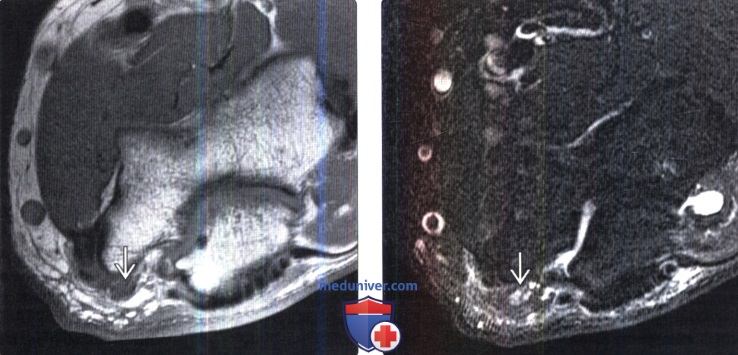
(Слева) Аксиальный срез, Т1 -ВИ, пациент с нейропатией ЛН промежуточной степени тяжести: выраженная гипоинтенсивность и утолщение локтевого нерва в кубитальном канале. Изменена и анатомия окружающих нерв мягких тканей.
(Справа) На аксиальном FS Т2-ВИ у этого же пациента отмечается утолщение локтевого нерва. Обратите внимание на искажение нормальной внутренней архитектуры нерва в виде утолщения и усиления интенсивности сигнала нескольких пучков волокон — это типичное повреждение типа аксонотмезиса.
д) Клинические особенности:
1. Клиническая картина нейропатии локтевого нерва:
• Наиболее распространенные симптомы/признаки:
о Симптоматика варьирует от минимально выраженных и транзиторных парестезий в области 4-5 пальцев кисти до когтеобразной деформации пальцев/кисти, атрофии собственных мышц кисти
о ± выраженный болевой синдром в области локтевого сустава/кисти с иррадиацией в проксимальном или дистальном направлении
• Особенности клинического течения:
о Боль, парестезии в зоне иннервации ЛН
о Спортсмены-метатели с болевым синдромом в области медиального надмыщелка плеча + парестезиями
2. Демография:
• Возраст:
о Взрослые > дети
• Пол:
о М
Редактор: Искандер Милевски. Дата публикации: 12.9.2019
Читайте также:


