Оптимальными сроками наложения первичного шва при повреждении периферического нерва следует считать
В 1836 г. Bodeus соединил концы пересеченного нерва, сближая расположенные вокруг него ткани. Такой шов получил название параневротического, или непрямого нервного шва.
Принцип операции сшивания концов поврежденного нерва состоит в том. чтобы сблизить имеющие нормальную структуру его центральный и периферический отрезки. При этом растущие с центрального конца нерва аксоны проникают в оболочки его периферического конца. При этом в периферическом конце нерва аксоны и их миелиновые оболочки постепенно подвергаются валлеровскому перерождению.
При первичной хирургической обработке раны с наличием в ней поврежденного нерва имеются показания для наложения первичного нервного шва.
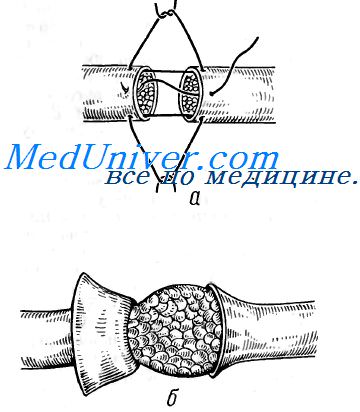
Техника наложения первичного шва нерва. В свежей ране без признаков инфицирования находят концы пересеченного нерва. Лезвием безопасной бритвы или острым скальпелем освежают его концы. На расстоянии 2—4 мм от края нерва атравматической иглой прошивают наружную оболочку нерва (эпиневрий) сначала на одном, затем на другом конце. Концы нитей провизорно связывают одним узлом и берут на зажим.
В зависимости от поперечника нерва накладывают 2-4 тонких шва, затем хирург и его ассистент, одновременно потягивая нить, сближают концы нерва оставляя между ними расстояние в 1—2 мм, и связывают узлом. Если швы прорезываются, можно наложить не продольные, а П-образные эпиневральные швы Нажотта. Однако при их выполнении существует опасность захватить в шов пучки нервных волокон. Для предупреждения вовлечения нерва в рубцовую ткань место шва нерва окутывают фибриновой пленкой или консервированной амниотической оболочкой, а затем этот участок нерва перемещают в неповрежденные ткани (тубаж нерва).
Ранний отсроченный шов нерва накладывают через 3—4 нед. после повреждения в том случае, когда при первичной обработке раны не было условий для наложения первичного шва.
Вторичный шов нерва применяют в различные сроки после ранения — от 4-6 нед. до нескольких лет.
Операцию на нерве в зажившей ране начинают с - иссечения рубцов и нахождения ствола нерва выше и ниже места травмы в пределах здоровых тканей. Взяв выделенные части нерва на резиновые или марлевые держалки, начинают невролиз — отделение нерва от рубцовых сращений. В области центрального конца бывает видна центральная неврома. Перед иссечением центральной невромы с нее снимают эниневрий, заворачивая вверх в виде манжетки.
На периферический отрезок нерва (после его освежения) накладывают 3 П-образных узловых шва. которые проходят через основание манжетки. При завязывании нитей периферический отрезок нерва входит в манжетку центрального отрезка, при этом создается хороший контакт нервных волокон. Края манжетки переводят на периферический конец нерва и подшивают отдельными узловыми швами к его эпиневрию.
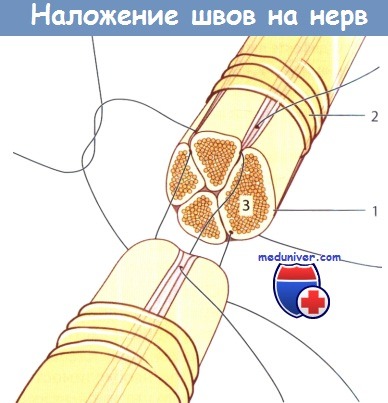
Периневрально-фасцикулярные швы, наложенные на нерв.
Периневральная реконструкция начинается с выделения центрального пучка и последующего наложения швов через эпиневрий;
1 - периневрий; 2 - эпиневрий; 3 - пучок нервных волокон (фасцикула).
Сшивание нервов (по-научному нейрорафия) – это хирургическая операция, техническая сложность которой зависит от объема работ по восстановлению нервов и от того, какие именно нервы были задеты. Возможно сшивание нервов мелкого и крупного калибра (размера).
После проведения сшивания обязательно требуется реабилитация, подразумевающая минимизацию травм области, где проводилось вмешательство, и, иногда, лечебную физкультуру. Физкультура выступает в роли катализатора регенерации нервных узлов (существенно ускоряет скорость их приживания/заживления).
1 Общее описание нейрорафии
Оперативное вмешательство на нервах – один из самых технически сложных видов хирургии. Такие процедуры требуют огромного опыта хирурга, высокой концентрации и аккуратности. Любые неверные движения могут кончиться серьезным повреждением (иногда без возможности последующей регенерации).
Нейрорафия чаще всего требуется при повреждениях нервных узлов, реже – при инфекционных или воспалительных поражениях. Современная нейрорафия позволяет восстанавливать нервные узлы практически любого диаметра (калибра) и типа.
Однако не всегда требуется именно восстановление, существуют операции, при которых намерено ликвидируется участок нерва для блокирования прохождения импульса по нему. Чаще всего такую процедуру проводят для купирования сильных болей, не поддающихся медикаментозному контролю.
к меню ↑
Показаниями к проведению нейрорафии можно назвать повреждения нервов или необходимость в блокировке прохождения импульса по ним.

Один из способов сшивания нервов (наиболее популярный способ)
Повреждения бывают разные:
- Прямые повреждения (в результате иных хирургических манипуляций по ошибке врача повреждается узел).
- Компрессионные повреждения (наиболее часто встречающийся вариант – синдром лучезапястного канала или туннельный синдром).
- Опухолевые повреждения (деструкция узлов растущей опухолью или их сдавление).
- Наличие у пациента симптоматически активных (обычно в виде болезненности) невром.
Необходимость в блокировке импульса возникает по следующим причинам:
- выраженный болевой синдром, вызванный компрессией (ущемлением) нерва;
- при спастическом параличе или парезах, возникающих из-за повреждения спинного мозга;
- для снижения секреции желудочного сока при наличии активных язвенных поражений;
- для лечения последствия геморрагических или ишемических инсультов;
- при межпозвонковых грыжах, выраженном остеохондрозе.
Чаще всего оперируются лучевые, малоберцовые, локтевые и седалищные нервы.
Вероятность благоприятного прогноза зависит от масштабов повреждения нерва. Особенно важен параметр расстояния между концами нерва. На прогноз влияют и возраст больного, вид травматизации и ее объем, тип (назначение) поврежденного нерва, его калибр и протяженность.
Очень важным параметром является время, прошедшее с момента развития повреждения и до попадания на операционный стол. Если слишком затягивать с операцией, то даже малозначительные повреждения могут привести к невозможности восстановления.
Если объем повреждения мал, пациент молодого возраста и был доставлен в больницу своевременно – шансы на благоприятный прогноз очень велики. Особенно если сшивание проводится в специализированном стационаре с нейрохирургическим отделением квалифицированными хирургами (общая хирургия в данном случае имеет низкую эффективность).
к меню ↑
2 Как проводится сшивание нервов?
Существует пять основных видов нейрорафии, а одной универсальной операции не существует (всему причиной разные виды нервов и их разное назначение). Как делают операцию – зависит от ее вида, и между собой разные виды могут очень сильно отличаться.

Последовательность действий при проведении сшивания нервов
Однако если отбросить операции по блокировке импульса и пластике нервных узлов, то останется лишь один вид оперативного вмешательства, именуемый как шов нерва. Этот же вид операции в нейрорафии используется чаще всего.
Процедура проводится в пять этапов:
Стоимость сшивания нервов зависит от того, какой именно тип нерва и какое общее состояние больного. Также стоимость зависит от времени с момента развития патологии до момента обращения в стационар.
Средняя стоимость основных видов операции:
- первичный шов периферических узлов на уровне предплечья или кисти – около 48000 рублей;
- срочное лечение туннельных синдромов кисти с использованием микрохирургической операции – около 25000 рублей;
- эпиневральный шов – около 40000 рублей;
- невролиз лучевого узла на уровне плеча – около 43000 рублей;
- невролиз при компрессии нервных узлов – около 148000 рублей;
- первичная хирургическая обработка (она же ПХО) осложненных травм с проведением швов сухожилия, артерий/вен или нервов) – около 7200 рублей.
Где делают такую операцию – отдельный вопрос. Профессионально она выполняется в больницах скорой медицинской помощи или в крупных специализированных стационарах. В России это ФГБУ, лечебно-реабилитационный центр Минздрава, научный клинический центр РЖД. Также процедуру проводят в крупных частных клиниках.
к меню ↑
к меню ↑
Скорость реабилитации после операции зависит от возраста пациента, объема оперативного вмешательства и общего состояния пациента. В среднем скорость роста узлов очень медленная – не более 2 мм в сутки.
Для ускорения регенерации назначают физкультуру (если она уместна и безопасна в данном случае), массажные процедуры, физиотерапию. Обязательно предписывают меры осторожности и наблюдения за тем участком тела, что лишился чувствительности (дабы избежать случайного ранения или обморожения, которое из-за отсутствия чувствительности можно на заметить).
- Раздел:Термины на Ш
- | E-mail |
- | Печать
Шов нерва (нейрорафия). Задача операции заключается в точном сопоставлении поперечных срезов центрального и периферического концов пересеченного нервного ствола.
Различают швы эпиневральные и периневральные. Эпиневральные швы накладывают на эпиневрий — самую прочную оболочку нерва, надежно держащую швы. Периневральные интерфасцикулярные швы — швы между отдельными пучками нервов — стали возможны с развитием микрохирургической техники. Последние чаще всего применяются при пластике нервов, когда в дефект между концами поврежденного нерва вшивают свободные аутотрансплантаты — интерфасцикулярная аутотрансплантация.
Различают первичный шов нерва, накладываемый в момент первичной хирургической обработки и отсроченные швы, которые могут быть ранними, если их производят в первые недели после повреждения, и поздними, если их производят позже 3 мес. со дня ранения. Основными условиями для наложения шва являются чистая рана, место повреждения без очагов размозжения, высококвалифицированная бригада хирургов, оснащенная современной микрохирургической техникой. При отсутствии этих условий в ранние сроки после повреждения надо считать методом выбора отсроченный шов.
Показанием к шву нерва являются признаки полного анатомического перерыва его или нарушение проводимости нерва без внешних признаков перерыва нервного ствола при необратимом характере процесса, установленных экстра- и интраоперационными электрофизиологическими методами диагностики.
Исход операций зависит от вида травмы, величины дефекта, уровня повреждения, возраста больного, срока операции, сопутствующих повреждений, точной идентификации и сопоставления внутриневральных структур.
Операцию проводят под наркозом. Поврежденный нерв выделяют из рубцовой ткани с той же последовательностью, что и при невролизе. Применяют преимущественно внепроекционный оперативный доступ. В случаях значительного развития рубцовой ткани в области повреждения нерва иссекают рубцы послойно единым блоком эллипсовидной формы. В дальнейшем выделение проксимального и дистального отрезков нерва начинают от уровня здоровых тканей и постепенно достигают области травматической невромы. Такой прием снижает опасность повреждения лежащих вблизи нерва крупных кровеносных сосудов, далее иссекают рубцовые ткани в окружности нерва и приступают к выделению невромы. Если концы нерва не связаны между собой Рубцовым мостиком, то, захватив пинцетом каждый из этих концов, пересекают их острым скальпелем или лезвием бритвы в пределах здоровых тканей. При наличии внешней непрерывности нерва в области невромы, проверяют возбудимость периферического отрезка фарадическим током. При отсутствии реакции на ток, проксимальный и дистальный отрезки нерва захватывают резиновыми или марлевыми полосками и пересекают их выше и ниже невромы в пределах здоровых участков. Неизмененный нерв на поперечном сечении имеет зернистый вид, сосуды эпиневрия и периневрия кровоточат — это свидетельствует о полном удалении невромы.
Далее приступают к мобилизации отрезков нерва, чтобы обеспечить этим сшивание без натяжения. Ассистент захватывает пальцами центральный и периферический отрезки нерва и сближает их вплоть до сопоставления, а хирург накладывает по бокам сведенных концов два направляющих шва из тонкого шелка или капрона, захватывая только эпиневрий. Для окончательного сшивания, в зависимости от толщины нерва, добавляют 2-3 промежуточных эпиневральных шва (для сшивания седалищного нерва требуется 4-5 швов). В процессе операции рану увлажняют салфетками, смоченными теплым изотоническим раствором. С целью профилактики возможных ущемлений нерва послеоперационным разрастанием рубцовой ткани, выделенный нерв и область шва окутывают тонкой фибриновой пленкой. Рану зашивают наглухо.
При мобилизации отрезков нерва избегают обнажения нервного ствола на большом протяжении и чрезмерного натяжения отрезков нерва для наложения швов. Все это приводит к нарушению кровоснабжения нервного ствола и ухудшает условия регенерации аксонов.
Поэтому при больших дефектах нервного ствола после удаления невромы лучше сблизить отрезки нерва за счет сгибания конечности в суставе. Этим путем можно добиться сближения отрезков нерва при наличии дефекта в 6-9 см. Сгибание в суставах допускается в пределах прямого угла. В отдельных случаях при наличии большого диастаза между отрезками нерва прибегают к перемещению нерва в другое ложе, например локтевого нерва из локтевой борозды в медиальную часть локтевой ямки. Для предотвращения разрыва швов и уменьшения болевого синдрома на оперированную конечность накладывают на 3-4 нед. гипсовую лонгету.
Прогноз во многих случаях благоприятный, хотя при дефектах нерва, превышающих 5 см, процент положительных результатов заметно снижается.
Травма, сопровождающаяся нарушением целостности периферических нервных волокон, инициирует в них процессы дегенерации и регенерации. Явления дегенерации развиваются главным образом, в периферическом участке перерезанного нерва.
Они касаются как осевого цилиндра, который распадается на мелкие зерна, так и его миелиновой оболочки, образующей рассасывающиеся жировые капли. Сохраняется лишь запустевшая шванновская оболочка, которая при разрастании перекрывает поперечный срез нерва с развитием утолщения - шванномы. Описанные процессы начинаются в первые 24 часа после повреждения и заканчиваются к концу 1-го месяца, когда уже видна полная картина перерождения нерва.
В центральном отрезке нерва происходят довольно сложные процессы разновекторной направленности. С одной стороны он претерпевает периаксональную дегенерацию, выражающуюся распадом миелиновой оболочки, с другой - одновременно возникает процесс центрогенной регенерации нерва. Спустя некоторое время после травмы центральный конец осевого цилиндра булавовидно утолщается и прорастает навстречу периферическому отрезку. При отсутствии диастаза осевые цилиндры проникают в шванновские оболочки периферического конца нерва.
Проводимость по нерву восстанавливается. В противном случае костные обломки, инородные тела, плотный рубец и др. создают непреодолимые препятствия на пути прорастания аксонов. На центральном конце нерва образуется гиперпластическое утолщение - неврома, нарушающая проводимость нерва. Исходя из этого, суть операции сшивания концов поврежденного нерва состоит в том, чтобы сблизить (правильно сопоставить!) имеющие нормальную структуру его центральный и периферический отрезки. При этом растущие с центрального конца нерва аксоны проникают в оболочки его периферического конца.
Невролиз - выделение нерва из окружающих тканей, рубцов для создания благоприятных условий его регенерации и функционирования. В зависимости от характера повреждения и времени, прошедшего после травмы, производят наружный, внутренний невролиз или их комбинацию. Хирургической сутью наружного невролиза является мобилизация нерва, освобождение его от экстраневрального рубца, возникшего в результате повреждения соседних органов. Эта процедура позволяет устранить натяжение нерва и производится в зажившей ране. Внутренний невролиз направлен на снятие аксональной компрессии и сводится к иссечению межфасцикулярной фиброзной ткани. Одним из главных условий успешного результата невролиза травмированного периферического нерва является адекватный доступ к нему.
Он позволяет тщательно осмотреть собственно субстрат операции и качественно произвести операционный прием - наложение шва. Длину и форму разреза для доступа к поврежденному нерву рассчитывают с учетом необходимости максимального обнажения нерва выше и ниже места травмы. Для обнажения глубоко расположенных нервов, прикрытых мышцами, рекомендуется использовать прямой доступ. Для подхода к стволам нервов, занимающих относительно поверхностное положение, рационально применять окольный доступ (вне проекции нерва на кожу). В этом случае снижается вероятность давления послеоперационного рубца на нервный ствол. В свежей ране (без признаков инфицирования) используют доступ, выполненный при первичной хирургической обработке.
Обеспечив достаточный доступ, выделяют нерв до неизмененных тканей и определяют масштабы невролиза. В свежей ране находят концы пересеченного нерва. Определяют границы необходимой резекции нерва - протяженности необратимых изменений (разможжения, кровоизлияния и т.п.). Для уточнения глубины повреждения используют интраоперационную электродиагностику. Для этого раздражают нерв выше места повреждения. Сокращение мышц, иннервируемых этим нервом, свидетельствует о его проходимости. Экстраневральный рубец иссекают скальпелем. Нерв, сдавленный костными обломками, освобождают от костной мозоли долотом.
Далее следует этап внутреннего невролиза. Для обнаружения локализации внутреннего рубца применяют инъекции 0,25 % раствора новокаина под эпиневрий. Раствор свободно проникает под оболочку неповрежденного нерва и останавливается в месте интраневрального рубца. Это особенно четко видно при использовании интраоперационной микроскопии. Резекцию поврежденных концов производят лезвием безопасной бритвы или скальпелем.
При этом удаляют неврому на центральном конце и шванному на периферическом. Прикладывая шарики с теплым физиологическим раствором, производят остановку неминуемого кровотечения. Главными критериями достаточности резекции (иссечения) являются кровоточивость сосудов эпи- и периневрия, а так же зернистый со своеобразным блеском поперечный срез нерва. При интраоперационной микроскопии видны отдельные пучки аксонов.
Соединения концов поврежденного периферического нерва достигают узловыми эпиневральными швами (рис. 17.1).
Операция заключается в точном сопоставлении поперечных срезов центрального и периферического концов поврежденного нервного ствола. Перед сшиванием концы нерва укладывают в исходное положение без перекручивания по оси, что предохраняет от несовпадения внутри-ствольных структур. Для сшивания используют атравматическую иглу с синтетическими нитями (10/0). Выбирают как нерассасывающийся шовный материал (объясняя это меньшей реакцией тканей), так и рассасывающийся.
В зависимости от диаметра поперечника нерва накладывают 2-4 тонких шва. Первые швы накладывают симметрично по латеральному и медиальному краях нерва. Укол и выкол проводят эпиневрально вдоль нерва на расстоянии 2-4 мм от края. Эти швы временно служат держалками, с помощью которых нерв осторожно поворачивают по оси на 180° в сторону ассистента для наложения дополнительных швов (сначала заднего, затем переднего).
После этого хирург и его ассистент, одновременно потягивая нить, сближают концы нерва, оставляя между ними расстояние в 1-2 мм. Нити завязывают. Если швы прорезаются, можно наложить не продольные, а П-образные эпиневральные швы Нажотта. Однако при их выполнении существует опасность захватить в шов пучки нервных волокон.
При затягивании узлов соединяемые концы нерва не должны сдавливаться, искривляться и изгибаться.
Шов накладывают в положении конечности, создающей для нерва минимальное натяжение. Это положение удерживают гипсовой лонгетой 3-4 недели после операции. В том случае, если при первичной обработке раны не было условий для наложения первичного шва, через 3-4 недели после повреждения накладывают ранний отсроченный шов нерва. Это касается ушибленных, загрязненных и огнестрельных ранений. В первые дни после огнестрельного ранения трудно определить границы необходимой резекции необратимо поврежденных участков нерва. Нарушения проводимости могут быть обусловлены его сотрясением. Позже проводимость может самопроизвольно восстановиться.
В зажившей ране сначала проводят иссечение рубцов и препаровку ствола нерва выше и ниже места травмы в пределах здоровых тканей. Зафиксировав выделенные части нерва на резиновых или марлевых держалках, начинают невролиз.
Производят обязательное иссечение невромы от рубцовых сращений. Для хирургической обработки центральной невромы предварительно снимают эпиневрий, заворачивая его вверх в виде манжетки (рис. 17.2).
После освежения периферического отрезка нерва накладывают три-четыре П-образных узловых шва, которые проходят через основание манжетки (рис. 17.3). При завязывании нитей периферический отрезок нерва входит в манжетку центрального отрезка. При этом создается хороший контакт нервных волокон. Края манжетки смещают на периферический конец нерва и подшивают отдельными узловыми швами к его эпиневрию (рис. 17.4).
Сшитый нерв для предотвращения срастания с апоневрозами, фасциями и кожными покровами обязательно помещают в мышечный футляр.
Хирургические вмешательства на периферических нервах охватывают большой диапазон восстановительных операций, проводимых при травмах конечностей. Наиболее распространённые операции на нервных стволах:
• шов нерва, или нейрорафия;
• операции при больших дефектах перифери-
Невролиз — операция, направленная на освобождение нерва от рубцовых сращений, вызывающих его ущемление. Рубцовое ущемление наиболее часто возникает после тупого повреждения нерва или перелома кости, расположенного около места прохождения нерва. Однако невролиз нередко не даёт желаемых результатов.
Техника. Невролиз выполняют под микроскопом. Ткани и рубцы, сдавливающие нерв, рассекают скальпелем соответственно проекции нерва, стараясь не нарушать целостность его ветвей. Завершают невролиз иссечением патологически изменённых тканей (рубца, опухоли) в пределах здоровых участков и созданием анатомических условий, способствующих регенерации нерва.
Шов нерва разработал Нелатон в 1863 г., а в 1864 г. Лангер применил его в клинике.
Основное назначение шва — точное сопоставление иссечённых пучков повреждённого нерва при наименьшей травматизации как его самого, так и окружающих тканей, так как излишняя травматизация усиливает дегенеративные изменения в нервном стволе и способствует развитию рубцовой ткани в окружности. В целях наименьшей травматизации тканей при операциях на нервах применяют особые инструменты, состоящие из тончайших пинцетов
306
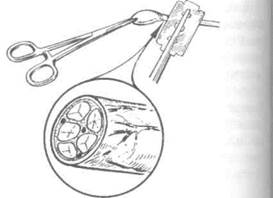
Рис. 4-37. Схема иссечения невромы в пределах здоровых тканей.(Из: Дольницкий О.В. Атлас микрохирургических операций на периферических нервах. — Киев, 1991.)
завязывают, оставляя конец нити длиной 3 см. Аналогично накладывают второй, направляющий шов под углом 180° по отношению к первому. Растягивают эпиневрий и накладывают ещё 1—2 шва на переднюю полуокружность нерва. Между швами-держалками накладывают промежуточные эпинев-ральные швы, не допуская заворачивания эпиневрия внутрь (рис. 4-38).
• Сшитый нерв помещают в ложе, подготовленное в пределах неизменённых тканей. Количество швов в зависимости от толщины нервного ствола варьирует от 3 до 6. Сопоставление сшиваемых концов не должно быть слишком плотным, диастаз между ними составляет 0,5—1 мм (1—2 ммпоШев-куненко). Ввиду опасности образования гематомы, способствующей развитию соединительной ткани и нарушению процессов регенерации аксонов, наложение кругового шва нерва не рекомендуют. Кроме того, круговой шов ведёт к сдавлению волокон по линии шва и развитию отёка.
• При небольших дефектах нерва (до 1 см) его эластичность позволяет наложить шов без натяжения. При дефектах до 4 см мобилизацию концов производят с пересечением 1—2 веточек нерва, идущих к близлежащим мышцам. Если дефект нерва не превышает 6—8 см, можно придать конечности соответствующее положение (например, при операции на седалищном нерве -сгибание в коленном суставе). В этом случае необходима фиксация конечности в данном положении на срок 3—4 нед, чтобы предотвратить разрыв сшитого нерва.
Оперативная хирургия конечностей -Ф- 307
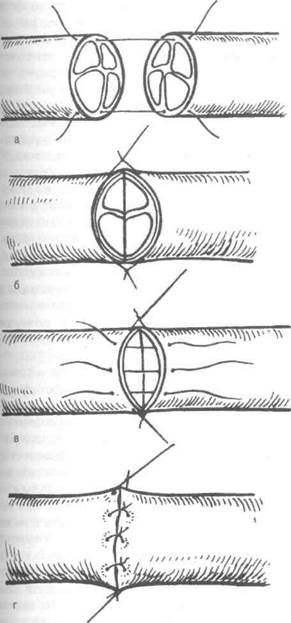
Рис. 4-38. Последовательность наложения эпиневраль-ного шва.а — наложены швы-держалки, б — концы нерва сопоставлены, в — наложены промежуточные швы, г — ушита передняя полуокружность нерва. (Из: Дольницкий О.В. Атлас микрохирургических операций на периферических нервах. — Киев, 1991.)
При дефектах более 8—10 см применяют
разные виды пластики, t Эпиневральный шов абсолютно показан при
повреждении пальцевых нервов, частичном
повреждении нерва или после иссечения
Периневральный шов— восстановление нерва путём сшивания периневрия. Преимущество этого шва перед эпиневральным заклю-
чается в создании оптимальных условий для регенерации нервных волокон.
Техника. Нерв выделяют, как при наложении эпиневрального шва (рис. 4-39).Удаляют эпи-неврий на 5—8 мм с обоих концов нерва, чтобы открыть доступ к пучкам (см. рис. 4-39,а).
• Нитью на режущей игле за периневрий отдельно прошивают каждую группу пучков (см. рис. 4-39,б). На каждый пучок накладывают 2—3 шва. При наличии невромы проксимального конца эпиневрий рассекают выше невромы.
• Восстановление целостности пучков начина-
ют с наиболее глубокорасположенных (задних) пучков. Затем, постепенно поднимаясь вверх, сшивают остальные пучки (см. рис. 4-39,в).
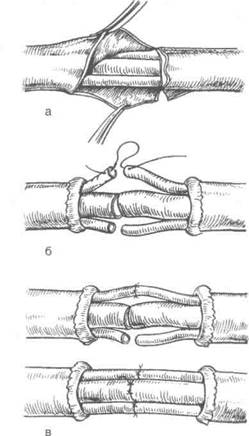
Рис. 4-39. Схема наложения периневрального шва (а-в).
Описание в тексте. (Из: Дольницкий О.В. Атлас микрохирургических операций на периферических нервах. — Киев, 1991.)
В зависимости от сроков вмешательства различают первичный, первичноотсроченный и вторичный швы. Первичный шов нерва выполняют одновременно с первичной хирургической обработкой раны. Первичноотсроченный
Дата добавления: 2016-07-09 ; просмотров: 2170 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Нервный шов (neurorraphia) — соединение швом концов разорванного или перерезанного нерва. Задача операции заключается в точном сопоставлении поперечных срезов центрального и периферического концов пересеченного нервного ствола.
Показания к шву нерва и время выполнения этой операции в значительной мере определяются видом травмы. При чистых колотых и резаных ранах с повреждением нерва часто показан первичный Нервный шов, накладываемый при первичной хирургической обработке раны. Операция Нервного шва не является неотложной. Она может быть отсрочена до момента, когда все условия для ее выполнения будут наиболее благоприятными. Ошибки, допущенные при срочных операциях на нервах, иногда трудно исправить. Поэтому накладывать первичный Нервный шов должен хирург, обладающий опытом в данной области, после предварительной диагностики повреждения нерва, при наличии соответствующего оборудования, инструментария и ассистенции. При рваных, ушибленных и загрязненных ранах восстановительную операцию на нерве откладывают на 2— 3 нед. или на больший срок, сообразуясь с течением раневого процесса.
При огнестрельных ранениях первичный Н. ш. не показан, т. к. в первые дни трудно определить границы необходимой резекции необратимо поврежденных участков нерва. Кроме того, в первые дни после огнестрельного ранения нарушение проводимости нерва может быть обусловлено его сотрясением; позднее проводимость может восстановиться самопроизвольно. Поэтому при огнестрельных ранениях имеет преимущества ранний отсроченный Н. ш. после уточнения диагноза повреждения .
При переломах костей нарушение проводимости нервов примерно в 80% случаев заканчивается самопроизвольным восстановлением. Операция на нервах при переломах костей обычно показана после так наз. периода оправданного выжидания в течение 3—4 мес., когда выявляется задержка самопроизвольного восстановления.
При закрытых повреждениях тракционного типа Нервный шов показан редко и, как правило, в поздние сроки, спустя несколько месяцев, если на центральном конце прерванного нерва определяется неврома, свидетельствующая о сохранившихся возможностях регенерации. В основном же при тракционных повреждениях внутристволовые нарушения по длине нервов наблюдаются на разных уровнях и на большом протяжении, что делает резекцию необратимо измененных участков и Н. ш. невыполнимыми.
При сдавлении нервов извне, напр, при кровоизлиянии в межмышечные промежутки или при ишемической контрактуре типа фолькманновской, операция может быть настоятельно необходимой для декомпрессии нервных стволов, но вопрос о необратимости изменений нервов и показаниях к резекции измененных участков и Н. ш. окончательно решается после исследования во время операции.
При подготовке к операции проводят неврологическое исследование больного с применением электродиагностики, фотографирования или зарисовки зон нарушения чувствительности и потоотделения. При поздних операциях проводят лечение, направленное на устранение контрактур (см.) и восстановление нормального объема пассивных движений в суставах. Иногда восстановительной операции на нерве должна предшествовать пластическая операция для замещения дефекта кожи.
Из специального оснащения необходимы аппаратура для электродиагностики во время операции, дополнительные источники освещения, увеличивающие оптические приборы (операционный микроскоп, лобная телескопическая лупа и т. п.), москитные зажимы; для периневрального шва — набор микрохирургических инструментов, монофиламентная нить 10—0 (10 нулей) с атравматической иглой толщиной 0,6—0,7 мм. Для эпиневрального шва применяют тонкий, но прочный шовный материал с атравматической иглой. Для освежения концов или резекции измененного участка нерва используют безупречно острое бритвенное лезвие в зажиме.
Обезболивание при большинстве операций на нервах местное, т. к. при нем возможен контакт с больным во время электродиагностики. В более сложных ситуациях делают выбор между потенцированным обезболиванием и эндотрахеальным наркозом.
Техника операции


Наложение эпиневрального шва. Первичный Нервный шов может быть иногда наложен через имеющуюся рану, но чаще ее расширяют, превращая в типичный оперативный доступ. При отсроченных операциях преимущество нередко имеют окольные доступы (рис. 1). Во всех случаях предпочтительны разрезы, не пересекающие поперек сгибательных складок над суставами и не оставляющие после себя стягивающих рубцов (рис. 2).
Выделение нерва при первичных операциях не представляет трудностей, если хорошо знать топографические соотношения. При отсроченных операциях нервный ствол выделяют острым путем сначала в неизмененных тканях выше и ниже места повреждения, а затем из рубцов.
Исследование выделенного нерва является ответственным моментом вмешательства. При полном перерыве нервного ствола определяют границы необходимого освежения концов. При ушибленных и огнестрельных ранениях внутристволовая гематома и размозжение пучков, а позже рубцы могут распространяться на большом протяжении внутри нервного ствола. При недостаточной резекции последующее рубцевание мешает регенерации. Слишком обширная резекция приводит к натяжению концов нерва. При внешней непрерывности нерва возникают диагностические трудности в определении тяжести внутристволовых изменений, особенно при первичных операциях. В таких случаях прибегают к осмотру нерва (иногда в проходящем свете), пальпации и обязательно к электродиагностике, раздражая участки нерва ниже и выше места повреждения.
После того как принято решение наложить шов, нерв мобилизуют кверху и книзу от уровня повреждения с целью устранения натяжения. Готовят ложе путем иссечения поврежденных тканей и рубцов. Перемещение нерва в новое ложе предпринимают гл. обр. в отношении локтевого нерва.
Резекция измененных концов нерва является обязательным этапом операции даже после чистых резаных ранений. Такое освежение концов производят строго поперечно. На срезах должны быть видны поперечно перерезанные в одной плоскости пучки, неизмененная внутристволовая клетчатка и сосуды. Кровотечение останавливают прикладыванием влажного марлевого шарика. При внешней непрерывности нерва резекцию измененного участка удобнее производить на подведенном пальце.

Осмотр поперечных срезов и наложение эпиневральных швов, особенно на тонкие нервы, выполняют под контролем увеличивающей оптики и при усиленном освещении операционного поля. Сначала накладывают два шва-держалки с латеральной и медиальной стороны нерва так, чтобы не вызвать скручивания его отрезков вокруг продольной оси, а затем промежуточные узловые швы в количестве, обеспечивающем герметичность соприкосновения срезов эпиневрия! обоих концов (рис. 3). Швы затягивают до соприкосновения соединяемых срезов таким образом, чтобы не вызвать загиба пучков. Это исключает возможность врастания новообразованных волокон в окружающие ткани. Всякое укутывание линии шва снаружи любыми тканями и материалами (тубаж нервов) не рекомендуется, т. к. оно нарушает кровоснабжение нерва за счет сосудов окружающих тканей и приводит к склерозу участка нерва.
Эгшневральный шов накладывают в том положении конечности, при к-ром поврежденный нерв испытывает наименьшее натяжение. В этом положении конечность удерживают гипсовой лонгетой на протяжении 3 нед. после операции.

При частичных повреждениях нервного ствола с образованием боковой невромы иногда иссекают неврому и накладывают частичный шов (рис. 4). При этом сохранившаяся часть нерва, лишенная с одной стороны эпиневрия, изгибается дугой и вовлекается в рубцы. Результаты этой операции, как правило, неудовлетворительные. Поэтому лучше или оставить боковую неврому на месте, или заместить дефект свободным трансплантатом из кожного нерва, особенно если он был также поврежден, или иссечь неврому вместе с подлежащим участком нерва и затем сшить нерв конец в конец.
Наложение интерфасцикулярного шва. После подхода к нерву его рассекают проксимально и дистально от поврежденного участка с иссечением эпинев-ральной оболочки на данном уровне. С целью выделения отдельных фасцикул и фасцикулярных групп препаровку осуществляют по меж-пучковым пространствам. Поперечное рассечение фасцикул производят на том уровне, где утрачивается их нормальный вид. В процессе операции на бумаге зарисовывают внутриневральное строение центрального и периферического конца пересеченного нерва с идентификацией двигательных и чувствительных фасцикул. Для последней используют двигательные, сенсорные и Электрофизиологические эффекты электростимуляции отдельных фасцикул. Далее атравматическими иглами с шовным материалом в 8—0—10—0 накладывают шов на отдельные соответствующие друг другу фасцикулы. Следует отметить, что успех этой операции зависит от отсутствия натяжения между концахМи нерва.
В послеоперационном периоде необходимо длительное лечение физическими методами. Особенно полезны тепловые процедуры (парафин, озокерит, грязи и т. п.) повторными курсами на протяжении года и дольше, ЛФК, массаж, электростимуляция парализованных мышц.
Исход операции зависит от вида травмы, величины дефекта, уровня повреждения, наличия сопутствующих повреждений сосудов, костей, сухожилий, возраста больного, срока операции, полноценности освежения и сближения концов нерва, квалификации хирурга и др. В ближайшие месяцы после Нервного шва выявляются лишь начальные признаки регенерации нерва. Регенерация нервов после тяжелых повреждений может продолжаться многие годы (10—15 лет и более).
Библиография: Григорович К. А. Хирургия нервов (избранные главы), Л., 1969, библиогр.; он же, Об оценке результатов хирургического лечения повреждений нервов, Вестн, хир., т. 119, № 10, с. 131, 1977; Miliesi H., Meissl G. a. Berger A. The interfascicular nerve-grafting of the median and ulnar nerves, J. Bone Jt Surg., v. 54-A, p. 727, 1972, bibliogr.; Seddon H. J. Surgical disorders of the peripheral nerves, Edinburgh — L., 1972; Sunderland S. Nerves and nerve injuries, Edinburgh — L., 1972.
К. А. Григорович; И. H. Шевелев (нейрохир.).
Читайте также:


