Остеотомия нижней челюсти нерв
Остеотомия – это операция, проводимая с целью исправления нарушений в строении нижней и верхней челюсти. Процедура назначается для корректировки прикуса, устранения негативных последствий хирургических действий и лечения других патологий. При наличии соответствующих показаний проводится двухчелюстная остеотомия.
- Особенности процедуры
- Зачем нужна остеотомия
- Преимущества процедуры
- Показания и противопоказания
- Подготовительный этап
- Проведение вмешательства
- После операции
- Ожидаемый эффект
Особенности процедуры
Остеотомия проводится для коррекции как одно, так и двух челюстей. Процедура показана для корректировки прикуса. Также ее назначают после неудачно проведенной операции при лечении челюстных расщелин или устранении последствий, вызванных травмой.
Выделяют два типа остеотомии:
- фрагментарная (сегментарная);
- общая.

- Исправление прикуса
![]()
Мария Константиновна Тевс- 4 октября 2018 г.
Первый тип остеотомии предполагает перемещение и фиксацию одного фрагмента челюсти. Такая операция проводится, когда возникает необходимость в коррекции прикуса при локальной деформации зубного ряда. В последнее время ортодонтические конструкции заменяют собой фрагментарную остеотомию.
Помимо указанных подходов, в стоматологической практике для устранения дефектов челюсти применяются следующие хирургические вмешательства:
- Ортикотомия. Процедуру назначают в качестве дополнения к основным ортодонтическим манипуляциям. Ортикомия предусматривает выполнение надрезов на челюстных костях в местах, в которые затем перемещаются зубы.
- Dal Pont (плоская остеотомия). Процедура проводится при наличии недоразвитой нижней челюсти либо когда последняя сильно выпирает вперед. Во время операции хирург на определенных участках разделяет кости. Далее выбранный фрагмент челюсти в зависимости от показаний передвигается вперед или назад, после чего фиксируется.
- Ле-Фор. Процедура назначается только при поражении верхней челюсти.
- Гениопластика. Такая остеотомия предполагает работу, производимую на нижней челюсти в области подбородка. К этой методике коррекции прибегают, когда аномалии в строении ротовой полости вызывают чисто эстетический дискомфорт.
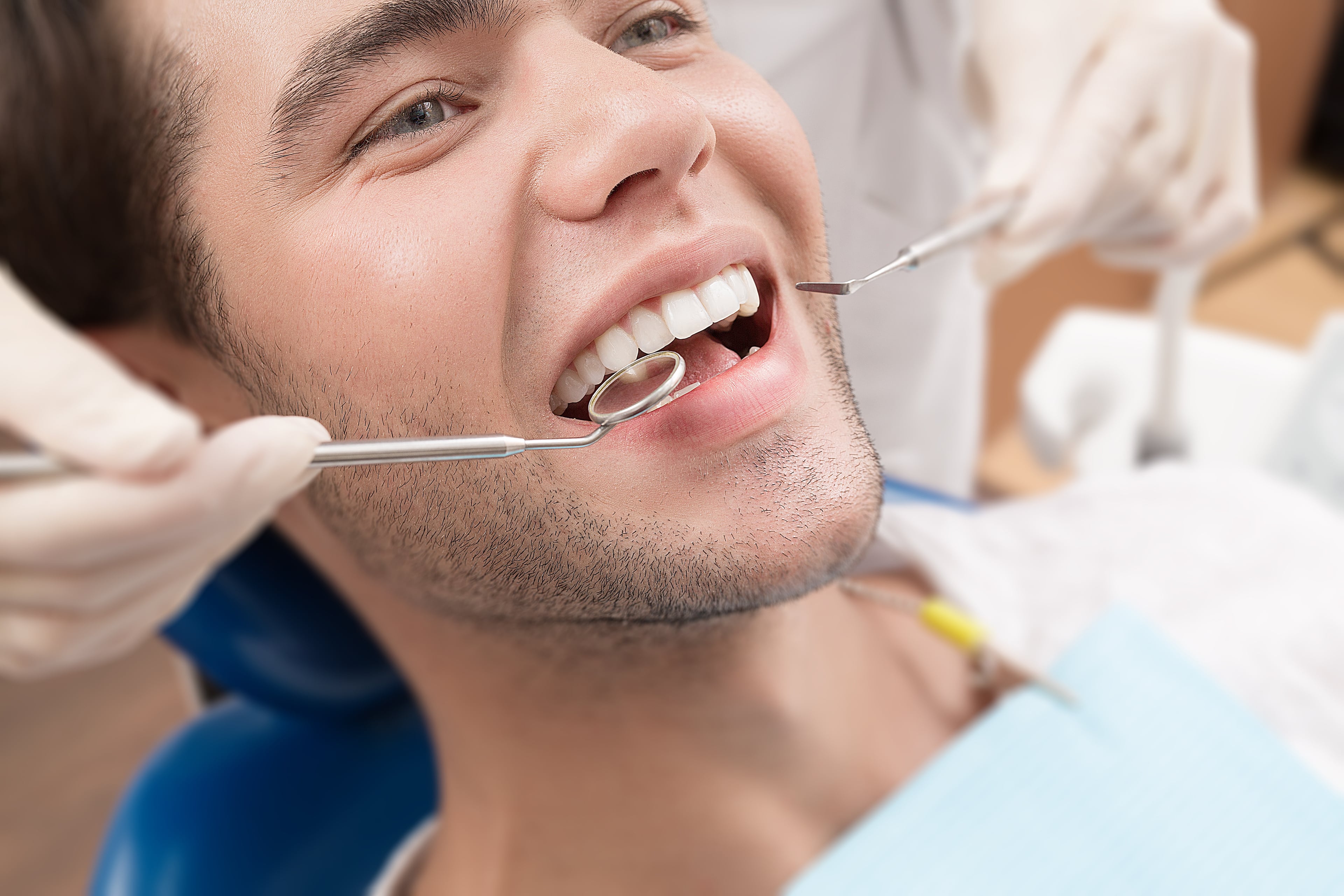
- Исправление прикуса
![]()
Мария Константиновна Тевс- 4 октября 2018 г.
Выбор в пользу конкретного метода коррекции определяет врач на основании показаний. Перед процедурой необходимо провести ортодонтическое лечение.
Остеотомия нижней челюсти проводится чаще, чем верхней. Это обусловлено повышенной подвижностью первой. Кроме того, большинство повреждений получает именно нижняя челюсть.
Зачем нужна остеотомия
Аномалии прикуса имеют врожденный или приобретенный характер. Подобные нарушения лишь в редких случаях не вызывают никаких негативных последствий. У большинства пациентов неправильны прикус провоцирует:
- снижение самооценки из-за непривлекательного внешнего вида;
- развитие различных стоматологических проблем, вызванных постоянным травмированием слизистой оболочки (из-за неправильного прикуса зубы регулярно касаются задней стороны щек);
- нарушение дыхательной функции;
- проблемы с органами пищеварения, которые возникают вследствие недостаточного пережевывания продуктов питания;
- заболевания челюстных суставов;
- патологии гайморовых пазух и другое.
Наличие неправильного прикуса значительно осложняет жизнь человека. Остеотомия может предотвратить развитие приведенных выше последствий.
Преимущества процедуры
В сравнении с другими процедурами, назначаемыми для исправления прикуса, остеотомия обладает следующими преимуществами:
К остеотомии прибегают в крайних случаях, когда ортодонтическое лечение не позволяет устранить имеющиеся дефекты в строении лицевой части головы. Операция несет в себе определенную опасность. Врачебные ошибки, совершенные в ходе остеотомии, влекут за собой инфицирование организма, заражение крови и иные, более серьезные последствия.
Показания и противопоказания
Остеотомия показана, когда диагностированы:
- аномалии прикуса, которые невозможно устранить ортодонтическими конструкциями (зубные ряды при этом не смыкаются между собой);
- наличие лицевой диспропорции, ухудшающей внешний вид человека.
Бови M.
Мобилизация (восстановление подвижности) нижнечелюстного альвеолярного нерва с одновременной установкой имплантата: новая методика. Описание случая
Восстановительная пародонтология - Int J Periodontics Restorative Dent. 2005; 25(4):375-383
Для реконструкции (восстановления) атрофированной задней части нижней челюсти были предложены различные терапевтические опции, такие как пластика аутокостью, управляемая регенерация кости для наращивания вертикального гребня (альвеолярного отростка), и мобилизация (восстановление) нижнечелюстного альвеолярного нерва (IAN) с одновременной установкой имплантата. Возможное частичное обнажение мягких тканей, покрывающих зону хирургического вмешательства, делают первую и вторую методики непредсказуемыми. Более того, требуются два хирургических участка и последующее длительное лечение (около 12 месяцев). При мобилизации (восстановлении) IAN, требуется только одно хирургическое вмешательство, и общее время лечения значительно короче (около 6 месяцев). Тем не менее, данная методика несет в себе риск невозвратного повреждения IAN, с последующими функциональными изменениями. Текущие исследования показали чрезвычайно непостоянные результаты исследования функциональности нейроваскулярного пучка после его мобилизации (восстановления). Данная изменчивость результатов может быть обусловлена как методикой проведения исследований, которая предусматривает сбор субъективных ответов пациентов, и самой хирургической процедурой, которая сильно зависит от навыков оператора. Повреждение нервов может быть результатом чрезмерного натяжения слизистонадкостничного лоскута в премолярной области, чтобы получить оптимальную видимость в зоне хирургического вмешательства. Данная статья сообщает о случае, при котором использовался новый хирургический метод мобилизации (восстановления) IAN с помощью специально созданного для упрощенной костной хирургии аппарата Mectron Piezosurgery. Это устройство позволяет хирургу резать твердые ткани без травмирования мягких тканей. Поэтому, присутствует более низкий риск повреждения IAN, и в результате можно снизить натяжение ментального (подбородочного) нерва путем создания меньшего костного окна и использования коронального (api-cocoronal) наклона инструментов, чтобы зафиксировать нейроваскулярный пучок.
Геха Г., Глейцал A., Нимескерн Н., Бециат Дж.Л.
Чувствительность нижней губы и подбородка после нижнечелюстной двусторонней плоскостной остеотомии методом пьезохирургии
Восстановительная пластическая хирургия - Plast Reconstr Surg. 2006; 118(7):1598-1607
Относящаяся к правой и левой половинам верхней челюсти остеотомия, включая двустороннюю плоскостную остеотомию (ветви нижней челюсти), является наиболее часто выполняемым ортодонтическим хирургическим вмешательством в Европе и Соединенных Штатах Америки. Нарушение нейрочувствительности в области нижнечелюстного альвеолярного нерва является побочным эффектом при двусторонней плоскостной остеотомии (ветви нижней челюсти). Пьезохирургия является относительно новой методикой, позволяющей осуществлять резку костной ткани при сохранении мягких тканей, включая нервы. Целью данного труда являлось получение оценки функциональности нижнечелюстного альвеолярного нерва путем клинических испытаний нейрочувствительности после проведения двусторонней плоскостной остеотомии (ветви нижней челюсти) методом пьезохирургии.
В период между февралем и сентябрем 2004, 20 пациентов (40 сторон челюсти) с костными деформациями в дентальной области подверглись остеотомии правой и левой половинам верхней челюсти, включая двустороннюю плоскостную остеотомию (ветви нижней челюсти). Для выполнения плоскостной остеотомии во всех случаях использовался пьезохирургический прибор Mectron, с дистракцией, осуществляемой между двумя створками кости. Оценка чувствительности нижнечелюстного альвеолярного нерва производилась как объективно клиническим методом проверки нейрочувствительности, включая чувствительность к укалыванию, чувствительность к легкому прикосновению, и тесты на различение в двух точках, и субъективно в следующие моменты времени: перед проведением операции; в 5, 7, и 10 день после проведения оперативного вмешательства; а также на второй месяц после проведения операции.
Анатомическая целостность нижнечелюстного альвеолярного нерва была сохранена во всех случаях. Нормальные результаты для различных тестов по истечении 10 дней наблюдались в 90, 82 и 70 процентах случаев соответственно (чувствительность к укалыванию, чувствительность к легкому прикосновению, и тест на различение в двух точках). Путем обобщения результатов для различных клинических тестов по определению нейрочувствительности, авторы отметили полное восстановление нейрочувствительности на второй месяц после проведения операции в 75 - 80 процентах случаев.
Пьезохирургия, используемая для двусторонней плоскостной остеотомии (ветви нижней челюсти), позволяет обеспечить надлежащее восстановление нейрочувствительности нижнечелюстного альвеолярного нерва в течение 2 месяцев. Сравнение с результатами использования стандартной методики двусторонней плоскостной остеотомии (ветви нижней челюсти) не представляется возможным.
Геха Г., Глейцал A., Нимескерн Н., Бециат Дж.Л.
Чувствительность нижней губы и подбородка после нижнечелюстной двусторонней плоскостной остеотомии методом пьезохирургии
Восстановительная пластическая хирургия - Plast Reconstr Surg. 2006; 118(7):1598-1607
Относящаяся к правой и левой половинам верхней челюсти остеотомия, включая двустороннюю плоскостную остеотомию (ветви нижней челюсти), является наиболее часто выполняемым ортодонтическим хирургическим вмешательством в Европе и Соединенных Штатах Америки. Нарушение нейрочувствительности в области нижнечелюстного альвеолярного нерва является побочным эффектом при двусторонней плоскостной остеотомии (ветви нижней челюсти). Пьезохирургия является относительно новой методикой, позволяющей осуществлять резку костной ткани при сохранении мягких тканей, включая нервы. Целью данного труда являлось получение оценки функциональности нижнечелюстного альвеолярного нерва путем клинических испытаний нейрочувствительности после проведения двусторонней плоскостной остеотомии (ветви нижней челюсти) методом пьезохирургии.
В период между февралем и сентябрем 2004, 20 пациентов (40 сторон челюсти) с костными деформациями в дентальной области подверглись остеотомии правой и левой половинам верхней челюсти, включая двустороннюю плоскостную остеотомию (ветви нижней челюсти). Для выполнения плоскостной остеотомии во всех случаях использовался пьезохирургический прибор Mectron, с дистракцией, осуществляемой между двумя створками кости. Оценка чувствительности нижнечелюстного альвеолярного нерва производилась как объективно клиническим методом проверки нейрочувствительности, включая чувствительность к укалыванию, чувствительность к легкому прикосновению, и тесты на различение в двух точках, и субъективно в следующие моменты времени: перед проведением операции; в 5, 7, и 10 день после проведения оперативного вмешательства; а также на второй месяц после проведения операции.
Анатомическая целостность нижнечелюстного альвеолярного нерва была сохранена во всех случаях. Нормальные результаты для различных тестов по истечении 10 дней наблюдались в 90, 82 и 70 процентах случаев соответственно (чувствительность к укалыванию, чувствительность к легкому прикосновению, и тест на различение в двух точках). Путем обобщения результатов для различных клинических тестов по определению нейрочувствительности, авторы отметили полное восстановление нейрочувствительности на второй месяц после проведения операции в 75 - 80 процентах случаев.
Пьезохирургия, используемая для двусторонней плоскостной остеотомии (ветви нижней челюсти), позволяет обеспечить надлежащее восстановление нейрочувствительности нижнечелюстного альвеолярного нерва в течение 2 месяцев. Сравнение с результатами использования стандартной методики двусторонней плоскостной остеотомии (ветви нижней челюсти) не представляется возможным.
Неправильный прикус не только является проблемой эстетичного характера, но и негативно влияет на здоровье и жизнедеятельность человека. Аномалия может спровоцировать нарушение речи, привести к утрате зубов и развитию патологий, связанных с пищеварительной системой, из-за некачественного пережевывания пищи, поэтому исправление прикуса необходимо.
Добиться положительного эффекта при помощи брекетов, капп и других стоматологических конструкций не всегда удается. Тогда прибегают к хирургическому вмешательству. Благодаря современным технологиям операции по изменению мезиального прикуса или других челюстных нарушений и выравнивания зубов проходят быстро и с минимальными неудобствами для пациента.
Показания и противопоказания для хирургического исправления прикуса
- присутствует сильная асимметрия лица;
- строение зубных рядов имеет выраженное отклонение от нормы;
- в результате неравномерного распределения нагрузки на верхние и нижние челюсти при употреблении пищи возникает дискомфорт;
- имеются тяжелые нарушения в функционировании речевого аппарата;
- деформируются альвеолярные отростки;
- губы смыкаются не полностью;
- язык расположен атипично в полости рта;
- присутствует деформация черепного свода и врожденные аномалии в развитии челюсти;
- наблюдается дисплазия подбородка;
- произошло тяжелое травмирование лицевого скелета.
- патологическими нарушениями в работе эндокринной, сердечно-сосудистой, центральной нервной и иммунной системы;
- сахарным диабетом;
- инфекционными заболеваниями;
- туберкулезом;
- ВИЧ;
- психическими отклонениями;
- онкологией;
- заболеваниями крови, в том числе нарушением ее свертываемости;
- патологиями костной ткани.
Остеотомия верхней челюсти и нижней имеет возрастные ограничения. Это касается детей и подростков. В юном возрасте операции не проводят, так как еще идет рост челюстей, а прикус не сформирован полностью. Пациентам старше 60 лет оперативное вмешательство может быть противопоказано, но все определяется индивидуальными особенностями человека.
В отношении взрослых именно хирургическое вмешательство является надежным и быстрым способом справиться с проблемой мезиального прикуса и других аналогичных дефектов челюстей. Тем более что такие методы, как ношение брекетов, капп и других стоматологических конструкций усложняют жизнь человеку и часто оказываются бесполезными.
Современная стоматология предлагает несколько вариантов операций по исправлению челюстных проблем в зависимости от сложности дефекта и индивидуальных особенностей:
- Гениопластику. Устраняются эстетические недостатки. В ходе вмешательства подбородочная часть смещается на среднюю линию.
- Остеотомию верхней челюсти. Вместе с челюстью правильно располагают зубы и небо. Для этого осуществляются надрезы над зубами и под глазницами, сама челюсть фиксируется специальными шинами.
- Остеотомию нижней челюсти. Чтобы ее поставить в правильное положение, делают разрез кости за коренными зубами. Удержание челюсти осуществляется при помощи титановых пластин до момента, пока не нарастет костная ткань.
- Сегментарную остеотомию. Позволяет исправить прикус посредством смещения части челюсти вместе с зубами.
Подготовка к операции
Важным этапом до проведения остеотомии является подготовка к ней. Она включает в себя несколько основных стадий, соблюдение которых позволит избежать осложнений при проведении операции и в постоперационный период, а также обеспечит достижение максимального эффекта:
- Сбор анамнеза. Изначально лечащий врач должен быть проинформирован пациентом о наличии любых хронических заболеваний, чтобы скорректировать курс лечения. Ему также важно понимать, что стало причиной неправильного прикуса, является это врожденной или приобретенной аномалией. Плюс ко всему следует сообщить о наличии любых аллергических реакций на медикаменты, так как оперативное вмешательство проводится под анестезией.
- Лечение имеющихся заболеваний. В период инфекционной болезни, того же гриппа, ОРВИ или ангины, применение методов хирургии противопоказано, так как есть риск занесения инфекции.
- Выравнивание зубов. Часто перед остеотомией пациент носит брекеты в течение 8–16 месяцев.
- Компьютерное моделирование. Это позволяет спрогнозировать положение костей и конечный результат, а также все детали предстоящей операции.
- за 8–10 часов до начала вмешательства прекратить прием пищи, чтобы исключить ее попадание в дыхательные пути;
- перед самой операцией нельзя употреблять жидкость;
- запрещается курить и пить алкогольные напитки за 12 часов до оперативного вмешательства;
- с момента выздоровления после ОРЗ должно пройти минимум 2 недели, прежде чем можно будет проводить остеотомию.
Как проходит операция?
Само хирургическое вмешательство, а точнее, его особенности, напрямую зависит от челюсти, которую планируется оперировать:
Период реабилитации
Достаточно тяжелым и длительным периодом после исправления челюсти хирургическим путем является реабилитация. Ее можно разделить на несколько этапов:
- Первые сутки после операционного выравнивания прикуса. На это время для фиксации щек и подбородка пациенту накладывают сдавливающую повязку. Больному запрещают широко открывать рот, чрезмерно усердно жевать и резко сморкаться.
- Первые несколько дней после коррекции. Чтобы предупредить развитие инфекции, назначают курс антибиотиков.
- Весь реабилитационный период. Стоматолог наблюдает за новым формированием прикуса.
- 10–14 дней после хирургической коррекции нижней или верхней челюсти. В этот срок снимают швы и закрепляют резинки на брекеты.
- Три – четыре месяца после остеотомии. Из челюстного аппарата убирают винтовые крепления.
- появление синяков;
- отечность;
- нарушения речи;
- трудности с употреблением пищи;
- онемение в области рассечения, а также губ, подбородка и языка;
- болезненность при открывании рта;
- кровотечение из раны;
- чистка зубов становится проблематичной;
- может повышаться температура.
Все это очень усложняет обычную жизнь человека. Однако эффект, который достигается в результате операции, оправдывает все сопутствующие сложности восстановления верхней или нижней челюсти.
ОРТОГНАТИЧЕСКАЯ ОПЕРАЦИЯ + РИНОПЛАСТИКА
Подробнее об ортогнатической хирургии
В современном представлении ортогнатическая хирургия уже не является экспериментальной операцией. Несмотря на свою сложность, при умелом планировании и правильном техническом исполнении, это высоко эффективный метод лечения зубочелюстной аномалии с высоко предсказуемым функциональным и эстетическим результатом.
Ортогнатическая хирургия направлена на лечение пациентов, у которых наряду с неправильным прикусом, аномалия зубочелюстной системы имеет также и скелетную форму, а врачи-ортодонты не в состоянии её исправить самостоятельно с помощью только ортодонтического лечения.
При этом ортогнатическая операция всегда выполняется после соответствующей ортодонтической подготовки.
Итогом лечения является выравнивание зубов и зубных рядов, восстановление правильного прикуса (окклюзии) и улучшение эстетических параметров лица. Более того, у большинства пациентов отмечается улучшение артикуляции, функции дыхания и приема пищи.
Срок полного лечения от начала до конца может достигать 2-х лет. Основное время уходит на ортодонтическую подготовку к ортогнатической операции. После окончания ортодонтической подготовки пациент направляется на операцию с брекет-системой, которая также остается после операции с целью проведения ретенционного этапа ортодонтического лечения для достижения максимально правильного прикуса в послеоперационном периоде.
Всё определяет выраженность патологии и её влияние на качество жизни пациента.
Общепринято, что наиболее благоприятное время для проведения ортогнатической операции является период после завершения скелетного роста (девочки после 16 лет, мальчики после 18) и до преклонного возраста, когда снижаются репаративные процессы организма. По статистике, подавляющее большинство пациентов входит в возрастную группу от 20 до 30 лет. Именно в этот период у человека полностью сформировано самосознание, пациенты, как правило полностью осознают свою проблему (аномалию) и готовы адекватно подойти к лечению.
Но при этом не стоит забывать о сложных клинических случаях, когда речь идёт о детях, о значительном нарушении качества их жизни и попросту о том, что нет возможности ждать окончания роста организма. Детские челюстно-лицевые хирурги оперируют и подростков, и маленьких детей, и младенцев. Это отдельный хирургический мир со своими правилами, законами и сложностями.
Суть ортогнатической операции заключается в работе с костями лицевого скелета с целью достижения максимально стабильного прикуса (окклюзии) и естественной эстетики лица и достигается за счет:
перемещения верхней челюсти (остеотомия по типу Ле Фор I / LeFort I osteotomy)
перемещения нижней челюсти (межкортикальная остеотомия нижней челюсти / Bilateral Sagittal Splitting Osteotomy, BSSO)
перемещения подбородочного отдела (увеличение его проекции, уменьшение, смещение, коррекция формы)
проведения краевых резекций нижней челюсти для создания симметрии контуров
перемещения скуловых костей (увеличение проекции)
ВКЛЮЧАЯ дополнительные операции: липосакция, липофилинг, ринопластика, фуенкциональная ринохирургия
Все манипуляции при данной операции проводятся мною через полость рта и не оставляют на лице никаких рубцов.
Длительность операции зависит от объёма хирургического вмешательства. Ортогнатическая операция понятие собирательное — здесь речь может идти о перемещении только одной нижней челюсти, а может о сегментарной остетомии верхней челюсти (её отделение и разделение на несколько фрагментов), перемещении нижней челюсти, подбородочного отдела и скуловых костей.
Как вы понимаете — разница колоссальная.
Более того, по ходу операции, наряду с перемещением челюстей, выполняются различные хирургические приемы (пластика перегородки носа, ушивание основания носа, иссечение фрагментов челюстей и т.д.), что также затрачивает временной ресурс.
Но в среднем перемещение обеих челюстей и подбородочного отдела (наиболее частый объём операции) занимает около 4-5 часов.
Для многих это покажется удивительным, но при проведении ортогнатической операции, интраоперационная потеря крови не превышает 100 мл.
Столь прекрасный показатель достигается за счет хорошо отработанной техники проведения операции, правильно подобранного инструментария и современного оборудования, слаженности работы операционной бригады и конечно же высокого профессионализма нашей анестезиологической службы.
Если Вы гражданини Российской Федерации, то Вам повезло)). Ортогнатическая хирургия входит в программу оказания медицинской помощи с применением высоких медицинских технологий для лечения сложных заболеваний. Узнать больше.
Как изменяется нос после ортогнатической операции?
При хирургическом лечении пациентов с аномалиями зубочелюстной системы, при перемещении верхней челюсти, происходит значительная отслойка мягких тканей средней зоны лица. Данные манипуляции неизбежно отражаются на анатомии наружного носа, что в некоторых случаях приводит к эстетически негативным последствиям, например, расширению концевого отдела носа (от 2 до 10%) или изменению профиля носа.
Необходимо понимать, что форма наружного носа после перемещений верхней челюсти всегда изменяется, а вот насколько произойдет это изменение — непонятно. Величина изменения варьирует от совсем незначительной до явно видимой. Причиной этому служат направление и величина пермещения верхней челюсти, техника хирургического вмешательства, особенности тканей пациента.
По данным исследования было доказано, что в ходе перемещения верхней челюсти всегда происходит расширение концевого отдела носа. ИЗМЕНЕНИЕ ФОРМЫ НОСА — прочесть подробнее.
Во время проведения ортогнатической операции с перемещением верхней челюсти, мною ВСЕГДА проводятся все необходимые приемы на структурах внутреннего носа (перегородка носа, носовые раковины) для улучшения носового дыхания после операции.
Ортодонтическое лечение. Зачем?
Удаление зубов мудрости
Удаление зубов мудрости проводится по ортодонтическим и хирургическим показаниям.
Иногда их отсутствие облегчает или даже необходимо для работы врача-ортодонта, и он сам направляет пациентов на удаление восьмых зубов до начала ортодонтического лечения.
Для хирургии это важно по двум причинам: если на верхней челюсти линия остеотомии (распила) может проходить через области расположения восьмого зуба, то на нижней челюсти линия остеотомии всегда проходит через восьмой зуб. Поэтому в плановом порядке за 2-3 месяца до операции проводится удаление всех восьмых зубов.
Планирование ортогнатической операции
Принять во внимание
Ортогнатическая хирургия относится к категории сложнейших хирургических вмешательств , которые с одной стороны преследует цель максимального восстановления функции, а с другой — эстетики.
При проведении операции затрагивается множество структур лицевого скелета, что оказывает прямое влияние и на окружающие мягкие ткани. Учитывая совокупность этапов планирования, необходимости специального технического оснащения и особенностей проведения операции становится очевидным, что вероятность ошибки и последующего осложнения просто огромна. Но это вовсе не означает, что у каждого пациента что-то обязательно произойдет. Вовсе нет!
В этом разделе я хочу донести до Вас, как до пациента, информацию о том, что ортогнатическая операция сопряжена с рисками, о которых Вы просто обязаны быть проинформированы. Некоторое из описанного ниже встречается редко, некоторое и вовсе не происходит, но волнует Вас, как пациента.
Повреждение нижнечелюстного нерва. При перемещении нижней челюсти практически всегда происходит повреждение нижнечелюстного нерва с одной или обеих сторон. В редких случаях возможно его полное пересечение. Это связанно с техническими особенностями остетомии нижней челюсти и анатомией данной области. Нижнечелюстной нерв представляет собой мощный ствол, который, войдя через нижнечелюстное отверстие в нижнечелюстной канал, проходит в толще ветви и тела нижней челюсти вместе с одноименными артерией и веной и выходит из подбородочного отверстия на поверхность лица. Он полностью чувствительный и не отвечает за мимическую мускулатуру, а его повреждение сопровождается онемением части нижней губы, подборочной области и слизистой полости рта на стороне повреждения. Практически всегда во время перемещения нижней челюсти происходит травма вышеуказанного нерва, что сопровождается нарушением чувствительности в послеоперационном периоде сроком до 4-12 месяцев.
Повреждение подглазничного нерва (при перемещении верхней челюсти). Данный нерв полностью чувствительный, и его повреждение сопровождается онемением части подглазничной области и верхней губы на стороне повреждения. При правильной технике операции повреждение данного нерва происходит крайне редко и наиболее часто из-за его атипичного расположения. В случае его повреждения восстановление чувствительности длится до 4-12 месяцев.
Образование рубцов. Вся операция проводится через доступы из полости рта. Слизистая полости рта обладает хорошими свойствами регенерации. Как правило рубцы еле заметны и не вызывают дискомфорта.
Повреждение зубов. В некоторых случаях при проведении остеотомии челюстей возможно повреждение корней каких-либо зубов. Также их повреждение возможно и при фиксации перемещенных челюстей титановыми винтами. В таком случае в послеоперационном периоде понадобится вскрытие пульпы зуба, санация и пломбирование его каналов.
Непредвиденная остеотомия костей. При технически правильном исполнении встречается крайне редко. В некоторых случаях возникновению данного осложнения способствуют особенности анатомии челюстей. Если же это происходит, принимаются все необходимые меры для фиксации неправильно остеотомированного фрагмента в его необходимое положение.
Рецидив положения челюсти. С использованием современной техники проведения операции и жесткой фиксации, возникновение рецидива (частичное изменение положения челюстей относительно первоначального состояния) — явление редкое. Тем не менее, ремоделирование кости в области линий остеотомии и в области головок мыщелковых отростков нижней челюсти могут привести к рецидиву различной степени выраженности.
Асимметрия лица. В норме лицо человека асимметричное. Асимметрия может быть по разному выраженной, может быть в средней и/или нижней области лица, может быть образована скелетом лица или мягкими тканями или их сочетанием. В любом случае, ортогнатическая хирургия направлена на достижение максимального эстетического результата, но никогда не может гарантировать высокую степень симметрии. Не исключено, что после ортогнатической операции могут понадобиться дополнительные вмешательства на костных структурах лицевого скелета или мягких тканях лица с целью достижения более высоких эстетических показателей.
Височно-нижнечелюстной сустав. Влияние ортогнатической операции на функцию одного или обоих ВНЧС всегда специфичны и не могут быть полностью предопределены. Если у Вас уже имеется патология суставов (хруст, щелчки или боль), то никто не может гарантировать избавление от этих симптомов после операции, так как структуры сустава к моменту лечения уже необратимо изменены. Но при этом статистически достоверно, что восстановление нормальной анатомии зубочелюстной системы и физиологического прикуса оказывает положительный эффект на ВНЧС и, в большинстве случаев, значительно снижает или даже предотвращает его возможные последующие дегенеративные изменения. Не исключено, что на этапе подготовки к ортогнатической операции, Вам понадобится проведение дополнительных вмешательств на ВНЧС (артроцентез, артролаваж или артроскопия). Вероятность таких вмешательств зависит от исходной клинической ситуации.
Носовое дыхание и вмешательство на внутренних структурах носа. Развитие зубочелюстной аномалии может сопровождаться нарушением носового дыхания. Более того, особенности перемещения верхней челюсти также могут негативно сказываться на носовом дыхании. В таких случаях я всегда провожу вмешательство на перегородке носа. Оно заключается в незначительной её коррекции по основанию для предупреждения смещения в один из носовых ходов в послеоперационном периоде. В некоторых случаях провожу более расширенную пластику перегородки носа и пластику нижних носовых раковин (при перемещении челюсти кверху).
Эстетическая ринопластика. Сама по себе, ринопластика является отдельной и довольно сложной операцией. Но в некоторых случаях я провожу симультантные операции объединяя ортогнатическую операцию и ринопластику. Возможность проведения данного хирургического объёма определяется в каждом конкретном случае.
Значительная кровопотеря во время операции. Сегодня, при проведении ортогнатической операции потеря крови не превышает 100 мл — прекрасный показатель. / Для справки: частота возникновения массивного интраоперационного кровотечения при проведении ортогнатической операции в 1972 году составляла 38%, в 2005 году —1%, сегодня — 0,3%.
Возникновение инфекции (воспаление). С целью профилактики Вам назначается антибактериальная и противовоспалительная терапии. Все же, после проведения ортогнатической операции возможно возникновение инфекции и локальное воспаление. В таком случае Вам будет проведена коррекция плана послеоперационного ухода, например: смена антибиотиков, промывание раны и так далее.
После операции возможно развитие любых общехирургических осложнений: нагноение раны, кровотечение, тромбофлебит, тромбоэмболия и другие. Эти явления редки, но я обязан Вас предупредить.
Читайте также:



