Отмирание нерва при грыже
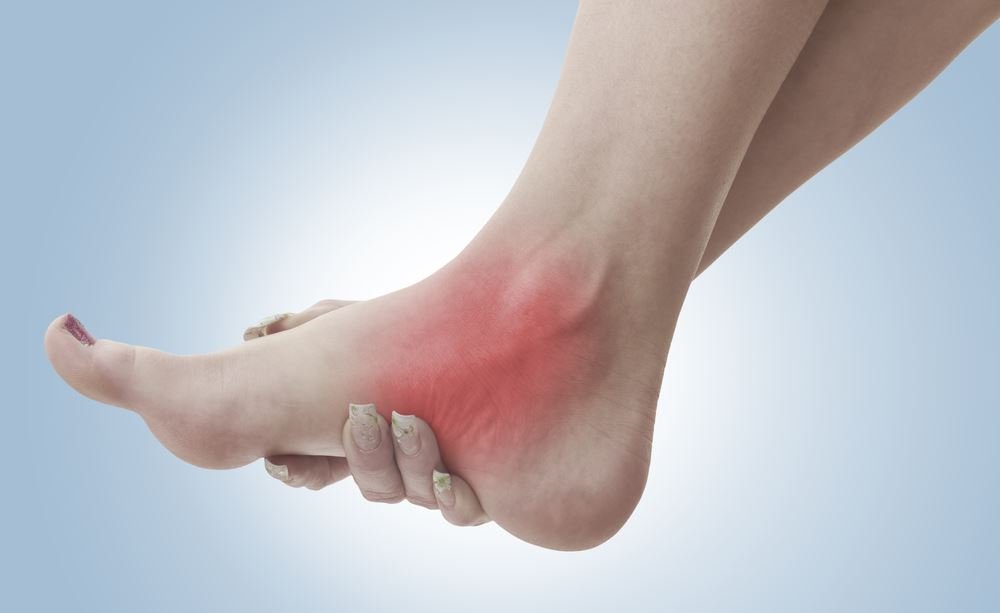
Парез стопы – это достаточно неприятное состояние, при котором пациент не может в полной мере управлять своей ногой. При парезе стопы ноги присутствует ощущение онемения, нет возможности поднять носок или опустить. Ступня свисает и при ходьбе зацепляется за разные предметы, что вызывает нервозность.
Парез стопы при грыже поясничного отдела позвоночника может развиваться как при консервативном лечении, которое не является эффективным и адекватным, так и после неудачно проведенной хирургической операции по иссечению грыжевого выпячивания. В обоих случаях без специальной реабилитации восстановить нормальную функциональность мышц сгибателей и разгибателей в стопе не удастся. Ступня будет продолжать безвольно свисать, при ходьбе это будет создавать дополнительные неудобства.
Лечить парез стопы при грыже позвоночника можно только одним способом – с помощью методов мануальной терапии. Не верьте тем врачам, которые говорят, что существуют фармаколочгеиские препараты, помогающие восстановить иннервацию и вылечить грыжу позвоночника. Таких средств нет. Разрекламированные хондропротекторы не оказывают даже 1 % от потенциально возможного лечебного действия. Это связано с тем, что они не могут проникнуть в очаги поврежденной хрящевой ткани в фиброзном кольце межпозвоночного диска.
Что является причиной появления грыжи? Дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков. Почему они появляются? Потому что у них нет собственной кровеносной сети и они могут получать жидкость и питательные вещества только при диффузном обмене с окружающими мышечными волокнами. А если мышцы не работают, то диффузный обмен прекращается. Фиброзное кольцо межпозвоночного диска сначала обезвоживается, затем растрескивается и покрывается плотным слоем солей кальция. На этой стадии оно полностью утрачивает способность впитывать жидкость, выделяемую окружающими мышцами. При тотальном обезвоживании фиброзное кольцо лопается и через образовавшуюся трещины выпадает фрагмент пульпозного ядра. Это и есть межпозвоночная грыжа.
Какими образом могут проникнуть хондропротекторы в ткань фиброзного кольца, если жидкость, выделяемая мышцами, не усваивается? Никаким. Поможет только внутри позвоночное введение фармакологического препарата. Но это чревато негативными последствиями вплоть до полной парализации нижней части тела человека. Хотя есть и другой выход. Это мануальная терапия, которая в сочетании с остеопатией, рефлексотерапией и кинезиотерапией восстанавливает способность фиброзного кольца усваивать жидкость, выделяемую мышцами. В этом случае имеет смысл делать инъекции хондропротекторов. Но вот только процесс восстановления фиброзного кольца в таком случае успешно пройдет и без них. Не стоит тратить значительные суммы денег на фармаколочгеиские препараты, которые по сути могут оказаться совершенно бесполезными.
Лечить парез стопы нужно начинать с восстановления целостности межпозвоночного диска. А уже после этого можно провести курс реабилитации, в ходе которого будет полностью восстановлена чувствительность и работоспособность стопы.
Причины пареза стопы
Существуют разнообразные причины пареза стопы, однако лидирует среди них все-таки межпозвоночная грыжа пояснично-крестцового отдела позвоночника. Так называемая полая стопа может сформироваться при поражениях церебральных структур. Напрмиер, выраженный парез стопы, который в буквальном смысле этого слова не дает ходить, развивается у детей с детским церебральным параличом. Также эта патология может возникать после менингита, энцефалита, у лиц, перенесших инсульт или транзиторное нарушение мозгового кровообращения.
При радикулопатии парез стопы развивается не сразу. Для этой патологии характерны следующие этапы:
- первичная компрессия корешковых нервов, ветви которых отвечают за иннервацию мышц стопы и голеностопа (при этом возникает острая боль в области поясницы, крестца и передней поверхности голени);
- вторичное воспаление с отечностью мягких тканей в очаге защемления корешка и потенциальным нарастанием компрессии (возникает парестезия в области бедра и голени, появляется стреляющая боль в области пятки);
- дистрофия нервного волокна (появляется ощущение онемения в области ягодицы, бедра, голени, снижается мышечная сила);
- атрофия нервного волокна (появляется бледность кожных покровов нижней конечности, возникает парез стопы).
На любом этапе возможно консервативное лечение патологии. Умеренный парез стопы можно вылечить с помощью массажа, лечебной гимнастики и методов мануальной терапии.
А теперь поговорим о настоящих причинах пареза стопы – о том, какие патологические изменения приводят к тому, что мышцы перестают слушаться. Итак, парез стопы появляется в результате действия следующих патологических факторов:
- при атрофии нервного волокна не передается импульс из двигательного центра в головном мозге;
- миоциты не сокращаются в ответ на команду;
- аналогичным образом не происходит расслабления мышечного волокна;
- поражается одновременно и чувствительное нервное волокно, поэтому парез сопровождается ощущением онемения;
- по мере того, как происходит ухудшение иннервации сосудистой стенки кровеносного русла, начинается вторичная атрофия мышечного волокна;
- на фоне снижения мышечной массы в области стопы утрачивается двигательная функция.
Поэтому запускать парез стопы ни в коем случае нельзя. Чем дольше он продолжается, тем сложнее будет проводить реабилитацию и восстанавливать все функции стопы.
Симптомы заболевания парез стопы
Парез стопы – это заболевание вегетативной или центральной нервной системы, которое проявляется в виде отсутствия проводимости нервного импульса. В большинстве случаев парез мышц стопы у взрослого человека развивается как осложнение длительно протекающего без лечения остеохондроза пояснично-крестцового отдела позвоночного столба. Внезапно человек начинает ощущать жгучие боль в нижней части голени, которые распространяются по стопе. После даже непродолжительной ходьбы неприятные ощущения усиливаются.
Вялый парез стопы сначала проявляется в том, что возникает ощущение онемения ноги. Временами может казаться, что не чествуешь, как наступаешь на ногу. Но сначала все эти ощущения проходят спустя несколько минут. Затем продолжительность приступа онемения нарастает. Это происходит до тех пор, пока чувствительность не будет утрачена совсем. На этой стадии начинает утрачиваться моторная функция. Негативное влияние на мышцы сгибатели и разгибатели приводит к тому, что стопа повисает. Пациент больше не может её согнуть, свершать вращательные движения. При ходьбе стопа не амортизирует оказываемые нагрузки, а словно проваливается. Это вызывает панику, хромоту, желание пользоваться посторонней помощью при передвижении. Постепенно пациенты полностью отказываются от самостоятельной ходьбы. Это только ухудшает состояние.
Клинические симптомы пареза стопы включают в себя:
- чувство онемения;
- мышечную слабость;
- невозможность совершать движения стопой;
- плоскостопие или косолапость;
- несостоятельность пальцев невозможно ими двигать);
- бледность кожных покровов;
- снижение уровня наполненности пульсовой волны на внутреннем своде стопы.
Для диагностики используется метод электронейрографии и электромиографии. Для уточнения локализации межпозвоночной грыжи применяется МРТ обследование. После проведенной диагностики врач сможет разработать индивидуальный курс лечения.
Парез сгибателей и разгибателей
Стопа человека – это сложная часть опорно-двигательного аппарата. За счет мышечных сводов она амортизирует оказываемую при ходьбе нагрузку, обеспечивает возможность совершать шаги. Парез нерва стопы может затронуть как полностью все ткани, так и отдельные группы мышц. Чем выше уровень поражения нервного волокна, тем выше вероятность развития полной неработоспособности стопы ноги.
Парез сгибателей стопы проявляется в том, что человек не может согнуть стопу, подтянуть пальцы по направлению к наружной поверхности голени. При попытке совершить подобные движения стопа безвольно повисает.
Парез разгибателей стопы — это невозможность разогнуть полностью стопу, вытянуть пальцы в сторону, противоположную наружной поверхности голени. Чаще всего в клинической практике встречаются случи поражения обеих групп мышц.
Как лечить парез стопы
Перед тем, как лечить парез стопы, нужно диагностировать то заболевание, которое его спровоцировало. Парез не является изолированной патологией нервной системы. Исключение составляют те случаи, когда произошло пересечение нерва в области голеностопного сустава. Но и в этой ситуации страдает только одна какая-то группа мышц.
Лечение пареза стопы начинается с терапии основного заболевания. Если это грыжа позвоночника или радикулопатия на фоне пояснично-крестцового остеохондроза, то сначала нужно восстановить диффузное питание хрящевой ткани межпозвоночного диска. Для этого применяется мануальная терапия, остеопатия, лечебная гимнастика, рефлексотерапия и т.д.
Для лечения пареза стопы в домашних условиях можно использовать комплекс лечебной гимнастики, разработанный индивидуально для пациента и самомассаж. Никакие фармаколочгеиские препараты для этих целей использовать не стоит.
Реабилитация и восстановление при парезе стопы
Реабилитация при парезе стопы должна проводиться в специализированной клинике мануальной терапии. Там врач разрабатывает индивидуальный курс с учётом того, какая причина послужила развитию данного патологического процесса.
Восстановление при парезе стопы возможно при использовании следующих методов воздействия:
- остеопатия – для улучшения процессов микроциркуляции крови и лимфатической жидкости в очаге поражения, что усиливает трофику всех тканей;
- массаж – для купирования гипертонуса и улучшения кровоснабжения в мышечной ткани;
- рефлексотерапия – для запуска процессов регенерации пораженного нервного волокна за счет задействования скрытых резервов человеческого организма;
- кинезиотерапия – для восстановления работоспособности всех групп мышц стопы;
- лечебная гимнастика – для восстановления функции нижней конечности.
Также применяется физиотерапия, лазерное воздействие, мануальная терапия и многое другое.
Особе значение имеет правильно проводимый массаж при парезе стопы, поскольку именно эта манипуляция позволяет восстановить чувствительность и работоспособность этой части тела. Можно делать самостоятельный массаж, но только по той схеме, которая будет разработана доктором. Самостоятельно разминать ступню не рекомендуется. Можно неловкими движениями нарушить даже тот минимальный кровоток, который сохранился в пораженных тканях.
Полное восстановление пареза стопы при грыже позвоночника возможно только при комплексном подходе. Сроки реабилитации могут растягиваться от 3 до 8 месяцев. Важно подобрать хорошую клинику мануальной терапии и полностью выполнять все рекомендации лечащего врача.
Имеются противопоказания, необходима консультация специалиста.

Боль — необходимая защитная реакция организма, связанная с работой нервных окончаний. Ими наделен почти каждый орган. Самый протяженный нерв в организме — седалищный.
Его защемление и воспаление получило название ишиас. Это заболевание способно доставить массу проблем со здоровьем. К примеру, многие не знают, отмирают ли нервы при ишиасе.
Только этим, по-видимому, объясняется невнимание к своему состоянию.
Запущенная болезнь приводит к разрушению нервных волокон и другим опасным последствиям.
Ишиас иногда путают с остеохондрозом из-за похожих проявлений. Чтобы отличить заболевание и не допустить последствий, необходимо разобраться со строением и причинами его возникновения.
Седалищный нерв начинается в нескольких местах спинного мозга. Его отростки проходят через тазовую полость в следующие части тела:
- бедро,
- колено,
- голень,
- стопы,
- фаланги пальцев на ногах.
Седалищный нерв контролирует работу ног и малого таза.
Ишиас возникает в том случае, если нервные корешки по какой-либо причине защемляются или растягиваются. В результате возникает воспаление.
Отмирание нервных окончаний и развитие других осложнений возникает из-за ряда причин.
- Чаще это грыжа межпозвоночного диска. Локализация — область поясницы. Диски смягчают нагрузку на позвонки при движении. При грыже (разрушении) их ядро выпячивается и сдавливает нерв.
- Еще один фактор — стеноз позвоночника. Это патология, при которой сужается просвет канала.
- К защемлению нерва при ишиасе приводят и другие болезни позвоночника, например, остеохондроз.
- Чреваты воспалением нерва и инфекции, особенно затяжные и часто повторяющиеся.
К другим причинам относятся:
- спазмы грушевидной мышцы,
- тромбы,
- опухоли,
- фибромиалгия.
Основное проявление — боль в любой части ноги или таза. Характер боли стреляющий, напоминает удары током, локализация может меняться. При сидении или движении боль обычно усиливается.
Специалисты особо выделяют другой признак — потерю чувствительности, онемение ноги. Контроль над конечностью ослабляется. Это довольно опасный признак, так как возможна полная потеря подвижности (паралич).
Ишиас часто сопровождается высокой температурой. Она обычна, если причиной послужила инфекция (туберкулез, плеврит). Возможны серьезные нарушения в работе органов таза: недержание кала, мочи.
При запущенном ишиасе человек может стать инвалидом. Причем иногда не имеет результата даже оперативное вмешательство. Это случается, если уже атрофировались и отмерли нервные окончания.
Заболевание может развиваться быстро или медленно, поэтапно.
Во многих случаях болезнь проходит в течение нескольких недель или дней. Средний срок — 6-12 недель. Однако нужно помнить, как при ишиасе не допустить отмирания нерва и других тяжелых осложнений.
Эта болезнь, как и многие другие, требует своевременного лечения. Только тогда риск ее развития существенно снижается.
- При подозрении на патологию необходимо провериться. Врач назначит ряд необходимых исследований: МРТ или КТ, УЗИ суставов, рентгенографию.
- Ишиас — коварная болезнь, проявляющаяся множеством запутанных признаков. Чтобы внести ясность, придется сдать анализы крови и, возможно, пройти другие исследования.
- Пациенту первое время (не меньше недели) требуется покой. Пока боль не уменьшится, лучше ограничить движение. Поэтому даже принимать пищу желательно в постели. Это нужно для того, чтобы нерв и суставы не травмировались и восстановились.
- Назначают препараты для снятия боли и воспаления, миорелаксанты. Эти лекарства иногда нарушают работу пищеварительной системы и имеют другие противопоказания. Принимать их следует только по назначению врача в точной дозировке.
- Для повышения эффективности применяют наружные мази, гели (Диклофенак, Капсикам и другие).
- В дополнение назначают физиопроцедуры (фонофорез, электрофорез). Они также помогают при воспалении и отечности. Физиопроцедуры хорошо восстанавливают кровообращение и обмен веществ.
Если такое лечение не помогло через 6-12 недель, то рекомендуется оперативное вмешательство.
Когда острая форма воспаления прошла, применяют массаж. Он тренирует связочный аппарат и мышцы, улучшает циркуляцию крови. Эффективны для восстановления сероводородные и другие ванны. Применяется лечение грязью.

В дальнейшем пациенту назначаются специальные физические упражнения. Их комплекс и объем выполнения подбираются отдельно. Все зависит от причин заболевания и самочувствия. При выполнении упражнений следует соблюдать осторожность.
После выздоровления рекомендуется ряд профилактических мероприятий. К ним относится, например, активный образ жизни (без перегрузок).
Долго находиться в одном положении вредно для мышц спины. Со временем это ведет к воспалению нерва и возникновению ишиаса.
При отсутствии другой возможности можно делать физические упражнения на работе. Для этого достаточно периодически делать перерыв на несколько минут.
- следить за осанкой и не перегружать позвоночник;
- соблюдать режим;
- контролировать вес;
- вовремя лечить инфекции.
Очень важно правильно организовать прием пищи. Желательно есть 4-5 раз в день умеренными порциями.
Лечение и восстановление после ишиаса в большинстве случаев проходит успешно. Однако если болезнь запустить, нервные окончания постепенно отмирают.
Это грозит серьезными нарушениями здоровья, инвалидностью. Поэтому важно следить за своим самочувствием и вовремя обращаться к специалистам.
Дата публикации: 04.05.2019
Дата проверки статьи: 25.11.2019
- Причины возникновения заболевания
- О чем говорит парез стопы при грыже позвоночника?
- С чем можно перепутать парез стопы?
- Первые действия при парезе стопы
- Когда и к какому врачу нужно обратиться?
- Как лечить?
- Медикаментозное лечение
- Хирургическое лечение
- Консервативная терапия
- Источники
Причины возникновения заболевания
Основная причина пареза стопы при грыже позвоночника – повреждение нервного корешка в области позвонка L5. Пациент не может стоять на носках или на пятках, нажимать на педали и подниматься по лестнице. При посадке в автомобиль он испытывает дискомфорт, поскольку приходится опираться на поврежденную конечность. Предвестником пареза в ступнях считается пронзительный болевой синдром в синдром. Затем он отдает в икру ноги с внешней стороны. Спустя некоторое время боль проходит, но стопа немеет, при ходьбе не работает и подворачивается внутрь.
О чем говорит парез стопы при грыже позвоночника?
При парезе стопы у пациента наблюдается походка с высоко поднятыми ногами. Это связано с тем, что пораженные мышцы ослаблены, больному сложно удерживать наверху стопу, она начинает шаркать о землю, если ее не поднять. Также пациент не в состоянии поднять пальцы ноги вверх и поднять стопу мышцами лодыжки.
При парезе стопы на фоне грыжи позвоночного отдела могут возникать следующие симптомы:
- онемение;
- покалывание и болевые ощущения в стопе;
- ослабление мышц;
- хромота.
Парез стопы бывает односторонний и двусторонний. Если патология вызвана грыжей позвоночника, то она чаще имеет односторонний характер. При уменьшении грыжи естественным образом постепенно исчезает и парез. В таком случае необходимость в лечении отсутствует.
С чем можно перепутать парез стопы?
Парез стопы может быть симптомом не только межпозвонковой грыжи, но и стеноза позвоночного канала, спондилолистеза и перелома позвонков. Для стеноза характерно воспаление или сдавление корешков спинномозговых нервов вследствие образования остеофитов или сужения позвоночного канала. Воспаление нервов или компрессия вызывают болевой синдром, особенно при ходьбе или долгом стоянии. Такая патология чаще диагностируется у людей после 60 лет.
Парез стопы может возникать при переломе позвонков поясничного отдела позвоночника. Он сопровождается отраженной болью в стопе.
Первые действия при парезе стопы
Если вы заметили, что при вставании на пятки не получается поднять носок одной ноги или невозможно встать одновременно обеими ногами на носки, тогда у вас имеется нарушение функций нервных корешков S1 и L5 или их отмирание. Если срочно не обратиться за медицинской помощью, то патологические изменения останутся навсегда. Наличие пареза стопы при межпозвоночной грыже около 30 дней без лечения не оставляет шанса на восстановление двигательной активности даже после хирургического вмешательства. Это связано с окончательной атрофией нерва и мышц. Нижняя конечность становится тоньше другой. Своевременная операция и длительный курс реабилитации поможет частично восстановить мышечную массу и двигательные функции.
Когда и к какому врачу нужно обратиться?
При появлении болевых ощущений и онемения стопы следует обратиться к неврологу или вертебрологу. При диагностике пареза стопы врач использует специальную шкалу, которая обозначает подвижность стопы от 0 до 5, где 0 – это полный паралич, а 5 – здоровая подвижность. Он составляет полную картину нарушения, включая клинические признаки, сопутствующие болезни, травмы и прием лекарственных препаратов. Дополнительно могут быть назначены электромиография, рентгенография, магнитно-резонансная томография, анализы крови, тесты для измерения уровня сахара, гемоглобина и креатинина.
[ad#body] 
Сейчас принято считать, что грыжа диска протекает в три стадии. Это происходит, только если, с одной стороны, диск разрушается в результате множественных микротравм, а с другой -волокна фиброзного кольца начали дегенерировать. Пролапс диска обычно сопутствует поднятию тяжести с согнутым вперед туловищем.
• В первой стадии (рис.95) сгибание туловища вперед уменьшает высоту дисков впереди и увеличивает межпозвоночное пространство сзади. Вещество пульпозного ядра скатывается кзади, пересекая предшествующие этому разрывы фиброзного кольца.
• Во второй стадии (рис. 96) при поднятии тяжести усиление давления по оси разрушает диск и сильно выдавливает его ядро назад до тех пор, пока оно не достигнет задней продольной связки.
• В третьей стадии (рис.97) при почти выпрямленном туловище канал, проделанный грыжевым выпячиванием. закрывается под давлением позвоночных пластинок, а грыжа остается ущемленной под задней продольной связкой. Это вызывает острую боль в пояснице, или люмбаго, которое соответствует начальной стадии люмбоишиалгии.
Это начальное острое люмбаго может пройти спонтанно или под влиянием лечения, но в результате повторных травм грыжевое выпячивание будет расти в размерах и выходить больше и больше в позвоночный канал. С этого момента оно вступает в контакт с корешком спинно-мозгового нерва, часто с одним из корешков, составляющих седалищный нерв (рис. 98). Фактически [ рыжа часто направлена назад и лате-рально. т.е. туда, где задняя продольная связка наиболее слабая, все более и более отдавливая корешок седалищного нерва, пока он не упрется в заднюю стенку межпозвонкового отверстия, сформированного сочленением между двумя суставными отростками, передней суставной связкой и задним краем желтой связки. С этого момента сдавленный корешок спинно-мозгового нерва будет вызывать боль в соответствующем корешку сегменте и, наконец.
вызовет нарушение рефлексов (снижение ахиллова рефлекса при сдавлении корешка (S1) и моторные нарушения, как при ишиасе с параличом.
Клиническая картина (рис. 99) зависит от уровня возникновения пролапса и сдавления корешка спинно-мозгового нерва.
• При возникновении грыжи (1) на уровне (L4 — L5) сдавливается пятый поясничный корешок (L5) и боль ощущается на задненаружной поверхности бедра, колена, наружной поверхности голени, голеностопного сустава и тыльной поверхности стопы до большого пальца.
• При грыже (2) на уровне (L5 — S1) сдавливается первый крестцовый корешок (S1) и боль ощущается по задней поверхности бедра, колена и голени, пятке и наружной поверхности стопы до мизинца.
Однако это соотношение между уровнем поражения и клинической картиной не абсолютное. Например, грыжа на уровне (L4 — L5) может лежать ближе к средней линии и сдавливать (L5) и (S1) или даже один (S1). И тогда хирургическое вмешательство на уровне (L5 — S1), сделанное в результате сильной боли на уровне (S1), оставляет нетронутым поражение. которое лежит сегментом выше. Сагиттальное сечение (рис.99) показывает, что спинной мозг заканчивается на уровне терминального конуса (СТ), на уровне второго поясничного позвонка. Ниже конуса твердая мозговая оболочка содержит только корешки спинно-мозговьх нервов в виде конского хвоста, которые попарно покидают спинно-мозговой канал на каждом уровне через межпозвонковые отверстия. Твердая мозговая оболочка заканчивается тупиком (D) на уровне третьего крестцового позвонка. Поясничное сплетение (PL), находящееся на уровне (L3 — L4 — L5), образует бедренный нерв (С). Крестцовое сплетение (PS), образованное пояснично-крестцовым стволом (LS) (L5 + анастомоз от L4) и состоящее из соединенных между собой отростков (S1-S2-S3). формирует вместе с бедренным нервом (С) большой и малый седалищные нервы (S).

Грыжа межпозвоночного диска - наиболее распространённое и самое тяжёлое проявление остеохондроза позвоночника, которое представляет собой выпячивание центральной части одной из плоских округлых прокладок, расположенных в суставах между костями позвоночника. Симптомы грыжи межпозвоночного диска возникают при нажатии на нерв, выходящий из спинного мозга, или непосредственно на спинной мозг. При этом развивается болевой корешковый синдром, который может сопровождаться парезами или параличами мышц нижних конечностей, расстройством чувствительности, нарушением функции тазовых органов. 19 % больных с грыжами межпозвоночных дисков нуждаются в оперативном лечении.
Дистрофические изменения в различных отделах позвоночника наиболее выражены, как правило, в возрасте от 20 до 50 лет и являются одной из наиболее частых причин временной утраты трудоспособности, а иногда приводят к инвалидности пациента. До 50 % всех хирургических операций в стационарах нейрохирургического профиля выполняется по поводу патологии дисков на пояснично-крестцовом уровне.
Каждый диск имеет мягкую студенистую внутреннюю часть, окруженную жестким внешним кольцом, что позволяет ему работать как амортизатор между костями позвоночника. Слабость или травма могут привести к тому, что внутренняя часть выдавится через внешнее кольцо, которое может уже иметь микроскопические трещины из-за процесса старения. В некоторых случаях это может привести к защемлению одного из спинномозговых нервов и вызвать боль и нечувствительность в шее, руке или ноге. Затем межпозвоночный диск может разорваться. В результате мягкая гелеобразная масса вытекает через внешнюю оболочку и может начать давить на нерв. Межпозвоночные диски в шее и, особенно, в поясничной области часто подвержены разрывам.
Болезнь возникает в результате разрыва межпозвоночного диска. При этом образуется грыжа, которая, выпячиваясь назад и в сторону, давит на корешок нерва в месте его выхода из спинномозгового канала. Развивается воспаление, сопровождающееся нарастающим отёком. Это объясняет, почему боли и потеря чувствительности появляются лишь через сутки после начала болезни. Ущемленный корешок нерва посылает в головной мозг болевые импульсы, которые воспринимаются больным так, словно они идут из другого, часто отдалённого участка тела, например ноги. Часть нерва, находящаяся вне места давления грыжи, почти перестаёт функционировать, что приводит к резкому снижению чувствительности и появлению слабости в ноге.
Выделяют два этапа развития болезни. На первом этапе возникает боль в поясничной области, говорящая о начале дегенеративно-дистрофического процесса. Под действием нарушений в позвоночно-двигательных сегментах изменяется довольно сложная структура фиброзного кольца, в нём образуются радиальные трещины, что снижает его прочность. В результате студенистое ядро выпячивается, затрудняя кровообращение в этой зоне; возникает отёк местных тканей, снижается питание корешка спинного мозга, может развиться спаечный процесс. Фиброзное кольцо, задняя продольная связка, твёрдая мозговая оболочка, межпозвоночные суставы — всё это обильно иннервировано. Возникает болевой синдром, который приводит к фиксации патологической зоны за счёт напряжения мышц спины и вследствие этого происходит компенсаторное искривление вышележащих отделов позвоночника. Так образуется порочный круг. В последующем процесс ведёт к выраженным дистрофическим изменениям суставно-связочного аппарата.
На втором этапе характер болевого синдрома меняется. Возникает компрессионный корешковый синдром, который обусловлен механическим сдавлением и натяжением корешка. При этом возникает отёк корешка, нарушается его кровоснабжение. При прямом контакте грыжи межпозвоночного диска с корешком химическое раздражение вызывает более интенсивный болевой синдром. Нередко при возникновении корешковых болей боли в пояснично-крестцовой области ослабевают или исчезают. По-видимому, это объясняется снижением внутридискового давления в результате разрыва фиброзного кольца. Болевой синдром может быть обусловлен не только компрессией корешка или спинного мозга, но и питающего корешок сосуда.
В основном поражаются диски L4-L5 и L5-S1. Уровень L3-L4 страдает лишь в 2-4 % случаев. Кроме болей могут иметь место нарушения чувствительности: повышение (гипестезия), понижение (гипоэстезия), в части случаев полное отсутствие (анестезия) чувствительности как таковой.
Наблюдаются вегетативные расстройства в виде снижения температуры кожных покровов, разной степени выраженности отёчность, потоотделение, повышается сухость кожи. Довольно часто пациенты занимают вынужденное положение. Компенсаторные позы, уменьшающие степень давления на корешок и натяжение его, проявляются сколиозом, ограничением сгибания и разгибания туловища, напряжением длинных мышц спины. Иногда больные не могут выпрямить ногу из-за болей. Двигательные нарушения в виде парезов или параличей отмечаются редко, они характерны для запущенных случаев. Могут отмечаться трофические расстройства в виде похудания за счет атрофии мышц.
На ранних стадиях заболевания преобладают симптомы раздражения, в дальнейшем на первый план выступают симптомы выпадения функций.
Организм человека обладает мощной способностью к самовосстановлению и регенерации, что полностью можно отнести и к повреждению межпозвоночных дисков. Обычно заболевание проходит за два—три месяца при соблюдении постельного режима и покоя — лучших предпосылок для быстрого выздоровления без осложнений. Так же, как и при других болезнях поясничного отдела позвоночника, рекомендуется лежать на спине с поднятыми или положенными на подушку ногами, меняя положение тела и ища удобную безболезненную позу. Для ослабления сильных болей возможен прием болеутоляющих, а также противовоспалительных лекарственных средств. Они, к сожалению, никак не ускоряют процесс выздоровления, лишь способны в значительной степени уменьшить страдания больного. Через 3-4 недели боли, как правило, значительно ослабевают, однако само повреждение диска ещё не излечивается, поэтому во избежание возможных осложнений в виде хронических болей в пояснице необходим покой еще в течение как минимум целого месяца.
Оперативное лечение показано при наличии непреходящего болевого синдрома (при сроках лечения от 2-х недель до 3-х месяцев), нарастании неврологической симптоматики, синдроме поражения нижних крупных позвоночных нервов — нарушении функции тазовых органов, снижении потенции, онемении промежности.
Суммируя, можно сказать, что методы лечения межпозвоночной грыжи сводятся к следующему:
• При болях средней тяжести или если они терпимы, больному рекомендуют постельный режим и болеутоляющие препараты до облегчения состояния, по крайней мере, в течение 3-4 недель. • Метод вытяжения позвоночника также может применяться для быстрого ослабления болей. Если они, несмотря на постельный режим и лекарственную терапию, всё ещё невыносимы, механическое растяжение может стать выходом из положения. • Если боли остаются невыносимыми, несмотря на неоднократные вытяжения и полный покой в течение длительного времени, не исключается и хирургическое вмешательство. • После острого периода болезни для укрепления ослабевших мышц спины и возвращения позвоночнику обычной подвижности следует начать занятия лечебной гимнастикой, массаж и пр. Иногда понижение чувствительности в некоторыхместах ноги и ощущение слабости в ней наблюдается и после исчезновения болей. Это связано с тем, что повреждённый корешок нерва пока ещё не восстановил свои функции. Двигательная способность ноги, тем не менее, остаётся нормальной. Опасность серьёзных последствий при условии неукоснительного соблюдения постельного режима с самого начала заболевания незначительна.
Читайте также:


