Паралитические вывихи тазобедренных суставов
В зависимости от глубины и распространенности поражения мышц таза формируются различные деформации тазобедренного сустава: сгибатсльные, сгибательно-приводящие, сгибательно-отводящие контрактуры, разболтанность, паралитический вывих бедра. Выявляются характерные костные изменения: увеличение ШДУ, скручивание шейки бедра кпереди, мелкая суставная впадина. Опороспособность тазобедренного сустава нарушается как вследствие поражения мышц тазового пояса, так и вторичных изменений костного аппарата. Утрата опороспособности этого крупного сустава ведет к выключению из функции всей нижней конечности.
Лечение паралитически нестабильного тазобедренного сустава представляет большие трудности для ортопеда-травматолога. Лечение сгибательных контрактур бедра. Миотомию сгибателей бедра, как операцию, нсфизиологическую по своей сути, производят в настоящее время в исключительных случаях. По нашим данным, при необходимости вместо миотомии следует внедрять дезинсерцию — отслоение мышц у места прикрепления. Дезинсерция — более физиологическое вмешательство в сравнении с миотомией, которая дает грубый рубец на протяжении мышцы. При дезинсерции происходит истинное удлинение сухожильно-мышечного комплекса за счет рубца между костью и сухожилием.
Поскольку рубец находится вне мышечных волокон, это положительно сказывается на отдаленных результатах лечения. Операция Тихонова. Сущность ее заключается в Z- образном удлинении илиотибиального тракта в средней трети с перемещением портняжной мышцы с верхней передней на нижнюю переднюю подвздошную ость. Производятся также Z-образное удлинение проксимального сухожилия прямой мышцы бедра, отсечение подвздошно-поясничной мышцы от малого вертела и сшивание ее с прямой мышцей бедра. К недостаткам операции Тихонова следует отнести нарушение анатомических взаимоотношений и повреждение илиотибиального тракта.
Субспинальная миотенопластика по Краснову. Суть операции — центральная пересадка портняжной мышцы и напрягателя широкой фасции бедра с верхней передней ости на нижнюю переднюю подвздошную ость и внутрикостная фиксация; удлинение проксимального сухожилия прямой мышцы бедра, селективная миотомия подвздошно-поясничной мышцы. При селективной миотомии рассекают только напряженные волокна, хорошо ощутимые пальцем. При гистологическом исследовании этими напряженными тканями оказывались перерожденные мышечные волокна, фасциальные перемычки, спайки. Цель операции — удлинить мышцы, ликвидировать миотеногенную контрактуру. Техника операции следующая. Разрез кожи длиной 8—10 см производят от верхней передней подвздошной ости книзу. Следует изолировать латеральный кожный нерв бедра и взять на держалку. Выделяют единым блоком напрягатель широкой фасции бедра и портняжную у места прикрепления. Остеотомом отбивают кусочек подвздошной кости с прикрепленными к нему указанными мышцами, отводят их кнаружи. Удлиняют Z- образно сухожилие прямой мышцы бедра, производят селективную миотомию подвздошно-поясничной мышцы.
Прямую мышцу бедра ушивают в положении удлинения, а портняжную мышцу и напрягатель широкой фасции бедра пересаживают в расщеп нижней передней подвздошной ости. Если сгибательная контрактура сочетается с приводящей, производят дезинсерцию аддукторов. При сгибательно-отводящей контрактуре тазобедренного сустава описанную операцию дополняют удлинением илиотибиального тракта в подвертельной области. Лечение нестабильности тазобедренного сустава. Паралич ягодичных мышц даже без вывиха бедра является причиной нестабильности тазобедренного сустава, лечение которой представляет большие трудности. Для повышения стабильности тазобедренного сустава при этой патологии предложен ряд операций, однако практическое значение имеют методики с использованием мышц туловища (в частности, мышц спины) для стабилизации. Операция Обера. Выполняют из двух разрезов.
- Первый — в поясничной области на стороне операции в проекции мышцы, выпрямляющей позвоночник от уровня LH до верхней задней подвздошной ости. Из нижнего отдела мышцы, выпрямляющей позвоночник, выкраивают лоскут длиной 6—8 см и толщиной 2—4 см. Этот участок мышцы отделяют от подвздошного гребня.
- Второй разрез кожи проходит по наружной поверхности бедра от большого вертела до латерального надмыщелка бедра. Отделяют напрягатель широкой фасции бедра от окружающих мышц и из широкой фасции бедра формируют фасциальную ленту-сухожилие такой длины, чтобы ее хватило до нижних поясничных позвонков. Фасциальную полоску последовательно проводят через костный канал большого вертела, подкожный туннель в рану поясничной области и подшивают к мобилизованному мышечному лоскуту в положении отведения и разгибания конечности.
Гипсовую лонгету в положении умеренного отведения и некоторого переразгибания накладывают на 3—4 нед. Операции Гея — Гровса и Чаклина. Аналогичны способу Обера и отличаются в основном методикой крепления фасциальной ленты к мышцам спины; в первом случае фиксируют ее петлей через окна в мышце, выпрямляющей позвоночник, не отсекая се от подвздошной кости; во втором мышцу отъединяют полностью и сшивают с фасциальной лентой. Способы миолавсановой транспозиции мышц спины и живота на бедро. Разработаны в ЦИТО (Ю. Б. Гинзбург, И. А. Мовшович). Для передачи силы широчайшей мышцы спины, мышцы, выпрямляющей позвоночник, косой мышцы живота (миотрансмиссия) используют лавсановые мелкоячеистые ленты, соединяя с их помощью мобилизованные мышцы с большим вертелом или подвертельной областью бедра.
Миотенопластическая стабилизация тазобедренного сустава(А. Ф. Краснов, А. П. Чернов, С. А. Литвинов). Суть операции — в пересадке напрягателя широкой фасции бедра на мышцу, выпрямляющую позвоночник, через латерализованный большой вертел. Цель — укрепление тазобедренного сустава. В отличие от других способов производят латерализацию большого вертела и сохраняют анатомическое положение мышцы, выпрямляющей позвоночник, — мышцу мобилизуют без отсечения, а пересаживаемое сухожилие проводят вокруг мобилизованного участка мышцы. Первый разрез кожи проводят от нижней передней ости подвздошной кости через вершину большого вертела вниз по наружной поверхности бедра до латерального надмыщелка. Накладывают контрольные швы-метки на кожу и напрягатель широкой фасции бедра. Мобилизуют дистальную половину мышцы до уровня вершины большого вертела. Далее дистально продольно выкраивают полоску из широкой фасции в месте ее наибольшей толщины (илиотибиальный тракт) так, что она становится прямым продолжением напрягателя широкой фасции, ширина полоски 2,5 см.
Полоску отсекают возможно дистальнее на уровне коленного сустава. Полученный мышечно-сухожильный трансплантат сворачивают в виде рулона и укрепляют кетгутовыми швами. Обнажают основание большого вертела и выкраивают здесь остеотомом треугольный призматический трансплантат размером 2 * 1 * 1 см. Над местом взятия трансплантата углубляют остеотом в толщу вертела под углом 35—40° к вертельной оси на глубину 3—3,5 см и отводят полученную створку кнаружи до 60° к вертикальной оси. В расщеп вводят костный трансплантат и плотно его фиксируют. В створке формируют ложе для сухожильно-мышечного трансплантата. Из-под вертела сухожилие с мышцей проводят через толщу средней ягодичной мышцы так, что напрягатель широкой фасции бедра интимно связывается со средней ягодичной.
Второй разрез кожи производят на 5 см выше верхней задней ости подвздошной кости на стороне оперативного вмешательства длиной 10 см. Мобилизуют мышцу, выпрямляющую позвоночник, на протяжении 4—5 см. Корнцангом проводят туннель в подкожной жировой клетчатке, соединяющий второй разрез с первым. Сухожильно-мышечный трансплантат выводят во второй разрез. Здесь пересаживаемое сухожилие петлей проводят вокруг мобилизованного участка мышцы, выпрямляющей позвоночник. При максимальном разгибании и отведении бедра натягивают пересаживаемое сухожилие и фиксируют к мышце, выпрямляющей позвоночник, узловыми швами. Накладывают большую тазобедренную повязку на 6 нед.
Лечение паралитического вывиха бедра. Используют те же методы, что и для врожденного вывиха. Однако при паралитическом вывихе наблюдается сочетание недостаточности ягодичных мышц с уплощением вертлужной впадины, антеторсией шейки и увеличением ШДУ. Поэтому вправление головки с устранением костных деформаций шейки явно недостаточно. Необходимо, кроме того, укреплять мышечный и связочный аппараты.
Операция по Зацепину. Разрезом Матье—Вредена вскрывают сустав. Через костный канал в головке бедренной кости протягивают растянутую связку головки бедренной кости. Головку вправляют, связку натягивают и фиксируют шелковыми швами к большому вертелу. Над головкой формируют навес из дупликатуры капсулы и из крыла подвздошной кости по Кенигу.
Лавсанопластика связки головки бедренной кости по Мовшовичу. Сочетают эту операцию обычно с миолавсанотранспозицией мышц спины на бедро. Подход к тазобедренному суставу осуществляют дугообразным окаймляющим большой вертел сзади разрезом по Мовшовичу. Круглую связку формируют из лавсановой ленты, которую проводят через костный канал шейки и головки бедра, одновременно головку вправляют в суставную впадину. Операции Зацепина и Мовшовича при необходимости можно дополнить деторсионно-девальгизирующей остеотомией бедра с фиксацией фрагментов накостной пластиной. Реконструкция надацетабулярной области.
Наиболее надежным и относительно технически простым следует считать способ Коржа—Мителевой. Сущность операции заключается в следующих последовательно выполняемых манипуляциях. Укороченным разрезом Смит-Петерсена обнажают передненаружную поверхность крыла подвздошной кости. У места прикрепления капсулы широким желобоватым долотом производят остеотомию надвертлужной области. Образовавшийся сегмент отгибают книзу над головкой. В образовавшееся пространство между сегментом и подвздошной костью внедряют широкий аутотрансплантат, способный покрыть головку, взятый из крыла подвздошной кости. Для удержания трансплантата в заданном положении между ним и верхним краем костной раны вставляют один пирамидальной формы или два клиновидной формы аллотрансплантата.
Гипсовую повязку накладывают в положении отведения конечности ПО—115° на 1,5—2 мес. Необходимо помнить, что навес по Коржу—Мителевой следует выполнять после исправления торсионно-вальгусной деформации шейки бедра. При высоких вывихах вместо этой операции показан навес по Кенигу.
Артродез тазобедренного сустава. При резкой разболтанности сустава, выраженной дисплазии вертлужной впадины, торсионно-вальгусной деформации шейки бедра в сочетании с параличом мышц тазового пояса и бедра единственным способом восстановления спорности в тазобедренном суставе является артродез. Ввиду отсутствия компрессирующего влияния мышц у больных с разболтанным паралитическим тазобедренным суставом артродез надо выполнять с компрессирующим устройством.
Восстановление опороспособности и функции тазобедренного сустава при паралитическом вывихе бедра представляет до настоящего времени сложную проблему. Способы лечения, предлагаемые отечественными и зарубежными авторами, при различной степени радикальности носят паллиативный характер и имеют особенности выполнения в детской практике. Они заключаются не только в попытках вправления бедра, но и в предотвращении дальнейших осложнений у пациентов с незаконченным естественным ростом.
Цель данной работы состояла в определении тактики и выборе рационального хирургического способа лечения паралитического вывиха бедра у детей в возрасте 4-11 лет с последствиями оперированной врожденной спинно-мозговой грыжи (10 больных) и полиомиелита (1 больной). У всех детей в клинической картине отмечались двигательные расстройства в виде вялых парезов нижних конечностей в сочетании с типичными для перечисленных нозологических форм симптомами (нарушения чувствительности, функции тазовых органов, сопутствующие контрактуры и пр.). Как следствие основного заболевания у детей сформировался паралитический вывих бедра, нарушающий ходьбу и движения в этом суставе и крайне затрудняющий проведение реабилитационных мероприятий.
Рентгенометрические показатели свидетельствовали о грубых изменениях во взаимоотношениях тазового и бедренного компонентов сустава, наличии вальгусной деформации шейки бедра до 155°, патологической антеторсии до 65°, но главное - уплощение вертлужной впадины за счет недоразвития ее крыши.
Методика лечения предполагала попытки консервативного вправления вывиха бедра с исправлением контрактур в суставах нижних конечностей. В ряде случаев контрактуры путем редрессации и наложения гипсовых повязок были ликвидированы, но устойчивого вправления вывиха бедра никогда не наблюдали, в связи с чем определялись показания для оперативного лечения. Основными задачами оперативного вмешательства считали:
- устранение контрактур в суставах нижних конечностей;
- устойчивое и надежное вправление вывиха бедра с внесуставной коррекцией костных элементов сустава;
- сохранение покровных суставных хрящей в условиях нарушенной нейротрофики;
- укрепление капсулярно-связочного аппарата тазобедренного сустава;
- максимально возможное сохранение функционирующих мышц;
- создание условий анатомического дозревания компонентов сустава.
В процессе оперативного вмешательства поочередно при наличии показаний выполнялись следующие этапы: удлиняющие миотенопластики по устранению контрактур в суставах нижних конечностей - межвертельная деторсионно-варизирующая остеотомия бедра с фиксацией углообразной пластиной – мобилизация капсулы сустава и ее циркулярное рассечение на 2/3 окружности с ревизией полости сустава - мобилизация лимбуса - репозиция вывиха с укорачивающей капсулопластикой и пересадкой на нее в натяжении проксимального конца прямой мышцы бедра - надацетабулярная пластика по П.Я. Фищенко с использованием костных аутотрансплантатов. В послеоперационный период осуществлялась фиксация сустава в кокситной гипсовой повязке в течение 2-2,5 месяцев. После рентгенконтроля проводилось комплексное восстановительное лечение. Вертикальную нагрузку на тазобедренный сустав и ходьбу с учетом надацетабулопластики разрешали через 6 месяцев после операции.
Результаты оперативного вмешательства прослежены в сроки до 4-х лет. Клинически полностью восстановлен объем пассивных движений в суставе на фоне вправленного вывиха бедра с созданием его опороспособности. Рентгенографически достигнута центрация оси шейки бедра, нормальный шеечно-диафизарный угол и величина физиологической антеторсии, прослеживается полное покрытие головки бедра с формированием крыши ацетабулярной впадины. Осложнение отмечено у одной больной в виде перестройки головки бедра на фоне имевшегося изначально тотального дефекта ее покровного суставного хряща.
Таким образом, результаты предлагаемой методики лечения свидетельствуют о ее успешности, что значительно расширило возможности проведения других реабилитационных мероприятий у больных с нарушенной нейрорегуляцией.
Ильин А.В., Кусакин В.В.
Российский Государственный медицинский университет, детская психоневрологическая больница № 18, г. Москва
В медицине вывихом тазобедренного сустава называют смещение головки бедренной кости, сопровождающееся повреждением суставной капсулы. У взрослых причиной патологии являются травмы, у детей – дисплазия ТБС.
Не путайте вывих с подвывихом тазобедренного сустава. При последнем головка бедренной кости неправильно ориентирована в пространстве, но не выходит за пределы вертлужной впадины.
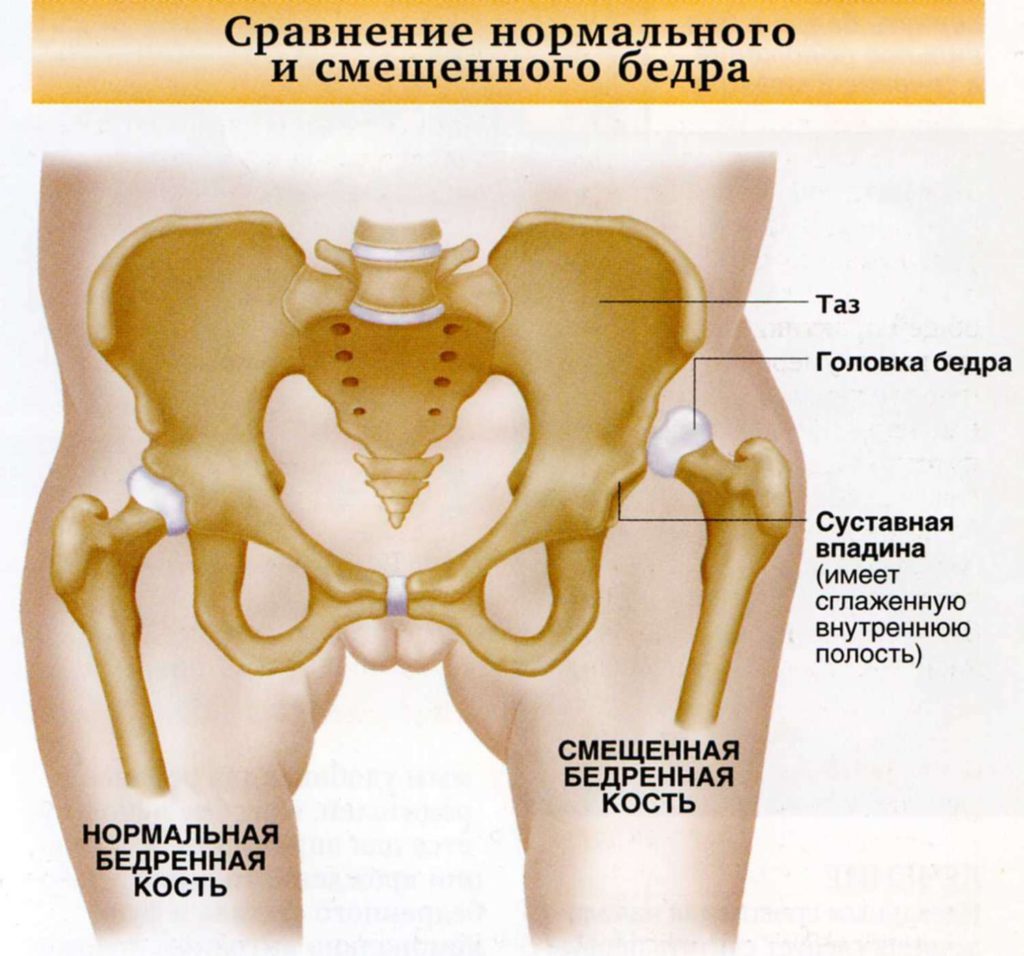
Причины вывиха бедра у взрослых
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
У взрослых людей вывихи ТБС случаются редко. Это объясняется тем, что головка бедренной кости у них прочно фиксирована в вертлужной впадине, а сам сустав укреплен связками и мышцами. Чтобы бедренная кость сместилась со своего места, нужно действие высокоскоростного травмирующего фактора.
Возможные причины смещения:
- автомобильные аварии;
- стихийные бедствия;
- обвалы;
- падения с высоты;
- катастрофы.
Вывих возникает из-за непрямого действия внешней силы, приходящегося непосредственно на бедренную кость. Последняя выступает в роли рычага. Воздействие травмирующего фактора на сам тазобедренный сустав обычно приводит к переломам шейки бедра или костей таза.
В некоторых случаях вывих может сопровождаться защемлением запирательных нервов, сдавлением бедренных сосудов, ушибом седалищного нерва и переломами костей, образующих вертлужную впадину. При несвоевременном лечении эти осложнения могут приводить к гибели мягких тканей конечности или даже полному параличу ноги.
Вывихи ТБС обычно случаются у мужчин и женщин моложе 50 лет. Пожилые люди страдают от остеопороза. Болезнь делает кости очень хрупкими, из-за чего они легко ломаются. Поэтому в старшем возрасте гораздо чаще случаются переломы шейки бедренной кости.
Таблица 1. Классификация вывихов
| Вид | Описание | Механизм развития |
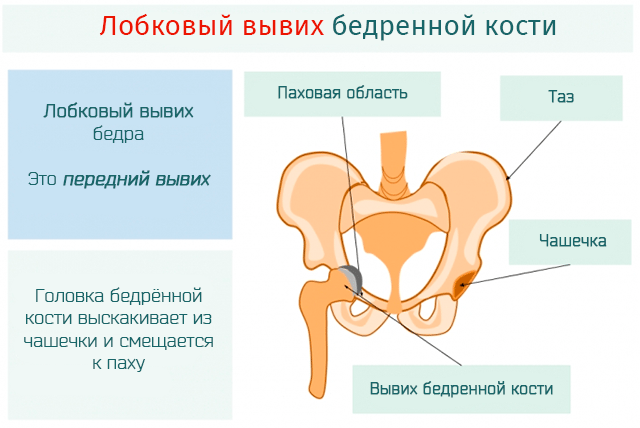
| Надлонный | Головка бедра располагается спереди от подвздошной кости. Нога больного разогнута и развернута наружу. В области паха виднеется выпуклое образование, а ягодица со стороны поврежденной конечности выглядит уплощённой | Резкое падение с высоты на отведенную, согнутую и развернутую наружу ногу |
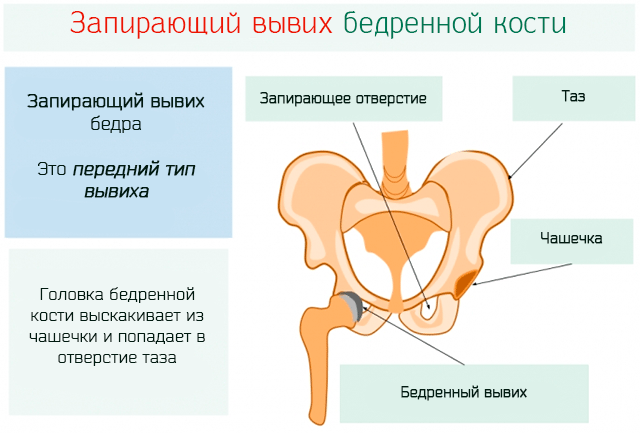
| Запирательный | Головка бедренной кости находится рядом с лобковой. Нижняя конечность сильно развернута наружу, согнута в коленном и тазобедренном суставах | Аналогичен предыдущему |
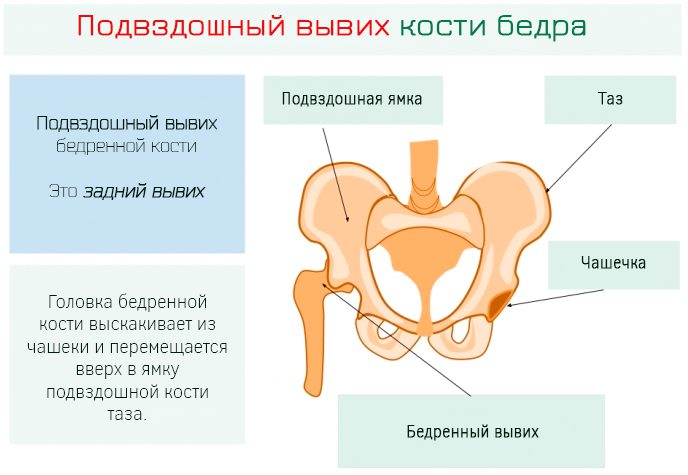
| Подвздошный | Бедренная кость располагается позади подвздошной. Нога согнута и развернута вовнутрь. В области ягодицы имеется выступ, в паху – западение. При осмотре обращает на себя внимание укорочение ноги | Внезапное сгибание или вращение ноги, согнутой в коленном и тазобедренном суставе, что обычно случается при ДТП |
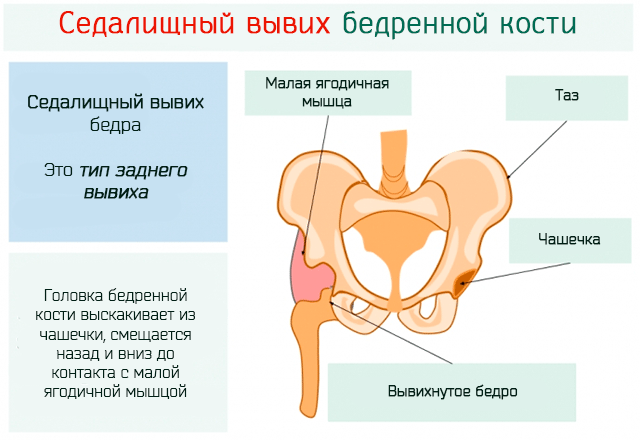
| Седалищный | Головка бедра находится поблизости от седалищной кости. Деформация выражена в большей степени, чем при подвздошном вывихе | Аналогичен предыдущему |
Как распознать патологию
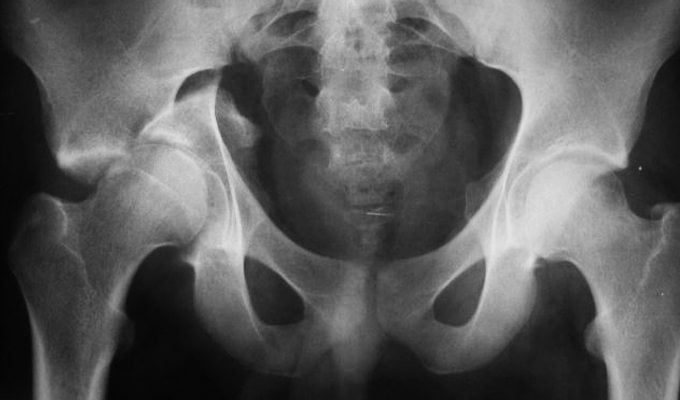
Приобретенный вывих тазобедренного сустава у взрослых имеет ярко выраженные симптомы, спутать которые с чем-либо еще невозможно. Поэтому патологию диагностируют без дополнительных методов исследования. Чтобы исключить переломы бедренной или тазовых костей, человеку делают рентгенографию ТБС в двух проекциях. Если у врачей есть сомнения в диагнозе, они могут назначить МРТ.
Симптомы вывиха бедра:
- невыносимая боль в месте проекции ТБС;
- выраженная деформация в области сустава;
- неестественное положение нижней конечности;
- усиление болей в тазобедренном суставе при попытках двигать ногой;
- неспособность ходить и сгибать ногу в бедре;
- кровоизлияния в ягодичной или паховой области.
Елена Малышева о травме:
В зависимости от времени возникновения вывихи бывают свежими (менее 3 дней), несвежими (3 дня – 3 недели) и застарелыми. Для последних характерно утолщение капсулы ТБС и разрастание в пространстве вокруг сустава соединительной ткани. Такие вывихи очень плохо поддаются лечению, а устранить их можно только хирургическим путем.
При застарелом вывихе тазобедренного сустава больного беспокоят те же симптомы, однако выражены они в меньшей степени. Боль в бедре и паху становится слабее, а деформация – менее явной. Человек постепенно учится ходить с вывихнутым суставом, но из-за этого у него появляются другие проблемы. Из-за асимметрии нижних конечностей происходит перекос таза и искривление позвоночника.
При подозрении на вывих ТБС сразу же обращайтесь за медицинской помощью. Не вздумайте лечиться самостоятельно или надеяться, что проблема исчезнет сама собой. Свежий вывих можно вправить, а застарелый придется лечить хирургически.
Лечение вывиха тазобедренного сустава у взрослых
Свежие травматические вывихи требуют немедленной медицинской помощи. Пострадавших сразу же госпитализируют в хирургический стационар, где их тщательно обследуют. При отсутствии переломов или других тяжелых осложнений вывих вправляют, а тазобедренный сустав фиксируют с помощью гипса. После снятия фиксатора пациент проходит реабилитацию, которая обычно длится 2-3 месяца.
Больного необходимо как можно быстрее доставить в стационар. Делать это лучше не обычным легковым автомобилем, а специальной машиной. Поэтому первое, что нужно сделать при подозрении на вывих – это вызвать Скорую. Дожидаясь прибытия медиков, к пострадавшему суставу можно приложить пакет со льдом или кусок ткани, смоченной холодной водой.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Прибывшие медработники вводят больному обезболивающие средства и выполняют транспортную иммобилизацию пострадавшей конечности. Ногу всегда фиксируют в том положении, в котором она находится. После этого человека как можно быстрее доставляют в травматологическое отделение.
Манипуляцию выполняют в условиях операционной. Поскольку процедура очень болезненна, ее делают под наркозом. Вывих ТБС всегда сопровождается сильным рефлекторным сокращением мышц. Успешное вправление невозможно без миорелаксантов. Эти препараты снимают мышечный спазм, что позволяет головке бедренной кости вернуться на свое место.
Вправление вывиха выполняет хирург-травматолог с помощью ассистента. Во время манипуляции специалист в обратном порядке повторяет движения, которые сделала бедренная кость во время травмы.
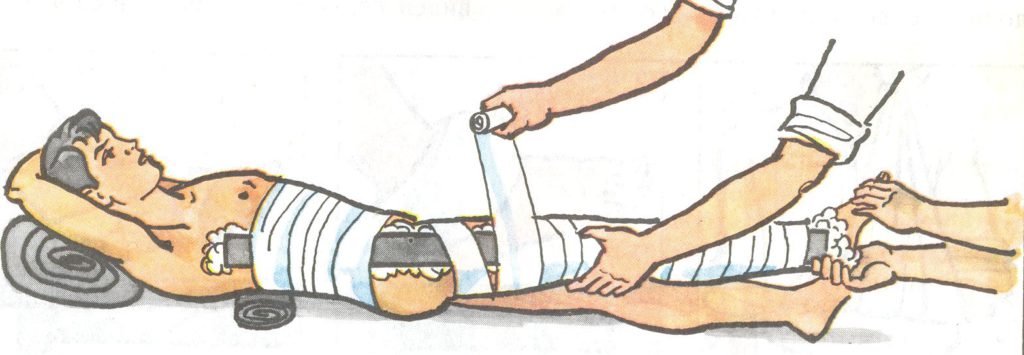
- Вправление по Кохеру. Используется только при надлонных вывихах. Во время манипуляции пациент лежит на спине. Помощник хирурга крепко фиксирует руками таз больного. Сам врач сгибает ногу в колене и бедре, затем тянет ее вверх, одновременно разворачивая вовнутрь. Появление характерного щелчка говорит об успешном вправлении;
- вправление по Джанелидзе. Применяется во всех остальных случаях. Пациента укладывают на живот, больная нога свисает вниз. Ассистент руками придерживает таз больного. Врач сгибает свисающую ногу и ставит на подколенную ямку свое колено. Надавливая, он одновременно поворачивает ногу человека наружу. Травматолог завершает действия сразу же после щелчка.
Чтобы убедиться в том, что головка бедренной кости встала на место, пациенту делают рентгенографию. Только после этого больному накладывают гипс.
Лечебные мероприятия в послеоперационном периоде
Удостоверившись в успешном вправлении вывиха, врачи накладывают на нижнюю конечность гипсовую лангету. Она фиксирует голеностопный, коленный, тазобедренный суставы и доходит до поясницы. Затем пациенту на три-четыре недели назначают постельный режим. Встав с кровати, человек еще полтора-два месяца ходит с костылями. Гипс снимают не ранее, чем через 2-3 месяца после травмы.
В некоторых случаях больному на протяжении 3-4 недель проводят скелетное вытяжение. Для этого в большеберцовую кость под наркозом вводят специальную спицу, на которую крепят груз.
Качественное лечение вывиха тазобедренного сустава у взрослых обязательно должно включать реабилитацию. В нее входит курс массажа, лечебная гимнастика и физиотерапевтические процедуры. Полноценная реабилитация помогает восстановить нормальные функции нижней конечности и дает человеку возможность вернуться к привычной жизни.
Лечение застарелых и осложненных вывихов тазобедренного сустава
Если у медработников не получается вправить вывих закрытым способом, они выполняют открытое вправление вывиха. В ходе операции врач делает разрез, через который получает доступ к суставу. Он вручную вправляет головку бедренной кости и ушивает рану. Хирургическое вмешательство также требуется при разрывах связок, массивных повреждениях мягких тканей и застарелых вывихах.
Видео о пациентах после операции:
Даже своевременное и адекватное лечение травмы не всегда приводит к полному выздоровлению. У некоторых пациентов из-за повреждения суставных хрящей со временем развивается деформирующий остеоартроз. Заболевание приводит к сильным болям при ходьбе и деформации ТБС. Вылечить патологию можно лишь с помощью эндопротезирования – замены сустава искусственным протезом.
Вывих тазобедренного сустава у детей
Дисплазия ТБС — частая патология опорно-двигательной системы у новорожденных, составляет около 3% всех ортопедических заболеваний. Она возникает вследствие неправильного формирования сустава во внутриутробном периоде. По статистике, односторонние вывихи встречаются в семь раз чаще двухсторонних, а у девочек патологию выявляют в пять раз чаще, чем у мальчиков.
50% всех дисплазий ТБС развивается у детей, родившихся в тазовом предлежании. Однако характер акушерской помощи и сам механизм родового акта никак не влияет на появление патологии. Это подтверждает наличие деформации бедра у малышей, родившихся путем кесарева сечения.
К группе дисплазий тазобедренного сустава у детей относят предвывих, подвывих, вывих и рентгенологически незрелый ТБС. Обычно заболевания диагностируют еще в раннем детском возрасте благодаря плановым осмотрам педиатра и ортопеда. Иногда патологию выявляют гораздо позже, когда ребенок начинает ходить.
Врач-травматолог высшей категории Сумин А.И:
- видимое укорочение больной ноги;
- асимметричное расположение ягодичных, бедренных и подколенных складок;
- наружная ротация конечности, особенно заметная во время сна;
- появление характерного хруста при отведении ножек;
- невозможность отвести согнутую в ТБС конечность более чем на 70-90 градусов;
- смещение головки бедренной кости при ощупывании.
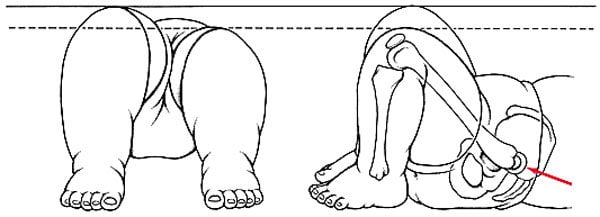
У малышей старше 1 года врожденная патология проявляется неустойчивой походкой и хромотой. У ребенка отмечается искривление позвоночника в поясничном отделе. Больные дети обычно начинают ходить позже здоровых.
Лечение вывихов и подвывихов тазобедренного сустава у детей начинают с первых недель жизни. Для борьбы с патологией используют широкое пеленание, стремена Павлика, специальные лечебные шины. Вместе с этим ребенку назначают физиотерапевтические процедуры, массаж, лечебную физкультуру. При неэффективности консервативной терапии малышу выполняют открытое вправление с артропластикой.
Наиболее подходящим возрастом возрастом для хирургического вмешательства у ребенка считается 2-3-й годы жизни.
Подвывих бедра – нарушение конгруэнтности суставного конца бедренной кости и вертлужной впадины. Травма может сопровождаться разрушением хрящевой капсулы под воздействием дегенеративных процессов (артрит, артроз) или механического давления. Она встречается в 5% случаев от прочих повреждений бедренного сустава. Полное расхождение сочленений костей называют вывихом, а частичное – подвывихом.
Анатомия тазобедренного сустава
Тазобедренный сустав – многоосное суставное соединение, которое состоит из двух основных элементов:
- Вертлужная впадина – ложбина полулунной формы в тазовой кости, внутренняя поверхность которой покрыта соединительнотканной капсулой.
- Головка бедренной кости – костный закругленный отросток, покрытый хрящом, который примыкает к суставной впадине.
Конгруэнтность шаровидного суставного сочленения обеспечивается вертлужной губой, которая состоит из волокнисто-хрящевой ткани. Она расположена на внешнем крае впадины. Сустав обеспечивает разгибание и сгибание, приведение и отведение, а также супинацию и пронацию бедра. Прочность суставному соединению придает мышечно-связочный аппарат, который представлен седалищно-бедренной, подвздошно-бедренной, лобково-бедренной и другими связками.

Формы подвывиха
Частичное смещение головки относительно углубления в подвздошной кости может быть вызвано различными причинами. В зависимости от этиологических факторов выделяют следующие типы вывиха сустава:
- Врожденный – вызван патологическими процессами в опорно-двигательной системе ребенка, происходящими еще во время плацентарного развития. Чаще всего врожденный вывих диагностируется у младенцев до 12 месяцев.
- Травматический – возникает вследствие прямого механического воздействия на сустав (давление, удар). Вывих бедра часто сопровождается повреждением внутрисуставных структур, переломом костей и кровоизлияниями в суставную сумку.
- Патологический – проявляется на фоне инфекционно-воспалительных и дегенеративных изменений в суставе.
Также в травматологии принята следующая классификация смещения тазобедренного сустава:
- Центральный вывих – для такой травмы характерно разрушение вертлужной впадины, а также западение большого нерва и разрыв фиброзной оболочки головки бедра (протрузия).
- Передний вывих – характеризуется разрывом суставной капсулы и отхождением головки бедра наружу со смещением внизу. Подвывих сустава чаще происходит во время падения при развороте конечности кнаружи.
- Задний вывих – сопровождается повреждением хрящевой оболочки головки бедра, а также ее отведением назад и кверху тазобедренного сустава.
Значительно реже у пациентов диагностируется промежностный, надвертлужный и надлонный вывихи. Такие травмы относятся к числу наиболее опасных, так как головка бедренной кости сильно смещается относительно углубления в тазовой кости, что приводит к разрыву паховых и бертиниевых связок.
Причины
Несмотря на крепкость мышц и связок, поддерживающих многоосный сустав, механическое воздействие на бедро извне может привести к расхождению суставных сочленений и подвывиху. Чаще всего у пациентов диагностируют вывихи травматического генеза, однако спровоцировать заболевание могут и другие факторы.
Самопроизвольные подвывихи часто возникают в качестве осложнения ортопедических заболеваний, сопровождающихся дегенеративными и дистрофическими процессами в хрящах. Деформация вертлужной губы и впадины повышает вероятность выхода головки бедра из суставного сочленения. К числу заболеваний, влекущих за собой вывих сустава, можно отнести:
- полиомиелит;
- лигаментит;
- остеоартроз;
- артрит;
- болезнь Бехтерева;
- остеомиелит;
- фиброзит;
- тендинит.

У детей до 1 года патология развивается на фоне дисплазии бедренного сустава, которая возникает по причине неправильного развития структур суставного сочленения. Заболевание может проявляться в нескольких формах (ацетабулярная, проксимальная, ротационная), однако во всех случаях ее осложнением становится вывих тазобедренного сустава. Спровоцировать развитие врожденного подвывиха могут:
- тазовое предлежание ребенка;
- дефицит в организме матери кальция;
- генетические предпосылки;
- перенесенные во время беременности инфекции.
Своевременное лечение приобретенных и родильных деформаций суставных соединений препятствует в будущем искривлению позвоночника у ребенка и возникновению сопутствующих осложнений – протрузии межпозвонковых дисков, компрессионных переломов, грыж и т.д.
Вывих чаще всего возникает под влиянием непрямых травм, при которых место приложения механической силы отдалено от тазобедренного сустава.
Причинами нарушения целостности суставной капсулы и расхождения костных сочленений могут стать:
- резкое сокращение мышц;
- удар в область бедра;
- падение с высоты;
- автомобильные аварии;
- производственные травмы.
Примерно в 6% случаев вывих сустава возникает в качестве осложнения после эндопротезирования. Своевременное вправление костей снижает риск повторного подвывиха.
Симптомы и степени
Вне зависимости от типа повреждения состояние сопровождается сильными болями в области бедра. К основным симптомам вывиха тазобедренного сустава у взрослых относят:
- изменение формы конечности;
- укорочение травмированной ноги;
- ограничение подвижности суставного сочленения;
- вынужденное положение тела;
- усиление болей при движении.
Дополнительные признаки подвывиха определяются типом расхождения суставных соединений.

Признаки переднего вывиха:
- образование выпуклости в области паха;
- разворот колена кнаружи;
- удлинение травмированной ноги;
- выпрямление конечности при передневерхнем и сгибание при передненижнем подвывихе.
Признаки заднего вывиха:
- выпуклость в области ягодицы;
- укорочение ноги;
- травмированная конечность приведена и согнута в колене;
- очевидная деформация в области бедренного сустава.
Если патология была вызвана травмой, в месте повреждения могут возникать гематомы и отечность.
Ключевыми симптомами дисплазии тазобедренного сустава у взрослых являются:
- асимметрия ягодичных мышц;
- щелчки в колене при разгибании ноги;
- неполное отведение конечности;
- боль при длительной ходьбе;
- хруст в бедренном суставе.
Говоря от патологии у взрослых, необходимо рассматривать последствия неправильного лечения у детей в раннем детстве. Неадекватная терапия и поздняя диагностика болезни чреваты не только нарушением двигательной функции, но и другими ортопедическими заболеваниями.
- Первая – недоразвитие суставного сочленения без смещения относительно впадины на подвздошной кости.
- Вторая – частичное смещение головки сустава относительно вертлужного углубления.
- Третья – полное расхождение суставного сочленения.
У девочек в возрасте до 1 года заболевание встречается в 5 раз чаще, чем у мальчиков.
Диагностика
Внешние проявления патологии и характерные симптомы подвывиха тазобедренного сустава у взрослых облегчают постановку диагноза. На расхождение суставного соединения указывает вынужденная поза пациента, болевой синдром и явная деформация конечности.
Определить тип вывиха сустава можно с помощью рентгеновских изображений поврежденной ноги в боковой и прямой проекции. Патологию классифицируют по положению головки бедра относительно впадины в подвздошной кости. В спорных ситуациях может потребоваться магнитно-резонансная томография, благодаря которой удается определить не только степень расхождения костей, но и состояние поддерживающих сустав мышечно-связочных структур.

Непросто поставить диагноз при обследовании пациентов с застарелыми вывихами бедра. Со временем болевой синдром исчезает, а укорочение конечности компенсируется деформацией тазовых костей и позвоночника. Это приводит к изменению походки и хромоте.
Первая помощь
Приведенная или отведенная нога, резкие боли, укорочение конечности и вынужденная поза указывают на вывих бедренного сустава. При подозрении патологии необходимо вызвать врача и оказать догоспитальную помощь:
Категорически не рекомендуется самостоятельно вправлять сустав, отводить конечность в сторону или менять положение тела пострадавшего.
Лечение у взрослых
При расхождении суставного соединения в хрящевых и мягких тканях часто происходят патологические процессы: воспаление, разрывы, кровоизлияния и т.д. Методы лечения вывиха зависят от наличия осложнений и причины возникновения патологии. При сохранении целостности внутрисуставных структур прибегают к вправлению конечности закрытым способом – метод Кохера или Джинилидзе. Процедуру проводят под общим наркозом с использованием миорелаксантов.
После вправления головки бедренной кости в суставную впадину на область от поясницы до стопы поврежденной ноги накладывается гипсовая повязка. В единичных случаях используется скелетное вытяжение. В течение 8-10 недель после вправления сустава пациентам разрешается передвигаться только при помощи костылей.
Лечение у детей
Терапия вывиха у детей практически не отличается от методов, использующихся для вправления костей у взрослых. Но если патология была вызвана дисплазией сустава, прибегают к консервативному или хирургическому лечению.
Предвывих и подвывих у детей до 1 года вправляются самопроизвольно при отведении ноги в сторону. Чтобы предотвратить повторное расхождение суставных сочленений, применяют фиксирующие ортопедические приспособления:
- подушка Фрейка;
- штрипки;
- стремена Павлика;
- эластичные бандажи.
Консервативная терапия эффективна при лечении детей раннего возраста (до 12 месяцев), что связано с достаточно высокой эластичностью костных тканей.
Специальные упражнения и лечебный массаж способствуют укреплению мышечно-связочного аппарата, поддерживающего суставы. Лечить вывих бандажами можно у детей, не достигших 7-месячного возраста.

Вправление старых подвывихов предполагает хирургическое вмешательство. Вид применяемой операции зависит от степени повреждения костно-хрящевых структур сустава:
- открытое вправление – оперативное вмешательство, которое осуществляется в том случае, если суставные поверхности не деформированы;
- артродез – обездвиживание тазобедренного сустава, проводимое при необратимых внутрисуставных изменениях;
- эндопротезирование – замена поврежденного суставного сочленения протезами.
Лечение вывиха – сложный процесс, который может затянуться на 10 и более недель. Ускорить процесс восстановления можно в случае соблюдения составленной врачом программы реабилитации.
Реабилитация
Восстановительная терапия нацелена на разработку поврежденного сустава после вывиха и укрепление поддерживающих его связок и мышц. Реабилитация взрослых и детей включает в себя следующие лечебные мероприятия:
- ЛФК – комплекс упражнений, выполнение которого стимулирует кровообращение в травмированной конечности. Регулярные занятия гимнастикой способствуют повышению тонуса мышечной мускулатуры, регенерации суставной капсулы и повышению эластичности связок.
- Массаж – восстанавливает кровоток в тканях и стимулирует рассасывание отеков и гематом. К мануальной терапии прибегают сразу после устранения вывиха сустава, чтобы обеспечить скорейшее восстановление двигательной активности.
- Физиотерапия – способствует регенерации хрящевых и костно-мышечных структур. В программу реабилитации обычно включаются: диадинамические токи, магнитотерапия, УВЧ-терапия и тепловые процедуры.
Последствия и осложнения

Подвывих сустава – неопасное заболевание, с которым можно жить в течение многих лет. Однако несвоевременное обращение к врачу может привести к тяжелым последствиям и осложнениям, влекущим за собой инвалидизацию пациентов:
- компрессия седалищного нерва;
- сдавливание крупных вен или артерий;
- некроз головки бедренной кости;
- деформация тазобедренного сустава;
- искривление позвоночника;
- изменение походки (хромота);
- абсцесс мягких тканей.
Игнорирование проблемы чревато повреждением нервов, иннервирующих конечность. Воспаление и деградация тканей могут стать причиной частичного или полного обездвиживания ноги.
Профилактика
Предотвратить травматический вывих сустава невозможно, однако снизить вероятность расхождения суставных сочленений патологического генеза можно при соблюдении таких правил:
- регулярные занятия спортом;
- сбалансированное питание;
- своевременное лечение артроза и артритов;
- ношение ортопедической обуви;
- обращение к врачу при ограничении подвижности суставов.
При простом подвывихе, не сопровождающемся разрушением суставного хряща или разрывом связок, прогноз благоприятный. В случае грамотного лечения и соблюдения правил реабилитационной программы неблагоприятные последствия возникают нечасто. Терапия осложненных вывихов чаще всего предполагает оперативное вмешательство, которое в 85% случаев приводит к полному восстановлению двигательной функции конечности.
Читайте также: