Паралитическое сходящееся монолатеральное косоглазие
Самое яркое из органов чувств у человека – зрение. Оно позволяет увидеть мир во всех его красках, восхищаться им. Без зрения жизнь человека очень сложна. Но картинка окружающего мира может и измениться, если глаз заболевает. Одним из серьёзнейших поражений глаз является косоглазие.
Общая характеристика страбизма
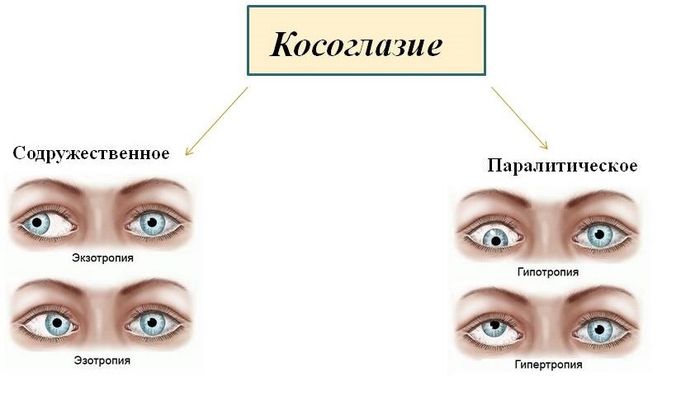
Косоглазие (страбизм, гетеротропия) – это отклонение зрительных осей от направления на рассматриваемый объект, при котором согласованная работа глаз (бинокулярное зрение) нарушается. Объективно – нарушение воспринимается как несимметричное положение роговицы к углам и краям век. К этому добавляется и косметический дефект внешности, психологически очень тягостный.
Страбизм – патология распространённая. У детей он выявляется в 1,5-2,5% случаев. Страдает не только зрительная деятельность, возникают и ограничения в профессии.
Причиной становятся неработающие зрительные мышцы. Это настолько серьёзно мешает жизни, что в отдельных случаях человек получает инвалидность. Особенно от подобного дефекта страдают женщины.
Особенности паралитической гетеротропии
Паралитическое косоглазие — это признак пареза мышц, отвечающих за движения глаз или нервов. Возникает вследствие различных заболеваний и поражений ЦНС. Может проявиться в любом возрасте. Гендерных различий нет. Обычно проявляется только на одном глазу.
По частоте составляет сотые доли % от всех глазных заболеваний и идёт после содружественного косоглазия. Врождённый страбизм выявляют у 2% младенцев.
Провоцирующие факторы у взрослых:
- Травма глаз и зрительного нерва с разрывом глазодвигательных мышц.
- Контузия глаза.
- Нарушение работы мышц, отвечающих за двигательные функции глаз, после проведённой операции.
- Травмы мозга.
- Ботулизм.
- Инфекционные патологии мозга и глаз: нейросифилис, лептоменингит, нейротуберкулез, трихинеллёз.
- Раковые новообразования со сдавлением глазного яблока опухолью.
- Вовлечение в патологический процесс ядер или стволов глазодвигательных нервов или мышц становятся причиной пареза.
- Миозит — воспаление мышц, отвечающих за движение глаз. Длительность воспаления зависит от причины: при интоксикациях проходит быстро; дерматомиозит, полифибромиозит зачастую необратимы.
- Неврит – инфекционное и токсическое поражение глазодвигательных нервов на фоне простуды, инфекций вирусного или бактериального происхождения.
- Поражение глазницы – компрессия глазного яблока с провоцированием косоглазия. Может происходить при периостите, субпериостальном абсцессе, флегмоне.
- Не последнюю роль играет и наследственность: если у отца наблюдалось заболевание, то детям передаётся предрасположенность к нему.
В 80% случая причиной паретического косоглазия у взрослых становится неосторожность в быту или на производстве. Часто это связано с несоблюдением техники безопасности.
У детей косоглазие проявляется после патологии родов или вследствие недоношенности ребёнка. Врождённым считается и появление заболевания до 6 месяцев жизни.
Основную роль играют:
- родовые травмы плода;
- аномалии строения ЦНС;
- неправильное прикрепление и развитие глазодвигательных мышц;
- поражение органа зрения плода вследствие токсоплазмоза, краснухи или кори у мамы.
Обязательным и основным симптомом становится диплопия – двоение в глазах. Зрачок смещён относительно центральной оси. Взор на объект сопровождается отклонением косящего глаза от центральной оси.
- Невозможность сосредоточиться при любой зрительной нагрузке, это сопровождается тяжестью и болезненностью.
- Двоение и нечёткость изображения. Если паралитическое косоглазие существует долго и появилось рано, диплопия может исчезать.
- Постоянные головокружения — вертиго.
- Опущение верхнего века.
- Автоматическое прищуривание косящего глаза – этим больной уменьшает выраженность клинической картины.
- Невозможность правильно оценить расположение предметов.
- Тортиколлис – вынужденный поворот головы в сторону поражения для уменьшения диплопии. Это тоже обязательный симптом, позволяющий компенсировать функциональную недостаточность. При вынужденном повороте головы изображение объекта пассивно переводится на центральную ямку сетчатки глаза. Диплопия при этом исчезает и присутствует бинокулярное зрение, хотя и не совсем совершенное.
Классификация ВОЗ разделяет паретический страбизм по этиологии, времени появления, повреждению числа мышц и патогенезу.
По времени возникновения патология может быть врождённой и приобретённой.
С учётом повреждённых мышц гетеротропия бывает горизонтальной (отклонение от оси в горизонтальном направление) или вертикальной (смещение относительно вертикальной оси).
По патогенезу паралитический страбизм делится на несколько подвидов:
- Ядерный — развивается вследствие поражения отдельных структур мозга. Это может касаться черепных ядер или заболеваний — энцефалита, нейросифилиса, множественного склероза. Такие дегенеративно-дистрофические изменения имеют обычно плохой прогноз.
- Стволовой или базальный — поражением затронуто основание мозга. Явление может возникать в результате травм, инфекций, токсического воздействия на сосуды.
- Орбитальный — возникает вследствие поражения глазницы инфекцией — периостит, субпериостальный абсцесс. Прогноз выздоровления благоприятный, с полным восстановлением зрительных функций после хирургического вмешательства.
- Псевдопаралитическое косоглазие, оно возникает в результате рубцового изменения мышцы.
Диагностика патологии неложная. Врач должен выяснить угол косоглазия, оценить поля зрения и уточнить какие мышцы виновны в этом.

Исследование проводится следующими методами:
- освещение глаза офтальмоскопом и выявление угла по отражённому свету;
- исследование тортиколлиса;
- определение степени отклонения при помощи призматического компенсатора.
После выявления паралитического косоглазия, обязательна консультация невролога. Он определит, не поражены ли черепно-мозговые нервы, не участвующие в глазодвигательной функции.
Простой метод определения полей: пациент располагается напротив офтальмолога в полуметре от него. Специалист удерживает одной рукой голову больного, а второй перемещает предмет (ручку, карандаш, офтальмоскоп) в 8 направлениях. Больной должен каждым глазом следить за движением предмета, другой в это время прикрыт. О мышечном парезе говорит ограниченность движения глаза в какую-либо сторону.
Коордиметрия по Гессу — способ, помогающий определить подвижность глаз. Основан на определении относительного положения изображений в поле зрения каждого глаза при условии разделения полей зрения цветными фильтрами – красным и зелёным. Пациент садится на расстоянии 1 м от специального экрана, который поделён на мелкие квадраты. В центре экрана нанесено 9 меток, которые образуют квадрат. Их расположение соответствует полю взора в зонах действия мышц.
Чтобы провести исследование правого глаза, больной подносит к нему стекло, окрашенное в красный цвет. У офтальмолога зажжён фонарик зелёного цвета и направлен на 9 точек. При совмещении зелёного и красного спектров больной как правило ошибается на какую-то величину. Результаты врач регистрирует на схеме-копии экрана. Для вывода сопоставляют данные коордиметрии обоих глаз.
Электромиография (ЭМГ) – выявляет биоэлектрическую активность мышц и функциональную активность нерва, отвечающего за их иннервацию.
Косоглазие. Как его исправить?
Первым делом проводится этиотропная терапия. При приобретённой форме в первую очередь устраняется первопричина — иссечение патологических образований, лечение патологий инфекционного характера). Нередко этого бывает достаточно для восстановления зрения. Лечение делится на консервативное и хирургическое.
- Общеукрепляющее действие оказывают антиоксидантные препараты, нейропротекторы, витамины гр. В.
- Показан электрофорез совместно с миорелаксантами, аккупунктура, стимуляция магнитными полями и электрическими волнами, рефлексотерапия.
- Призматическая коррекция. Для устранения диплопии и уменьшения выраженности вынужденного положения головы прописывают очки с призмами.
- Оптическая коррекция. Назначаются очки с заклеенным окуляром с одной стороны. Это помогает устранить двоение и улучшить качество зрения.
Если интенсивная терапия не даёт результата в течение 6-12 месяцев, рекомендуется проведение операбельного вмешательства. Хирургия остаётся главным методом устранения последствий патологии. При паретическом страбизме операция заключается в пластике глазодвигательных мышц (ослабление или натяжение), восстановлении естественного положения глазного яблока. Подбор метода индивидуален. Операция обычно проходит быстро и безболезненно.
Хирургическое исправление косоглазия у детей заключается в смещении участков крепления определённых мышц глазного яблока. Она практически всегда успешна и полностью избавляет от косоглазия.
В процессе усиливающей операции глазодвигательная мышца (или группа мышц) урезается; при ослабляющей – наращивается. Цель — добиться естественного положения глазного яблока.
Если косоглазие сложное, то операция проводится в несколько этапов, с промежутками от 3 до 6 месяцев.
Далее следует лечение консервативное, направленное на повышение остроты зрения. Оптимальным вариантом будет завершение хирургического этапа к 3 годам. К школе ребёнок с косоглазием должен быть максимально реабилитирован.
Паралитическое косоглазие самостоятельно не исчезает. У взрослых и детей с такой проблемой качество жизни снижено, поскольку они живут с видением мира в двухмерной плоскости. Им трудно читать, работать, определять расстояние.
Отсутствие своевременного лечения провоцирует развитие дисбинокулярной амблиопии — глаз перестаёт выполнять свои функции. Это уже чревато потерей зрения.
Паретический страбизм может приводить к:
- аномальной корреспонденции сетчаток (АКС) — тип приспособительной реакции глаза, избавляющей больного от диплопии;
- скотоме торможения;
- миопии, гиперметропии;
- кривошее.
У детей страдающих паралитическим косоглазием часто наблюдаются психологические проблемы.
Профилактика
Для предупреждения развития паралитического косоглазия необходимо соблюдать общие профилактические рекомендации:
- проводить полноценную гигиену глаз;
- щадить глаза и не подвергать их чрезмерным нагрузкам;
- не допускать травм головы и глаз;
- соблюдать на производстве правила ТБ;
- лечить своевременно инфекционные заболевания глаз;
- ежегодно посещать окулиста, особенно при плохой наследственности;
- для снижения риска возникновения врождённой формы патологии при крупном плоде лучше провести кесарево сечение.
Специфических превентивных мер не существует.
Заключение
Зрение надо беречь с самого рождения. Нельзя допускать опасных для глаз игр у малышей. После 40 лет посещение офтальмолога хотя бы раз в год должно стать обязательным. Нарушения зрения в виде вдруг возникшего двоения в глазах — повод для срочного посещения окулиста.

Паралитическое косоглазие – это заболевание, характеризующееся отклонением зрительной оси глаза от общей точки фиксации. Клинические проявления болезни – нарушение подвижности глазного яблока, двоение перед глазами, головная боль, повышенная зрительная утомляемость. В процессе диагностики паралитического косоглазия изучают степень девиации и подвижности глазных яблок, исследуют поля взора и тортиколлис, выполняют электромиографию. Лечение проводят консервативным (специальная гимнастика, наложение окклюзионной повязки, электрофорез с миорелаксантами) или оперативным путем.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы паралитического косоглазия
- Осложнения
- Диагностика
- Лечение паралитического косоглазия
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Паралитическое косоглазие (паретический страбизм, гетеротропия) – широко распространенная патология. Заболевание встречается во всех возрастных группах. Согласно статистическим данным, у детей паретический страбизм диагностируют в 2-3 раза чаще, чем у взрослых. В период новорожденности признаки косоглазия выявляют у 2% младенцев. В 70% случаев при отсутствии своевременного лечения развиваются осложнения, наиболее частым из которых является дисбинокулярная амблиопия. Лица мужского и женского пола страдают с одинаковой частотой. Болезнь распространена повсеместно.

Причины
В основе заболевания лежит паралич или парез одной и более глазодвигательной мышцы. В этиологии врожденного косоглазия ведущую роль отводят родовой травме, аномалиям строения зрительной и нервной систем, внутриутробному поражению органа зрения при токсоплазмозе, краснухе, кори. Основными причинами возникновения приобретенного варианта патологии являются:
- Повреждение глазодвигательных мышц. Нарушение целостности глазных мышц – одно из осложнений черепно-мозговой травмы, контузии глаза или других повреждений органа зрения. Возможно ятрогенное отклонение глазного яблока от точки фиксации после операций.
- Инфекционные заболевания. Триггерами могут выступать инфекции головного мозга и глаз. Страбизм – частое проявление нейросифилиса, лептоменингита, нейротуберкулеза. Поражение мышц глаза при трихинеллезе также сопровождается клиникой косоглазия.
- Злокачественные новообразования. Компрессия глазного яблока опухолью ведет к ограничению его подвижности и развитию орбитальной формы болезни. При вовлечении в онкологический процесс черепных ядер и стволовых структур наблюдается центральная форма патологии.
- Миозит. Воспаление одной или нескольких глазодвигательных мышц – преходящее явление при интоксикации. В то же время, дерматомиозит, полимиозит, полифибромиозит зачастую имеют необратимый характер.
- Неврит. Наиболее часто симптомы заболевания связаны с токсическим инфекционным невритом. Воспаление нервов, отвечающих за иннервацию глазодвигательных мышц, возникает из-за переохлаждения, на фоне вирусных или бактериальных заболеваний.
- Поражение глазницы. Патологические изменения костных стенок орбиты при периостите или субпериостальном абсцессе приводят к сдавливанию глазного яблока и провоцируют клиническую картину страбизма.
Патогенез
При паралитическом косоглазии отмечается поражение ядер глазодвигательного, блокового или отводящего нервов. Важная роль в патогенезе отводится патологии основания мозга или глазницы. Реже развитие болезни обусловлено непосредственным повреждением нервных волокон, иннервирующих соответствующие глазодвигательные мышцы. При травме или неврите нарушается прохождение импульса по нервному волокну. Страбизм может сопровождаться наружной или внутренней офтальмоплегией. При наружной форме болезни парализованы наружные мышцы глаза, но сфинктер зрачка и цилиарная мышца функционируют нормально. При внутренней офтальмоплегии поражены только зрачковый сфинктер и ресничная мышца.
Классификация
Различают врожденный и приобретенный варианты болезни. Возможно изолированное поражение одной мышцы, вовлечение двух и более глазодвигательных мышц. Процесс может быть одно- ли двухсторонним. В соответствии с патогенетической классификацией выделяют следующие формы паралитического косоглазия:
- Ядерная. Развитие этой разновидности болезни ассоциировано с непосредственным поражением черепных ядер при заболеваниях головного мозга (энцефалит, нейросифилис, множественный склероз). Выявление дегенеративно-дистрофических изменений на ядерном уровне является неблагоприятным прогностическим критерием.
- Стволовая. При данном варианте патологии повреждение локализируется на уровне основания мозга, поэтому косоглазие часто называют базальным. Доказана токсическая, ангиогенная, инфекционная и травматическая природа болезни.
- Орбитальная. Это наиболее благоприятная форма страбизма. Этиологическим фактором выступает поражение глазницы (периостит, субпериостальный абсцесс). После устранения провоцирующего процесса функции органа зрения восстанавливаются в полном объеме.
Симптомы паралитического косоглазия
Подвижность глаза на стороне поражения ограничена или невозможна. Движения глазного яблока резко затруднены. Пациент не может направить взгляд в сторону, противоположную от повреждённой мышцы. При фокусировке больного глаза на определенном предмете в сторону отклоняется здоровый. Лица с приобретенной формой предъявляют жалобы на двоение изображения перед глазами, частое головокружение. При врожденном варианте диплопия не возникает, клиническая картина заболевания часто напоминает симптоматику содружественного косоглазия. Выполнение зрительной работы приводит к быстрому утомлению.
Осложнения
Паралитическое косоглазие чаще всего осложняется дисбинокулярной амблиопией, что обусловлено ограничением участия одного из глазных яблок в акте зрения. При этом наблюдается прогрессивное снижение остроты зрения. Из-за образования новых рефлекторных связей у пациентов с врожденным вариантом болезни формируется аномальная корреспонденция сетчатки. Длительное течение заболевания способствует возникновению скотомы торможения, которая является компенсаторным механизмом. Отмечается повышенный риск развития аномалий рефракции (миопии, реже – гиперметропии).
Диагностика
Для постановки диагноза необходимо определить, какая из глазодвигательных мышц вовлечена в патологический процесс. При физикальном обследовании врач обращает внимание на подвижность глазных яблок, ширину зрачкового отверстия и состояние переднего сегмента глаза. Всем пациентам проводят визометрию для оценки остроты зрения. Специфическая диагностика базируется на:
Дифференциальная диагностика проводится между парезом и параличом глазодвигательных мышц. При парезе ограничение подвижности глаза, а также его отклонение в сторону менее выражены. Визуально девиация практически не определяется. Для полного неврологического обследования показана консультация невропатолога.
Лечение паралитического косоглазия
При приобретенной форме страбизма осуществляют лечение основного заболевания (удаление патологических новообразований, терапию инфекционных болезней). Зачастую этого достаточно, чтобы нивелировать девиацию и диплопию. Целью симптоматического лечения является восстановление симметричного положения глаз, устранение вторичных проявлений болезни. При лёгком течении консервативная терапия сводится к выполнению зрительной гимнастики и ортоптических упражнений на слияние двойных изображений. Чтобы свести к минимуму выраженность диплопии, используют очки с призматическими линзами. Эффективна временная окклюзия пораженного глаза. Физиотерапевтическое лечение включает в себя применение электрофореза с миорелаксантами, электростимуляции глазодвигательных мышц и рефлексотерапии.
Проведение оперативного вмешательства целесообразно только при стойком параличе или парезе. Операция осуществляется после 6-12 месяцев лечения при отсутствии прогрессирования процесса. При врожденной форме косоглазия оперативное вмешательство рекомендовано по достижении 3-4 лет. Хирургическое лечение заключается в пластике глазодвигательных мышц. Минимальная подвижность глаз восстанавливается сразу после операции. Для полной компенсации в послеоперационном периоде со 2-4 дня проводится специальная гимнастика для разработки глазодвигательных мышц.
Прогноз и профилактика
Прогноз при паретическом страбизме чаще благоприятный. Достичь симметричного положения глаз легче, чем обеспечить восстановление бинокулярного зрения. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к предупреждению производственных и бытовых травм. При возникновении инфекционных заболеваний с высокой тропностью к органу зрения следует с профилактической целью обратиться к офтальмологу. Чтобы снизить риск развития врожденной формы паралитического косоглазия, рекомендовано проводить кесарево сечение при крупном плоде, несоответствии размеров плода и малого таза беременной.
Страбизм или косоглазие имеет место у 2% детей. Оно может быть следствием врожденных или приобретенных патологий зрения. Особую опасность представляет монолатеральное косоглазие, при котором больной глаз начинает быстро слепнуть. Страбизм становится причиной развития комплексов, но хуже то, что он вызывает необратимые изменения в зрительном аппарате. Только своевременное выявление проблемы и точная постановка диагноза могут уберечь от слепоты. Восстановить бинокулярное зрение способны хирургические методы коррекции и специальная гимнастика.
Специфика заболевания
Под монолатеральным страбизмом понимается одностороннее косоглазие. Снижение зрения в этом случае неизбежно, причем больной глаз может окончательно ослепнуть за короткий промежуток времени. Мозг, получая двойное изображение, выключает ущербный орган из процесса зрительного восприятия. Если не вовлекать пораженный глаз в работу, то спасти его не удастся, даже если используются передовые методы лечения.

Сохранение бинокулярного зрения при прогрессирующем одностороннем страбизме возможно, если исключить причины развития заболевания. Если не избавиться от провоцирующих факторов, то зрение будет ухудшаться даже после проведения операции. Логично, что монолатеральное нарушение приводит к снижению функциональности ведомого глаза. Но здесь также работает и обратный принцип: амблиопия одного глаза становится причиной развития косоглазия. Слабовидящий глаз менее активен в работе, его мышцы со временем расслабляются, и наблюдаемые объекты воспринимаются исключительно от ведущего глаза.

Именно поэтому восстановление зрения при одностороннем поражении носит комплексный и многоэтапный характер. В ход идут различные методики, которые позволяют усилить активность пораженного глаза и предупредить дальнейшее ослабление глазных мышц.
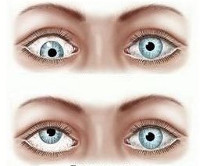
Выделяют две формы монолатерального страбизма:
- расходящееся косоглазие – при данной патологии слабый глаз всегда направлен в сторону виска;
- сходящееся – при ослаблении внешних мышц происходит смещение радужки глаза внутрь.
Смещение оси наблюдается и в вертикальном направлении, а иногда имеют место оба варианта нарушений. При смешанном косоглазии радужка глаза смещается по диагонали.
Причины одностороннего страбизма
Нарушение часто носит наследственный характер. Причем врожденный страбизм может не проявлять себя несколько месяцев, а то и лет с момента рождения. Обычно наследственные патологии зрения заявляют о себе до 1 года, реже до 3 лет.
Если в роду имели место эпизоды косоглазия, слепота и другие серьезные проблемы со зрением, то вероятность подобных нарушений у ребенка резко возрастает. Среди прочих причин врожденного монолатерального страбизма:
- генетические нарушения;
- влияние на плод медикаментозных средств;
- употребление матерью во время беременности наркотических и спиртосодержащих препаратов;
- низкая масса тела при рождении;
- значительная степень недоношенности;
- наличие врожденной катаракты;
- детский церебральный паралич или гидроцефалия мозга у новорожденного;
- неврологические поражения.
Подобные нарушения могут спровоцировать не только односторонний страбизм, но и другие формы косоглазия и нарушения в работе центральной нервной системы. Если с возрастом у ребенка появляется миопия, астигматизм или дальнозоркость, то развивается аккомодационное косоглазие. Использование корригирующих очков позволяет восстановить симметричное положение глаз и предупредить необратимые процессы в зрительном аппарате.
Если говорить о приобретенном страбизме, то его могут вызвать различные травмы: головного мозга, органов зрения, лицевых костей, а также неврологические нарушения. Такое косоглазие известно, как паралитическое. Оно развивается аналогичного врожденному, однако имеет другие причины и, соответственно, требует других методов лечения.
При паралитическом косоглазии больной часто помогает себе поворотами головы и изгибом шеи. Такая ситуация опасна тем, что со временем могут развиться патологии опорно-двигательного аппарата. Вынужденное положение головы доставляет человеку дискомфорт, хотя и помогает более четко видеть отдельные предметы. Вызвать подобные нарушения способны такие заболевания, как ботулизм, дифтерия и некоторые другие инфекционные недуги.
Симптомы и диагностика
О патологии свидетельствует отклонение местоположения радужной оболочки от физиологической нормы. Это особенно заметно именно при монолатеральном страбизме. В этом случае здоровый глаз движется правильно и занимает естественное положение при фиксации на предмете. Ведомый глаз блуждает. Отклонение от оси определяется разновидностью страбизма. Иногда положение зрачка занимает столь отдаленное от нормы положение, что вопрос о прогрессирующей слепоте не возникает.
На патологию зрения указывают и другие симптомы:
- раздвоение картинки – при одновременном восприятии двух изображений человек испытывает головокружение, тошноту, головные боли. Мозг не способен адекватно оценивать видимую им картинку. Чтобы избавиться от чрезмерной нагрузки, он игнорирует ведомый глаз, опираясь на информацию, полученную от глаза, видящего лучше;
- потеря ориентации – человек не может определить местоположение предмета, оценить его размеры и расстояние, на котором он находится. Особенно тяжело людям с косоглазием ориентироваться среди движущихся предметов;
- аномальное положение верхнего века – не всегда сопровождает страбизм, но говорит о проблемах с глазодвигательным нервом. При подобных нарушениях наблюдаются значительное расширение зрачка больного глаза и паралич аккомодации.
Симптоматика при одностороннем страбизме очевидна, но детальная диагностика необходима для постановки окончательного диагноза и выявления причин косоглазия. Без определения провоцирующих факторов добиться прогресса в лечении невозможно.
Традиционно используются следующие методы инструментальной диагностики:
- обследование рефракции;
- проведение биометрических исследований;
- компьютерная рефрактометрия;
- измерение угла косоглазия;
- биомикроскопия.
Важно установить время формирования косоглазия и выявить связь с возможными травмами либо заболеваниями. При паралитическом страбизме необходима помощь невролога. Специалист направит на электроэнцефалографию, в ходе которой выявляются мозговые дисфункции и уровень активности клеток головного мозга.
Неврологическое обследование включает такие методы, как электромиография и электронейрография. С их помощью удается оценить состояние нервно-мышечной системы и скорость прохождения нервных импульсов. Такая диагностика позволяет выявить повреждения отдельных нервов.
Классические методы лечения
При страбизме, развивающемся на фоне аметропии, показана оптическая коррекция зрения. Если нарушения имеют обратимый характер, удастся улучшить остроту зрения и устранить факторы, влияющие на бинокулярность. Ликвидировать сходящееся косоглазие способны комплексные упражнения, подразумевающие использование света и тени, разностороннее вращения глазных яблок, тренировку аккомодации.

Контактная или очковая коррекция зрительных патологий обязательна при наличии аметропий на фоне косоглазия. Если не направить усилия на восстановление остроты зрения, то непосредственное лечение страбизма будет малоэффективно. После того как удастся уравновесить зрительные нагрузки, следует начать тренировку глазных мышц. С этой целью назначаются аппаратная стимуляция, офтальмологический массаж, лазерстимуляция.
Для тренировки аккомодации полезны упражнения, при которых фиксация взгляда осуществляется попеременно на ближних и дальних предметах. Чрезмерное напряжение глаз во время занятий недопустимо. Если фокусировка дается с трудом, необходимо подобрать оптимальное расстояние до предметов, при котором упражнения будут наиболее комфортными. По мере укрепления глазных мышц дистанция между ближним и дальним объектами должна увеличиваться.

При рефракционной амблиопии показана фотостимуляция зрения. Она осуществляется посредством специального аппарата, который излучает световые вспышки основных цветов спектра. Данный метод эффективен при снижении остроты зрения и спазме аккомодации.
Усилить эффективность лечения способна магнитотерапия. Она обладает противовоспалительным действием и форсирует регенераторные процессы. Магнитостимуляция эффективна при различных видах амблиопий, дистрофических нарушениях сетчатки и патологиях зрительного нерва.
Тренировку аккомодации также можно проводить с применением минусовых линз. Данный метод предложен советским врачом Аветисовым в 1971 году. Метод направлен на расширение запаса относительной аккомодации. Считается, что тренировка по Аветисову способствует восстановлению бинокулярного зрения.
Хирургическая коррекция страбизма
Если консервативное лечение не дает нужных результатов в течение полутора лет, то рекомендована хирургическая коррекция. Она ликвидирует сходящееся косоглазие, выправляет положение радужки при страбизме на фоне астигматизма и прочих патологий зрения.
При сильном отклонении оси операцию проводят в несколько этапов. Используют усечение либо ослабление глазодвигательных мышц, в зависимости от специфики недуга. До начала хирургического лечения и в период восстановления могут быть рекомендованы физиотерапевтические процедуры. Они способствуют усилению кровообращения, препятствуют гипоксии и повышают местный иммунитет.
Когда страбизм протекает длительное время и возникают необратимые последствия, хирургическая коррекция позволяет добиться лишь косметического эффекта. Восстановить бинокулярное зрение в этом случае не удается. При врожденном страбизме целесообразно проводить операцию в возрасте 4-5 лет. А приобретенное косоглазие у взрослых можно исправить лишь в том случае, если устранены провоцирующие факторы.
Пластика мышц при страбизме подразумевает следующие манипуляции:
- ослабляющая коррекция – достигается за счет тенотомии, рецессии глазодвигательной мышцы либо ее удлинения;
- усиливающая пластика – достигается за счет резекции или перекручивания сухожилий и самой мышцы.
Операция по регулировке глазодвигательных мышц проводится не более чем на 2 мышцах за один раз. В западных клиниках врачи осуществляют коррекцию нескольких глазодвигательных мышц единовременно.

Если в ходе лечения сохранилась остаточная диплопия, то проводят корректирующую операцию через 6 месяцев после предыдущей. Вид оперативного вмешательства определяется, исходя из угла косоглазия и осложняющих факторов.
В послеоперационный период пациенту назначаются глазные капли с противовоспалительными свойствами. Нельзя посещать бани, бассейны, сауны, солярии. Если через 2 недели после операции никаких осложнений не возникло, то пациент возвращается к обычному режиму. Для более быстрой адаптации прооперированного глаза приводят оптическую коррекцию, глазную гимнастику и временную окклюзию здорового глаза.
Прогноз и профилактика
Положительная динамика чаще наблюдается у юных пациентов. Если провести хирургическое лечение страбизма в дошкольном возрасте, то уже к началу учебы ребенок сумеет полностью восстановить зрение и успешно пройти период реабилитации.
С повышением зрительных нагрузок необходимо следить за режимом работы и отдыха, проводить витаминотерапию и постоянно контролировать остроту зрения. При малейшем снижении зрения нужно использовать линзы или очки. Это поможет снять зрительное напряжение и предупредит рецидивирующее косоглазие.
Лечение во взрослом возрасте обычно имеет продолжительный характер. Даже после успешной операции требуется длительный период восстановления. Для ускорения реабилитации назначаются аппаратные методы восстановления функциональности глаз и общеукрепляющие физиопроцедуры.
Поздно выявленное приобретенное косоглазие на фоне нарушений в работе центральной нервной системы лечению практически не поддается. Задача терапии сводится к обеспечению максимального комфорта для больного и сохранению имеющегося зрения. Усилия направлены на ликвидацию раздвоения изображения и снятие чрезмерных зрительных нагрузок.

Профилактике страбизма должны уделять внимание все лица, которые входят в группу риска. Ухудшению зрения способствуют наследственная предрасположенность, предшествующие травмы головного мозга, инсульты, поражения центральной нервной системы. Избежать проблем со зрением помогут контроль зрительных нагрузок, своевременная коррекция аметропий, профилактика инфекционных заболеваний глаз.
Если оба родителя имеют плохое зрение, то еще на этапе планирования беременности необходимо позаботиться о здоровье будущего ребенка. Матери следует избегать потенциально опасного воздействия на плод, не принимать медикаменты без назначения врача и своевременно проходить ультразвуковое исследование. Вызвать косоглазие способны некоторые генетические заболевания, которые сегодня успешно диагностируются на ранних сроках беременности.
Читайте также:


