Передача нервных импульсов в зрении
Зрительный нерв – это первое звено системы передачи визуальной информации от глаза к коре головного мозга. Процесс формирования, строение, организация проведения импульса отличают его от остальных чувствительных нервов.

Формирование
Закладка органов зрения происходит на пятой неделе беременности. Зрительный нерв – второй из двенадцати пар черепно-мозговых нервов – образуется из участка промежуточного мозга вместе с глазным яблоком, напоминая ножку глазного бокала.
Как часть мозга, зрительный нерв не имеет промежуточных нейронов и напрямую доставляет визуальную информацию от фоторецепторов глаза к таламусу. Глазной нерв не имеет болевых рецепторов, что изменяет клинические симптомы при его заболеваниях, например, при его воспалении.
В процессе развития эмбриона вместе с нервом вытягиваются оболочки мозга, которые позже образуют особый футляр нервного пучка. Строение футляров периферических нервных пучков отличается от оболочки зрительного нерва. Они обычно образуются листками плотной соединительной ткани, а просвет футляров изолирован от пространств головного мозга.
Начало нерва и его глазничная часть
Функции зрительного нерва включают восприятие сигнала от сетчатой оболочки глаза и проведение импульса до следующего нейрона. Строение нерва полностью соответствует его функциям. Зрительный нерв образован из большого количества волокон, которые начинаются от третьего нейрона сетчатой оболочки глаза. Длинные отростки третьих нейронов собираются в один пучок на глазном дне, передают электрический импульс с сетчатки дальше на волокна, собирающиеся в глазной нерв.
В области зрительного диска сетчатка лишена воспринимающих клеток, потому что аксоны первого передающего нейрона собираются поверх нее и закрывают от света нижележащие слои клеток. Зона имеет еще одно название – слепое пятно. В двух глазах слепые пятна располагаются несимметрично. Обычно человек не замечает дефектов изображения, потому что головной мозг его подправляет. Обнаружить слепое пятно можно с помощью несложных специальных тестов.
Зрительный нерв образован из тысяч тончайших волокон. Строение каждого волокна аналогично аксону – длинному отростку нервных клеток. Миелиновые оболочки изолируют каждое волокно и ускоряют проведение электрического импульса по нему в 5-10 раз. Функционально глазной нерв разделен на правую и левую половины, по которым импульсы от носовой и височной областей сетчатки передается раздельно.

Многочисленные нервные пряди проходят через внешние оболочки глаза и собираются в компактный пучок. Толщина нерва в глазничной части составляет 4-4,5 миллиметра. Длина глазничной части нерва у взрослого около 25-30 миллиметров, а общая длина может колебаться от 35 до 55 миллиметров. За счет изгиба в области глазницы он не натягивается при движениях глаз. Рыхлая клетчатка жирового тела глазницы фиксирует и дополнительно защищает нерв.
В глазнице до входа в зрительный канал нерв окружают оболочки мозга – твердая, паутинная и мягкая. Оболочки нерва плотно срастаются со склерой и оболочкой глаза с одной стороны. С противоположной стороны они прикрепляются к надкостнице клиновидной кости в месте общего сухожильного кольца у входа в череп. Пространства между оболочками соединяются с аналогичными пространствами в черепе, из-за чего воспаление может легко распространиться вглубь через зрительный канал. Глазной нерв вместе с одноименной артерией покидает глазницу через зрительный канал длиной 5-6 миллиметров и диаметром около 4 миллиметров.
Перекрест (хиазма)
Нерв, пройдя через костный канал клиновидной кости, переходит в особое образование – хиазму, в которой нити перемешиваются и частично перекрещиваются. Длина и ширина хиазмы составляет около 10 миллиметров, толщина обычно не превышает 5 миллиметров. Строение хиазмы очень сложно, оно обеспечивает уникальный защитный механизм при некоторых видах повреждений глаз.
Роль хиазмы долгое время была неизвестна. Благодаря экспериментам В.М. Бехтерева, в конце XIX века стало ясно, что в хиазме нервные волокна частично перекрещиваются. Отходящие от носовой части сетчатки волокна перемещаются на противоположную сторону. Волокна височной части следуют дальше с той же стороны. Частичный перекрест создает интересный эффект. Если хиазму пересечь в переднезаднем направлении, изображение с обеих сторон не исчезает.
Путь к центрам зрения
Зрительный тракт образован теми же нейронами, что лежащий вне черепа глазной нерв. Зрительный тракт начинается в хиазме и заканчивается в подкорковых зрительных центрах промежуточного мозга. Обычно его длина составляет около 50 миллиметров. От перекреста проводящие пути под основанием височных долей проходят к коленчатому телу и таламусу. Нервный пучок передает информацию с сетчатки глаза своей стороны. При повреждении тракта после выхода из хиазмы у больного выпадают поля зрения со стороны нервного пучка.
В первичном центре коленчатого тела с первого нейрона цепи импульс передается на следующий нейрон. От тракта к вспомогательным подкорковым центрам таламуса отходит еще одно ответвление. Непосредственно перед коленчатым телом отходят зрачково-чувствительные и зрачково-двигательные нервы и направляются к таламусу.
Рядом с подкорковыми ядрами таламуса расположены центры слуха, обоняния, равновесия и другие ядра черепных и спинномозговых нервов. Координированная работа этих ядер обеспечивает базовое поведение, например, быструю реакцию на резкие движения. Таламус связан с другими мозговыми структурами, участвует в соматических и висцеральных рефлексах. Имеются сведения, что сигналы, поступающие по зрительным путям с сетчатки глаза, влияют на чередование бодрствования и сна, вегетативную регуляцию внутренних органов, эмоциональное состояние, менструальный цикл, водно-электролитный, липидный и углеводный обмен, продукцию гормона роста, половых гормонов, менструальный цикл.
Зрительные раздражители от первичного зрительного ядра передаются по центральному зрительному пути в полушария. Высший центр зрения у человека расположен в коре внутренней поверхности затылочных долей, шпорной борозды, язычной извилины.
До 90% информации об окружающем мире человек получает с помощью зрения. Оно необходимо для практической деятельности, общения, воспитания, творчества. Поэтому люди должны знать, как устроен зрительный аппарат, как сохранить зрение, когда нужно обращаться к врачу.

Зрительный путь – это система, имеющая сложное строение, в которой воедино объединяются нервные клетки позволяющие человеку видеть.
Рецепторный орган, который мы называем сетчаткой включает в себя фоторецепторные клетки, а именно палочки и колбочки, которые преобразуют свет в электрический импульс. Далее передача нервных импульсов происходит через промежуточные нервные клетки и сначала достигается первичный зрительный центр, за счет которого осуществляется рефлекторный отклик на раздражение светом, а затем проходит дальше. В конце своего пути достигают центральный отдел коры головного мозга, где и осуществляется идентификация нервных импульсов и благодаря сложнейшей работе нервной системы появляется картинка окружающего нас мира. То есть, можно сказать, что путь зрительного нерва – это движение нервного импульса от фоторецепторов (палочек, колбочек) до участка, где расположены нервные клетки в коре головного мозга.
Строение зрительного пути
Начинается путь зрительного анализатора в сетчатке. Первым звеном являются нервные клетки, которые представлены палочками и колбочками, в результате сложного химического процесса преобразуют сигналы света в электрический импульс, который может идентифицировать нервная система. Нервные импульсы следуют далее и достигают второго и третьего звена, которые представлены биполярными и ганглиозными клетками сетчатой оболочки. Аксоны – это длинные отростки собирают всю информацию с поверхности сетчатой оболочки, затем происходит их объединение в количестве около 1 миллиона, что приводит к формированию зрительного нерва.

Расположение аксонов в зрительном нерве имеет строгий порядок. Особое значение имеет папилло-макулярный пучок, который несет сигналы от макулярной области в сетчатой оболочке. Первичной папилло-макулярный пучок располагается в в наружной половине зрительного нерва, но потом происходит его постепенное смещение в центральную часть зрительного нерва.
В черепе зрительный нерв проходит через так специальный (зрительный) канал и располагается над областью турецкого седла, где волокна двух зрительных нервов перекрещиваются, образуя хиазму. В так называемой хиазме происходит частичное перекрещивание нервные волокна, идущие от внутренней половины сетчатки и папилло-макулярного пучка. Проходя на другую половину другого глаза, они объединяются с волокнами, которые несут информацию от наружных половин сетчатой оболочки, что приводит к образованию зрительного тракта.
Двигаясь дальше, зрительный тракт огибает ножки мозга и заканчивается в наружном коленчатом теле задней части таламуса и переднем четверохолмии. Нервные клетки в коленчатом теле осуществляют функции первичного зрительного центра, где происходит первое светоощущение, значительная часть которого нужна для неосознанного рефлекторного отклика, примером которого является поворот головы на световую вспышку.

Кроме этого коленчатое тело имеет группу клеток, которые служат началом зрительной лучистости. Зрительная лучистость передает информацию в кору головного мозга. Участок в коре мозга, который отвечает за зрительные функции, располагается в шпорной борозде затылочной доли мозга. Именно тут и находится зрительный центр, в котором осуществляется окончательное распознавание нервных импульсов.
Методы диагностики, которые применяют при заболеваниях зрительного пути
На зрительный путь могут воздействовать отрицательные внешние и внутренние факторы, что приводит к патологическим изменениям и развитию различных заболеваний. Для того что бы выявить поражение зрительных путей применяются различные методы диагностики.

К методам диагностики относятся :
— Периметрия;
— Визометрия;
— КТ;
— МРТ;
— Электроретинография (ЭРГ);
— Лабильность зрительного нерва;
— Потенциал коры головного мозга.
Симптомы, возникающие при заболеваниях зрительного пути
— Слепота на одном глазу, при сохраненном зрении на другом глазу. Возникает в случае полного поражения зрительного пути с соответствующей стороны.
— Повреждение в центральной части хиазмы способствует развитию битемпоральной гемианопсии.
— Биназальная гемианопсия – возникает в результате повреждения наружной части хиазмы.
— При повреждении зрительного тракта, зрительной лучистости, гемианопсия развивается с разных сторон.
— Если происходит повреждение отделов зрительной лучистости с определенной стороны, наблюдается выпадение некоторых участков полей зрения.
К особенностям повреждения зрительного пути можно отнести полную безболезненность, потому что он не имеет чувствительных окончаний.
Этот сайт использует Akismet для борьбы со спамом. Узнайте как обрабатываются ваши данные комментариев.
Важнейшее место в глазу занимает зрительный нерв. Он имеет сложное строение и серьезное значение для зрительного процесса, выполняет функции передачи нервных импульсов от глаза к мозгу и в обратную сторону. Но из-за врожденных патологий, невротических заболеваний и воспалительных процессов работа нерва ухудшается. Без лечения это приводит к атрофии и потере зрения. Терапию проходят в стационарных условиях под контролем врача-офтальмолога.
- 1 Анатомия и строение нерва
- 2 Функции ЗН
- 3 Поражения: виды
- 4 Причины и симптомы поражения
- 4.1 Воспалительные процессы
- 4.2 Атрофия ЗН
- 5 Методы диагностики
- 6 Лечение патологии
Анатомия и строение нерва
Зрительный нерв (ЗН) складывается из нервных волокон, которые отходят от сетчатки глаза.
Анатомия нерва довольно сложная и занимает много пространств. Нервная система глаза образована из 1 миллиона волокон, но с возрастом их количество уменьшается. Пучок расположен на 3 мм от задней части глаза. Начало находится в диске зрительного нерва (ДЗН), проходит через зрительный канал, а заканчивает свой путь в хиазме. Кровоснабжение органа осуществляется глазничной артерией. Она также нужна для проводимости питательных веществ. Сеть сосудов тоже выходит из глазничного диска. Волокна, которые входят в ДНЗ, плотнее, чем возле сетчатки. Это глазничная часть органа. Диаметр диска в норме составляет около 2 миллиметров, а толщина — 3 мм. Зрительный нерв имеет продолжительность от 34 и до 55 миллиметров.
Пучок имеет S-образное строение, что позволяет ему быть пластичным во время движения глаз. Ветви разделяются на такие отделы: периферический (папилломакулярный пучек) и центральный. Нервные волокна проходят из обоих глаз в черепную оболочку и образуют хиазму возле выхода зрительного нерва. Скопления нейронов расположены в центре органа. В этой части, кроме перекрестка, также находятся зрительные тракты и наружное коленчатое тело, которое состоит из 6 слоев.
Схема нейронов разделяется на 4 основные ветви:
- внутриглазной;
- внутриорбитальный — пространство от зрачка до зрительного канала;
- внутриканальцевый, что создает ход в канале;
- внутричерепной — расположение пространства, что включает влагалище мозга со спинномозговой жидкостью.
Функции ЗН
Основной задачей органа считается передача первичных нервных импульсов из мозга. Он выполняет важные функции, чтобы организм своевременно реагировал на внешние раздражители. Зрительный нерв служит для реакции на угрозы, которая исходит от окружающей среды. Глазной нерв посылает сигналы в мозг и принимает их обратно. Таким образом формируется отображение внешней реальности. Из-за нарушений работы этого органа ухудшаются зрительные способности, появляются галлюцинации и сужаются поля, развивается слабое зрение.
Хиазма представляет собой перекрест зрительных нервов, что образован вследствие их конъюгации в профазе мейоза.
Поражения: виды
Заболевания этого органа разделяют на врожденные аномалии и приобретенные недуги. Так, некоторые люди с рождения страдают от патологии в развитии системы, присутствует ямка в ДНЗ или мегалопопилла. В сознательном возрасте из-за травм может развиваться атрофия ЗН или неврит. Все эти отклонения приводят к полной или частичной потере зрения, а также ухудшению восприятия цвета.
Различают такие нарушения:
- увеличение диаметра ДНЗ (мегалопопилла);
- аплазия;
- гипоплазия;
- неврит;
- атрофия;
- друзы ДНЗ;
- расширение или сужение сосудов.
Причины и симптомы поражения
Наиболее часто встречаются воспалительные заболевания зрительного нерва. Чаще всего врачи диагностируют неврит. Различают папиллярный и ретробульбарный тип заболевания. Первый вид поражает область возле оптического диска, а второй — около перекреста нерва и яблока глаза. Перед глазами возникают белые пятна или вспышки света. Некоторые пациенты жалуются на головную боль. Такая болезнь возникает на фоне ангины, менингита, абсцесса мозга, энцефалита и воспалений сосудистой системы. А также различают псевдоневрит. Особенности заболевания — большая извитость волокон, что отходят от диска на сетчатку. Так, врачи отмечают прохождение волокон мимо сетчатки либо ее перекрытие.
Симптомы неврита включают:
- неожиданное понижение качества зрения;
- спазмы в глазах;
- уменьшение способности проекции света и цветовосприятия;
- отек подоболочечных пространств нерва.
Кроме этого, неврит вызывают:
- бактериальные или вирусные инфекции;
- кариес;
- отит;
- грипп;
- воспаление пазух носа.
Другое опасное отклонение, которое поражает этот глазничный нерв, называется атрофия. Это прогрессирующая патология, которая со временем приводит к полной слепоте. Атрофию вызывают неврит, повреждение лицевой части, вирусные инфекции, гипертония. При этом нервные окончания постепенно отмирают, тем самым развивая слабые зрительные способности. Этот процесс проходит медленно и незаметно для человека, потому мало кто обращается за помощью к врачу. Кроме этого, больные жалуются на головную боль, спазмы в глазах при движении и понижение цветовосприятия.
Выделяют 2 типа атрофии:
- Первичная. Развивается на фоне гипертонической болезни, атеросклероза, ухудшения циркуляции в ЗН.
- Вторичная. Причинами появления становятся опухоли, воспаления сетчатки и самого нерва.
К врожденным патологиям относят удвоение ДНЗ. При обследовании заметно два диска, что образованы волокнами и имеют самостоятельное кровоснабжение. Круг слепого пятна увеличен. Обычно такое поражение зрительного нерва сопровождается врожденной глаукомой. Распространенным заболеванием считается мегалопопилла. Это аномалия, при которой диаметр ДНЗ значительно больше нормы. При осмотре складывается впечатление, что в диске мало сосудов. Заболевание, выраженное такими симптомами, напоминает клиническую картину атрофии ЗН. Но мегалопопилла вызывает незначительное ухудшение зрения. Подоболочечные кровоизлияния говорят о нарушении работы мозга.
Методы диагностики
Чтобы вовремя выявить заболевания, надо раз в год ходить к офтальмологу. Ядра обязательно осматривают с расширенными зрачками. Если появились подозрения на атрофию, то врач делает оптическую когерентную томографию (ОКТ). Иногда проводится топография роговицы. Эта процедура помогает исследовать диск зрительного нерва. А также выявляют снижение периферийного зрения. Чтобы диагностировать неврит, делают исследование качества и полей видимости, проверяют глазные ядра на цветоощущение. После проводят осмотр глазного дна. Это позволяет выявить воспалительные процессы, кровоизлияние и поражение нейронов.
Лечение патологии
При неврите офтальмолог назначает лечение антибиотиками и противовоспалительными лекарствами. Обязательно проводят дезинтоксикацию. Для поддержания здоровья и развития зрительного нерва советуют употреблять витамины группы В и С. Если вовремя не обратиться к врачу за помощью, то клетки аксонов отмирают, что приводит к атрофии.
Нервная система человека выступает своеобразным координатором в нашем организме. Она передаёт команды от мозга мускулатуре, органам, тканям и обрабатывает сигналы, идущие от них. В качестве своеобразного носителя данных используется нервный импульс. Что он собой представляет? С какой скоростью работает? На эти, а также на ряд других вопросов можно будет найти ответ в этой статье.
Чем является нервный импульс?
Исследование строения и работы
Впервые прохождение нервного импульса было продемонстрировано немецкими учеными Э. Герингом и Г. Гельмгольцем на примере лягушки. Тогда же и было установлено, что биоэлектрический сигнал распространяется с указанной ранее скоростью. Вообще, такое является возможным благодаря особенному построению нервных волокон. В некотором роде они напоминают электрический кабель. Так, если проводить параллели с ним, то проводниками являются аксоны, а изоляторами – их миелиновые оболочки (они являют собой мембрану шванновской клетки, которая намотана в несколько слоев). Причем скорость нервного импульса зависит в первую очередь от диаметра волокон. Вторым по важности считается качество электрической изоляции. Кстати, в качестве материала организмом используется липопротеид миелин, который обладает свойствами диэлектрика. При прочих равных условиях, чем больше будет его слой, тем быстрее будут проходить нервные импульсы. Даже на данный момент нельзя сказать, что эта система полноценно исследована. Многое, что относится к нервам и импульсам, ещё остаётся загадкой и предметом исследования.
Особенности строения и функционирования
Где они создаются?
Типы клеток
- Рецепторные (чувствительные). Ими кодируются и превращаются в нервные импульсы все температурные, химические, звуковые, механические и световые раздражители.
- Вставочные (также называются кондукторными или замыкательными). Они служат для того, чтобы перерабатывать и переключать импульсы. Наибольшее их число находится в головном и спинном мозге человека.
- Эффекторные (двигательные). Они получают команды от центральной нервной системы на то, чтобы были совершены определённые действия (при ярком солнце закрыть рукой глаза и так далее).
Каждый нейрон имеет тело клетки и отросток. Путь нервного импульса по телу начинается именно с последнего. Отростки бывают двух типов:
- Дендриты. На них возложена функция восприятия раздражения расположенных на них рецепторов.
- Аксоны. Благодаря им нервные импульсы передаются от клеток к рабочему органу.
Интересный аспект деятельности
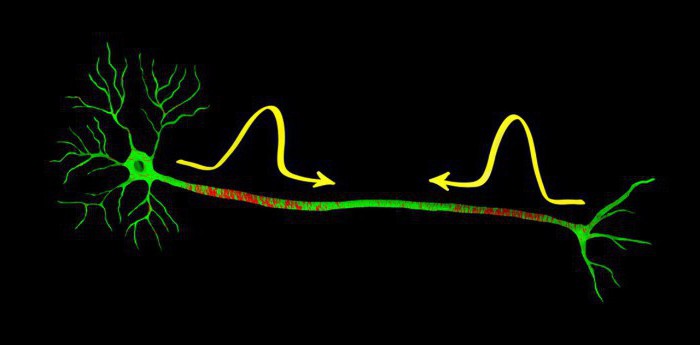
О потенциале действия
Как всё работает в мозгу?
Работа нейромедиаторов
Когда они передают нервные импульсы, то существует несколько вариантов, что произойдёт с ними:
- Они будут диффундированы.
- Подвергнутся химическому расщеплению.
- Вернутся назад в свои пузырьки (это называется обратным захватом).
В конце 20-го века сделали поразительное открытие. Ученые узнали, что лекарства, что влияют на нейромедиаторы (а также их выброс и обратный захват), могут изменять психическое состояние человека коренным образом. Так, к примеру, ряд антидепрессантов вроде "Прозака" блокируют обратный захват серотонина. Есть определённые причины считать, что в болезни Паркинсона виноват дефицит в головном мозге нейромедиатора дофамина.
Если кратко, то они могут работать с тысячами нейромедиаторов, которые посылаются их соседями. Детали относительно обработки и интеграции данного типа импульсов нам почти не известны. Хотя над этим работает много исследовательских групп. На данный момент получилось узнать, что все полученные импульсы интегрируются, а нейрон выносит решение – необходимо ли поддерживать потенциал действия и передавать их дальше. На этом фундаментальном процессе базируется функционирование головного мозга человека. Ну что ж, тогда это неудивительно, что мы не знаем ответа на эту загадку.
Некоторые теоретические особенности
Где же создаются нервные импульсы?
Откуда они начинают свой путь? Ответ на этот вопрос может дать любой студент, который прилежно изучал физиологию возбуждения. Есть четыре варианта:
- Рецепторное окончание дендрита. Если оно есть (что не факт), то возможным является наличие адекватного раздражителя, что создаст сначала генераторный потенциал, а потом уже и нервный импульс. Подобным образом работают болевые рецепторы.
- Мембрана возбуждающего синапса. Как правило, такое возможно только при наличии сильного раздражения или их суммирования.
- Триггерная зона дентрида. В этом случае локальные возбуждающие постсинаптические потенциалы формируются как ответ на раздражитель. Если первый перехват Ранвье миелинизирован, то они на нём суммируются. Благодаря наличию там участка мембраны, которая обладает повышенной чувствительностью, здесь возникает нервный импульс.
- Аксонный холмик. Так называют место, где начинается аксон. Холмик – это наиболее частый создать импульсов на нейроне. Во всех остальных местах, которые рассматривались ранее, их возникновение гораздо менее вероятное. Это происходит из-за того, что здесь мембрана имеет повышенную чувствительность, а также пониженный критический уровень деполяризации. Поэтому, когда начинается суммирование многочисленных возбуждающих постсинаптических потенциалов, то раньше всего на них реагирует холмик.
Пример распространяющегося возбуждения
Вспомните сводки из новостей прошлого лета (также это скоро можно будет услышать опять). Пожар распространяется! При этом деревья и кустарники, которые горят, остаются на своих местах. А вот фронт огня идёт всё дальше от места, где был очаг возгорания. Аналогичным образом работает нервная система.
Часто бывает необходимо успокоить начавшееся возбуждение нервной системы. Но это не так легко сделать, как и в случае с огнем. Для этого совершают искусственное вмешательство в работу нейрона (в лечебных целях) или используют различные физиологические средства. Это можно сравнить с заливанием пожара водой.
Люди с плохим зрением имеют немного возможностей улучшить своё видение. До недавнего времени основной способ коррекции были очки. Потом в обиход вошли линзы. Сейчас много предложений на рынке медицинских услуг - оперативная помощь; чаще всего её применяют при близорукости, дальнозоркости и катаракте. При некоторых других заболеваниях глаз также возможна операция. Но чаще прибегают к лекарственным формам лечения.
Миллионы людей во всем мире страдают от частичной слепоты, вызванной глаукомой, инсультом или черепно-мозговой травмой. В течение многих лет потеря зрения была признана необратимой. Но теперь новое лечение позволяет улучшить зрение и зрение.
Заполнение пустоты неинвазивных предложений в офтальмологической области ведется достаточно активно. Однако, до потребителя этих медицинских услуг они пока что практически не доходят.
Наша бесплатная медицина мало что предлагает, а вот в частном или санаторном секторе можно получить различное аппаратное лечение при миопии, амблиопии, возрастных изменения зрения и глаза, глаукоме, дистрофии сетчатки, атрофии зрительного нерва, парезе, пигментном ретините и прочие.
Существуют различные методы лечения глазных заболеваний с применением физических факторов, стимулирующих работу органа зрения:
- Цветотерапия
- Импульсная
- Лазотерапия
- Магнитотерапия
- Электростимуляция
- Электро или вакуумный массаж зоны глаз
- Ультразвуковое (акустическое) воздействие
- и их одновременные вариации, к примеру, цветоимпульсная или электромагнитная стимуляция.
В этой статье будем разбираться с электрической стимуляцией органа зрения.
Хотя точный механизм действия электрической стимуляция органа зрения ещё не создан научно, но проводимые многочисленные исследования последних лет показывают, что электростимуляция помогает глазам работать как здоровым:
- повторно стимулировать и активировать спящие клетки сетчатки (клетки подобны батареям - когда они теряют энергию, они становятся вялыми и бездействующими),
- повысить способность клеток избавляться от отходов, которые мешают потоку энергии, питательных веществ и коммуникации,
- усилить кровоснабжение района. Увеличивая приток крови к области, клетки и ткани, все еще живущие, могут питаться и обновляться.
В настоящее время существует несколько методов, основанных на потенциале улучшения зрения и мозга и / или поддержания их оптимальной функции через управление внешними импульсами электрического тока различной формы и амплитуд через электроды, расположенные на и / или вокруг глаз.
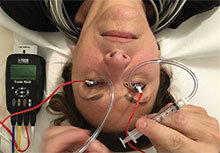
1. Транскорнеальная электростимуляция. Токопроводящая контактная линза располагается на роговице 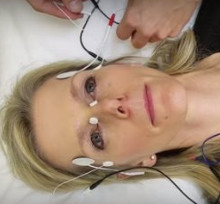
пациента и подключается к электроду, который, в свою очередь, присоединен к генератору электрических сигналов. Величина тока регулируется до тех пор, пока испытуемый не испытает максимально комфортный порог. Стимуляция проходит под постоянным медицинским наблюдением.

2. Трансорбитальная электрическая стимуляция. В этом случае может быть задействовано от одного до нескольких активных электродов стимуляции, расположенных вблизи глазного яблока. Пассивный электрод расположен на запястье.
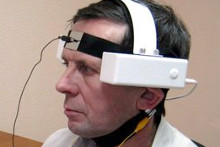
3. Транскраниальная электрическая стимуляция. Электрические сигналы подаются в мозг через электроды размещенные на голове. Этот вид чаще используется для лечения различных неврологических состояний, включая травматическое повреждение головного мозга и диабетическую невропатию.
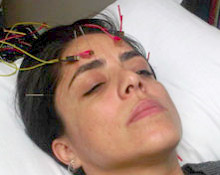
4. Электроакупунктура сочетает в себе традиционное иглоукалывание с низким уровнем электричества (через провода, прикрепленные к иглам), чтобы увеличить стимуляцию ключевых точек акупунктуры вокруг глаз.
Показания к лечению включают различные формы ухудшения зрения, проявляющиеся снижением остроты зрения, различными типами дефектов визуальных полей или их сочетанием. В соответствии с причиной потери зрения следующие заболевания и последствия являются показаниями к лечению:
- Повреждение зрительного нерва, вызванная глаукомой, ишемическим поражением, травмой, опухолью, гидроцефалией, невритом, рассеянным склерозом, невропатией, др..
- Поражение зрительного пути в мозге, а также зрительной коры в затылочных полушариях головного мозга благодаря ишемическому приступу, кровоизлиянию в мозг, травме, опухоли, воспалению.
- Амблиопия (ленивый глаз).
- Косоглазие.
- Заболевания сетчатки: пигментный ретинит, болезнь Штаргардта, возрастная макулодистрофия, дистрофический хориоретинит, ангиопатия или начальная стадия ретинопатии при диабете.
- Геманопия после инсульта, травмы или опухоли головного мозга.
- Близорукость.
Существуют факторы, значительно ограничивающие способность улучшить зрение. Это:
- Слепота или только восприятие света
- Неустранённая причина поражения зрительного нерва при некомпенсированной гидроцефалии или рассеянном склерозе с частыми приступами, вызывающими новый неврит зрительного нерва
- Серьезные морфологические поражения сетчатки
- Визуальные нарушения, вызванные глубокими (тяжелыми) анатомическими поражениями структур головного мозга
- Длительная потеря зрения в сочетании с серьезным ухудшением зрения.
Электростимуляция противопоказана пациентам с кардиостимуляторами или беременным, при наличии острого воспаления, психического заболевания, очень высокого внутриглазного давления. Наличие неврологического расстройства, такого как эпилепсия, требует предварительной консультации с лечащим врачом.
Читайте также:


