Передний межкостный нерв предплечья





По предплечью между головками круглого пронатора в медиальной плоскости проходит передняя ветвь срединного нерва. Нерв проходит от локтя к запястью и вдоль ладони между глубоких сгибателей пальцев и длинным сгибателем большого пальца. Его задача в обеспечении двигательной активности пальцев руки – большого, указательного и среднего. Он отвечает за чувствительность запястья, сгибание мышц предплечья, приведение и отведение кистей.
При сдавливании и травматизации нерва головками круглого пронатора уплотняется апоневроз, фаланги указательного и большого пальцев гипотрофируются. На основе этих характеристик фиксируется синдром переднего межкостного нерва.
Простыми словами, синдром представляет собой повреждение межкостного нерва, которое вызывает слабость при движении первых трех пальцев руки, а также боль в предплечье.
Сдавливание нерва обусловлено компрессией сухожилий и апоневроза мышц. Реже синдром межкостного нерва развивается после перелома лучевых и плечевых костей, когда отломки травмируют нерв.
Главные причины развития синдрома:
неврит плечевого сплетения, при осложнении которого воспаление переходит на проксимальный участок предплечья,
повышение внутрифасциального давления, из-за чего мышцы сгибателя предплечья повреждаются,
проникающая колотая рана,
долгое нахождение руки в неизменном положении. Нерв сдавливается при работе за компьютером, когда кисти статичны,
вывих, перелом локтевого сустава, костей предплечья, супракондилярной части плеча или надмыщелка. Травма вызывает кровоизлияние в глубокую мускулатуру.
Зачастую синдром диагностируется у спортсменов, у которых повышена двигательная активность рук. В эту категорию относят метателей ядра, которые выворачивают руку при замахе.
Реже при осложнении подагрического артрита и ревматоидной болезни сдавливается межкостный нерв.

Первый признак повреждения нерва – боль с внутренней стороны предплечья, в области локтевого сустава и запястья. Обычно болевой синдром незначительный и продолжатся несколько недель. Когда боль стихает, парализуется сгибатель первого пальца, глубокие сгибатели второго и третьего пальцев. Клиническая картина синдрома переднего межкостного нерва становится специфической:
больной не может щелкнуть первым и третьим пальцем, при этом основание фаланги первого пальца сгибается, а концевая фаланга остается неподвижной,
не получается совместить первый и второй пальцы в кольцо, поэтому взять плоский предмет в руку становится затруднительно,
сжать все пальцы в кулак невозможно,
большой, указательный и средний пальцы остаются выпрямленными в одной плоскости,
предплечье покалывает, немеет.
В отличие от синдрома запястного канала при синдроме переднего межкостного нерва поверхностная чувствительность не нарушается.
Выявлением, лечением и предотвращением рецидива защемления нервов занимается невролог. На приеме он проводит незатейливый тест, например, просит больного противопоставить большой палец другим пальцам, сделать прямой угол между первым и вторым пальцами или согнуть указательный палец при прижатой ладони к столу. Синдром подтверждается, если подобные действия невозможны.
Диагноз подтверждается на основе результатов МРТ мягких тканей и электромиографии. Измеряется скорость проведения по нервному волокну, проверяется чувствительность запястья, уточняется иннервация мышцы, выявляется латентность квадратного пронатора.

При сдавливании нерва назначается рассасывающая терапия. Для этого проводится специальный массаж, осуществляется внутритканевая электростимуляция. Сначала прорабатывается шейно-воротниковая зона, затем растираются мышцы предплечья и кисти.
При острой боли в запястный канал вводится блокада. Обычно используется новокаин или дипроспан. Обезболивающее купирует боль, а кортикостероид сужает сосуды. Состояние больного улучшается за 20 минут, а обезболивающий эффект длится около суток. Дополнительно назначаются нестероидные противовоспалительные средства, которые снимают боль и воспаление. НПВС подбираются в виде внутримышечных инъекций, местных мазей или таблеток.
Для нормализации нервной проводимости врач выписывает витамины В. Они восстанавливают нервные узлы, улучшает проходимость нервных волокон.
На момент лечения нельзя нагружать поврежденную конечность. Нельзя брать на руки ребенка, заниматься спортом, делать домашние дела, писать и печатать. Следует соблюдать покой, больше лежать.
Если спустя 8 недель консервативной терапии состояние больного не улучшилось, делают операцию, но хирургическое вмешательство возможно не позднее 12 недели от начала болезни.
Как правило, лечение продолжается в течение месяца-двух, если больной сразу же обратился за медицинской помощью.
Во время восстановления двигательной активности конечности не обойтись без физиотерапии. Воздействие теплом, энергией уменьшает боль, нормализует проводимость нервной ткани. Врач показывает упражнения для растяжки мышц, назначает массаж мягких тканей.
Грязелечение и аппликации озокеритом останавливают разрушение нервных сплетений, а магнитотерапия улучшает кровоснабжение.
После пройденного курса лечения возобновлять физическую активность нужно постепенно. К спортивным тренировкам возвращаются спустя пару месяцев, а работа за компьютером возможна через две недели после терапии, при этом мышцу рекомендуется держать в разных руках.
Сдавление лучевого нерва в области локтевого сустава. Нерв может травмироваться фиброзным краем короткого лучевого разгибателя запястья или между двумя порциями супинаторной мышцы в так называемом супинаторном канале.
В дистальных отделах плеча лучевой нерв разделяется на поверхностную и глубокую ветви. От глубокой ветви после ее развилки с поверхностной отходит суставная веточка к наружному надмыщелку плеча. Невропатия этой суставной веточки в части случаев сопровождается развитием наружного эпикондилита (теннисный локоть). Травмирование лучевого нерва в этой зоне происходит под влиянием усиленной нагрузки мышц. Особенно часто травмируется нерв при повторных форсированных супинациях, экстензиях и лучевом отведении кисти. Указанные мышечные нагрузки характерны для определенного профессионального труда (столяр, слесарь, пианист, дирижер).
При невропатии поверхностной ветви лучевого нерва боль и парестезии (иногда гипалгезии) локализуются на лучевой половине тыльной поверхности кисти и 1 пальца. Сдавления поверхностной (чувствительной) ветви лучевого нерва могут локализоваться на уровне локтевого сустава и верхних отделах предплечья. Кроме того, поверхностная ветвь может сдавливаться на уровне лучезапястного сустава, сопровождаясь парестетической болью в тыльной поверхности 1 пальца руки. Причиной боли в подобных случаях может быть сдавление браслетом, наручниками, операционными рубцами в этой области. Следует подчеркнуть, что даже при полном перерыве поверхности ветви, нарушения чувствительности может не быть, так как лучевой нерв не имеет зоны автономной иннервации.
4) Компрессионная (туннельная) невропатия переднего межкостного нерва. Нерв является чисто двигательным ответвлением срединного нерва и обычно отходит от последнего несколько дистальнее круглого пронатора. Здесь же локализуется и место компрессии. Нерв иннервирует длинный сгибатель большого пальца, часть глубокого сгибателя пальцев, относящуюся к указательному, а иногда и к среднему пальцу, и квадратный пронатор. Невропатия переднего межкостного нерва предплечья может быть следствием его хронической травматизации (чрезмерные усилия при сгибании труб, ношение тяжелых сумок и рюкзаков на плече, длительное пребывание в неудобной позе при написании письма). Нерв может быть сдавлен и при переломе костей предплечья. Основной симптом – парез (затруднение движения) длинного сгибателя большого пальца. Кроме того, возникает парез глубокого сгибателя указательного пальца, а иногда и парез глубокого сгибателя среднего пальца. При этом кисть при сгибании пальцев в кулак имеет характерный вид: дистальные фаланги большого, указательного и среднего пальцев оказываются разогнуты. Специфичный для синдрома переднего межкостного нерва являет положение большого и указательного пальцев при их щипковом захвате: ногтевые фаланги находятся в положении разгибания. Лишь в некоторых случаях при синдроме переднего межкостного нерва отмечается боль в предплечье.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
Клиническая картина более всего характеризуется преимущественно ночными и утренними болезненными онемениями пальцев рук. Чаще онемение локализуется в 1, 2, 3 пальцах, реже — во всех. Редко наблюдается боль в пальцах, кистях, предплечьях, а иногда и в плечах. В части случаев периодическое онемение сменяется постоянным, присоединяется похудание проксимального отдела возвышения 1 пальца. У подавляющего большинства больных поднятие вверх усугубляет симптомы болезни, а опущенное положение рук уменьшает их. Пальпация и перкуссия ствола срединного нерва пораженной руки на уровне лучезапястного сустава вызывает парестезии в пальцах рук. Накапливается все больше данных, что подавляющая часть так называемого синдрома ночных дизестезий рук (синдром Путиема — Шульца, синдром Вартенберга), многие годы остававшегося клинической загадкой, по-видимому, имеет в своей основе сдавление срединного нерва в запястном канале. Это тем более реально, что при запястном синдроме парестезии иногда охватывают все пальцы (а не только первые три); кроме того, боль и парестезии при запястном синдроме, как было упомянуто, могут локализоваться не только в кистях, но и в предплечьях и плечах. Как и при других формах туннельных синдромов верхних конечностей, примерно у 1/з больных с запястным синдромом имеется и шейная боль, типичная для вертеброгенных радикулопатий. Подобная ситуация нередко побуждает к ошибочной трактовке боли и парестезий в кистях как проявлений радикулопатии.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
6) Компрессионная невропатия 1 пальцевого нерва, являющегося ветвью поверхностной ветви лучевого нерва, на уровне основной фаланги 1 пальца или 1 пястной кости, может быть обусловлено хронической травматизацией кольцом ножниц, особенно при резке твердого картона, и проявляется болезненной парестезией тыльной поверхности 1 пальца (cheiralgia paraesthetica).
Клиника плечевого эпикондилоза: боль при сокращении прикреп¬ляющихся мышц и болезненность локальной пальпации. Боли интенсивные, мозжащие, усиливаются при рывковом движении в локте или кисти, особенно при сопротивлении пассивному сгибанию разогнутой кисти или супинации из положения край¬ней пронации. Слабость мышц при эпикондилозе определяется симптомами Томсена (при попытке удержать кисть, сжатую в кулак, в положении тыльного сгибания, она быстро опускается, переходя в положение ладонного сгибания) и Белша (больной одновременно разгибает и супинирует оба предплечья, находя¬щиеся на уровне подбородка в положении сгибания и прона¬ции, при этом на больной стороне разгибание и супинация заметно отстают по сравнению со здоровой стороной).

Рисунок 18. Причина возникновения болей при эпикондилите – отслойка надкостницы от чрезмерного натяжения мышц.
Лечение. Так как между костью и надкостницей располагается жидкая прослойка в виде гематомы и экссудата (толщиной не более 0,3 миллиметра), то ее необходимо удалить, чтобы сомкнуть поверхности кости и надкостницы, и они могли срастаться. Для этого инъекционными иглами покалываются одно или два отверстия в отслоенной надкостнице. После этого врач сильно и долго нажимает двумя большими пальцами руки на болевую поверхность надмыщелка с целью выдавить экссудат наружу (из пространства кости и надкостницы). После удаления гематомы и экссудата из пространства между костью и надкостницей, надкостница касается кости и начинает срастаться с костью.
Молостов Валерий Дмитриевич
ведущий иглотерапевт Белоруссии,
невропатолог, мануальный терапевт,
кандидат медицинских наук,
e-mail: [email protected]
Компартмент-синдром предплечья (КСП) – это состояние, при котором давление внутри закрытого костно-фасциального ложа (футляра, компартмента) повышается до такой степени, что нарушает микроциркуляцию, и это ведет к повреждению тканей. Другими словами, данное состояние можно описать как кровотечение или отек, которые приводят к повышенному давлению в фасциальном футляре и нарушают микроциркуляцию в этом пространстве, и, следовательно, функционирование тканей в этой области, что приводит к их ишемии. Этому могут предшествовать (но не обязательно) перелом или травматическое повреждение предплечья.
Несмотря на редкость, КСП является общепризнанным диагнозом, который может привести к серьезным проблемам, если его не диагностировать и не лечить на ранней стадии.
- Сенсорные нарушения возникают в течение 30 минут.
- Необратимые изменения мышц (например, некроз) — в течение 3-8 часов.
- Необратимые повреждения нервов — в течение 12-24 часов.
Этиология
- Переломы предплечья – включая как диафизарные переломы предплечья, так и переломы дистального отдела лучевой кости (наиболее частые).
- Травмы с размозжением тканей (посттравматический краш-синдром).
- Пенетрирующие повреждения.
- Реперфузионное повреждение.
- Ангиопластика или ангиография.
- Использование внутривенных катетеров.
- Введение запрещенных препаратов.
- Коагулопатии или нарушения свертываемости крови.
- Гематома у пациентов, получавших лечение антикоагулянтами.
- Стягивающая одежда или лонгеты.
- Ожоги.
- Укусы насекомых.
Клинически значимая анатомия
В области предплечья находится четыре футляра: дорсальный, поверхностный ладонный, глубокий ладонный и радиальный.
Задний футляр (иннервируется задним межкостным нервом):
- Разгибатель пальцев.
- Разгибатель мизинца.
- Локтевой разгибатель запястья.
- Длинная мышца, отводящая большой палец (длинный абдуктор).
- Короткий разгибатель большого пальца.
- Длинный разгибатель большого пальца.
- Разгибатель указательного пальца.
Поверхностный ладонный футляр (иннервируется срединным и локтевым нервами):
- Локтевой сгибатель запястья.
- Длинная ладонная мышца.
- Поверхностный сгибатель пальцев.
- Лучевой сгибатель запястья.
- Круглый пронатор.
Глубокий ладонный футляр (иннервируется передним межкостным нервом):
- Глубокий сгибатель пальцев кисти.
- Длинный сгибатель большого пальца.
- Квадратный пронатор.
Футляр радиальной группы предплечья или мобильный тампон (иннервируется поверхностной ветвью лучевого нерва):
- Плечелучевая мышца.
- Длинный и короткий лучевые разгибатели запястья.
Более глубокая мускулатура предплечья в большей степени подвержена ишемическим и компрессионным повреждениям из-за фасциальных границ, препятствующих расширению этих мышц.
Лучевая и локтевая кости связаны очень тугой межкостной мембраной. Тут же по направлению к ладонной поверхности предплечья от этой мембраны располагается длинный сгибатель большого пальца и глубокий сгибатель пальцев кисти. Это наиболее часто повреждаемые мышцы на поздней стадии КСП.
Поверхностные мышцы-сгибатели предплечья (поверхностный сгибатель пальцев руки, локтевой сгибатель запястья и лучевой сгибатель запястья) также склонны к ишемическим повреждениям, но эта склонность менее выражена из-за их более поверхностного расположения и менее жесткой поверхностной фасции.
На тыльной (дорсальной) стороне предплечья находятся разгибатели пальцев и запястья, которые могут быть повреждены при КСП, но это случается не так часто, как в случае с футляром глубоких сгибателей.
Наконец, футляр радиальной группы предплечья, состоящий из плечелучевой мышцы и лучевых разгибателей запястья, также может повреждаться при КСП. Контрактура футляра радиальной группы встречается нечасто.
Срединный нерв травмируется при КСП наиболее часто из-за своего более глубокого расположения, а также при наличии ишемической контрактуры Volkmann, поскольку оказывается заключенным в фиброзную ткань. В средней части предплечья срединный нерв пролегает между глубоким и поверхностным ладонным футлярами предплечья. Кроме того, передний межкостный нерв проходит по дну глубокого ладонного футляра. Передний межкостный нерв обеспечивает двигательную иннервацию глубоких сгибателей (глубокий сгибатель пальцев и длинный сгибатель большого пальца кисти). Таким образом компартмент-синдром, затрагивающий глубокий ладонный футляр, может оказывать двойное разрушающее воздействие.
Локтевой нерв также может повреждаться вследствие КСП, особенно если это приводит к сильным ишемическим контрактурам. В средней части предплечья он ограничен поверхностным сгибателем пальцев, локтевым сгибателем запястья и глубоким сгибателем пальцев. Несмотря на то, что локтевой нерв проходит более поверхностно, по сравнению со срединным нервом, он может серьезно пострадать при компартмент-синдроме предплечья.
Лучевой нерв проходит по дну футляра радиальной группы, а задний межкостный нерв находится на дне заднего футляра. Положение лучевого нерва и заднего межкостного нерва делает их менее склонными к ишемическому повреждению, однако они могут повреждаться при КСП, особенно, если он достаточно выражен и вовлекает тыльную сторону предплечья или футляр радиальной группы.
Клиническая картина
У пациентов обычно наблюдается отечность предплечья, они жалуются на боль и трудности при движении рукой и запястьем, особенно при пассивных движениях. Эти симптомы могут также сопровождаться парестезией в руке (в зависимости от клинического течения болезни). Отличительными признаками компартмент-синдрома являются: боль, несоразмерная характеру и степени повреждения, бледность кожи, парестезия, паралич и отсутствие пульса. Несоразмерная боль и боль при пассивном растяжении пальцев считаются первичными и наиболее специфическими признаками компартмент-синдрома у пациентов, находящихся в сознании.
Клиническая картина в соответствии с футлярами предплечья:
- Боль при пассивном сгибании пальца (пястно-фаланговые суставы).
- Выпрямленное положение пальцев.
- Слабая чувствительность в области пястно-фаланговых суставов.
- Минимальный сенсорный дефицит.
- Боль при пассивном разгибании пальцев/запястья.
- Болезненность ладонной поверхности предплечья.
- Согнутое положение пальцев.
- Слабость при сгибании пальцев/запястья.
- Снижение чувствительности в зонах иннервации срединного и локтевого нервов.
Футляр радиальной группы:
- Боль при пассивном сгибании запястья/разгибании локтя.
- Слабость при разгибании запястья.
- Уменьшение чувствительности в зоне иннервации поверхностной ветви лучевого нерва.
Диагностика
Диагноз КСП обычно ставится после клинического осмотра и измерения давления в футлярах.
Клиническими отличительными признаками являются: несоразмерная боль, бледность, парестезия, паралич и отсутствие пульса. Шестой симптом – боль при пассивном растяжении – теперь также включен как один из специфических признаков. Несоразмерная боль и боль при пассивном растяжении пальцев считаются первичными и наиболее чувствительными признаками КСП. Напротив, отсутствие пульса – это симптом поздней стадии или даже терминальной стадии, следовательно компартмент-синдром может некоторое время присутствовать при наличии пульса.
Лечение при компартмент-синдроме предплечья
- Адекватная декомпрессия (фасциотомия) предплечья требует высвобождения заднего и ладонного футляров, при этом дистальное высвобождение ладонного футляра лучше осуществлять из запястного канала, а проксимальное — через апоневроз двуглавой мышцы плеча.
- Фасциотомические раны должны осматриваться и перевязываться каждые 48-72 часа.
Роль физиотерапии при лечении данного состояния жизненно важна (протокол RICE), особенно в послеоперационном периоде (кистевая терапия). Физический терапевт может использовать методы, которые облегчат боль, улучшат амплитуду движений, силу пораженных мышц и функциональную активность верхней конечности.

Передний межкостный нерв предплечья составляет ветвь срединного нерва, отклоняется от него на расстояние до 8 см дистальнее наружного надмыщелка плечевой кости и располагается между головками круглого пронатора. Он отвечает за передачу импульса сгибателям пальцев и квадрантному пронатору. Суставы запястья являются его чувствительной иннервацией. Синдром переднего межкостного нерва возникает по причине его зажатия сухожилием круглого пронатора или вследствие травмы локтевого сустава.
- Симптомы синдрома переднего межкостного нерва
- Консервативное лечение синдрома переднего межкостного нерва
- Хирургическое лечение синдрома переднего межкостного нерва
- Реабилитация после синдрома переднего межкостного нерва
- Комплекс упражнений при синдроме переднего межкостного нерва
Симптомы синдрома переднего межкостного нерва

В качестве инструментальных методов диагностики используются электромиография и МРТ.
Консервативное лечение синдрома переднего межкостного нерва

Дополнительно назначается иглотерапия, теплые аппликации, прогревания, изотермическая миорелаксация и массаж.
Хирургическое лечение синдрома переднего межкостного нерва
Хирургическое лечение синдрома переднего межкостного нерва осуществляется нейрохирургом. При остром течении заболевания и при выраженной компрессии нерва требуется операция по его освобождению. Иногда возникает необходимость в проведении пластики нерва.

Реабилитация после синдрома переднего межкостного нерва
Когда будет достигнуто уменьшение интенсивности болевого синдрома, врач назначит лечебный массаж для расслабления мышц. Массажные движения значительно улучшают лимфоток, способствуют снятию напряжения в мышцах и восстановлению подвижности кисти. Наибольшей эффективности массажа можно добиться при сочетании его с комплексом лечебной гимнастики. Занятия ЛФК при синдроме переднего межкостного нерва рекомендуется выполнять только под руководством реабилитолога.

Комплекс упражнений при синдроме переднего межкостного нерва
- Упражнения для локтевого сустава при синдроме переднего межкостного нерва
- Упражнения для лучезапястного сустава при синдроме переднего межкостного нерва
При синдроме переднего межкостного нерва следует питаться продуктами, богатыми витаминами группы В. Дополнительно врач назначит комплекс витаминов в качестве вспомогательной терапии. В абсолютном большинстве случаев медикаментозное лечение позволяет быстро добиться выздоровления.
Электромиография (ЭМГ) и Электронейромиография (ЭНМГ)
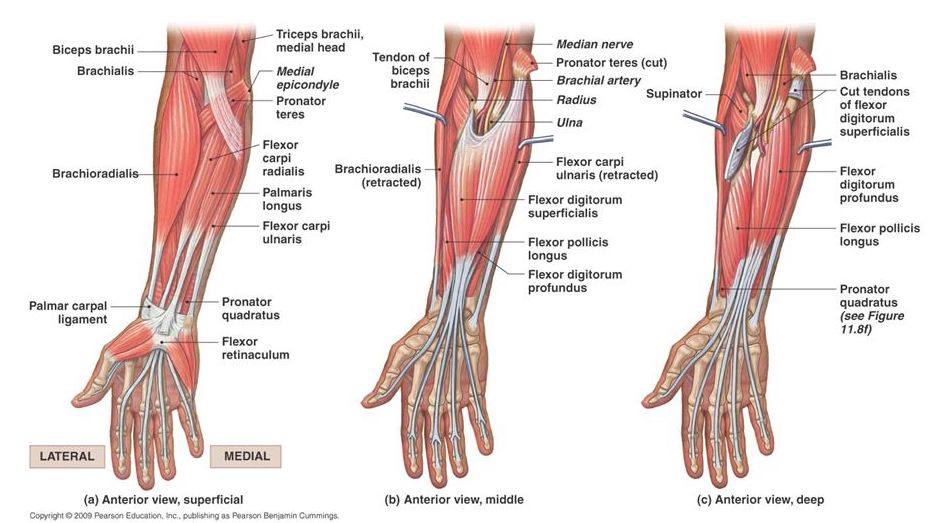
Срединный нерв (n. medianus) берет свое начало с сегментов C6, C7, C8 и Th1 . Далее следует в верхнем и частично среднем стволах плечевого сплетения, затем в латеральном и медиальном пучках. После нерв ложится в биципитальную борозду (sulcus bicipitalis medialis) по медиальной поверхности плеча и идет вместе с локтевым (n. ulnaris) и медиальным кожным нервом предплечья (n. cutaneus antebrachii medialis) . На уровне нижней трети плеча срединный нерв отходит от локтевого несколько кпереди, по медиальному краю длинной головки бицепса (m. biceps brachii, caput longum) . В области локтевой ямки волокна нерва ложатся под апоневроз бицепса и направляются к срединной линии предплечья. Далее, двигаясь по срединной линии, проходит между головками круглого пронатора (m. pronator teres) , где иннервирует его. На уровне круглого пронатора от срединного нерва отходит ветвь – передний межкостный нерв (n. interosseus anterior) и следует под глубоким сгибателем пальцев. Эта ветвь иннервирует квадратный пронатор (m. pronator quadratus) , часть глубокого сгибателя пальцев (m. flexor digitorum profundus) , длинную ладоннуя мышцу (m. palmaris longus), а также длинный сгибатель большого пальца (m. flexor pollicis longus) . В толще глубокого сгибателя пальцев располагаются соединительные ветви с локтевым нервом (rr. communicantes cum nervo ulnari) . Могут встречатся и другие соединительные ветви: в верхней трети плеча – с кожно-мышечным нервом, в области кисти с поверхностными ветвями лучевого и локтевого нервов. На уровне нижней трети предплечья, до запястного канала, от срединного нерва также отходит кожная ладонная ветвь (r. cutaneus palmaris n. mediani) . Эта ветвь ложится на возвышение большого пальца (thenar), где дает сенсорную иннервацию наружных поверхностей Thenar и большого пальца.
В области запястья срединный нерв проходит через запястный (карпальный) канал (canalis carpalis). После выхода из канала нерв ложится по внутренней поверхности Thenar, а в области медиапальмарной точки его ствол делится на кожные ветви – пальцевые нервы (nn. digitales) , возвратная ветвь (r. recurens) , которые дают сенсорную иннервацию внутренней поверхности I пальца, ладонной поверхности II и III пальцев и наружной поверхность IV пальца. Мышечные ветви иннервируют I и II червеобразные мышцы (mm. lumbricales I, II) , а также мышцы Thenar – m. abductor pollicis brevis , m. flexor pollicis brevis, caput superficiale , а также m. opponens pollicis .
Мышченая иннервация:
- Нижняя треть предплечья:
- Сгибатель большого пальца (m. flexor pollicis longus)
- Квадратный пронатор (m. pronator quadratus)
- Верхняя и средняя трети предпдечья:
- Круглый пронатор (m. pronator teres)
- Поверхностный сгибатель пальцев (m. flexor digitorum superficialis)
- Лучевой сгибатель кисти (m. flexor carpi radialis)
- Лучевая часть глубокого сгибателя пальцев (m. flexor digitorum profundus, pars radialis)
- Длинная ладонная мышца (m. palmaris longus)
- Кисть:
- I и II Червеоб разные мышцы (mm. lumbricales I, II)
- Короткая мышца отводящая большой палец кисти (m. abductor pollicis brevis)
- Короткий сгибатель пальцев, поверхностная головка (m. flexor pollicis brevis, caput superficiale)
- Мышца противопоставляющая большой палец (m. opponens pollicis)
Чувствительная иннервация:
Мышечно-кожный нерв берет начало от латерального пучка, отдает свои ветви плечеклювовидной, двуглавой и плечевой мышцам. Отдав ветви локтевому суставу, нерв спускается как латеральный кожный. Он иннервирует часть кожи предплечья.
Срединный нерв образуется путем слияния двух корешков из латерального и медиального пучков на передней поверхности подмышечной артерии. Первые ветви нерв отдает локтевому суставу, затем, опускаясь ниже, — передним мышцам предплечья. На ладони подладонным апоневрозом срединный нерв делится на конечные ветви, которые иннервируют мышцы большого пальца, кроме мышцы, приводящей большой палец кисти. Срединный нерв иннервирует также суставы запястья, первые четыре пальца и часть червеобразных мышц, кожу тыльной и ладонной поверхности.
Локтевой нерв начинается от медиального пучка плечевого сплетения, идет вместе с плечевой артерией по внутренней поверхности плеча, где ветвей не дает, затем огибает медиальный надмыщелок плечевой кости и переходит на предплечье, где в одноименной борозде идет вместе с локтевой артерией. На предплечье он иннервирует локтевой сгибатель кисти и часть глубокого сгибателя пальцев. В нижней трети предплечья локтевой нерв делится на тыльную и ладонную ветви, которые затем переходят на кисть. На кисти ветви локтевого нерва иннервируют мышцу, приводящую большой палец, все межкостные мышцы, две червеобразные мышцы, мышцы мизинца, кожу ладонной поверхности на уровне V пальца и локтевого края IV пальца, кожу тыльной поверхности на уровне V, IV и локтевой стороны III пальцев.
Медиальный кожный нерв плеча выходит из медиального пучка, отдает ветви коже плеча, сопровождает плечевую артерию, соединяется в подмышечной ямке с латеральной ветвью II, а иной раз и III межреберных нервов.
Медиальный кожный нерв предплечья также является ветвью медиального пучка, иннервирует кожу предплечья.
Лучевой нерв берет начало от заднего пучка плечевого сплетения, является самым толстым нервом. На плече в плечемышечном канале проходит между плечевой костью и головками трехглавой мышцы, отдает мышечные ветви к этой мышце и кожные — к задней поверхности плеча и предплечья. В латеральной борозде локтевой ямки делится на глубокую и поверхностную ветви. Глубокая ветвь иннервирует все мышцы задней поверхности предплечья (разгибатели), а поверхностная идет в борозде вместе с лучевой артерией, переходит на тыл кисти, где иннервирует кожу 2 1/2 пальца, начиная от большого.
Передние ветви грудных спинномозговых нервов (ThI– ThXII), 12 пар, идут в межреберных промежутках и называются межреберными нервами. Исключение составляет передняя ветвь XII грудного нерва, которая проходит под XII ребром и называется подреберным нервом. Межреберные нервы идут в межреберных промежутках между внутренней и наружной межреберными мышцами и не образуют сплетений. Шесть верхних межреберных нервов с двух сторон доходят до грудины, а пять нижних реберных нервов и подреберный нерв продолжаются на переднюю стенку живота.
Передние ветви иннервируют собственные мышцы груди, участвуют в иннервации мышц передней стенки брюшной полости и отдают передние и боковые кожные ветви, иннервируя кожу груди и живота.

Рис. 18. Нервы плеча, предплечья и кисти: А — нервы плеча: 1 — медиальный кожный нерв плеча и медиальный кожный нерв предплечья, 2 — срединный нерв; 3 — плечевая артерия; 4 — локтевой нерв; 5 — двуглавая мышца плеча (дистальный конец), 6 — лучевой нерв; 7 — плечевая мышца; 8 — мышечно-кожный нерв; 9 — двуглавая мышца плеча (проксимальный конец); Б — нервы предплечья и кисти: 1 — срединный нерв; 2 — круглый пронатор (пересечен); 3 — локтевой нерв; 4 — глубокий сгибатель пальцев; 5 — передний межкостный нерв; 6 — тыльная ветвь локтевого нерва; 7 — глубокая ветвь локтевого нерва; 8 — поверхностная ветвь локтевого нерва; 9 — квадратный пронатор (пересечен); 10 — поверхностная ветвь лучевого нерва; 11 — плечелучевая мышца (пересечена); 12 — лучевой нерв
Читайте также:


