Поражение цнс при гипоксии плода и асфиксии новорожденных
Гипоксически-ишемическое поражение центральной нервной системы перинатального генеза – это очень частый диагноз, с которым обращаются родители со своими детьми. 75-85% заболеваний нервной системы у детей своими истоками уходят в ранние сроки внутриутробного развития или проблемы в родах. Внутриматочная гипоксия и гипоксия в родах обуславливают нарушения маточно-плацентарного кровообращения, что может сопровождаться недостатком кислорода у плода. Гипоксические нарушения у детей часто связаны с функциональным дисбалансом, ограничением кровотока и движения ликвора. Остеопатия нормализует движения в теле и способствует питанию мозга, исправлению негативных послествий перенесенной гипоксии.
Гипоксия и асфиксия, происходящие в родах и в период новорожденности, не проходят бесследно и могут оказать негативное воздействие на развивающийся мозг. Исходом может стать значительная потеря нейронов, дистрофические изменения нервных клеток в коре головного мозга и в подкорковых структурах и желудочках головного мозга.
В клинической картине могут быть такие симптомы:
- снижение или отсутствие сосательного рефлекса
- поражение нервной системы
- срыгивания
- детский церебральный паралич
- пирамидная недостаточность
- гидроцефалия
При дефиците кислорода нарушается ауторегуляция мозгового кровообращения, изменяется проницаемость нейронов, нарушается обмен веществ в нервных клетках, скапливаются вредные аминокислоты и свободные радикалы. В результате токсических действий этих веществ наступает гибель нейронов, возникает запрограммированная смерть нервных клеток. С учетом прогрессирования деформации нейронов, клинические симптомы могут проявиться позже, через несколько лет. Это говорит о том, что дети после перенесенной гипоксии должны наблюдаться неврологом и остеопатом.

Диагностика гипоксии
Дети с диагнозом перинатальное постгипоксическое поражение ЦНС наблюдаются неврологом в течение 2 лет. По истечении этого срока диагноз снимается, либо меняется на более сложный (ДЦП, гидроцефалия и тд).
- УЗИ головного мозга показывает анатомию нервной системы
- электроэнцефалограмма (ЭЭГ) характеризует функцию нейронов
- допплерография сосудов головного мозга характеризует функции сосудов мозга, с какой скоростью и симметричностью они работают и насколько качественно доставляют кислород мозгу.
- МРТ крайне редко делается детям в первые 2 года, так как требуется наркоз для проведения этого исследования.
- Кисты (появляются уже после 10-14 дня после гипоксии).
- Деформация извилин и борозд головного мозга.
- Перивентрикулярная лейкомаляция – некроз клеток мозга вокруг желудочков мозга, является в плане прогноза крайне неприятным симптомом, часто заканчивается гидроцефалией и ДЦП.
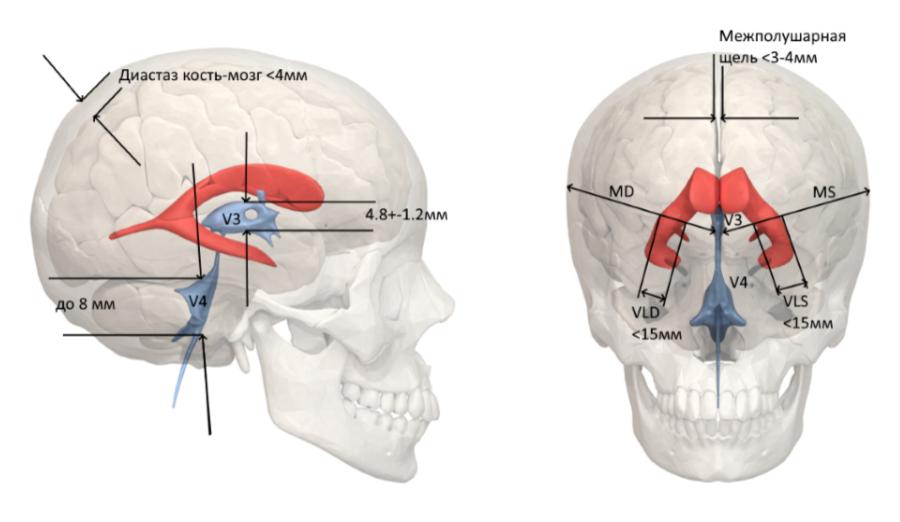
- Увеличение размеров желудочков мозга, межполушарной щели и других ликворосодержащих пространств.
Периодичность проведения исследований у детей, перенесших гипоксию, 1 раз в 3 месяца до года и 1 раз в 6 мес. на втором году жизни.
Оценка по шкале Апгар не единственный критерий перенесенной гипоксии. Например, у плода, в ответ на недостаток кислорода, открывается сфинктер прямой кишки и меконий выходит в околоплодные воды, из-за чего они становятся зелеными. О кислородном голодании может свидетельствовать также состояние плаценты (преждевременное старение, аномалия развития сосудов, и т.д.). Иногда такие дети рождаются с высокой оценкой по шкале Апгар, но гипоксия все-таки имела место.
Мозг детей в первые 2 года жизни очень пластичный и с удовольствием принимает все методы лечения, быстро откликается и выдаёт прекрасные результаты. В последнее время остеопатическое лечение занимает заслуженное место в программе лечения детей, перенесших гипоксию.
Последствия гипоксии
Ранее мы рассматривали причины и диагностику постгипоксических состояний и договорились о том, что дети, родившиеся с оценкой 7 баллов по Апгар и ниже, рассматриваются как перенесшие гипоксию. К этой группе также относятся дети, имевшие обвитие пуповиной, недоношенные дети и т.д.
Крайне важно регулярно проводить осмотры таких детей в динамике в определенные возрастные периоды: 1 мес., 3 мес., 6 мес., 9 мес., 1 год. Целью осмотра и наблюдения является профилактика и уменьшение хронических заболеваний и снижение степени отдаленных последствий. Около 83% детей, перенесших гипоксию, имеют поражения ЦНС в различных проявлениях и сочетаниях.
- острый период до 1 мес.
- восстановительный период с 2 мес. до 2 лет
- исход заболевания — после 2 лет.
- Синдром повышенной нервно-рефлекторной возбудимости.
- Ребенок очень беспокойный, негативный к осмотру, отмечаются нарушения сна, нарушения мышечного тонуса и т.д.
- Гипертензионно-гидроцефальный синдром.
- Из-за увеличения количества жидкости в пространствах головного мозга повышается внутричерепное давление. Характеризуется быстрым темпом прироста окружности головы, большим родничком, беспокойным поведением, частыми срыгиваниями.
- Вегето-висцеральный синдром.
- Нарушение функций ЖКТ, частые срыгивания, частый стул или запоры, вздутие живота. Нарушение регуляции тонуса сосудов, которое проявляется как неравномерность окраски кожи (мраморность). Нарушение ритма дыхания и сердечных сокращений.
- Синдром угнетения ЦНС.
- Снижение двигательной активности, снижение тонуса мышц, ослабление рефлексов сосания и глотания.
- Пирамидный синдром.
Выражается гипертнусом икроножных мышц, тугоподвижностью в голеностопных суставах, хождением на цыпочках, задержкой темпов речевого развития, а также двигательного.
При наличии данных симптомов не стоит дожидаться планового осмотра, лучше сразу обратиться к неврологу и остеопату для ранней диагностики и лечения.
Лечение гипоксии
Постгипоксическое поражение ЦНС требует этапного лечения после проведения реанимационных мероприятий (если они были необходимы) начинается восстановительный период, применяется:
- ЛФК
- массаж
- физиотерапевтическое лечение
- медикаментозная терапия (ноотропные препараты, сосудистые препараты, витамины)
- гидрокинезотерапия (плавание)
- все активнее применяются такие методы, как бобат-терапия, войта-терапия, которые особенно полезны для детей с нарушением мышечного тонуса
- остеопатия.
Остеопатическое лечение гипоксии в родах
Остеопатическое лечение по праву занимает одно из ведущих мест в реабилитации детей, перенесших гипоксию. Балансировка костей черепа позволяет снять напряжение с твердой мозговой оболочки и с полушарий головного мозга, тем самым обеспечивая максимально полноценное функционирование ЦНС.
Остеопатические методики позволяют осуществить дренаж венозных синусов, в результате чего налаживается резорбция ликвора и нормализуется внутричерепное давление. Освобождение шейного отдела позвоночника, устранение кривошеи способствует адекватному кровоснабжению головного мозга.
Раннее проведение остеопатического лечения на первом году жизни позволяет детям не только не отставать в развитии от своих сверстников, но иногда даже развиваться с опережением. Очень важно проводить это лечение с первых месяцев жизни, так как это поможет избавиться от отдаленных клинических патологических симптомов. Сеансы остеопатии детям проводятся начиная с первого месяца жизни. Остеопатическое лечение, создавая оптимальное функционирование ЦНС останавливает процесс постгипоксических изменений в нейронах, тем самым как-бы перепрограммирует мозг на полноценное развитие.
Не нужно бояться гипоксии, нужно предпринять весь комплекс мер для реабилитации после неё. Тем более, что современная медицина даёт нам множество инструментов для этого.
Преимущества лечения последствий гипоксии родов в нашем медицинском центре Неонатус Санус

Мы умеем и любим работать с маленькими детьми!
В нашей клинике работают опытные врачи-остеопаты, неврологи. Каждому малышу уделяется много внимания, чтобы понять ребенка, точно оценить его состояние, дать рекомендации родителям и при необходимости провести эффективное остеопатическое лечение.
В нашем центре вы можете получить лучшее обследование, лечение и рекомендации от ведущих специалистов Санкт-Петербурга.
Стоимость лечения кривошеи в Санкт-Петербурге
| Программа ведения детей первого года жизни (Подробнее) | 25000 руб. |
| Лечение детей до 18 лет | 4500 руб. |
| Лечение детей до 18 лет главным врачом | 6000 руб. |
| Консультация врача остеопата | 2500 руб. |
| Консультация главного врача | 4000 руб. |
Клинический пример лечения последствий гипоксии в нашем остеопатическом центре
Отзыв наших пациентов о лечении гипоксии
Катюша родилась от первой беременности на сроке 40 недель. Состояние после рождения было тяжелым за счёт асфиксии. Оценка по шкале Апгар 1/4 балла. Через 3 часа в связи с дыхательной недостаточностью и судорогами была переведена на реанимационное отделение. Проводилась искусственная вентиляция легких, гипотермия мозга.
Результатом тяжелой гипоксии мозга явился диагноз: Детский Церебральный Паралич, правосторонний спастический гемипарез. В возрасте 1 года 6 месяцев она впервые появилась в нашем центре. Основной жалобой была задержка двигательного развития, ходьба самостоятельная появилась только в 1год и 4 месяца. При ходьбе испытывала большие проблемы в связи с высоким гипертонусом мышц по всей правой стороне, отмечалось косоглазие и беспокойное поведение.
После проведённого лечения у девочки практически нормализовался мышечный тонус, походка максимально приблизилась к физиологической, у девочки прекрасное речевое развитие, она с удовольствием ходит в детский сад и общается со сверстниками.
Благодарим родителей за предоставленный видеоматериал.
Гипоксия плода - комплекс изменений в его организме под влиянием недостаточного снабжения кислородом тканей и органов или неадекватной утилизации ими кислорода.
Классификация.
1. От длительности течения:
а) хроническая гипоксия плода - развивается при недостаточном снабжении плода кислородом в течении длительного периода, осложненном течении беременности и в основном связана с морфофункциональными изменениями в плаценте.
б) подострая гипоксия - обычно развивается за 1-2 дня до родов и характеризуется снижением адаптационных возможностей плода.
в) острая гипоксия - как правило возникает в родах, реже во время беременности.
2. По интенсивности:
а) функциональная (легкая форма) - имеют место лишь гемодинамические нарушения.
б) метаболическая - более глубокая гипоксия с нарушением всех видов обмена, но нарушения метаболизма обратимы.
в) деструктивная (тяжелая форма) - наступают необратимые измененения на уровне клеток.
3. В зависимости от механизма развития:
гипоксическая- является следствием нарушения доставки кислорода в маточно-плацентарный кровоток
трансплацентарная - результат маточно-плацентарной или фетоплацентарной недостаточности и нарушения газообменной функции плаценты.
анемическая, в т.ч. гемолитическая и постгеморрагическая
гипоксия - в результате снижения сродства фетального гемоглобина к кислороду
гипоксия, развивающаяся как следствие низкого сердечного выброса при аномалиях развития сердца и крупных сосудов, тяжелых нарушениях сердечного ритма, сниженной сократимости миокарда.
гипоксия в результате повышенного сосудистого сопротивления, в т.ч. из-за изменения реологических свойств крови.
г) смешанная форма - это сочетание двух и более патогенетических форм кислородной недостаточности у плода.
Этиология и патогенез.
Факторы, способствующие развитию гипоксии:
1-я группа: экстрагенитальные заболевания матери; синдром сдавления нижней полой вены; анемия; отравления; интоксикации; кровопотеря; шок различной этиологии; осложнения беременности и родов, при которых отмечается недостаток кислорода и избыток углекислого газа в организме матери
2-я группа (наиболее обширная): ее составляют нарушения плодово-плацентарного кровотока - гестоз, перенашивание беременности, угрожающие преждевременные роды, аномально расположенная плацента, преждевременная отслойка плаценты, инфаркты плаценты, аномалии родовой деятельности, патология пуповины
3-я группа - заболевания плода: гемолитическая болезнь; анемия; гипотензия; инфицирование; ВПР; длительное сдавление головки во время родов.
Основным патогенетическим фактором является кислородная недостаточность, что обуславливает развитие ацидоза. Изменяются многие параметры гомеостаза. На ранних этапах как проявление компенсаторных реакций организма происходит активация функций большинства систем. В дальнейшем наступает их угнетение, а в более позднем периоде - деструктивные процессы. В начальных стадиях наблюдается универсальная компенсаторно-защитная реакция. Под влиянием дефицита кислорода происходит активация функции мозгового и коркового слоев надпочечников, выработка большого количества катехоламинов и др. вазоактивиых веществ, которые вызывают тахикардию и повышение тонуса периферических сосудов в органах, не имеющих жизненно важного значения. Вследствие тахикардии, централизации и перераспределения кровотока увеличиваются минутный объем сердца, кровообращение в мозге, сердце, надпочечниках, плаценте и уменьшается - в легких, почках, кишечнике, селезенке, коже, в результате чего в этих органах развивается ишемия. На фоне ишемии возможно раскрытие анального сфинктера и выход мекония в околоплодные воды.
Длительная и тяжелая гипоксия, наоборот, приводит к резкому угнетению функции надпочечников, сопровождающемуся снижением уровня кортизола и катехоламинов в крови. Угнетение гормональной регуляции приводит к угнетению жизненно важных органов, угнетению частоты сердечных сокращений, снижению АД, венозным застоям, скоплением крови в системе воротной вены.
Последствия гипоксии прежде всего проявляются в головном мозге, где отек и микрокровоизлияния вызывают нарушение функции центров регуляции - дыхательного и сердечно-сосудистого в первую очередь. При повышении внутричерепного давления при физиологических родах эти изменения могут быть фоном развития кровоизлияний, в т.ч. массивных с развитием церебральных параличей.
Клиническая картина выражена скудно. При гипоксии плода наблюдается изменения двигательной активности, которые проявляются беспокойным поведением плода вначале, а затем ослаблением движений плода (снижение до 3 в течение 1 часа и менее служит показателем внутриутробного страдания плода)
Диагностика:
1. Аускультация с оценкой ЧСС плода.
2. Определение высоты стояния дна матки: при гипоксии наблюдается ЗВУР и отставание роста матки.
3. Оценка двигательной активности плода.
4. Исследование околоплодных вод; наличие мекония, повышение уровня ферментов подтверждает наличие гипоксии.
5. УЗИ – определяются задержка роста, толщина и площадь плаценты, дыхательные движения плода, сердечная деятельность
6. Эхокардиограмма – при гипоксии наблюдается нарушение проводимости, расщепление тонов.
9. Определение напряжения О2 и СО2, уровня лактата, КОС в крови матери, околоплодных водах и у плода, уровня ХГ, ПЛ и эстриола.
Принципы лечения:
1. Расширение маточно-плацентарных сосудов
2. Расслабление мускулатуры матки
3. Нормализация реокоагуляционных свойств крови
4. Активация метаболизма плаценты и миометрия
1. Ингаляции кислорода: вдыхание беременной 40-60 % кислородно-воздушной смеси в количестве 4-5 л/мин в течении 30-60 мин 1-2 раза в день
2. Кислородный коктейль или кислородная пена: 150-200 мл в течение 5-10 мин и более за 1,5 часа до еды или через 2 часа после еды.
3. ГБО для лечения гипоксии матери и плода.
4. Эстрогены - влияют на обменные процессы в эндометрии, увеличивают проницаемость плаценты, увеличивают переход глюкозы и питательных веществ к плоду.
5. Токолитики (b-адреномиметики) для нормализации маточно-плацентарного кровотока и активации метаболизма: гинипрал, бриканил в/в на растворе глюкозы по 0,5 мг длительно
6. Дезагреганты для улучшения реокоагуляционных свойств крови: трентал, низкомолекулярные декстраны и антикоагулянты: гепарин по 20000 ЕД/сут п/кожно или в/в
7. Препараты, влияющие на метаболизм: АТФ, кокарбоксилаза, фолиевая кислота, метионин, витамин С
8. Мембраностабилизаторы (обязательно при лечении хронической гипоксии): эссенциале-форте или липостабил по 2 капсулы 3 раза в день или в/в по 5 мл и антиоксиданты : витамин Е по 600 мг/сут, аскорбиновая кислота по 600 мг/сут, глутаминовая кислота по 0,3 г/сут
9. Для ускорения созревания сурфактанта дексаметазон 4 раза в день в течение 2-3 суток, разовая доза 2 мг, суточная- 8 мг, курсовая 16-24 мг.
В родах терапию изменяют в зависимости от акушерской ситуации, выбирая быстродействующие эффективный препараты (глюкоза, увлажненный кислород, эуфиллин, кокорбоксилаза, сигетин, аскорбиновая кислота), введение которых предшествует оперативному родоразрешению (КС, акушерские щипцы, извлечение плода за тазовый конец, вакуум-экстракция, перинео- или эпизиотомия).
Профилактика. Гипоксии плода и асфиксии новорожденного должна основываться на ранней дородовой диагностике и состоять из следующих компонентов:
1. Своевременная госпитализация беременной из группы риска развития гипоксии плода
2. Проведение интенсивной терапии акушерской и экстрагенитальной патологии беременных
3. Выбор адекватных методов родоразрешения
4. Комплексная терапия гипоксии плода, включающая коррекцию расстройств гемодинамики, микроциркуляции, нарушений метаболизма, функции фетоплацентарного комплекса
В процессе родов лечение и профилактика гипоксии плода, асфиксии новорожденного обязательны в следующих случаях: а) слабость родовой деятельности и длительный безводный период при несвоевременном излитии вод; б) перенашивание беременности; в) гестозы (длительнотекущие или тяжелые формы); г) тазовое предлежание плода; д) изосерологическая несовместимость крови матери и плода.
December 2016
| S | M | T | W | T | F | S |
|---|---|---|---|---|---|---|
| 1 | 2 | 3 | ||||
| 4 | 5 | 6 | 7 | 8 | 9 | 10 |
| 11 | 12 | 13 | 14 | 15 | 16 | 17 |
| 18 | 19 | 20 | 21 | 22 | 23 | 24 |
| 25 | 26 | 27 | 28 | 29 | 30 | 31 |
- :)
- bash
- hand made
- nasa
- private
- todo
- Кривче
- Лосяч
- Монастирок
- Скала Подільська
- Україна
- арттерапія
- аудіокниги
- будівництво
- букинистика
- букіністика
- бібліотеки
- вагітність
- валяння
- виплати
- вишивка
- вода
- годування
- дача
- дизайн
- дисер
- дитяча кімната
- дитячі книги
- дозвілля
- домашнє господарство
- діафільми
- діти
- дітям
- здоров'я
- иллюстрации
- картинки
- книги
- книги про вишивку
- козаки
- консервація
- кулінарія
- кухня
- кіно
- люблю
- лівша
- меблі
- менеджмент
- мистецтво
- одяг
- організація
- площадка
- подорожі
- прививки
- проект
- психологія
- пісні
- ремонт
- ретро
- рецепти
- роди
- свердловини
- серфінг
- систематизація
- скан
- скрап
- слінг
- соціальні мережі
- соціологія
- сушарка
- теорія графів
- трави
- фестивалі
- фото
- фретка
- хоббі
- хрущовка
- церква
- цікаво
- чтиво
- ювелірка
- ігри
- ідеї
- ілюстратори
- ілюстраціїї
- інтер'єр
- інтернет
Внутриутробная гипоксия плода и асфиксия новорожденного относятся к самой распространенной перинатальной патологии (21-45% в структуре всей перинатальной патологии).
Термин перинатальный обозначает период внутриутробного развития с 28 недель беременности, период родов и 7 дней после рождения ребенка (период новорожденности).
Внутриутробная гипоксия плода - патологическое состояние, связанное с кислородной недостаточностью во время беременности и в родах. Она обусловлена уменьшением или прекращением поступления в организм кислорода и накоплением в крови недоокисленных продуктов обмена веществ. Гипоксия приводит к расстройствам окислительно-восстановительных реакций в организме плода, в результате чего развивается ацидоз, при котором ткани перестают усваивать кислород. Накопление углекислоты вызывает раздражение дыхательного центра. Плод начинает дышать через открытую голосовую щель и аспирирует околоплодные воды, слизь, кровь.
Причинами являются многие виды акушерской патологии, различные экстрагенитальные заболевания, нарушения функции плаценты, патология пуповины и самого плода.
Причины гипоксии плода и асфиксии новорожденного можно разделить на 4 группы:
1 группа – заболевания матери.
· Кровопотеря при акушерских кровотечениях (при отслойке плаценты, предлежании плаценты, разрыве матки); заболевания крови (анемия, лейкоз и т.п.).
· Шоковые состояния любого происхождения.
· Заболевания сердечно-сосудистой системы (врожденые и приобретеные пороки сердца с нарушением гемодинамики).
· Заболевания дыхательной системы с нарушением газообмена (бронхиальная астма, пневмонии).
· Любые интоксикации.
2 группа – патология маточно-плацентарного и пуповинного кровотока.
· Патология пуповины ( узлы пуповины, обвитие пуповины вокруг конечностей, выпадение пуповины, прижатие пуповины в процессе родов при тазовом предлежании).
· Кровотечения (при отслойке плаценты, при предлежании плаценты, разрыв сосудов при оболочечном прикреплении пуповины).
· Нарушение плацентарного кровообращения в связи с дистрофическими изменения сосудов (при гестозе, при переношенной беременности).
· Аномалии родовой деятельности (очень затяжные или быстрые роды, дискоординация родовой деятельности).
3 группа – причины, связанные с плодом.
· Генетические болезни новорожденных.
· Гемолитическая болезнь новорожденного.
· Врождённые пороки сердечно-сосудистой системы.
· Внутриутробная инфекция.
· Внутричерепная травма плода.
4 группа.
· частичная или полная закупорка дыхательных путей (характерна только для асфиксии новорожденных).
Симптомы, течение.
Различают угрожающую гипоксию плода, т. е. когда симптомов ее еще нет, но налицо неблагоприятная акушерская ситуация (переношенная беременность, затяжные роды, аномалии родовой деятельности и др.), при которой внутриутробная асфиксия возникает очень часто.
Начавшаяся гипоксия характеризуется тахикардией плода (частота сердечных сокращений 160 в 1 мин. и более), затем сменяющейся брадикардией (частота сердечных сокращений 100 в 1 мин и менее), появлением глухих сердечных тонов и аритмии. Возможно появление мекония в околоплодных водах. В начальных стадиях отмечается учащение и усиление движений плода, при дальнейшем развитии гипоксии - замедление и урежение движений.
Из дополнительных методов исследования применяют электро- и фонокардиографию, амниоскопию и исследование кислотно-щелочного состояния крови плода. Проводится нестрессовый тест плода – определение реакции сердцебиения плода на собственные шевеления (в норме сердцебиение учащается на 10-12 ударов в минуту - если плод реакции не дает, можно думать о гипоксии).
Лечение состоит в ликвидации причины гипоксии и лечении непосредственно гипоксии и её проявлений (медикаментозная патогенетическая терапия и скорейшее родоразрешение).
Проводится кислородотерапия, гипербарическая оксигенация (можно даже вести роды в камере ГБО).
Применяются препараты, направленные на улучшение плацентарного кровообращения (сосудорасширяющие средства, эстрогены, токолитики); средства, повышающие устойчивость плода к кислородной недостаточности (антигипоксанты); препараты, направленные на усиление обменных процессов у плода; средства для борьбы с ацидозом.
Методы родоразрешения зависят от состояния организма матери. Если родоразрешение через естественные родовые пути по ряду причин невозможно (особенно при сочетании внутриутробной гипоксии с другими осложнениями), то в интересах плода прибегают к операции кесарева сечения.
Оценку состояния новорожденного, в том числе и родившегося в состоянии асфиксии, производят по шкале Апгар в первую минуту после рождения ребенка.
Шкала Апгар основана на учете состояния новорожденного по 5 важнейшим клиническим признакам: сердечному ритму, дыхательной активности, мышечному тонусу, рефлекторной возбудимости и цвету кожи. Каждый признак оценивается по трехбалльной системе. Идеальная оценка – 10 баллов, норма - 8-10 баллов.
Асфиксия новорожденного - синдром, характеризующийся отсутствием дыхания или отдельными нерегулярными неэффективными дыхательными движениями, при наличии сердечной деятельности. Современное название асфиксии новорожденных - депрессия новорожденного (термин ВОЗ). Различают среднюю (6-5 баллов по шкале Апгар) и тяжелую (4-1 бала) степени асфиксии.
Основные принципы лечения асфиксии новорожденных:
· восстановление самостоятельного адекватного дыхания и устранение гипоксии: восстановление проходимости дыхательных путей, согревание ребенка, ИВЛ (искусственная вентиляция лёгких) с подачей кислорода;
· ликвидация нарушений центральной и периферической гемодинамики;
· коррекция метаболический нарушений;
· коррекция энергетического баланса.
Профилактика внутриутробной гипоксии плода и асфиксии новорожденного основана на своевременном и эффективном лечении заболеваний и осложнений беременности, рациональном ведении родов.
Факторы, способствующие развитию гипоксии очень многочисленны. Это, во-первых, заболевания матери (сердечно-сосудистые, легочные, анемия, интоксикация и др.), во-вторых, нарушения плодово-плацентарного кровотока (гестоз, перенашивание, угроза преждевременных родов, патология плаценты и пуповины, аномалии родовой деятельности). К гипоксии приводят и заболевания плода: гемолитическая болезнь, анемия, инфицирование, врожденные пороки развития, длительное сдавление головки во время родов.
Механизмы развития гипоксии также многочисленны: нарушение доставки кислорода к матке, ухудшение обменных функций плаценты, недостаток гемоглобина в организме матери, сердечно-сосудистая недостаточность, нарушения кровотока.
Организм плода обладает выраженными компенсаторными способностями, за счет увеличения частоты сердечных сокращений до 150 - 160 уд/мин, большой кислородной емкостью крови плода, особым строением гемоглобина плода, а также особенностями кровообращения и обмена веществ у плода.
Уменьшение насыщения крови кислородом приводит к изменению процессов обмена веществ у плода. В начале за счет компенсаторных возможностей все органы и системы плода начинают работать с большей активностью, но затем наступает их угнетение, что при усугублении течения заболевания может привести к необратимым изменениям.
Незначительная гипоксия обычно не сказывается на здоровье будущего ребенка. Тяжелая гипоксия сопровождается ишемией и некрозами в различных органах, что приводит к необратимым последствиям.
Самостоятельно заподозрить гипоксию плода можно, наблюдая за изменениями двигательной активности плода. В начальной стадии отмечается беспокойное поведение плода, учащение и усиление шевелений. При длительной или прогрессирующей гипоксии происходит ослабление движений плода. Уменьшение шевелений плода до 3 в течение 1 часа является признаком страдания плода и поводом для срочной консультации врача и проведения дополнительного обследования: КТГ (кардиотокография) и допплерометрия, исследование околоплодных вод и др.
Кардиотокография (КТГ) и допплерометрия являются наиболее точными и информативными методами оценки состояния плода. В родах основным критерием гипоксии плода является нарушение его сердечной деятельности, поэтому в родах широко используется кардиомониторное наблюдение за состоянием плода. Одним из признаков гипоксии плода является окрашивание околоплодных вод меконием (первородный стул) - воды становятся зелеными. Данный признак имеет значение только при головном предлежании плода.
Для беременных с хронической внутриутробной гипоксией плода важен покой. Постельный режим способствует улучшению кровоснабжения матки. Лечение хронической гипоксии плода комплексное. Важно лечение основного заболевания, которое привело к развитию гипоксии. Также проводится терапия, направленная на улучшение снабжения плода кислородом, нормализацию процессов обмена. При отсутствии эффекта от комплексной терапии, ухудшении состояния плода при сроке беременности более 28 недель решается вопрос об экстренном родоразрешении путем операции кесарева сечения.
Можно я немного вклинюсь, про профилактику психологических последствий обвития? Просто часто приходилось с этими самыми последствиями сталкиваться у взрослых людей на тренингах телесно-ориентирова нной терапии (особенно, типа "второе рождение").
В общем, судя по реакциям взрослых людей, дети во время родов переживают обвитие (по крайней мере, с асфиксией) очень тяжело. При попытке "пройти" через процесс родов еще раз у них часто случаются истерики с приступами удушья.
Кстати, берегите своих детишек от легочных и бронхиальных заболеваний, так как в этой области образуется много зажимов. Хорошо было бы даже лет с 5-6 начать заниматься дыхательными упражнениями, плаванием (можно подводным).
Очень важно дать понять таким детям, что он НУЖЕН вам и миру, но при этом не "задушить" его заботой - гиперопеку они переносят очень плохо.
Надеюсь, никого не напугала
Posted on Apr. 2nd, 2008 at 04:32 pm | Link | Leave a comment | Share | Flag
Читайте также:


