Поражение нервных корешков и сплетений неуточненное
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2013
Общая информация
Поражение периферических нервов – заболевание, характеризующееся симптомами выпадения двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов (Кайшибаев С.К. 2004).
Название протокола: Поражение нервных корешков и сплетений
Код (-ы) МКБ-10:
G58 – Другие мононевропатии
Сокращения, используемые в протоколе:
Дата разработки протокола: апрель 2013 года.
Категория пациентов: пациенты с поражением нервных корешков и сплетений. 7
Пользователи протокола: неврологи, ВОП, рабилитологи


Классификация
Клиническая классификация
Основана на анатомическом принципе – в зависимости от того, на какие нервные образования оказывается действие фактора. Различают: радикулит, ганглионит, плексит, неврит, нейромиозит, полиневрит. В клинической практике принято деление на невриты и невралгии.
Невриты – заболевания, проявляющиеся симптомами выпадения двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Невралгии – явления раздражения в периферическом чувствительном нейроне, характеризующиеся, в основном, приступами болей по ходу того или иного нерва при отсутствии объективных симптомов выпадения.
Поражения нервных корешков, узлов, сплетений
1. Менингорадикулиты, радикулиты (шейные, грудные, пояснично- крестцовые).
2. Раликулоганглиониты, ганглиониты (спинальные симптоматические), трунциты.
3. Плекситы.
4. Травмы сплетений.
4.1. Шейного.
4.2. Верхнего плечевого (паралич Эрба-Дюшенна).
4.3. Нижнего плечевого ( паралич Дежерин- Клюмпке).
4.4. Плечевого (тотального).
4.5. Пояснично- крестцового (частичного или тотального).
Множественные поражения корешков, нервов
1. Инфекционно- аллергические полирадикулоневриты (Гийена- Баре и др.).
2. Инфекционные полиневриты.
3. Полиневропатии.
3.1. Токсические.
3.1.1.При хронических бытовых и производственных интоксикациях (алкогольные, свинцовые, хлорофосные и др.).
3.1.2. При токсикоинфекциях (дифтерия, ботулизм).
3.1.3. Медикаментозные.
3.1.4. Бластоматозные: при раке лѐгких, желудка и др.
3.2. Аллергические (вакцинальные, сывороточные, медикаментозные и др.).
3.3. Дисметаболические: при дефиците витаминов, при эндокринных заболеваниях - сахарном диабете и др., при заболеваниях печени, почек и др.
3.4. Дисциркуляторные - при узелковом периартрите, ревматических и других васкулитах.
3.5. Идиопатические и наследственные формы.
Поражения отдельных спинномозговых нервов
1. Травматические. На верхних конечностях: лучевого, локтевого, срединного, мышечно-кожного и других нервов. На нижних конечностях: бедренного, седалищного, малоберцового, большеберцового и других нервов.
2. Компрессионно-ишемические мононевропатии). На верхних конечностях. Синдромы запястного канала (поражение срединного нерва в области кисти). Синдром канала Гийена (поражение локтевого нерва в области кисти). Синдром кубитального канала (поражение локтевого нерва в локтевой области). Поражение лучевого или срединного нервов в локтевой области, поражение надлопаточного, подмьшечного нервов.
3. На нижних конечностях: синдром тарзального канала, малоберцового нерва, бокового кожного нерва бедра (ущемление под пупартовой связкой - перестетическая мералгия Рота - Бернгардта).
4. Воспалительные (мононевриты).
Диагностика
Основные и дополнительные диагностические мероприятия
Диагностические мероприятия до плановой госпитализации:
- ОАК
- ОАМ
- ЭКГ
- Кал на яйца глист
- АЛТ, АСТ
Основные диагностические мероприятия в стационаре:
- ОАК
- ОАМ
- Сахар крови
- ЭКГ
Дополнительные диагностические мероприятия:
- Электромиография
Диагностические критерии
Жалобы и анамнез:
- боль;
- нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение на уровне нерва. Мононеврит. Возникает остро. Жалобы на нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение множественное на уровне дистальных отделов. Полинейропатия. Возникает не остро, в течение некоторого времени. Жалобы на нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение на уровне сплетения. Возникает не остро, в течение нескольких дней. Жалобы на нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение на уровне ганглия. Возникает под остро, в течение нескольких дней. Жалобы на нарушение чувствительных и вегетативно-трофических функций (высыпания по типу герпеса)
Поражение на уровне корешка. Возникает не остро, в течение нескольких дней Жалобы на нарушение двигательных, чувствительных и рефлекторных функций в зоне иннервации пораженных нервов.
Физикальное обследование: двигательных, чувствительных, рефлекторных и вегетативно-трофических
Лабораторные исследования: не характерны
Инструментальные исследования:
- электромиография – нарушение проводимости нервного импульса по двигательным и чувствительным волокнам
Показания для консультации специалистов: нейрохирурга.
Дифференциальный диагноз
Лечение
Цели лечения:
- устранение болевого синдрома
- восстановление утраченных функций.
Тактика лечения
Немедикаментозная терапия:
- ограничение физической нагрузки;
- ношение корсета не более 2 часов в день,
- физиотерапия
- массаж, ЛФК, ИРТ
Медикаментозная герапия:
- Противовоспалительная терапия
- Противоотечная терапия
- Вазоактивные препараты
- Нейропротекторы
- Антихоинэстеразные препараты
- Аналгетики
Другне виды лечения:
- При выраженном болевом синдроме показано проведение лечебных медикаментозных блокад, которые по спектру действия могут быть анальгезирующие, миорелаксирующие, ангиоспазмолитические, трофостимулирующие, рассасывающие, деструктивные (этанол- прокаиновые). Анальгезирующая блокада проводится анестетиками (лидокаин 1%-2% - 20-10 мл, Прокаин 0,5% 5-10 мл), кортикостероидами (гидрокортизон 50-75 мг).
Хирургическое вмешательство:
- Показания и вид вмешательства определяется нейрохирургом
Профилактические мероприятия:
- ЛФК
Дальнейшее ведение:
- Наблюдение ВОП по месту жительства
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- отсутствие болевого синдрома
- увеличение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов
- восстановление трудоспособности
Госпитализация
Показания для госпитализации
Показания для экстренной госпитализации: выраженный болевой синдром, нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов, явления миелопатии, осложнения.
Показания для плановой госпитализации: неэффективность амбулаторного лечения; обследование для уточнения причины (объемный процесс, остро протекающие миелиты).
Информация
Указание на отсутствие конфликта интересов: отсутствует.
Рецензент: Баймуханов Р.М. – кандидат медицинских наук, доцент кафедры неврологии, нейрохирургии Карагандинского государственного медицинского университета, врач высшей категории
G50.0 Невралгия тройничного нерва
G50.1 Атипичная лицевая боль
G50.8 Другие поражения тройничного нерва
G50.9 Поражение тройничного нерва неуточненное
G51.0 Паралич Белла
G51.1 Воспаление узла коленца лицевого нерва
G51.2 Синдром Россолимо-Мелькерссона
G51.3 Клонический гемифациальный спазм
G51.4 Лицевая миокимия
G51.8 Другие поражения лицевого нерва
G51.9 Поражение лицевого нерва неуточненное
G53.0 *Невралгия после опоясывающего лишая
G54.0 Поражения плечевого сплетения
G54.1 Поражения пояснично-крестцового сплетения
G54.2 Поражения шейных корешков, не классифицированные в других рубриках
G54.3 Поражения грудных корешков, не классифицированные в других рубриках
G54.4 Поражения пояснично-крестцовых корешков, не классифицированные в других рубриках
G54.5 Невралгическая амиотрофия
G54.6 Синдром фантома конечности с болью
G54.7 Синдром фантома конечности без боли
G54.8 Другие поражения нервных корешков и сплетений
G54.9 Поражение нервных корешков и сплетений неуточненное
G56.0 Синдром запястного канала
G56.1 Другие поражения срединного нерва
G56.2 Поражение локтевого нерва
G56.3 Поражение лучевого нерва
G56.8 Другие мононевропатии верхней конечности
G56.9 Мононевропатия верхней конечности неуточненная
G57.0 Поражение седалищного нерва
G57.1 Мералгия парестетическая
G57.2 Поражение бедренного нерва
G57.3 Поражение бокового подколенного нерва
G57.4 Поражение срединного подколенного нерва
G57.5 Синдром предплюсневого канала
G57.6 Поражение подошвенного нерва
G57.8 Другие мононевралгии нижней конечности
G57.9 Мононевропатия нижней конечности неуточненная
G58.0 Межреберная невропатия
G58.7 Множественный мононеврит
G58.8 Другие уточненные виды мононевропатии
G58.9 Мононевропатия неуточненная
Лабораторная диагностика (ОБЯЗАТЕЛЬНАЯ)
- Общий анализ крови (2)
- Глюкоза крови (1)
- Общий белок (1)
- Креатинин крови (1)
- Анализ мочи общий (2)
- АЛТ (1)
- ACT (1)
- Билирубин крови (1)
- RW (1)
- Анализ крови на ВИЧ (1)
- HBs-антиген (1)
Инструментальная диагностика (ОБЯЗАТЕЛЬНАЯ)
- ЭКГ (1)
- ЭЭГ (1)
- Rg-графия придаточных пазух носа (1)
- Rg-графия позвоночника (1)
- Rg-графия органов грудной клетки (1)
- Rg-графия сустава (1)
Инструментальная диагностика (ДОПОЛНИТЕЛЬНАЯ)
- Электромиография
Консультация специалистов (ОБЯЗАТЕЛЬНЫЕ)
- Физиотерапевта (1)
- ЛОР (1)
- Стоматолога (1)
- Терапевта (1)
- Психотерапевта (1)
- Медицинского психолога (1)
Медикаментозное лечение
- Нестероидные потивовоспалительные средства
- Глюкокортикоиды
- Спазмолитики
- Антихолинэстеразные средства
- Седативные средства
- Витамины
Физические и активные методы лечения(ОБЯЗАТЕЛЬНЫЕ)
- ЛФК
- Лазеротетрапия
- Психотерапия
Физические и активные методы лечения(ДОПОЛНИТЕЛЬНЫЕ)
- Мануальная терапия
- Иглорефлексотерапия
(Радикулопатии)
, MDCM, Weill Cornell Medical College
Last full review/revision July 2018 by Michael Rubin, MDCM
- 3D модель (0)
- Аудио (0)
- Боковые панели (0)
- Видео (0)
- Изображения (1)
- Клинический калькулятор (0)
- Лабораторное исследование (0)
- Таблица (1)
Поражения нервных корешков (радикулопатии) вызваны острым или хроническим сдавлением нервных корешков внутри позвоночного канала или рядом с ним (см. рисунок Спинномозговые нервы [Spinal nerve]).
Этиология
Наиболее распространенной причиной является
Изменения костей, вызванные РА или остеоартритом, особенно в шейных и поясничных областях, могут также вызывать компрессию отдельных нервных корешков.
Реже к множественной мозаичной корешковой дисфункции приводит карциноматозный менингит. Изредка объемные образования спинного мозга (например, эпидуральные абсцессы и опухоли, спинальные менингиомы, нейрофибромы) могут проявляться корешковыми симптомами, а не типичными симптомами дисфункции спинного мозга
Вследствие ишемии нервных корешков возможна радикулопатия при диабете с болями в грудной клетке или в конечностях.
Поражение нервных корешков бывает при микобактериальных (например, при туберкулезе), грибковых (например, гистоплазмоз) и спирохетозных (например, болезнь Лайма, сифилис) инфекциях. Опоясывающий лишай обычно вызывает развитие болезненной радикулопатии с потерей чувствительности по дерматомному типу и характерной сыпью, но он может вызвать моторную радикулопатию с сегментарной слабостью и выпадением рефлексов. Вызванный цитамегаловирусом полирадикулит является осложнением СПИДА.
Клинические проявления
Радикулопатии, как правило, вызывают характерные корешковые болевые синдромы и сегментарные неврологические расстройства, соответствующие уровню пораженного корешка спинного мозга (см. таблицу Симптомы распространенных радикулопатий по уровням расположения пораженного корешка спинного мозга [Symptoms of Common Radiculopathies by Cord Level]). Мышцы, иннервируемые пораженным корешком, становятся слабыми и атрофируются; в них возможны фасцикуляции. Поражение чувствительных нервных корешков вызывает нарушение чувствительности по дерматомам. Соответствующие сегментарные глубокие сухожильные рефлексы могут быть ослабленными или отсутствовать. В зоне иннервации пораженного корешка могут наблюдаться внезапные боли как при прохождении электрического тока.
Боль в нижней области шеи и трапециевидной мышце с парестезией нижней области шеи и верхнего плечевого пояса
Боль в шее, плече и дорсальном отделе предплечья с парестезией и онемением, затрагивающим тыльную поверхность руки.
Слабость дельтовидной мышцы, бицепса и мышц-вращателей плечевого пояса
Боль в области трапециевидной мышцы и плече, часто иррадиирует в большой палец кисти; там же парестезии и нарушение чувствительности
Снижение биципитапьного и плечелучевого рефлексов
Боль, парестезия и онемение в области плеча и подмышечной впадины, иррадиирует в средний палец
Снижение триципитального рефлекса
Любой грудной сегмент
Опоясывающие дизестезии в области грудной клетки ( например, Т4 – сосок, Т10 – пупок)
Боль, онемение и парестезия в передней средней части бедра и в колене со слабостью четырехглавой мышцы, и ослабленный коленный рефлекс
Боль, онемение и парестезии в области средней части голени и голеностопного сустава
Слабость четырехглавой мышцы, голеностопного сустава и ослабленный коленный рефлекс
Боль в ягодицах, задней боковой поверхности бедра, икрах и стопе
Отвислая стопа со слабостью передней и задней большеберцовых и малоберцовой мышц.
Потеря чувствительности на передней и боковой поверхности нижней части голени и на предплюсне.
Боль по задней поверхности ноги и ягодицы
Слабость медиальной головки икроножной мышцы с нарушением подошвенного сгибания
Выпадение ахиллова рефлекса
Потеря чувствительности на боковой поверхности икры и стопы
Боль усиливается при движениях, приводящих к давлению на корешок через субарахноидальное пространство (например, при движении позвоночника, кашле, чихании, пробе Вальсальвы).
Поражение конского хвоста, вовлекающее множество поясничных и крестцовых корешков, вызывает корешковые симптомы в обеих ногах, может приводить к нарушению сексуальной функции и работы сфинктеров.
Признаки компрессии спинного мозга включают в себя следующие:
Уровень нарушения чувствительности (резкое изменение чувствительности ниже уровня компрессии)
Вялый пара- или тетрапарез
Изменение рефлексов ниже уровня компрессии
Гипорефлексия в начальных стадиях, потом гиперрефлексия
Диагностика
В некоторых случаях – нейрофизиологическое исследование
При корешковых симптомах необходимо выполнить КТ или МРТ пораженной области. Миелография необходима только в том случае, когда нет возможности выполнить МРТ (например, у пациента имплантирован водитель ритма или имеются другие металлические инородные тела), а данные КТ не позволяют уточнить диагноз. Область исследования определяют в соответствии с клиническими признаками; если уровень поражения неясен, следует провести нейрофизиологические исследования для уточнения уровня поражения корешка, но они не помогут выявить причину.
Если при нейровизуализации не выявлено структурной патологии, то для исключения инфекционной или воспалительной причины необходимо выполнить анализ ликвора, а для выявления диабета – исследование глюкозы в крови натощак.
Лечение
Лечение причины заболевания и боли
Проводится лечение специфических причин заболевания нервных корешков.
При острой боли назначают анальгетики (например, ацетаминофен, НПВС, иногда опиоиды). НПВС предпочтительны при воспалительных поражениях. Дополнительный эффект могут оказать миорелаксанты, седативные препараты и средства для местного применения. Если симптомы не облегчаются с помощью неопиоидных анальгетиков, то можно назначить кортикостероиды системно или в виде эпидуральной инъекции; однако обезболивание, как правило, умеренное и временное. Может проводиться лечение метилпреднизолоном, начиная с 24 мг перорально раз в сутки с постепенной отменой препарата в течение 6 дней, снижая дозу на 4 мг/сут.
Лечение хронической боли может быть затруднительным; ацетаминофен и НПВС оказывают неполный эффект, при этом длительное применение НПВС связано с существенным риском. Опиоиды чреваты высоким риском развития зависимости. Помощь в уменьшении выраженности боли могут оказать трициклические антидепрессанты, противосудорожные препараты, физиотерапия и консультация у психиатра. У небольшого количества пациентов помогает альтернативное лечение (например, чрескожная электрическая стимуляция нервов, мануальная терапия, акупунктура, фитотерапия), которое может назначаться при неэффективности других методов лечения.
Ключевые моменты
Предполагают повреждение нервного корешка у пациентов, которые имеют сегментарные расстройства, такие как сенсорные аномалии с дерматологическим распределением (например, боль, парестезии) и/или двигательные нарушения (такие как слабость, атрофия, фасцикуляции, гипорефлексия) на уровне выхода нервного корешка.
При наличии у пациента уровня снижения чувствительности, двустороннего вялого пареза и/или дисфункции сфинктеров следует предположить наличие сдавления спинного мозга.
При подозрении на радикулопатию необходимо выполнить КТ или МРТ.
Для лечения острой боли следует применять анальгетики или, в ряде случаев, кортикостероиды, для лечения хронической боли – анальгетики и другие препараты и методы лечения.
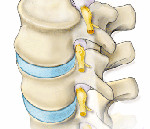
Корешковый синдром — симптомокомплекс, формирующийся в результате различных по своей этиологии поражений спинального корешка и проявляющийся симптомами раздражения (боль, мышечное напряжение, анталгическая поза, парестезии) и выпадения (парезы, снижение чувствительности, мышечные гипотрофии, гипорефлексия, трофические расстройства). Диагностируется корешковый синдром клинически, его причина устанавливается по результатам рентгенографии, КТ или МРТ позвоночника. Лечение чаще консервативное, по показаниям проводится хирургическое устранение фактора компрессии корешка.
МКБ-10
- Причины
- Симптомы
- Симптомы поражения отдельных корешков
- Диагностика
- Лечение корешкового синдрома
- Прогноз
- Цены на лечение
Общие сведения

Причины
С двух сторон от позвоночного столба человека отходит 31 пара спинномозговых нервов, которые берут свое начало в спинальных корешках. Каждый спинальный (спинномозговой) корешок образован выходящими из спинного мозга задней (сенсорной) и передней (моторной) ветвью. Из позвоночного канала он выходит через межпозвоночное отверстие. Это наиболее узкое место, где чаще всего и происходит сдавление корешка. Корешковый синдром может быть обусловлен, как первичной механической компрессией самого корешка, так и его вторичным сдавлением вследствие отека, развивающегося в результате компрессии корешковых вен. Сдавление корешковых сосудов и расстройство микроциркуляции, возникающее при отеке в свою очередь становятся дополнительными факторами поражения корешка.
Наиболее распространенной причиной, провоцирующей корешковый синдром, выступает остеохондроз позвоночника. Снижение высоты межпозвоночного диска влечет за собой уменьшение диаметра межпозвоночных отверстий и создает предпосылки для ущемления проходящих через них корешков. Кроме того, фактором компрессии может являться формирующаяся как осложнение остеохондроза межпозвоночная грыжа. Корешковый синдром возможен при компрессии корешка образующимися при спондилезе остеофитами или измененными вследствие спондилоартроза частями дугоотростчатого сустава.
Травматическое повреждение спинального корешка может наблюдаться при спондилолистезе, травмах позвоночника, подвывихе позвонка. Воспалительное поражение корешка возможно при сифилисе, туберкулезе, спинальном менингите, остеомиелите позвоночника. Корешковый синдром неопластического генеза встречается при опухолях спинного мозга, невриноме спинномозгового корешка, опухолях позвонков. Нестабильность позвоночника, влекущая за собой смещение позвонков, также может выступать причиной корешкового синдрома. Способствующими развитию радикулопатии факторами выступают:
- чрезмерные нагрузки на позвоночник,
- гормональные сбои,
- ожирение,
- гиподинамия,
- аномалии развития позвоночника,
- переохлаждение.
Симптомы
Клиника корешкового сидрома складывается из различных сочетаний симптомов раздражения спинального корешка и выпадения его функций. Выраженность признаков раздражения и выпадения определяется степенью сдавления корешка, индивидуальными особенностями расположения, формы и толщины спинальных корешков, межкорешковыми связями.
Симптомы раздражения включают болевой синдром, двигательные нарушения по типу крампи или фасцикулярных мышечных подергиваний, сенсорные расстройства с виде ощущения покалывания или ползания мурашек (парестезии), локального чувства жара/холода (дизестезии). Отличительными особенностями корешковой боли является ее жгучий, пекучий и стреляющий характер; появление только в зоне, иннервируемой соответствующим корешком; распространение от центра к периферии (от позвоночника к дистальным отделам руки или ноги); усиление при перенапряжении, резком движении, смехе, кашле, чихании. Болевой синдром обуславливает рефлекторное тоническое напряжение мышц и связок в области поражения, которое способствует усилению боли. Для уменьшения последней пациенты принимают щадящее положение, ограничивают движения в пораженном отделе позвоночника. Мышечно-тонические изменения более выражены на стороне пораженного корешка, что может привести к перекосу туловища, в шейном отделе — к формированию кривошеи, с последующим искривлением позвоночника.
Симптомы выпадения появляются при далеко зашедшем поражении корешка. Они проявляются слабостью иннервируемых корешком мышц (парезом), снижением соответствующих сухожильных рефлексов (гипорефлексией), уменьшением чувствительности в зоне иннервации корешка (гипестезией). Участок кожи, за чувствительность которого отвечает один корешок, называется дерматом. Он получает иннервацию не только от основного корешка, но и частично от выше- и ниже- лежащего. Поэтому даже при значительной компрессии одного корешка наблюдается лишь гипестезия, тогда как при полирадикулопатии с патологией нескольких рядом распложенных корешков отмечается полная анестезия. Со временем в иннервируемой пораженным корешком области развиваются трофические нарушения, приводящие к мышечной гипотрофии, истончению, повышенной ранимости и плохой заживляемости кожи.
Симптомы поражения отдельных корешков
Корешок С1. Боль локализуется в затылке, зачастую на фоне боли появляется головокружение, возможна тошнота. Голова находится в положении наклона в пораженную сторону. Отмечается напряжение подзатылочных мышц и их пальпаторная болезненность.
Корешок С2. Боль в затылочной и теменной области на стороне поражения. Ограничены повороты и наклоны головой. Наблюдается гипестезия кожи затылка.
Корешок С3. Боль охватывает затылок, латеральную поверхность шеи, область сосцевидного отростка, иррадиирует в язык, орбиту, лоб. В этих же зонах локализуются парестезии и наблюдается гипестезия. Корешковый синдром включает затруднения наклонов и разгибания головы, болезненность паравертебральных точек и точки над остистым отростком С3.
Корешок С4. Боль в надплечье с переходом на переднюю поверхность груди, доходящая до 4-го ребра. Распространяется по задне-латеральной поверхности шеи до ее средней 1/3. Рефлекторная передача патологической импульсации на диафрагмальный нерв может привести к появлению икоты, расстройству фонации.
Корешок С5. Корешковый синдром этой локализации проявляется болью в надплечье и по латеральной поверхности плеча, где также наблюдаются сенсорные расстройства. Нарушено отведение плеча, отмечается гипотрофия дельтовидной мышцы, понижен рефлекс с бицепса.
Корешок С6. Боль от шеи распространяется через область бицепса на наружную поверхность предплечья и доходит до большого пальца. Выявляется гипестезия последнего и наружной поверхности нижней 1/3 предплечья. Наблюдается парез бицепса, плечевой мышцы, супинаторов и пронаторов предплечья. Снижен рефлекс с запястья.
Корешок С7. Боль идет от шеи по задней поверхности плеча и предплечья, достигает среднего пальца кисти. Ввиду того, что корешок С7 иннервирует надкостницу, данный корешковый синдром отличается глубинным характером боли. Снижение мышечной силы отмечается в трицепсе, большой грудной и широчайшей мышце, флексорах и экстензорах запястья. Понижен трицепс-рефлекс.
Корешок С8. Корешковый синдром на этом уровне встречается достаточно редко. Боль, гипестезия и парестезии распространяются на внутреннюю поверхность предплечья, безымянный палец и мизинец. Характерна слабость флексоров и экстензоров запястья, мышц-разгибателей пальцев.
Корешки Т1-Т2. Боль ограничена плечевым суставом и областью подмышки, может распространяться под ключицу и на медиальную поверхность плеча. Сопровождается слабостью и гипотрофией мышц кисти, ее онемением. Типичен синдром Горнера, гомолатеральный пораженному корешку. Возможна дисфагия, перистальтическая дисфункция пищевода.
Корешки Т3-Т6. Боль имеет опоясывающий характер и идет по соответствующему межреберью. Может быть причиной болезненных ощущений в молочной железе, при локализации слева — имитировать приступ стенокардии.
Корешки Т7-Т8. Боль стартует от позвоночника ниже лопатки и по межреберью доходит до эпигастрия. Корешковый синдром может стать причиной диспепсии, гастралгии, ферментной недостаточности поджелудочной железы. Возможно снижение верхнебрюшного рефлекса.
Корешки Т9-Т10. Боль из межреберья распространяется в верхние отделы живота. Иногда корешковый синдром приходится дифференцировать от острого живота. Бывает ослабление среднебрюшного рефлекса.
Корешки Т11-Т12. Боль может иррадиировать в надлобковую и паховую зоны. Снижен нижнебрюшной рефлекс. Корешковый синдром данного уровня может стать причиной дискинезии кишечника.
Корешок L1. Боль и гипестезия в паховой области. Боли распространяются на верхненаружный квадрант ягодицы.
Корешок L2. Боль охватывает переднюю и внутреннюю поверхность бедра. Отмечается слабость при сгибании бедра.
Корешок L3. Боль идет через подвздошную ость и большой вертел на переднюю поверхность бедра и доходит до нижней 1/3 медиальной части бедра. Гипестезия ограничена расположенной над коленом областью внутренней поверхности бедра. Парез, сопровождающий этот корешковый синдром, локализуется в четырехглавой мышце и аддукторах бедра.
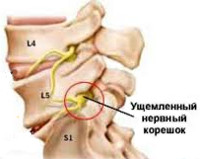
Корешок L5. Боль иррадиирует от поясницы через ягодицу по латеральной поверхности бедра и голени в первые 2 пальца стопы. Зона боли совпадает с областью сенсорных расстройств. Гипотрофия большеберцовой мышцы. Парез экстензоров большого пальца, а иногда и всей стопы.
Корешок S1. Боль в нижнем отделе пояснице и крестце, отдающая по заднелатеральным отделам бедра и голени в стопу и 3-5-й пальцы. Гип- и парестезии локализуются в области латерального края стопы. Корешковый синдром сопровождает гипотония и гипотрофия икроножной мышцы. Ослаблены ротация и подошвенное сгибание стопы. Понижен ахиллов рефлекс.
Корешок S2. Боль и парестезии начинаются в крестце, охватывает заднюю часть бедра и голени, подошву и большой палец. Зачастую отмечаются судороги в аддукторах бедра. Рефлекс с ахилла обычно не изменен.
Корешки S3-S5. Сакральная каудопатия. Как правило, наблюдается полирадикулярный синдром с поражением сразу 3-х корешков. Боль и анестезия в крестце и промежности. Корешковый синдром протекает с дисфункцией сфинктеров тазовых органов.
Диагностика
В неврологическом статусе обращает на себя внимание наличие триггерных точек над остистыми отростками и паравертебрально, мышечно-тонические изменения на уровне пораженного сегмента позвоночника. Выявляются симптомы натяжения корешков. В шейном отделе они провоцируется быстрым наклоном головы противоположно пораженной стороне, в поясничном — поднятием ноги в горизонтальном положении на спине (симптом Ласега) и на животе (симптомы Мацкевича и Вассермана). По локализации болевого синдрома, зон гипестезии, парезов и мышечных гипотрофий невролог может установить, какой именно корешок поражен. Подтвердить корешковый характер поражения и его уровень позволяет электронейромиография.
Важнейшей диагностической задачей является выявление причины, спровоцировавшей корешковый синдром. С этой целью проводят рентгенографию позвоночника в 2-х проекциях. Она позволяет диагностировать остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева, искривления и аномалии позвоночного столба. Более информативным методом диагностики является КТ позвоночника. Для визуализации мягкотканных структур и образований применяют МРТ позвоночника. МРТ дает возможность диагностировать межпозвоночную грыжу, экстра- и интрамедуллярные опухоли спинного мозга, гематому, менингорадикулит. Грудной корешковый синдром с соматической симптоматикой требует дополнительного обследования соответствующих внутренних органов для исключения их патологии.
Лечение корешкового синдрома
В случаях, когда корешковый синдром обусловлен дегенеративно-дистрофическими заболеваниями позвоночника, используют преимущественно консервативную терапию. При интенсивном болевом синдроме показан покой, обезболивающая терапия (диклофенак, мелоксикам, ибупрофен, кеторолак, лидокаино-гидрокортизоновые паравертебральные блокады), купирование мышечно-тонического синдрома (метилликаконитин, толперизон, баклофен, диазепам), противоотечное лечение (фуросемид, этакриновая кислота), нейрометаболические средства (витамины гр. В). С целью улучшения кровообращения и венозного оттока назначают эуфиллин, ксантинола никотинат, пентоксифиллин, троксерутин, экстракт каштана конского. По показаниям дополнительно используют хондропротекторы (экстракт хряшей и мозга телят с витамином С, хондроитинсульфат), рассасывающее лечение (гиалуронидазу), препараты для облегчения нейрональной передачи (неостигмин).
Длительно протекающий корешковый синдром с хронической болью является показанием к назначению антидепрессантов (дулоксетина, амитриптилина, дезипрамина), а при сочетании боли с нейротрофическими расстройствами - к применению ганглиоблокаторов (бензогексония, ганглефена). При мышечных атрофиях применяют нандролона деканоат с витамином Е. Хороший эффект (при отсутствии противопоказаний) оказывает тракционная терапия, увеличивающая межпозвонковые расстояния и тем самым уменьшающая негативное воздействие на спинальный корешок. В остром периоде дополнительным средством купирования боли может выступать рефлексотерапия, УВЧ, ультрафонофорез гидрокортизона. В ранние сроки начинают применять ЛФК, в период реабилитации — массаж, парафинотерапию, озокеритолечение, лечебные сульфидные и радоновые ванны, грязелечение.
Вопрос о хирургическом лечении возникает при неэффективности консервативной терапии, прогрессировании симптомов выпадения, наличии спинальной опухоли. Операция проводится нейрохирургом и имеет целью устранение компрессии корешка, а также удаление ее причины. При грыжах межпозвонковых дисков возможна дискэктомия, микродискэктомия, при опухолях — их удаление. Если причиной корешкового синдрома является нестабильность, то производится фиксация позвоночника.
Прогноз
Прогноз радикулопатии зависит от основного заболевания, степени компрессии корешка, своевременности лечебных мероприятий. Длительно протекающие симптомы раздражения могут привести к формированию сложно купируемого хронического болевого синдрома. Вовремя не устраненное сдавление корешка, сопровождающееся симптомами выпадения, со временем обуславливает развитие дегенеративных процессов в тканях спинального корешка, приводящих к стойкому нарушению его функций. Результатом становятся инвалидизирующие пациента необратимые парезы, тазовые расстройства (при сакральной каудопатии), нарушения чувствительности.
Читайте также:


