Повреждение язычного нерва при проводниковой анестезии
Повреждения нервов — существенный источник как осложнений для пациентов, так и профессиональной ответственности. Истинная частота встречаемости неизвестна из-за значительного числа случаев, не попадающих в официальные отчеты. Большая часть данных, представленных ниже, взята из базы данных программы ASA по закрытым искам (1975-95).
Повреждения нервов — вторая по распространенности причина исков среди всей базы данных (16% от общего числа). Из повреждений конкретных нервов: локтевой нерв (28%), нервы плечевого сплетения (20%), пояснично-крестцовый корешок (16%) и спинной мозг (13%). Реже повреждаются нервы — седалищный, срединный, лучевой и бедренный.
С недавних пор становится меньше исков по поводу повреждения локтевого нерва, ведущее место занимает повреждение спинного мозга.
Во многих случаях периоперационного повреждения нервов механизм повреждения не выявлен (только в 9% случаев повреждений локтевого нерва имели распознаваемый механизм). Однако механизм поражения спинного мозга установлен в 48% случаев исков, региональная анестезия проводилась в 68% случаев повреждений спинного мозга.
- Прямая травма иглами, швами, инструментами.
- Инъекция нейротоксичного вещества.
- Механические факторы, такие как вытяжение и компрессия.
- Ишемия, по-видимому, вносит вклад во все эти причины.
Степень повреждения будет определять характер требуемого вмешательства и вероятность восстановления.
- Нейропраксия — повреждение миелина, аксон остается интактным. Восстановление займет от нескольких недель до нескольких месяцев. Хороший прогноз.
- Аксонотмезис — разрушение аксона. Прогноз и вероятность восстановления сомнительные.
- Нейротмезис — полностью разрушен нерв. Может потребоваться операция. Плохой прогноз.
У пациентов с исходно существующей генерализованной периферической нейропатией вероятность травмы/ишемии повышена. До операции следует подробно задокументировать в истории болезни все данные об уже имеющемся дефиците.
Операция сама по себе и сопутствующее ей вынужденное положение могут стать причиной специфического повреждения нерва.
Факторы анестезии включают непосредственное повреждение нерва иглой при проведении региональной анестезии. Снизить вероятность этого могут хорошее знание анатомии и аккуратное проведение процедуры. Оптимальный дизайн иглы пока не очевиден, но ясно, что иглы с коротким срезом меньше травмируют нервный пучок и в настоящее время популярны. Возникающая парестезия должна настораживать врача, а сильная боль при введении препарата — сигнал к немедленному прекращению инъекции (по всей видимости, игла попала в нерв или его оболочку). Эти явления — веский аргумент в пользу выполнения блокады пациенту в сознании. Следует свести к минимуму время наложения турникетов и использовать только пневматические их модели. При спинальной или эпидуральной анестезии нельзя применять растворы местных анестетиков с консервантами.
Системные факторы включают: гипотермию, гипотензию, гипоксию и электролитные нарушения, например, уремию, сахарный диабет, дефицит витамина В12 и фолиевой кислоты.
- Симптомы могут появиться в течение дня, но иногда возникают через 2-3 нед.
- Степень и продолжительность симптомов варьируют в зависимости от тяжести поражения — от онемения и небольшой парестезии на протяжении нескольких недель до стойкой болезненной парестезии, потери чувствительности, паралича в течение многих лет и, в конечном итоге, рефлекторной симпатической дистрофии.
- Чаще встречается у мужчин (3:1).
- Чаще при избыточной массе тела и продолжительном пребывании в стационаре. У молодых пациентов встречается редко.
- Проспективные исследования показали частоту в остром периоде от 1 на 200 до 1 на 350 пациентов, но к 3 мес. клинически значимые поражения встречаются гораздо реже.
- 85% случаев были связаны с общей анестезией, 15% — региональной (в 6% — спинальная), что свидетельствует о неочевидности этиологии.
- Повреждение происходит на уровне верхнего мыщелкового желобка локтевой кости. У мужчин в этом месте подкожная жировая клетчатка тоньше и тоннель более узкий, что объясняет различие по половой принадлежности.
- В недавних исследованиях было высказано предположение о том, что в положении супинации компрессия нерва менее выражена. Для локтевого нерва более предпочтительно отведение противоположной руки, но в этом положении больше риск вытяжения плечевого сплетения.
- Причинные факторы включают избыточное вытяжение (отведение руки при повороте головы в противоположную сторону), компрессию (движение ключицы вверх и западение грудины) и региональную анестезию (только 16% закрытых исков по поводу повреждения плечевого сплетения).
- Боль или парестезия при инъекции отмечены в 50% случаев исков, связанных с региональными методиками.
- Среди закрытых исков по поводу повреждения плечевого сплетения 13% связаны с повреждением длинного грудного нерва (обеспечивает отведение лопатки). Механизм неизвестен.
- Чаще отмечается поражение верхних пучков.
- Больше 90% случаев связано с проведением региональной анестезии (в 55% — спинальная, в 37% — эпидуральная).
- Парестезия или боль при введении иглы или при инъекции препарата свидетельствуют о возможном повреждении. Послеоперационная корешковая боль может быть стойкой до 0,2% случаев, но практически всегда исчезает в течение нескольких недель/месяцев.
- Множественные неудачные попытки повышают вероятность повреждения.
- Самая частая жалоба — стойкая парестезия, с двигательными нарушениями или без них.
- По данным закрытых исков. 58% случаев связано с проведением региональной анестезии.
- Определенный патогенез был установлен примерно в 50% случаев — что намного выше, чем при других причинах повреждения нервов.
- Самые распространенные механизмы – эпидуральная гематома, химическое повреждение, синдром передней спинномозговой артерии и менингит соответственно.
- Поясничная эпидуральная блокада становилась причиной в четыре раза чаще, чем субарахноидальная блокада, и в восемь раз чаще, чем торакальная эпидуральная блокада (это частично связано с количеством выполняемых блокад).
- Повреждение чаще встречается при блокадах, выполняемых по поводу хронической боли, и при наличии системной антикоагуляции (фракционированный гепарин, внедренный в США в 1993 г).
- Отмечено значительное запаздывание в диагностике компрессии спинного мозга или нерва. Стойкая слабость или онемение расценивались как следствие эпидуральной инфузии. Следует исследовать все подозрительные повреждения при наличии соответствующего анамнеза и выполнить по возможности МРТ особенно при наличии антикоагуляции.
- Трудно оценить истинную частоту серьезных неврологических повреждений после спинальной/эпидуральной блокады. Скотт предполагает, что в акушерской практике частота стойкой утраты трудоспособности составляет 1 на 100000. Эпидуральная гематома в присутствии ГНМВ может выявляться с частотой от 1 на 1000 до 1 на 10 000, но другие исследователи оценивают риск как от 1 на 150 000 до 1 на 220 000 (после эпидуральной и спинальной блокады соответственно). Эпидуральный абсцесс встречается реже, но его следует подозревать у пациентов с нарушенным иммунитетом и антикоагуляцией, при длительном стоянии эпидурального катетера.
- При синдроме передней спинномозговой артерии обычно наблюдается спастический паралич нижних конечностей ниже уровня поражения, вялый паралич на уровне поражения, различная по характеру потеря чувствительности и нарушение функции сфинктеров. Эта патология может быть связана с общей или региональной анестезией, обычно развивается при продолжительной гипотензии. Остальные причины, не связанные с анестезией, — пережатие аорты, тромбоз, эмбол, расслаивающая аневризма брюшной аорты, узелковый периартериит, СКВ и операции на позвоночнике.
- Редкая причина параплегий — арахноидит, эффективное лечение которого не разработано. Обычно он характеризуется постепенно нарастающей слабостью и потерей чувствительности, возникающей через несколько дней или месяцев после проведения спинальной анестезии, иногда приводит к полной параплегии или смерти. Причины — менингит, кровотечение, операция на спинном мозге, также может быть связан с препаратами, вводимыми в спинальное или эпидуральное пространство, например, консервантами, ошибочным введением препарата и т. д.
- Переходящие неврологические симптомы (ПНС) — это боль в спине или дизестезия, билатерально иррадиирующая по ногам или ягодицам после полного восстановления от спинальной анестезии и начинающаяся в течение 24 ч. Обычно какие-либо объективные неврологические знаки отсутствуют. Боль умеренная и может быть купирована с помощью НПВС. Симптомы обычно исчезают через нескольких дней. Клиническая значимость неясна, данные достаточно противоречивы, хотя, по всей вероятности, ПНС чаще развиваются после применения спинального 5% гипербарического лидокаина (лигнокаина)/адреналина. В некоторых исследованиях показано, что ПНС часто наблюдается после применения чистого спинального лидокаина (лигнокаина).
- Синдром конского хвоста (СКХ) характеризуется болью в нижней части спины, седалищной анестезией, нарушением функции сфинктеров и двигательными или сенсорными симптомами ниже колен. Есть ряд сообщений о развитии СКХ после применения спинальных микрокатетеров (28 G) и 5% гипербарического лидокаина (лигнокаина). Это было расценено как следствие затекания гипербарического местного анестетика и привело в результате к тому, что Администрацией по пищевым продуктам и медикаментам в США в 1992 г. было запрещено использовать спинальные катетеры тоньше 24G.
Профилактика
- Необходимо знать об осложнениях и наиболее частых причинах повреждений (например, тщательная укладка пациента).
- Тщательный сбор анамнеза, объективное обследование и документирование в истории болезни о всех имевшихся до операции неврологических нарушениях.
- Аккуратное ведение анестезиологических записей обо всех особенностях региональной техники (включая тип иглы, парестезию, используемый препарат и т. д.).
- Выполнение блокады пациенту в сознании либо с предварительным введением седативного средства (не практикуется у детей).
- Не выполнять региональную блокаду при отказе пациента.
- Всегда прекращать инъекцию при появлении боли или парестезии.
Диагностика и лечение
- Нейрофизиологические тесты, такие как ЭМГ и исследование проводимости нерва, вкупе с МРТ часто помогают точно определить место повреждения, которое может указать на причину и возможную ответственность.
- Лечение и прогноз зависят от тяжести повреждения, лучше оставить их неврологам и нейрохирургам.
- Компрессия спинного мозга или синдром конского хвоста требуют экстренного нейрохирургического вмешательства и декомпрессии.
- Применяемые при нейропатической боли лекарства — трициклические антидепрессанты (амитриптилин в дозе до 150 мг/сут, начиная с 25 мг на ночь) или противоэпилептические средства (карбамазепин 100 мг 1- 2 раза в день вплоть до 200 мг 4 раза в день, или габапентин, лучше переносимый, 300 мг 1 раз в день вплоть до 600 мг 3 раза вдень).
-
Вход Регистрация
- Главная →
- Новости и статьи по стоматологии →
- Терапия →
- Причины и методы лечения ятрогенных повреждений нервов при выполнении анестезии нижнечелюстного альвеолярного нерва
На следующий день после выполнения ресторативного лечения одного из зубов нижней челюсти пациентка пожаловалась на онемение языка на стороне проведения манипуляции. Нарушение чувствительности отмечалось на протяжении 12 недель после операции. Какова этиология заболевания, и каковы методы лечения и профилактики данного осложнения?
Если пациент после проведенного хирургического удаления третьего нижнего моляра нижней челюсти предъявляет жалобы на нарушение чувствительности языка на стороне манипуляции, то причина данного осложнения очевидна, и пациент должен был быть предупрежден о возможности возникновения данного осложнения при подписании информированного согласия на проведение хирургической манипуляции. Однако причина возникновения нарушений чувствительности после обычной окклюзионной реставрации зуба не столь очевидна. Кроме того, возникает вопрос: следует ли предупреждать пациента о возможности возникновения перманентных нарушений чувствительности как одного из осложнений лечения?
По данным Pogrel and Thamby, вероятность повреждения нервов при проведении местной анестезии нижнечелюстного альвеолярного нерва составляет порядка 1 случая на несколько десятков тысяч манипуляций (по данным литературы, от 26 762 до 160 571). На практике это означает, что работающий на полную ставку стоматолог как минимум раз в жизни столкнется с данным осложнением.
Возможные причины развития осложнения
Хотя точный механизм повреждения нервов остается предметом обсуждения, на данный момент по литературным данным существует три основные теории, объясняющие этиологию данного осложнения: механическая травма иглой шприца, интранейральная гематома и токсичность анестетика.
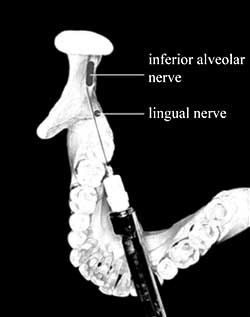
Однако в любом случае остается вероятность того, что игла повредит оболочку нервного пучка и самого нерва, особенно если игла вводится с усилием, что происходит, например, если пациенту приходится прилагать усилие для того, чтобы широко открыть рот, чтобы врач мог выполнить анестезию. Если нерв в области травмы идет фасцикулярно, что характерно для трети случаев анатомического строения язычного нерва проксимальнее языка, его травма может привести к полной анестезии отдела, иннервируемого его дистальной частью. Это объясняет, почему язычный нерв травмируется чаще, чем нижний альвеолярный нерв. Кроме того, язычный нерв чаще лежит прямо на пути введения иглы при проведении анестезии нижнего альвеолярного нерва (см. рис. 1).
Рис. 1. Путь введения иглы при проведении стандартной анестезии нижнего альвеолярного нерва.
Интранейральная гематома: согласно другой гипотезе, игла при введении может повредить кровеносный сосуд, питающий нервный пучок, что приведет к развитию гематомы. Геморрагическое содержимое гематомы механически сдавливает нервные волокна, становится причиной развития реактивного фиброза и образования соединительной ткани, что, в свою очередь, приводит к дальнейшему сдавливанию нервных волокон. Объём поражения в данном случае определяется объёмом сдавления тканей.
Токсичность анестетика: последняя и наиболее противоречивая теория повреждения нерва при проведении нижнеальвеолярной анестезии основывается на локальной токсичности вводимого анестетика. Впервые данная теория была высказана Haas and Lennon: согласно их данным, высококонцентрированные растворы таких анестетиков как артикаин и прилокаин обладают также сильным нейротоксическим действием. Возможные механизмы получения травмы нерва включают в себя интрафасцикулярную инъекцию и образование в окружающей нерв области токсичных ароматических спиртов.
Методы лечения
По данным клинических исследований, более чем в 85% случаев неврологические проявления повреждения нерва при выполнении нижнеальвеолярной анестезии купируются в течение 8 недель после травмы; наличие симптомов поражения нерва по истечении 8 недель говорит о плохом прогнозе развития заболевания. При наличии симптомов патологической чувствительности нерва пациентов следует наблюдать в течение 2 недель и, если за это время не отмечается никаких существенных улучшений, направить к челюстно-лицевому хирургу или к орофациальному специалисту по обезболиванию для проведения инструментального исследования нервной проводимости и выбора тактики дальнейшего лечения.
Медикаментозная терапия включает в себя антиконвульсанты, бензодиазепины, трициклические антидепрессанты, спазмолитики и обезболивающие средства, эффективные при расстройствах чувствительности. Однако в ряде случаев пациенты с гипо- и дизестезией нуждаются в микрохирургическом лечении; оптимальный срок данного метода лечения - не позднее 3 месяцев после травмы. Впрочем, данный метод лечения требует проведения дополнительных клинических исследований.
Хотя данное осложнение встречается редко, важно помнить о нём при выполнении нижнеальвеолярной анестезии, а особенно при использовании высококонцентрированных анестетиков. Также важно вовремя распознать данное осложнение и направить пациента к соответствующему специалисту для выбора оптимальной тактики лечения.
Этиологическим фактором большинства местных осложнений является либо травма, связанная с продвижением иглы сквозь мягкие ткани в месте инъекции, либо вводимый в данную область раствор.
Большинство локальных осложнений, связанных с применением местных анестетиков, кратковременны, хотя доставляют неудобства и беспокоят пациента. Некоторые длятся всего несколько секунд (боль и жжение при инъекции), другие — часы или даже дни (тризм, гематома, инфекция, отек, парез лицевого нерва), тогда как парестезия, обычно проходящая в течение нескольких дней, в редких случаях может быть перманентной.
Отлом иглы. При использовании современных одноразовых стоматологических игл из нержавеющей стали крайне редко можно столкнуться со случаем поломки иглы во время внутриротовой инъекции. Наиболее частой причиной этого является неожиданное движение пациента во время проникновения иглы в мышцу или при соприкосновении с надкостницей. Иглы меньшего размера, такие как 25 или 27, ломаются чаще, чем иглы большего размера (например 30). Ранее изогнутые иглы ломаются чаще.
Клинически нерационально изгибать иглы, за исключением, возможно, внутрипульпарной или интралигаментарной анестезии. Сломанные иглы, легко извлекаемые обратно, не представляют никакой опасности. Только иглы, которые были введены в ткани на полную длину, в случае поломки могут оказаться неизвлекаемыми. Одним из основных правил при проведении инъекции является следующее: не вводить иглу на всю длину, за исключением случаев, при которых это абсолютно необходимо для успешного проведения данной методики.
Парестезия (остаточная анестезия). Большинство отмеченных случаев парестезии после оказания стоматологической помощи связано с самим вмешательством. Повреждение нижнего альвеолярного и язычного нервов происходит в результате хирургических манипуляций. При определенных обстоятельствах частота данного осложнения может составлять 22% случаев. Большинство повреждений нервов, вызываемых иглой, приводит к небольшому снижению чувствительности, которое проходит спонтанно в течение нескольких недель или месяцев и почти никогда не сопровождается поражением нерва на всем его протяжении. Хотя местные анестетики крайне редко являются причиной парестезии, было показано, что чаще это наблюдается при использовании 4% растворов анестетиков (таких как прилокаин и артикаин), чем при применении других, менее концентрированных анестетиков.
Тризм. Тризм — это продолжительный спазм жевательной мускулатуры.
Тризм приводит к невозможности открывания пациентом рта более чем на несколько миллиметров. Несмотря на наличие множества причин, наиболее частой из них, связанной с применением местного анестетика, является травма кровеносных сосудов или мышцы в подвисочной ямке. Другими возможными причинами являются загрязнение (например спиртом) раствора местного анестетика, кровотечение и инфицирование. Также следует добавить, что все растворы местных анестетиков обладают небольшим миотоксическим действием, в то время как некоторое повреждение тканей происходит при любом введении иглы. Тризм обычно развивается легкой степени тяжести и проходит в большинстве случаев в течение 2-3 дней.
Гематома. Это выход крови во внесосудистые пространства, развивающийся в случае, когда острый объект (такой как игла) повреждает кровеносный сосуд. Наиболее вероятно возникновение гематом в богато васкуляризированных областях. Чаще гематомы развиваются при выполнении проводниковой анестезии на нижней челюсти, однако наиболее эстетически заметная гематома, захватывающая боковую часть лица от височно-нижнечелюстного сустава до нижнего края подбородка, возникает после проведения туберальной анестезии. Не всегда возможно предотвратить появление гематомы, однако риск ее развития можно свести до минимума путем соблюдения следующих рекомендаций:
- никогда не используйте иглу в качестве зонда;
- снижайте до минимума количество проникновений иглы в ткани;
- изменяйте любую методику проведения анестезии в соответствии с особенностями анатомии пациента;
- овладейте знанием нормальной анатомии места предполагаемой инъекции.
Отек, некроз тканей и повреждение мягких тканей. Отек, развивающийся после хирургических вмешательств, редко связан с применением местных анестетиков. Ангионевротический отек, вызываемый местными анестетиками группы эфиров (такими как бензокаин) у аллергиков может влиять на проходимость дыхательных путей, если в процесс вовлекаются язык, глотка или гортань.
Некроз мягких тканей, также являющийся достаточно редким, наиболее вероятно отмечается после введения растворов местных анестетиков, содержащих норадреналин, в ткани нёба. Норадреналин вызывает сильную и длительную ишемию, что способствует развитию стерильных абсцессов на нёбе.
Повреждение мягких тканей, обычно при прикусывании пациентом губы или языка, наиболее часто связано с применением длительно действующих анестетиков. Самоповреждение мягких тканей наиболее часто отмечается у детей или психически и физически неполноценных взрослых и детей. Профилактика этого осложнения заключается в предупреждении родителей или сопровождающих лиц о возможности развития такого повреждения и необходимости избегать приема пищи, употребления горячих жидкостей и прикусывания губ и языка до тех пор, пока не пройдет онемение; а также в выборе местного анестетика с продолжительностью действия, соответствующей планируемому вмешательству.
Временный парез лицевого нерва. VII пара черепно-мозговых нервов, лицевой нерв, является двигательным нервом для мимической мускулатуры лица. Парез этого нерва приводит к клиническим признакам мышечной слабости переднего отдела лица, включая невозможность закрыть глаз (паралич круговой мышцы глаза) и отвисание верхней губы (паралич мышцы, поднимающей верхнюю губу). При введении раствора местного анестетика под капсулу околоушной железы (расположенной позади ветви нижней челюсти) может наблюдаться блокада лицевого нерва. Это произойдет только в том случае, если во время проведения блокады нижнечелюстного нерва кончик иглы не касается кости. Развившийся в результате парез продолжается в течение длительности действия введенного анестетика на мягкие ткани (например, 5 ч для лидокаина с адреналином). В течение этого периода времени защитный рефлекс века отсутствует (моргание и прищуривание глаза становится невозможным) и пациент не может закрыть глаз. Контактные линзы должны быть удалены. До прекращения пареза должна быть наложена повязка на глаз.
"Практическое руководство по хирургической стоматологии"
А.В. Вязьмитина
Удаление зуба мудрости является хирургическим вмешательством, после которого у пациента могут возникнуть различные осложнения. Онемение после вырывания единицы похоже на ощущение, беспокоящее человека при местном обезболивании. В стоматологии такое последствие экстракции отмечается у многих пациентов, но в большинстве случаев носит временный характер. Иногда оно рассматривается как следствие анестезии (если медикамент рассчитан на многочасовое действие).
Парестезия после удаления зубов
ЧИТАЕМ ТАКЖЕ: способы лечения лунки после удаления зуба мудрости
Утрата восприимчивости может распространяться на одну или обе стороны зубного ряда. Степень нарушений может быть легкой или тяжелой, не исключена возможность болей, родственных неврологическим проблемам.
Осложнения при использовании местной анестезии возникают чаще всего по вине врача. При манипуляциях он задевает нерв нижней кости черепа. Это случается, когда нерв расположен близко к зубу или корень имеет аномальный наклон, из-за чего и требуется в большинстве случаев выполнять удаление единицы. Парестезия возникает по целому ряду других причин:
ЧИТАЕМ ТАКЖЕ: как долго заживает десна после удаления зуба мудрости, если он был снизу?
![]()
обильное кровотечение,- сильные болезненные ощущения после операции,
- общий отек десны,
- неправильное расположение восьмерки (особенно в нижнем ряду),
- задевание специалистом язычного нерва.
После экстракции органа потеря восприимчивости при пальпации отмечается в 7% случаев, чаще всего на это жалуются пожилые люди и женщины. Склонность к заболеванию есть у некоторых групп пациентов, страдающих от разных патологий:
- онкология,
- остеохондроз,
- нарушения в работе сердечно-сосудистой системы,
- неврологические болезни,
- отравления организма и дисфункция эндокринной системы,
- сахарный диабет,
- проблемы ЖКТ,
- неправильное функционирование ЛОР-органов,
- общий авитаминоз.
Онемение языка, слизистой и кожи вокруг участка, где проходила операция, чаще проявляется при манипуляциях на нижних рядах органов. Причина кроется в повреждении ветвей тройничкового нерва, который находится близко к зубу мудрости, стоматологическими инструментами или иглой (при выполнении проводниковой анестезии).
Когда зуб мудрости удален, многие пациенты отмечают, что пропала чувствительность отдельных участков лица. Если ощущения не исчезают в течение нескольких дней, тогда диагностируется парестезия. Наличие заболевания определяется по следующим симптомам:
- онемение языка и губ,
- изменение вкусовых реакций,
- зуд или покалывания в области подбородка,
- частое слюнотечение,
- деформация мимики,
- непроизвольное закусывание губ, прикусывание языка,
- отсутствие паралича.
Ощущения у каждого человека при местном наркозе отличаются. У некоторых пациентов невосприимчивость тканей сохраняется долго, затрагивая органы лицевой части тела полностью или их отдельные участки. Другие больные жалуются на неприятные ощущения только в области нижней части лица, включая подбородок. Это причиняет дискомфорт, но его можно устранить.
Лечение
Если специалист задел нерв, он восстановится у пациента за 1-2 недели. Для ускорения процесса врач назначает специальные процедуры. Когда проблема беспокоит человека на протяжении месяца и дольше, стоматолог может прописать препараты и направить больного на физиотерапевтические процедуры. Также пациент должен проконсультироваться у невролога или нейростоматолога. Чувство покалывания – первый признак того, что функции организма начинают приходить в норму.
Радикальным решением проблемы является оперативное вмешательство. Операция выполняется челюстно-лицевым хирургом, но проводится только в случаях, когда восприимчивость тканей не восстановилась по прошествии 1-2 лет.
Онемение после экстракции зуба мудрости – нормальное явление. Оно может появиться вследствие длительного давления на определенную область мягких тканей при проведении манипуляций. При благоприятных обстоятельствах это явление исчезает в течение 1-10 дней. В противном случае развивается персистирующая парестезия, когда участок головы онемел и не ощущается пациентом на протяжении от 2-3 недель до полугода.
При проведении процедуры по удалению зуба врач назначает витамины B и C в высокой концентрации. Также специалист может прописать нейромультивитаминные средства, направленные на восстановление микроциркуляции крови. Инъекционно вводятся Дибазол и Галантамин.
Для снижения вязкости крови, налаживания нормального кровообращения и насыщения организма полезными минералами прописывают Трентал, Актовегин и Пирацетам. Существует комплекс гомеопатических препаратов, которые способны устранить неприятные симптомы. Пациенты могут использовать для лечения экстракт алоэ и Гинкго Билоба, принимать настойку спорыньи ржи (секале корнутум) и препарат Вискум альбум.
Если дискомфорт не проходит, то больному чаще всего назначают процедуру УВЧ – ультравысокочастотную терапию. Это физиотерапевтический метод, в котором используются электромагнитные поля высокой частоты. С применением специального оборудования тепло проникает во внутренние ткани человека. Благодаря такому способу лечения меняется структура клеток на молекулярном и физико-химическом уровне, а тепловая энергия способствует прогреванию проблемных зон.
Для устранения парестезии специалисты назначают другие полезные для человека процедуры, восстанавливающие ткани и их восприимчивость:
- электрофорез для введения через кожу и слизистые оболочки лекарств с помощью электрического тока,
- магнитотерапия, подразумевающая воздействие магнитным полем,
- грязелечение с применением лечебных смесей,
- диадинамотерапия с использованием импульсов тока различной частоты.
Для терапии народными средствами пациент обязан проконсультироваться у специалиста. Как лечить парестезию дома? Для облегчения состояния и устранения симптомов можно использовать некоторые сборы для отваров:
![]()
Взять по 2 части коры калины, крапивы и плодов петрушки и смешать с фиалкой, донником и травой золотарника (по 3 части). 2 ст.л. сбора залить 500 мл воды, кипятить 5 минут, настоять, пить по 1/2 стакана трижды в день.- Смешать корень сельдерея, валерианы и травы дубровника по 1 ст.л., залить 600 мл кипятка, настоять 2 часа и добавить мед. Пить по 100 мл дважды в сутки.
Для лечения дома также можно использовать конский каштан или БАДы, включающие его экстракт. Хороший эффект дает терапия с помощью тысячелистника и первоцвета.
Возможные осложнения при парестезии
Удаление зуба может привести к появлению общих осложнений: кровотечения, воспаления и отека десны, сухости лунки, разрыву дна пазухи верхней челюсти, стоматиту, перелому или вывиху нижней кости черепа, в ямке может остаться осколок корня (рекомендуем прочитать: могут ли в десне оставаться осколки зуба после его удаления?). Основным осложнением при отсутствии терапии парестезии является повреждение нерва, из-за чего впоследствии немеет кожа. Заболевание может сопровождаться частичной или полной утратой чувствительности крупных участков лица навсегда.
ЧИТАЕМ ПОДРОБНО: какие бывают осложнения после удаления зуба?
При проводниковой анестезии появляется осложнение в виде образования гематомы. Игла повреждает кровеносный сосуд, вследствие чего кровь изливается в окружающие ткани. Наиболее вероятно их появление в васкуляризированных областях. Чаще гематомы образуются при обезболивании нижней челюсти (см. также: что делать, если нижняя челюсть немеет?).
ЧИТАЕМ ТАКЖЕ: сколько обычно отходит анестезия зуба?
Профилактические меры
Любую патологию проще предупредить, чем лечить. Если пациент боится осложнений при местной анестезии, необходимо соблюдать правильный режим питания и контролировать состояние организма.
Профилактика парестезии сводится к исключению факторов, которые могут способствовать потере чувствительности после оперативного вмешательства:
- отказ от употребления алкогольных напитков,
- контроль уровня сахара в крови,
- ведение здорового образа жизни,
- соблюдение питьевого режима,
- отслеживание изменений артериального давления,
- дробное питание (4-6 раз в день).
В большинстве случаев заболевание является безобидным нарушением функциональности зубо-челюстной системы, которое не требует лечения. В некоторых ситуациях оно может быть признаком серьезной хронической болезни или патологии органов. Если проблема доставляет ощутимый дискомфорт, стоит посетить врача, осуществившего удаление зуба, после чего обратиться к невропатологу.
Читайте также:




