Симптомы поражения головного мозга и нервной системы
К врачу-неврологу приходится обращаться всем, даже когда вроде бы и нет показаний - ни одна необходимая справка, хоть для ребенка, хоть для взрослого, не обходится без консультации и подписи этого узкого специалиста. Врач-невролог отвечает за диагностирование и лечение болезней всей нервной системы человека - как центральной, так и периферической. А ведь это особая сфера жинедеятельности организма, она отвечает за все процессы, контролирует и направляет их. И общемозговые симптомы служат показателями серьезной проблемы, требующей работы врача-невролога, а также других специалистов.
Поставить верный диагноз - это главное
При наблюдении у больного таких явных признаков проблемы, как общемозговые и менингеальные симптомы, для врача самое важное - установить причину их появления, связав ее с конкретным повреждением или травмированием опреденного участка головного мозга или его оболочки. Основных причин, по которым возникают общемозговые симптомы при инсульте, черепно-мозговых травмах, токсических поражениях, опухолях, воспалительных и инфекционных заболеваниях, выделяется всего четыре:
- нарушение ликвородинамики - выработки, циркуляции и обратного всасывания мозговой жидкости - ликвора;
- повышение внутричерепного давления;
- раздражение оболочек головного мозга и сосудов;
- увеличение объема мозга.
Каждая из перечисленных причин общемозговых симптомов не возникает сама по себе - всему есть объяснение. И выяснить, почему произошло нарушение, чтобы назначить адекватное заболеванию лечение, - задача врача-невролога.
Какими бывают симптомы поражения мозга
Многие состояния характеризуются схожей симптоматикой, и они не всегда могут быть связаны с нарушением работы нервной системы. Так, например, тошнота и рвота могут как быть нарушением работы пищеварительного тракта, так и иметь под собой нарушение деятельности мозга. Общемозговые неврологические симптомы специалисты выделяют таким образом:
- головная боль;
- головокружение;
- нарушение сознания;
- судороги;
- тошнота, рвота.
Такое деление - глобальное, каждый пункт подразделяется на несколько отдельных симтомов разной этиологии. Задача специалиста из комплексного появления симптоматики получить предельно ясную картину проблемы. Многие о бщемозговые симптомы уже достаточно хорошо изучены, они имеют определенные признаки, по которым можно установить область нарушения. Такие симптоматические комплексы называются синдромами и имеют конкретное название.

Неврология в помощь
Для врача-невролога, как и для любого другого медицинского специалиста, самое главное - установить причину проблемы. Сделать это врачу-неврологу крайне сложно. Наблюдаемые симптомы и синдромы - это лишь последствия нарушения, болезни. Самое главное - выявить источник. Общемозговые симптомы патогенез могут иметь самый разный, ведь любые нарушения в деятельности мозга ведут к появлению видимых проблем. Но установить конкретную точку их появления, а также то, что заставило эту точку появиться - самое основное. Постановка диагноза при неврологических болезнях - дело тщательнейшего комплексного обследования. О бщемозговые симптомы могут иметь очень разные причины появления, но только от верно поставленного диагноза, который расскажет о причине их возникновения, зависит результат лечения.

Очаговые или общие поражения
В зависимости от места локализации, а также площади поражения головного мозга при различных нарушениях, проявляются общемозговые и очаговые симптомы. Они отличаются качественно. Очаговые симптомы проявляются при поражении определенного отдела головного мозга, ответственного за свою, особую функцию жизнедеятельности. Поэтому очаговые симптомы могут быть:
- апрактические (целенаправленность действий и движений);
- вкусовые;
- двигательные;
- дыхательные;
- зрительные;
- обонятельные;
- психические;
- речевые;
- слуховые.
За счет наблюдения выпадения каких-либо функций жизнедеятельности, за которые отвечает тот или иной участок мозга, можно говорить о его травмировании. Комплексное проявление очаговых и общемозговых симптомов наблюдается чаще всего вместе, хотя бывает и так, что заболевание или травма проявляются лишь одним типом симптомов.
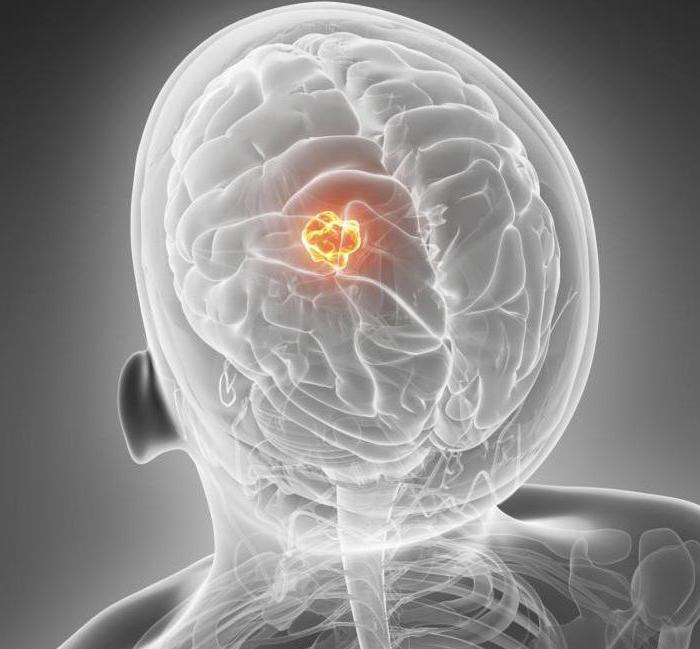
Опухоли мозга
О том, что онкологические заболевания становятся одними из самых распространенных, охватывая население земного шара всех возрастов, говорится немало. Рак молодеет, хотя диагностические и лечебные методики постоянно совершенствуются, что позволяет бороться с этой страшной болезнью в некоторых случаях достаточно успешно. Опухоли мозга не являются самым распространенным видом онкологических болезней, но именно они запоздало диагностируются, когда больному уже очень сложно или даже невозможно помочь. Общемозговые симптомы при опухолях головного мозга не являются какими-то особенными, атипичными, что определяет сложность постановки диагноза.
При возникновении опухоли мозга возможно долгое "молчание" организма, и именно за счет этого диагностируются такие болезни на поздних стадиях. Это происходит за счет того, что некоторые зоны, как говорят специалисты, "немые". Опухоль возникла, растет, а они никак не реагируют и не сообщают своему "хозяину", что происходит что-то нехорошее.
Общемозговые симптомы - головная боль, тошнота - связываются с переутомлением, мигренью, но никак не со смертельной болезнью. Но когда общее самочувствие серьезно ухудшается, а поиски проблемы занимают много времени и оно безвозвратно уходит, человек оказывается приговоренным к смерти.
Симптомы при онкологии мозга проявляются и общемозговые, и очаговые. Клиницисты утверждают, что при возникновении опухоли нельзя абсолютно точно сказать, какие из них будут первичными, а какие вторичными. Все зависит от характеристики новообразования, ведь какие-то опухоли растут медленно, вызывая поначалу общемозговые нарушения. А какие-то - агрессивные, жестко воздействующие на очаг образования, и лишь затем, в результате роста, вызывающие общемозговые симптомы. С ростом опухоли проявление всех видов симптомов и синдромов усиливается, лишая человека возможности выполнять те или иные функции. Поставить диагноз о наличии новообразования возможно лишь при проведении комплексного обследования с использованием клинических анализов, инструментального и аппаратного исследования.
Черепно-мозговые травмы
Черепно-мозговые травмы - часто встречающийся вид травмирования как при прямом воздействии на голову - удар или падение, - так и при косвенном - при резком торможении машины, в которой пассажир пристегнут ремнем безопасности, или же при прыжке с высоты на ноги или на спину, так называемое сотрясение мозга. Общемозговые симптомы при ЧМТ обуславливают прежде всего степень повреждения мозга при травме.
Сотрясение мозга характеризуется умеренно или слабо выраженными общемозговыми симптомами и определяется по кратковременной потере сознания (1-3 минуты), тахикардии, нарушении сна, потливости, слабости, быстропроходящим (не более чем за 72 часа) очаговым симптомам.
Ушиб головного мозга определяется в более ярко выраженных общемозговых и локальных симптомах: сознание пострадавший теряет практически на час, у него сильная тошнота и повторяющаяся рвота, сильнейшие головные боли. Также при ушибе головного мозга четко проявляются очаговые симптомы тех зон, на которые пришелся ушиб.
Сдавление мозга определяется наличием гематомы, образующейся из губчатого вещества поврежденных костей черепа или же из-за кровотечения оболочечной артерии. Общемозговые симптомы при такой травме в первое время не выражаются ярко, чтобы их диагностировать. И вообще, первоначально при сдавливании головного мозга гематомой наступает так называемый светлый промежуток или кажущееся улучшение, больной и не подозревает о том, что его жизнь находится в серьезной опасности, он старается вести прежний образ жизни, но внезапно наступившее ухудшение может привести если не к смерти, то к инвалидности. Поэтому во многих случаях сдавливание головного мозга требует скорейшего хирургического вмешательства, хотя в некоторых случаях терапия проводится консервативно.

Инсульт
Одна из наиболее часто встречающихся и общеизвестных форм поражения головного мозга - это инсульт. Симптомы общемозгового расстройства при прединсультном состоянии известны абсолютному большинству обывателей: головные боли, головокружение, шумы в ушах, ухудшение работоспособности, нарушение сна. Но чаще всего на них мало обращают внимания, считая несущественными и не несущими опасности. Инсульт же специалисты еще называют сосудистой катастрофой мозга, которая хоть и имеет предвестников, но, как всегда, случается внезапно. О бщемозговые симптомы при инсульте являются характерными для любого из двух видов мозговой катастрофы:
- геморрагический инсульт - развивается в результате разрыва кровеносного сосуда головного мозга;
- ишемический инсульт - как нарушение кровотока вследствие закупорки сосудов - тромбозы и аткросклеротические бляшки.
Также инсульты делятся по степени тяжести:
- легкая степень тяжести - симптоматические проявления выражены незначительно и проходят в течение 3 недель;
- инсульт средней тяжести характеризуется ярко выраженными очаговыми симптомами, в то время как общемозговые поражения могут отсутствовать вовсе, больной находится в сознании все время;
- тяжелая степень инсульта характеризуется глобальным развитием общемозговых нарушений, угнетением сознания больного.
Общемозговые симптомы поражения головного мозга при инсульте характерны для средней и тяжелой степеней поражения мозга. Это головная боль, способная усиливаться с течением времени, тошнота и повторяющаяся рвота, головокружение. Также для инстультов этих степеней тяжести характерны потеря сознания, кратковременная или длительная, сонливость или, наоборот, возбуждение, чувство жара, сухости во рту, боль в глазах, судороги. Очаговые симптомы проявляются в зависимости от места локализации травмы и захвата областей мозговой облочки разрушением.
Диагностика инсульта проводится только лишь в медицинском специализированном учреждении. Если успеть доставить больного на обследование и экстренную помощь в так называемый период терапевтического окна, составляющем от 3 до 6 часов от начала развития поражения мозга при инсульте, то последствия болезни могут быть значительно снижены. Следует помнить, что смертность в результате инсультов занимает второе место после ишемической болезни сердца среди сердечно-сосудистых заболеваний.

Воспалительные заболевания
О клещевом энцефалите говорят много и регулярно с наступлением весеннего тепла, предупреждая о страшной опасности укусов клещей - переносчиков заболевания. Но энцефалиты - это группа воспалительных заболеваний головного мозга. Они подразделяются на первичные и вторичные, ведь зачастую выявить причину развития воспалительного поражения головного мозга не удается. При развитии такого поражения различной этиологии к общемозговым симптомам относятся:
- головные боли;
- тошнота;
- повышение температуры тела;
- чувствительность к свету (светобоязнь);
- нарушение сознания;
- сонливость;
- припадки эпилепсии.
Если заболевание переходит в тяжелую форму, то могут развиться парезы и параличи, ригидность затылочных мышц, кома, изменения показателей крови и ликвора, указывающие на воспалительный процесс. Поставить диагноз помогают пункции спинномозговой жидкости и магнито-резонансная и компьютерная томографии. Общемозговые симптомы при воспалительных заболеваниях головного мозга и клинические анализы позволяют достаточно четко выявить причину и возбудитель и назначить лекарственную терапию.
Токсические поражения
Головной мозг нуждается в постоянном питании кислородом и полезными веществами, которые он получает с кровью. Но тем же способом в мозг попадают и ненужные вещества - токсины и яды, которые каким-либо образом попали в кровь. Развивается токсическое поражение головного мозга. Специалисты выделяют две проблемы такого состояния:
- токсическая энцефалопатия;
- энцефалополинейропатия.
Организму не важно, каким образом токсины попали в него, он остро реагирует на такое вторжение. В первую очередь токсическое отравление влияет на клетки мозга. Особенно опасно длительное воздействие отравляющих веществ, когда изменения могут стать необратимыми. Вещества, которые оказывают неблагоприятное действие на мозг человека, это:
- алкоголь;
- наркотические вещества растительного и синтетического происхождения;
- тяжелые металлы;
- определенная группа медикаментов при длительном или бесконтрольном приеме;
- яды.
Общемозговые симптомы поражения головного мозга при воздействии токсичных и ядовитых веществ будут следующими:
- головные боли;
- тошнота;
- головокружения;
- нарушения сознания.
При таких видах поражения мозга в обязательном порядке будут проявляться и очаговые расстройства. Специалисты делят их на три группы:
- мозжечково-вестибулярный комплекс - так называемое чувство опьянения;
- гипотоламический комплекс - объясняется нарушением функции гипоталамуса - отдела мозга, контролирующего гомеостаз и нейроэндокринную деятельность всего организма;
- экстрапирамидный комплекс - нарушения двигательной активности скелетных мышц.
Токсические поражения диагностируются выявлением отравляющего вещества, а также аппаратными методами типа МРТ.
Менингит
Неврология отдельным пунктом выделяет такое заболевание, как менингит. Оно хоть и относится к воспалительно-вирусным поражениям нервной системы и головного мозга, но имеет свои характеристики и последствия. Так, при менигите, каким бы он ни был, поражаются мозговые облочки, а не сам мозг, а также спинной мозг. Специалисты выделяют два типа менингита:
- лептоменингит;
- пахименингит.
Эти термины обозначают воспалительное заболевание мягкой и паутинной оболочек мозга и твердой оболочки соответственно. Для каждого типа менингита характерно, что при болезни проявляются общемозговые симптомы. Неврология выделяет несколько способов градации менинго-заболеваний, один из которых основан на выявлении возбудителя болезни - патогенного микроорганизма. В зависимости от того, что вызало болезнь, будет проявляться клиническая картина и общемозговые симптомы при менингите.
- Менингококковый менингит характеризуется внезапностью, температура тела быстро повышается, появляется головная боль и многократная рвота как результат повышения внутричерепного давления. Для такого типа характерны определенные позы, которые дают врачу возможность сразу же предположить адекватный диагноз - голова запрокинута к спине, ноги подведены к животу, который втянут, а спина выгнута. Это так называемые менингеальные признаки поражения мозга. С течением болезни появляются нарушения сознания - бред, спутанность мыслей, параличи, может развиться кома. Появляются приступопобразные судороги, одни из которых могут стать летальными.
- Серозный менингит вызывается энтеровирусами и вирусом полиомиелита. Для данного типа болезни характерны следующие общемозговые симптомы: головные боли и рвота после периода продормального течения болезни, повышение температуры, развиваются общие признаки менингита - напряжение затылочных мышц, выгнутая спина. К этому виду заболеваний, по типу возбудителя болезни, относят туберкулезный и вирусный менингиты.
- Протозойный менингит вызывается внутриклеточными паразитами. Этот тип болезни характерен первоначальным появлением болей в мышцах и суставах, сыпи по типу коревой, увеличением некоторых лимфатических желез. Затем появляются такие общемозговые симптомы, как головная боль и рвота, и менингеальные симптомы - ригидность затылочных мышц, согнутость ног.
Любая форма менингита опасна тем, что причину болезни достаточно сложно выявить на начальных стадиях заболевания. Постановка адекватного диагноза требует определенных медицинских мероприятий - забора спинно-мозговой жидкости, так называемая люмбальная пункция. Она позволяет выявить возбудитель и назначить качественную терапию. Также менингиты опасны своими осложнениями в результате не вовремя начатого адекватного лечения или же неправильной терапии.
Диагностика проблемы
Некоторые общемозговые симптомы абсолютным большинством простых обывателей воспринимаются как нечто незначительное, быстропроходящее, связанное с проблемами в жизни. Это головные боли и тошнота - с переутомляемостью, неправильным питанием, стрессами. И большинство не обращают на них внимания, принимая симптоматические лекарства и не задумывась о поиске отправной точки проблемы. Но со времением общемозговые симптомы расширяются, появляются очаговые признаки поражения мозга, проблема становится актуальной, но зачастую время для ее адекватного решения оказывается упущенным. В диагностике неврологических проблем должны использоваться все возможные методы, которыми обладает современная медицина - от различного рода анализов до аппаратной диагностики типа МРТ, КТ. Только вовремя поставленный верный диагноз позволит вылечить заболевание без последствий для здоровья и жизни человека.
Внутренние органы и системы человеческого организма регулируются нервной системой, которая разделяется на центральную и периферическую. В первую включен головной и спинной мозг, во вторую – нервы, распространяющиеся из головного и спинного мозга. Если происходит нарушение работы нервной системы, страдают и внутренние органы.
Классификация заболеваний нервной системы
Исходя из причины, существуют следующие виды заболеваний нервной системы:
- инфекционные;
- травматические;
- наследственные.
Инфекционная природа болезней обусловлена воздействием на организм патогенов – вирусов, бактерий, грибков, паразитарных инвазий. В большинстве случаев диагностируют поражение головного мозга, то есть центральной нервной системы. Это может быть:
- энцефалит;
- корь;
- малярия и др.
Клинические проявления, характерные для инфекционного поражения ЦНС, - повышение общей температуры, нарушение сознания, частые головные боли и головокружение, тошнотно-рвотный синдром.
Болезни нервной системы травматического характера вызваны повреждением головного или спинного мозга в результате ушиба или иного механического фактора. Это может быть сотрясение мозга, которое сопровождается головной болью, тошнотой и рвотой, потерей или нарушением сознания.
Наследственное поражение нервной системы разделяют на хромосомное и геномное. Среди первых болезней можно выделить болезнь Дауна, среди вторых – нарушение работы нервно-мышечной системы. Клинические проявления наследственных патологий – неправильное формирование двигательных органов и щитовидной железы, слабоумие, отставание в физическом и умственном развитии.
Наследственные заболевания разделяют на несколько подвидов:
- дегенеративное поражение ЦНС под действием определенного фактора (травмы, инфекции) и при наличии наследственной предрасположенности;
- эпилепсия;
- поражение нервно-мышечного аппарата;
- опухолевидные процессы в ЦНС;
- состояния, обусловленные сбоем в развитии нейронов.
К наследственным заболеваниям можно отнести болезнь Паркинсона, болезнь Альцгеймера, боковой амиотрофический склероз, хорею Гентингтона, болезнь Пика.
Отдельно стоит выделить болезни нервной системы сосудистого типа, которые часто становятся причиной присвоения группы инвалидности и летального исхода. Сюда относят острое нарушение мозгового кровообращения (инсульт), сосудисто-мозговую недостаточность хронического типа. Среди характерных симптомов – головная боль, тошнотно-рвотный синдром, нарушение двигательной функции и чувствительности.
Симптомы и признаки заболеваний нервной системы
Вид клинических проявлений и выраженность симптомов заболевания нервной системы зависит от этиологии, области, вовлеченной в процесс, особенностей организма человека, сопутствующих патологических состояний.
Существуют общие симптомы, характерные для болезней центральной и периферической нервной системы:
- недомогание, слабость, нарушение трудоспособности;
- ухудшение эмоционального настроя или наоборот – раздражительность;
- нарушение режима труда и отдыха;
- головокружение и головная боль, возникающие часто или на постоянной основе;
- слабость мышц.
Специфический признак, указывающий на сбой в нервной регуляции, - нарушение чувствительности кожного покрова.
Если произошло нарушение работы головного мозга, возникают следующие симптомы, исходя из отдела поражения:
- кора больших полушарий: нарушение памяти, речи, слуховой функции, головная боль, нарушение или потеря сознания;
- средний отдел, подкорковые структуры: нарушение зрительной функции, фотофобия, замедление моторных реакций;
- варолиев мост: нарушение координации движений, концентрации внимания;
- мозжечок: нарушение координации движений, парез и паралич;
- продолговатый мозг: симптомы гипоксии, нарушение координации движений.
При заболеваниях спинного мозга возникают следующие симптомы:
- нарушение подвижности локтевого и плечевого суставов;
- паралич конечностей;
- гипоксия (возникающая на фоне паралича дыхательных мышц);
- мышечная слабость;
- нарушение чувствительности кожного покрова и перианального отдела.
Заболевания периферической нервной системы протекают с такими признаками:
- онемение области, которая располагается ниже пораженного участка;
- атрофия мышц в пораженной зоне;
- нарушение двигательной функции;
- повышение сухости кожного покрова на ладонях и подошвах;
- дрожание рук и ног.
Вышеперечисленные симптомы не являются специфическими для всех заболеваний. Определить этиологию клинических проявлений сможет только врач.
При заболевании происходит медленная гибель нервных клеток. Чаще диагностируют патологию у лиц в пожилом возрасте. К сожалению, не существует методов, которые помогли бы остановить прогрессию болезни, но можно предпринять меры по смягчению симптомов и поддержанию нормального общего состояния.
Назвать точную причину заболеваний невозможно ввиду отсутствия достаточного объема исследований по данному вопросу. Существует теория, что изменения развиваются на фоне структурных отклонений в белках, содержащихся в нейронах ЦНС, отложения пептида бета-амилоида, или вследствие недостаточной продукции ацетилхолина.
- нарушение памяти, речи, двигательной активности;
- апатия или наоборот – раздражительность;
- сбой в зрительном, тактильном, слуховом восприятии;
- невозможность самостоятельного обслуживания;
- снижение мышечной массы.
Прогноз заболевания – неблагоприятный. При начале терапии на 1 стадии продолжительность жизни не превышает 7-14 лет.
Заболевание протекает с судорожными припадками, которые обусловлены внезапными и сильными разрядами в электрически возбудимых клетках головного мозга. Среди причин развития патологии – генетические аномалии, врожденные болезни церебрального отдела, механическая травма мозга, онкологический и атрофический процесс, инсульт.
Специфический симптом эпилепсии – судорожные припадки. Иные признаки:
- повышение раздражительности;
- нарушение координации движений, ориентации в пространстве;
- беспричинный страх, тоска.
После проведенной терапии наступает продолжительная ремиссия сроком до 5 лет.
Заболевание протекает с выраженной болью в пораженном отделе. При этом сохраняется двигательная активность, чувствительность кожного покрова. Распространенный вид невралгии связан с тройничным нервом. Причины заболевания – воспалительный инфекционный процесс, присутствие опухолевидного новообразования, переохлаждение, травма.
- сильная боль;
- покраснение кожного покрова;
- зудящий синдром;
- судороги и непроизвольное сокращение мышц.
Болезнь имеет благоприятный прогноз, но требует продолжительной терапии.
Состояние характеризуется сбоем в режиме труда и отдыха с отсутствием или нарушением сна в ночное время суток. Причины бессонницы – перенесенный стресс или эмоциональное перенапряжение, неподходящие условия для сна (шум, непривычная обстановка и др.), прием психостимулятора, смена часового пояса, профессиональная деятельность, требующая работы в ночное время.
- невозможность отхода ко сну;
- вялость, сонливость после пробуждения;
- снижение работоспособности, вызванное плохим качеством сна;
- частое пробуждение.
Бессонницей называют состояние, повторяющееся чаще 3 раз в неделю на протяжении месяца.
Патология обусловлена выборочным повреждением миелиновой оболочки нейронных волокон центральной или периферической нервной системы. Этиология болезни связана с воздействием вирусной или бактериальной инфекции.
- снижение тонуса мышц;
- нарушение чувствительности кожного покрова;
- нистагм (непроизвольное колебание глазных яблок);
- нарушение двигательной активности;
- дрожание рук и ног;
- нарушение памяти.
Осложнения при заболевании возникают редко. Летальный исход обусловлен отеком мозга.
Диагностика заболеваний нервной системы
В первую очередь проводится неврологический осмотр предполагаемого больного. Изучают особенности интеллекта, ориентацию в пространстве, сознание, уровень чувствительности кожных покровов и рефлексы.
Для подтверждения неврологической природы симптомов назначают компьютерную томографию головного мозга, по результатам которой можно выявить участки с опухолевидными новообразованиями, кровоизлияниями. Более информативный метод диагностики – магнитно-резонансная томография. Для оценки состояния сосудов проводят ангиографию и УЗИ.
Может понадобиться люмбальная пункция, рентгенологическое исследование, электроэнцефалография, биопсия, анализ крови.
Лечение заболеваний нервной системы
Как только выявлена причина возникающих симптомов, врач сразу назначает лечение первичного процесса. В большинстве случаев неврологические заболевания требуют длительной терапии. При наличии генетически обусловленной или врожденной патологии проводится поддерживающее лечение, так как полностью устранить ее невозможно.
В лечении заболеваний центральной нервной системы используют:
- нейролептики, обладающие антипсихотическим эффектом (Труксал, Зипрекса, Сонапакс);
- антидепрессанты, снижающие симптомы стресса, улучшающие когнитивные функции (Пиразидол, Леривон, Прозак);
- ноотропные средства, стимулирующие умственную деятельность, улучшающие память (Пирацетам, Ноотропил, Энцефабол);
- психостимулирующие препараты, активизирующие психическую активность, улучшающие координацию движений (Теобромин, Фенамин);
- противосудорожные средства, используемые при эпилептических припадках (Пуфемид, Диазепам, Люминал).
Заболевания периферической нервной системы лечат:
- н-холиномиметиками, обладающими аналептическим эффектом, усиливающими симпатическую пульсацию к сердцу и сосудам (Лобесил, Табекс);
- блокаторами н-холинорецепторов, снижающими артериальное давление, спазм мышц (Чампикс, Варениклин);
- нестероидными противовоспалительными средствами, устраняющими воспалительный процесс, снимающими болевую симптоматику и, снижающими температуру (Ибупрофен, Индометацин, Нимесулид);
- гормональными средствами, используемыми при неэффективности нестероидных препаратов (Преднизолон, Гидрокортизон);
- местными анестетиками, обладающими обезболивающим эффектом (Новокаин, Лидокаин);
- противовирусными средствами, угнетающими жизнедеятельность вирусов (Зовиракс, Вектавир).
Дополняют медикаментозное лечение физиотерапевтическими процедурами:
- магнитотерапией (при поражении периферических нервов, посттравматических состояниях);
- лазеротерапией (при неврите, невралгии, травматическом повреждении нервов);
- электрофорезом (при мигрени, воспалительных процессах);
- ультрафонофорезом (как метод реабилитации после операции);
- рефлексотерапией (при последствиях инсульта, энцефалопатии);
- УВЧ-терапией (при дистрофических процессах в позвоночнике);
- массажем (при воспалении нервов, энцефалопатии).
Показания к хирургическому лечению неврологических заболеваний:
- наличие опухолевого образования в церебральном отделе или спинном мозге;
- получение травмы, угрожающей жизни;
- врожденная патология, которая существенно влияет на качество жизни;
- наличие тяжелых сосудистых изменений в головном мозге;
- тяжелая форма эпилепсии, паркинсонизма;
- спинальная патология, угрожающая потерей двигательной функции.
Любая патология, в том числе неврологические заболевания, требует своевременного выявления и оказания квалифицированной помощи. Проводить самолечение не рекомендуется. В противном случае не только замедляется выздоровление, но и возникает дополнительный вред для здоровья.
Читайте также:


