Сосудисто нервный пучок полового члена
Все артерии и нервы ягодичной области выходят из полости таза через большое седалищное отверстие, через над- и подгрушевидное отверстия (см. рис. 4.11, 4.12).
Из надгрушевидного отверстия (между нижним краем средней ягодичной мышцы и верхним краем грушевидной) выходит верхний ягодичный сосудисто-нервный пучок.
Верхняя ягодичная артерия, a. glutea superior, отходит от заднего ствола внутренней подвздошной артерии в полости малого таза. После выхода из надгрушевидного отверстия она кровоснабжает грушевидную мышцу, большую, среднюю и малую ягодичные мышцы. Одноименные вены, образуя сплетение, прикрывают верхнюю ягодичную артерию, а верхний ягодичный нерв, п. gluteus superior, располагается книзу и кнаружи по отношению к сосудам и иннервирует перечисленные выше мышцы.
Через подгрушевидное отверстие (между нижним краем грушевидной мышцы и верхней близнецовой мышцей) в подъягодичное пространство выходят седалищный нерв, нижний ягодичный и половой сосудисто-нервные пучки.
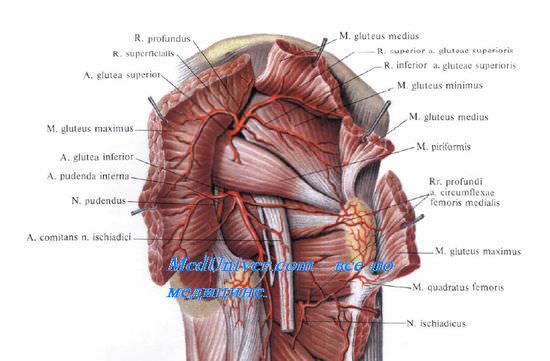
Наиболее латерально в этом отверстии располагается n. ischiadicus, самый крупный нерв человеческого тела. Седалищный нерв самый заметный, поэтому его можно рассматривать как внутренний ориентир для поиска подгрушевидного отверстия и других сосудисто-нервных пучков. Медиально от седалищного нерва идут задний кожный нерв бедра, п. cutaneus femoris posterior, и артерия, сопровождающая седалищный нерв, a. comitans n. ischiadici, отходящая от нижней ягодичной артерии.
Далее седалищный нерв направляется книзу, при этом спереди от него сверху вниз располагаются верхняя близнецовая мышца, сухожилие внутренней запирательной, нижняя близнецовая мышца и квадратная мышца бедра. Сзади от нерва лежит большая ягодичная мышца. Выйдя из-под нижнего края большой ягодичной мышцы, седалищный нерв располагается поверхностно и прикрыт только широкой фасцией.
Здесь, в точке пересечения ягодичной складки и контура нижнего края т. gluteus maximus, можно выполнить проводниковую анестезию седалищного нерва. Для нахождения точки введения иглы можно воспользоваться и проекцией нерва на кожу, представленной выше.
Нижняя ягодичная артерия, a. glutea inferior, тоньше верхней ягодичной артерии в 2—3 раза. Артерия окружена одноименными венами и ветвями нижнего ягодичного нерва, п. gluteus inferior. В подгрушевидном отверстии этот пучок лежит кнутри от седалищного нерва и заднего кожного нерва бедра. По выходе из подгрушевидного отверстия артерия и нерв распадаются на ветви, проникающие в толщу большой ягодичной мышцы и в грушевидную мышцу, где нижняя и верхняя ягодичные артерии анастомозируют.
Половой сосудисто-нервный пучок (a. et v. pudendae internae и n. pudendus) располагается в подгрушевидном отверстии наиболее медиально. По выходе из подгрушевидного отверстия половой сосудисто-нервный пучок ложится на крестцово-остистую связку, lig. sacrospinal, и ость седалищной кости, образующие верхний край малого седалищного отверстия (см. рис. 4.11). Затем пучок проходит через малое седалищное отверстие под крестцово-бу-горную связку, lig. sacrotuberale, на внутреннюю поверхность седалищного бугра. Последний входит в состав латеральной стенки седалищно-анальной ямки и покрыт внутренней запирательной мышцей и ее фасцией. Расщепление этой фасции образует так называемый канал Олькока [Alcock], в котором и проходит половой сосудисто-нервный пучок. N. pudendus в нем располагается книзу и медиально от сосудов.
Половой сосудисто-нервный пучок (a. et v. pudendae internae и n. pudendus) располагается в подгрушевидном отверстии наиболее медиально. По выходе из подгрушевидного отверстия половой сосудисто-нервный пучок ложится на крестцово-остистую связку, lig. sacrospinal, и ость седалищной кости, образующие верхний край малого седалищного отверстия (см. рис. 4.11). Затем пучок проходит через малое седалищное отверстие под крестцово-бу-горную связку, lig. sacrotuberale, на внутреннюю поверхность седалищного бугра. Последний входит в состав латеральной стенки седалищно-анальной ямки и покрыт внутренней запирательной мышцей и ее фасцией. Расщепление этой фасции образует так называемый канал Олькока [Alcock], в котором и проходит половой сосудисто-нервный пучок. N. pudendus в нем располагается книзу и медиально от сосудов.
Связь клетчатки подъягодичного пространства с соседними областями. Отверстия подъягодичного пространства. Сообщения ягодичной области.
Подъягодичное клетчаточное пространство сообщается:
1) через над- и подгрушевидное отверстия — с полостью малого таза;
2) через малое седалищное отверстие — с седалищно-анальной ямкой;
3) по ходу седалищного нерва — с задней областью бедра;
4) через щель под проксимальной частью сухожилия большой ягодичной мышцы — с латеральной и передней Переднее слабое место капсулы тазобедренного сустава
Переднее слабое место капсулы тазобедренного сустава прикрыт фасциальным футляром подвздошно-поясничной мышцы, m. iliopsoas. Между капсулой и мышцей расположена bursa iliopectinea, которая в 10% случаев сообщается с полостью сустава. Затек из переднего слабого места распространяется по задней поверхности m. iliopsoas, т.е. через мышечную лакуну, далее по крылу подвздошной кости и боковой поверхности позвоночника в поясничную область проксимально, к малому вертелу — дистально. Припухлость при таком затеке имеет форму песочных часов — перетяжку образует неподатливая паховая связка.
Из-под внутреннего края m. iliopsoas затек может распространиться между лобковой костью и гребенчатой мышцей в медиальное ложе бедра. Наиболее опасен затек по ходу бедренных сосудов — по sulcus femoris anterior и далее в приводящий канал.
Задненижнее слабое место капсулы тазобедренного сустава
Коллатеральное кровообращение в области тазобедренного сустава. Коллатерали тазобедренного сустава. Коллатеральные сосуды тазобедренного сустава.
В области тазобедренного сустава в окружающих его мышцах существует широкая сеть анастомозов, в результате чего может компенсироваться нарушение кровотока по наружной подвздошной и бедренной артериям (рис. 4.17). Так, анастомоз между поясничной артерией и глубокой артерией, огибающей подвздошную кость, может компенсировать нарушение кровотока на участке от бифуркации аорты до дистального отдела наружной подвздошной артерии.
Окклюзия на участке между внутренней подвздошной артерией и бедренной артерией компенсируется за счет анастомозов между ягодичными артериями и восходящими ветвями латеральной и медиальной артерий, огибающих бедренную кость.

Рис. 4.17. Коллатерали тазобедренного сустава 1 — aorta abdominalis; 2 — анастомоз между a. lumbalis и а. circumflexa ilium profunda; 3 — анастомоз a. glutea superior с a. circumflexa ilium profunda; 4 — a. iliaca communis; 5 — a. iliaca interna; 6 — a. glutea superior, 7 — a. circumflexa ilium profunda; 8 — a. iliaca externa; 9 — a. glutea inferior, 10 — a. obturatoria; 11 — анастомоз между a. glutea inferior и a. obturatoria; 12 — a. circumflexa femoris medialis; 13 — r. ascendens a circumflexae femoris lateralis; 14 — a. circumflexa femoris lateralis; 15 — a. profunda femoris; 16 — a femoralis.
В развитии коллатерального кровообращения принимает участие также за-пирательная артерия, анастомозирующая с медиальной артерией, огибающей бедренную кость.
Следует отметить чрезвычайно важную роль в развитии коллатерального кровотока в проксимальном отделе бедра глубокой артерии бедра, от которой отходят артерии, огибающие бедренную кость.
Дата добавления: 2018-02-28 ; просмотров: 258 ;
Мировая медицинская наука накопила большой опыт диагностики и лечения мужской импотенции с учетом всего разнообразия причин, вызывающих это заболевание. Мы осветим проблему со стороны сосудистой патологии, способной вызывать у мужчин расстройство эрекции полового члена.
По оценкам зарубежных специалистов, именно патология сосудов составляет 55% всех случаев стойкой импотенции у мужчин. И лечение ее очень часто требует хирургического вмешательства. Чтобы легче понять его суть, целесообразно ознакомить читателей с анатомией и физиологией полового члена.
Это сложное образование из двух кавернозных тел и ткани, напоминающей по своему строению губку. В центре губки в каждом кавернозном теле проходят артерии с множеством ответвлений, которые открываются в ячейки губки (синусы). Кавернозные тела сообщаются между собой, как бы срастаясь внутренними сторонами, и кровь имеет возможность перетекать из одного в другое. Каждое кавернозное тело фиксируется к лонной кости таза, формируя ножки полового члена. Кавернозные тела окружены белочной оболочкой, которая срастается с губчатой тканью. Эта оболочка очень прочная и в то же время легко растягивается. Снизу к кавернозным телам прилегает уретра (мочеиспускательный канал), окруженная такой же губчатой тканью. Охватывая уретру, губчатая ткань на конце ее формирует утолщение в виде головки полового члена.
Через белочную оболочку проходит множество вен. Кровь выходит через них из полового члена и оттекает в вены таза. В области ножек полового члена располо жены специальные мышцы, способные в период полово го возбуждения сжимать их вместе с проходящими здесь венами. Однако управлять этими мышцами, как скелетными, мужчина не может. Между кавернозными телами расположена глубокая тыльная вена. Она принимает кровь от головки полового члена и впадающих в нее кольцевых вен, которые, в свою очередь, принимают кровь от кавернозных тел. Таким образом созда ется своего рода замкнутая гидродинамическая система.
Процесс развития эрекции упрощенно выглядит так: при сексуальном возбуждении из центральной неявной системы поступают сигналы к артериям, проходящим внутри кавернозных тел. Они расширяются, и большое количество крови резко наполняет ячейки губчатой ткани. Одновременно и мышцы, получив сигналы, начинают сокращаться, пережимают вены, выходящие из ножек кавернозных тел полового члена. Отток к рови из кавернозных тел резко ограничивается. Кровь, наполняющая губчатую ткань, начинает растягивать белочную оболочку, и половой член резко увеличивается в размерах.
Похожие процессы происходят и в губчатой ткани, охватывающей уретру и формирующей головку полового члена. Растягиваясь под сильным напором крови, белочная оболочка своими волокнами пережимает вены, проходящие через специальные в ней отверстия. В результате в фазу максимальной эрекции опок крови из полового члена становится минимальным, давление крови в кавернозных телах достигает своего пика (до 500 мм рт. ст.), превышая в несколько раз сердечное. И половой член приобретает резко выраженную упругость.
Даже такая упрощенная схема развития эрекции дает представление о множестве звеньев, расстройства которых могут привести к сбою в работе этого сложного механизма. Сосудистая импотенция может возникать как от недостаточного притока крови (артериальный фактор), так и от быстрой утечки крови (венозный фактор). И в том, и другом случае эрекции, достаточной для проведения нормального полового акта, не возникает. Вот почему лечение импотенции необходимо начинать с комплексного обследования всех основных структур, участвующих в развитии эрекции.
Исследование артерий наиболее доступно и обычно выполняется в первую очередь. Проводится ультразвуковая доплерометрия и доплерография. Специальный аппарат, оснащенный компьютером, позволяет выявить не только закупорку, но и сужение артерий, по которым кровь поступает в половой член. Исследование обязательно проводят до и после введения внутрь кавернозных тел специальных расширяющих артерии препаратов. Это могут быть папаверин, проставазин. Если при ультразвуковой доплерографии патологии артерий не выявлено и кровоток после лекарственной стимуляции соответствует норме, выясняют, нет ли патологической венозной утечки из кавернозных тел. Ее еще называют патологическим венозным дренажем. Он, кстати, очень часто бывает у пациентов как молодого, так и зрелого возраста.
Обследование при подозрении на патологический венозный дренаж требует нестандартного оснащения и оборудования. Мы в своей практике используем специальный насос, снабженный компьютером. Через гидравлическую систему, сообщающуюся с просветом кавернозных тел посредством введенных в них игл, в кавернозные тела нагнетается жидкость с рентгеноконтрастным веществом. Регулируя объемную скорость этой жидкости в единицу времени, доводим половой член до состояния полной эрекции. Затем объем поступающей жидкости сокращается и остается на уровне, необходимом для поддержания эрекции в стабильном состоянии.
Если полученные при обследовании цифры превышают допустимые параметры, то следует искать причины импотенции в патологической утечке венозной крови. Вот здесь и помогают снимки, которые сопровождают все проводимые исследования. На них благодаря рентгенконтрастному веществу выявляются все венозные коллекторы, по которым в фазу полной эрекции идет утечка крови. Если выявляется такая патология, в просвет кавернозных тел также вводят папаверин или другой подобный препарат, который максимально расширяет сосуды, несущие кровь в кавернозные тела. Это необходимо для того, чтобы точно рассчитать объем хирургического вмешательства, устранить патологическую венозную утечку.
Теперь, надеемся, ясно, что лечение сосудистой импотенции направлено либо на усиление артериального притока, либо на уменьшение повышенной утечки венозной крови. И здесь, как при любой патологии, возможны два метода лечения: оперативный, консервативный.
Для восстановления нормального артериального кровотока в половом члене хирургическим путем наиболее распространены так называемые шунтирующие операции, когда из бедренной артерии перебрасывается кровь в артерии полового члена в обход закупоренного участка. При этом используют собственные артерии либо вены пациента. Поскольку диаметр артерий полового члена не превышает два миллиметра, операции проводят под микроскопом с использованием специальной сосудистой техники. В отделении хирургии сосудов нашей клиники произведено более 200 подобных операций. У 70% больных получен хороший результат.
При повышенной утечке венозной крови наиболее распространены перевязка и резекция (местное удаление) патологически расширенных венозных коллекторов. Однако при кажущейся простоте решения этой проблемы оказалось, что чрезвычайно быстро после такой операции возникает рецидив импотенции - развиваются венозные коллатерали в обход перевязанного сосуда.
В нашей клинике разработана специальная методика, позволяющая избегать рецидива. Суть ее в прошивании всех венозных коллекторов вместе с белочной оболочкой. Да, это длительная операция, но она приводит к достижению полноценной эрекции у 80% оперированных мужчин.
В последние годы широкое распространение получило консервативное лечение импотенции методом ауто-инъекций различных сосудорасширяющих препаратов в кавернозные тела полового члена. После предварительного врачебного инструктажа за 20 минут перед половым актом пациент самостоятельно выполняет аутоинъекцию сосудорасширяющего препарата. К сожалению, эта методика (даже при использовании лучших мировых препаратов) помогает далеко не всем. Она абсолютно бесполезна при повышенной венозной утечке, а таких больных среди страдающих импотенцией четверть. Однако метод весьма эффективен при психогенных формах импотенции, потому отказываться от него не следует.
Надеемся, вы уже поняли, что импотенция возникает из-за самых разнообразных причин. Для правильного лечения (как консервативного, так и оперативного) необходимо установить истинную. Сделать это, вылечить болезнь по силам современному врачу. В его арсенале достаточно методов, чтобы избавить пациента от тяжелого недуга. Важно только, чтобы диагностика и лечение осуществлялись в условиях квалифицированного учреждения.
Кротовский Г.С., д.м.н., Трапезов С.В., уролог
Источник: Журнал "Здоровье"
Грушевидная мышца начинается на тазовой поверхности крестца от fascia pelvina sacri, проходит через for. ischiadicum majus и прикрепляется к trochanter major бедренной кости. Посредством этой мышцы большое седалищное отверстие делится на две отверстия: надгрушевидное и подгрушевидное. Через надгрушевидное отверстие здесь проходят n., a., v. gluteae superiores, через подгрушевидное - n., а., v. gluteae inferiores, n. ischiadicus, a. pudenda interna, n. pudendus.
Все артерии и нервы ягодичной области выходят из полости таза через большое седалищное отверстие, через над- и подгрушевидное отверстия .
Из надгрушевидного отверстия (между нижним краем средней ягодичной мышцы и верхним краем грушевидной) выходит верхний ягодичный сосудисто-нервный пучок. Верхняя ягодичная артерия, a. glutea superior, отходит от заднего ствола внутренней подвздошной артерии в полости малого таза.
После выхода из надгрушевидного отверстия она кровоснабжает грушевидную мышцу, большую, среднюю и малую ягодичные мышцы. Одноименные вены, образуя сплетение, прикрывают верхнюю ягодичную артерию, а верхний ягодичный нерв, п. gluteus superior, располагается книзу и кнаружи по отношению к сосудам и иннервирует перечисленные выше мышцы. Через подгрушевидное отверстие (между нижним краем грушевидной мышцы и верхней близнецовой мышцей) в подъягодичное пространство выходят седалищный нерв, нижний ягодичный и половой сосудисто-нервные пучки.
Наиболее латерально в этом отверстии располагается n. ischiadicus, самый крупный нерв человеческого тела. Седалищный нерв самый заметный, поэтому его можно рассматривать как внутренний ориентир для поиска подгрушевидного отверстия и других сосудисто-нервных пучков. Медиально от седалищного нерва идут задний кожный нерв бедра, п. cutaneus femoris posterior, и артерия, сопровождающая седалищный нерв, a. comitans n. ischiadici, отходящая от нижней ягодичной артерии. Далее седалищный нерв направляется книзу, при этом спереди от него сверху вниз располагаются верхняя близнецовая мышца, сухожилие внутренней запирательной, нижняя близнецовая мышца и квадратная мышца бедра. Сзади от нерва лежит большая ягодичная мышца. Выйдя из-под нижнего края большой ягодичной мышцы, седалищный нерв располагается поверхностно и прикрыт только широкой фасцией. Здесь, в точке пересечения ягодичной складки и контура нижнего края т. gluteus maximus, можно выполнить проводниковую анестезию седалищного нерва. Для нахождения точки введения иглы можно воспользоваться и проекцией нерва на кожу, представленной выше.
Нижняя ягодичная артерия, a. glutea inferior, тоньше верхней ягодичной артерии в 2—3 раза. Артерия окружена одноименными венами и ветвями нижнего ягодичного нерва, п. gluteus inferior.
В подгрушевидном отверстии этот пучок лежит кнутри от седалищного нерва и заднего кожного нерва бедра. По выходе из подгрушевидного отверстия артерия и нерв распадаются на ветви, проникающие в толщу большой ягодичной мышцы и в грушевидную мышцу, где нижняя и верхняя ягодичные артерии анастомозируют.
Половой сосудисто-нервный пучок Половой сосудисто-нервный пучок (a. et v. pudendae internae и n. pudendus) располагается в подгрушевидном отверстии наиболее медиально. По выходе из подгрушевидного отверстия половой сосудисто-нервный пучок ложится на крестцово-остистую связку, lig. sacrospinal, и ость седалищной кости, образующие верхний край малого седалищного отверстия (см. рис. 4.11). Затем пучок проходит через малое седалищное отверстие под крестцово-бу-горную связку, lig. sacrotuberale, на внутреннюю поверхность седалищного бугра. Последний входит в состав латеральной стенки седалищно-анальной ямки и покрыт внутренней запирательной мышцей и ее фасцией. Расщепление этой фасции образует так называемый канал Олькока [Alcock], в котором и проходит половой сосудисто-нервный пучок. N. pudendus в нем располагается книзу и медиально от сосудов.
Крестцовое сплетение, plexus sacralis, образовано передними ветвями V поясничного (Lv), верхних четырех крестцовых (Si—Siv) и части передней ветви IV поясничного (Lfv) спинномозговых нервов. Передняя ветвь V поясничного спинномозгового нерва, а также присоединяющаяся к нему часть передней ветви IV поясничного нерва образует пояснйчно-крестцовый ствол, truncus lumbosacralis. Он спускается в полость малого таза и на передней поверхности грушевидной мышцы соединяется с передними ветвями I, II, III и IV крестцовых спинномозговых нервов. В целом крестцовое сплетение по форме напоминает треугольник, основание которого находится у тазовых крестцовых отверстий, а вершина — у нижнего края большого седалищного отверстия, через которое из полости таза выходят наиболее крупные ветви этого сплетения. Крестцовое сплетение находится между двумя соединительнотканными пластинками. Сзади от сплетения лежит фасция грушевидной мышцы, а впереди — верхняя тазовая фасция. Ветви крестцового сплетения делятся на короткие и длинные.
Короткие ветви заканчиваются в области тазового пояса, длинные ветви направляются к мышцам, суставам, коже свободной части конечности (рис. 190). Короткие ветви крестцового сплетения. К коротким ветвям крестцового сплетения относятся внутренний запирательный и грушевидный нервы, нерв квадратной мышцы бедра, верхний и нижний ягодичные нервы, а также половой нерв. Первые три нерва: 1. N. 4Верхний ягодичный нерв, п. gluteus superior (Liv—Lv, Si), выходит из полости таза через надгрушевидное отверстие вместе с верхней ягодичной артерией и рядом с одноименной веной в ягодичную область, где проходит между малой и средней ягодичными мышцами (рис. 191). Иннервирует среднюю и малую ягодичные мышцы, а также мышцу, напрягающую широкую фасциюбедра. 5Нижний ягодичный нерв, п. gluteus inferior (Lv, Si—Sn), является наиболее длинным нервом среди коротких ветвей крестцового сплетения. Из полости таза этот нерв выходит через подгрушевидное отверстие вместе с одноименной артерией и рядом с веной, седалищным нервом, задним кожным нервом бедра, половым нервом. Ветви нижнего ягодичного нерва направляются к большой ягодичной мышце. 6. Половой нерв, п. pudendus (Si—Siv), покидает полость таза через подгрушевидное отверстие, огибает сзади седалищную ость и через малое седалищное отверстие входит в се-далищно-прямокишечную ямку. В седалищно-прямокишечной ямке этот нерв ложится на латеральную ее стенку, идет вперед в толще фасции, покрывающей внутреннюю запирательную мышцу, и делится на конечные ветви. В седалищно-прямокишечной ямке от полового нерва отходят: нижние прямокишечные нервы, пп. reddles inferiores, направляющиеся к наружному сфинктеру заднего прохода и к коже в области заднего прохода; промежностные нервы, nn. perineales, которые иннервируют mm. ischiocavernosus, bulbospongiosus, transversi perinei (superficialis et profundus), кожу промежности, а также кожу задней поверхности мошонки у мужчин — задние мошоночные нервы, nn. scrotdles posteriores, или больших половых губ — задние губные нервы, nn. labiates posteriores, у женщин. Конечная ветвь полового нерва — дорсальный нерв полового члена (клитора), п. dorsalis penis (clitoridis), вместе с дорсальной артерией полового члена (клитора) проходит через мочеполовую диафрагму и следует к половому члену (клитору). Этот нерв отдает ветви к пещеристым телам, головке полового члена (клитора), коже полового члена у мужчин, большим и малым половым губам у женщин, а также ветви к глубокой поперечной мышце промежности и сфинктеру уретры. Длинные ветви крестцового сплетения. К длинным ветвям крестцового сплетения относятся задний кожный нерв бедра и седалищный нерв. 1Задний кожный нерв бедра, п. cutaneus femoris posterior (Si—Sin), является чувствительной ветвью крестцового сплетения. Выйдя из полости таза через подгрушевидное отверстие, нерв направляется вниз и выходит из-под нижнего края большой ягодичной мышцы примерно на середине расстояния между большим вертелом и седалищным бугром. На бедре нерв располагается под широкой фасцией, в борозде между полусухожильной и двуглавой мышцами бедра. Его ветви прободают фасцию и разветвляются в коже заднемедиальной поверхности бедра вплоть до подколенной ямки. У нижнего края большой ягодичной мышцы от заднего кожного нерва бедра отходят нижние нервы ягодиц, пп. [гг.] clunium inferiores, которые огибают край этой мышцы и иннервируют кожу ягодичной области. Промежностные ветви, rr. perineales, направляются к коже промежности. 2Седалищный нерв, п. ischiadicus (Liv — Lv), (Si—Sin), является самым крупным нервом тела человека. В его формировании принимают участие передние ветви крестцовых и двух нижних поясничных нервов, которые как бы продолжаются в седалищный нерв. В ягодичную область из полости таза седалищный нерв выходит через подгрушевидное отверстие. Далее он направляется вниз вначале под большую ягодичную мышцу, затем между большой приводящей мышцей и длинной головкой двуглавой мышцы бедра. В нижней части бедра седалищный нерв делится на две ветви: лежащую медиально более крупную ветвь — большеберцовый нерв, п. tibialis, и более тонкую латеральную ветвь — общий малоберцовый нерв, п. peroneus [fibu-Idris] communis (рис. 192). Нередко деление седалищного нерва на две конечные ветви происходит в верхней трети бедра или даже непосредственно у крестцового сплетения, а иногда в подколенной ямке. В области таза и на бедре от седалищного нерва отходят мышечные ветви к внутренней запирательной и близнецовым мышцам, к квадратной мышце бедра, полусухожильной и полуперепончатой мышцам, длинной головке двуглавой мышцы бедра и задней части большой приводящей мышцы. В статье рассмотрен опыт хирургического лечения пациентов болезнью Пейрони на фоне имеющихся нарушений эрекции. У большинства (58,5%) пациентов необратимые нарушения кавернозной гемодинамики вызваны артерио-венозной недостаточностью сосудов полового члена. Основной сопутствующей патологией являлись сахарный диабет 2 типа (65,5%) и ишемическая болезнь сердца (63,7%). Улучшение прогноза при хирургическом вмешательстве обеспечивают деликатная техника имплантации протезов, а также коррекция деформации пениса путём иссечения бляшки с вариантами графтинга. Вызванное развитием бляшки укорочение полового члена удаётся скорректировать на 59,3% от утраченной длины. 91,4% пациентов удовлетворены результатами операции и качеством сексуальной жизни. Здоровье мужчины. – 2013. — №3. – с.97 – 103 Болезнь Пейрони (фибробластическая индурация полового члена) – патологический процесс с преимущественной локализацией в белочной оболочке и перегородке кавернозных тел полового члена (ПЧ), который морфологически является воспалительным процессом и приводит к деформации пениса во время эрекции [1,2]. Исторически, по данным множества источников, была отслежена связь между болезнью Пейрони (БП) и наличием коллагенопатий у пациентов, обращающихся к сексопатологу с деформацией ПЧ при эрекции. Так, БП сочетается с контрактурой Дюпюитрена, келлоидозом (склерозом ушных раковин), плече-лопаточным периартритом (болезнью Дюппле). Общность патогенеза, схожесть поражения соединительной ткани говорит о системном процессе с различной локализацией изменений. Ссылаясь на мнения различных авторов, можно отметить, что распространённость БП составляет около 1% от количества мужчин сексуально активного возраста [1,3,4]. И если ранее БП преимущественно поражала мужчин старше 40 лет, то в последние годы в нашу клинику с данной проблемой обращаются молодые люди в возрасте 19-22 лет [3]. На наш взгляд, БП в конечной стадии является хирургической проблемой. Подавляющее большинство пациентов обращается к врачу после периода активного воспаления, уже на фоне сформированной, а часто и кальцинированной бляшки, с резистентной к терапии деформацией, и, нередко, с нарушениями самой эрекции. Многообразие консервативных методов, к сожалению, не гарантирует инволюции бляшки и восстановления нормальной анатомии и физиологии ПЧ. Дегенеративные изменения нервных окончаний и нарушения кавернозной гемодинамики переходят в необратимую стадию. Данная группа пациентов, с самыми тяжёлыми поражениями белочной оболочки и кавернозной ткани, может быть возвращена к сексуальной активности только путём имплантации пенильных протезов с одномоментной корректировкой деформации ПЧ [2]. Средний возраст: 51,6 ± 3,4 (n=58) (Microsoft Excele Statistica 6,0) Варианты деформации ПЧ представлены в таблице 1. Таблица 1. Варианты деформации ПЧ у прооперированных пациентов с БП
Дорсальная девиация ПЧ 27 (46,6%) Дорсо-латеральная девиация ПЧ вправо 9 (15,5%) Дорсо-латеральная девиация ПЧ влево 22 (37,9%) Всего 58 (100%)
Угол девиации до операции варьировал от 60? до 90?.
Средний угол девиации 65? ± 4,1?.
Укорочение ПЧ (разница длины между малой и большой кривизной при эрекции) как следствие фиброза составляло от 17% до 38%.
Среднее укорочение ПЧ до операции составило 27% ± 5,8%.
Варианты деформации ПЧ представлены на фото 1-3.
Фото1.
Дорсо-латеральная девиация ПЧ влево.

Фото 2.
Дорсо-латеральная девиация ПЧ вправо

Фото 3.
Дорсальная девиация ПЧ.

Всем пациентам перед проведением оперативного вмешательства с целью определения кавернозного кровотока, размеров бляшки и деформации пениса производилась допплерография сосудов полового члена на фоне фармакологической индукции эрекции.
Вариабельность размеров бляшки и частота кальцификации представлены в таблице 2.
Таблица 2.
Вариабельность размеров бляшки и частота кальцификации у прооперированных пациентов с БП
| Минимальное значение | Максимальное значение | |
| Продольный размер бляшки (см) | 0,3 | 7,2 |
| Поперечный размер бляшки (см) | 0,1 | 2.7 |
| Кальцификация бляшки | 38 (65,5 %) | |
Визуализация бляшки при ультразвуковом исследовании полового члена в режиме серой шкалы (В – режим) представлена на фото 4,5.
Фото 4.
Гиперэхогенное образование в белочной обочке, дающее акустическую тень.

Фото 5. По наружной поверхности левого кавернозного тела определяются множественные бляшки, дающие акустическую тень.

Данные, характеризующие кавернозную гемодинамику, представлены в таблице 3.
Таблица 3.
Характеристики кавернозной гемодинамики у прооперированных пациентов с БП.
| Артериальная недостаточность сосудов ПЧ. | 11 (19 %) |
| Корпоральная вено-окклюзивная дисфункция (КВОД). | 13 (22,5 %) |
| Сочетанное (артерио-венозное) нарушение пенильного кровотока | 34 (58,5%) |
Крайне полезную информацию при подготовке оперативного вмешательства могут дать лучевые методы диагностики. Исходные данные по топографии бляшки, ангиоархитектонике, вовлечении в процесс кавернозной ткани можно получить с помощью мультидетекторной компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
Результаты исследования лучевыми методами представлены на фото 6,7.
Фото 6.
КТ полового члена на фоне фармакологически индуцированной эрекции (альпростан 15 мкг интракавернозно). Деформация ПЧ незначительная. Визуализация кальцинированных бляшек в дистальном сегменте по дорсальной и вентральной поверхности кавернозных тел.

Фото 7.
МРТ полового члена на фоне фармакологически индуцированной эрекции (альпростан 15 мкг интракавернозно). Угол дорсальной девиации более 70?. Множественные участки локального фибротического характера в среднем и дистальном отделе ПЧ, выраженная деформация белочной оболочки.

Хочется особо отметить, что ни угол искривления ПЧ, ни размеры и структурные особенности бляшки не являлись показанием для проведения эндофаллопротезирования. Решение об установке имплантов принималось на основе жалоб пациентов о нарушении эректильной функции и невозможности жить половой жизнью и доказанных нарушений кавернозной гемодинамики.
Соматический фон пациентов подвергался анализу с целью определения риска возможных осложнений оперативного вмешательства и наличия системной патологии соединительной ткани.
Данные по сопутствующим заболеваниям у пациентов с БП представлены в таблице 4.
Таблица 4.
Сопутствующая соматическая патология у прооперированных пациентов с БП.
| Сахарный диабет 1 типа | 7(12%) |
| Сахарный диабет 2 типа | 38(65,5%) |
| Гипертоническая болезнь | 29(50%) |
| Варикозная болезнь нижних конечностей | 13(22,4%) |
| Ишемическая болезнь сердца | 37(63,7%) |
| Состояние после трансплантации почки | 1(1,7%) |
| Контрактура Дюпюитрена | 2(3,4%) |
Устанавливались импланты различных модификаций: полужёсткие, AMS 650, AMS Spectra, AMS 700CX.
Выбор эндофаллопротеза являлся общим решением пациента и врача. Учитывались материальные возможности пациента для приобретения импланта, объём и прогноз успешной операции и заживления раны, в зависимости от особенностей расположения бляшки и пенильной деформации. Естественно, обсуждались и функциональные, и эстетические аспекты сексуальной функции и качества жизни пациента в отдалённом периоде.
Распределение по моделям используемых пенильных имплантов представлено в таблице 5.
Таблица 5.
Модели используемых имплантов.
| Модель импланта | Количество имплантаций |
| Полужёсткие эндофаллопротезы | 19 |
| AMS 650 (пластический) | 5 |
| AMS Spectra | 32 |
| AMS 700 СX | 2 |
Техническими особенностями эндофаллопротезирования у пациентов с БП являются: субкоронарный доступ, а в случае имплантации гидравлического протеза дополнительно пено-скротальный разрез; скальпирование полового члена, мобилизация дорсального сосудисто-нервного пучка, послабляющие наружные разрезы на бляшку без проникновения в кавернозную ткань; деликатная техника установки имплантов в кавернозные тела. В случае, если после выполнения этих условий на установленном импланте девиация сохраняется ? 30 ?, производится иссечение бляшки, закрытие дефекта графтом из синтетического или биологического материала.
Варианты имплантаций и использование графта представлены в таблице 6.
Таблица 6.
Варианты имплантаций и использование графта
| Имплантация без наложения графта | 38(65,5%) |
| Имплантация с использованием синтетического графта | 13(22,4%) |
| Имплантация с использованием биологического графта | 7(12,1%) |
Фрагменты операции представлены на фото 8-18.
Фото 8.
ПЧ скальпирован, мобилизирован дорсальный сосудисто-нервный пучок.

Фото 9.
Через пено-скротальный разрез ПЧ вывихнут в рану.

Фото 10.

Фото 11.
Бляшка размечена, наложены держатели.

Фото 12.
Произведена резекция бляшки.

Фото 13.
Дефект белочной оболочки. Визуализируются диффузные фибротические изменения межкавернозной перегородки.

Фото 14.

Фото 15.
В кавернозные тела установлены и наполнены гидравлические импланты, визуализация истинного размера дефекта белочной оболочки.

Фото16.

Фото 17.
Дефект белочной оболочки ушит обвивным швом.

Фото 18.

Наблюдаемые осложнения после имплантации представлены в таблице 7.
Таблица 7.
Осложнения после эндофаллопротезирования у пациентов с БП.
| Вид осложнения | Количество случаев | Исход осложнения |
| Синдром хронической дистальной боли | 2(3,5%) | Эксплантация, репротезирование более совершенной моделью импланта |
| Перелом полужёсткого импланта | 5(8,6%) | Эксплантация неисправного протеза, репротезирование с заменой импланта |
| Потеря чувствительности головки полового члена | 8(13,8%) | Разрешение |
| Лимфостаз полового члена | 4(7%) | Разрешение |
| Гематома полового члена | 1(1,7%) | Разрешение |
| Диссатисфакция пациента | 5(8,6%) | Рациональная психотерапия.При необходимости – репротезирование более совершенной моделью импланта с вариантами пластики ПЧ. |
В наблюдаемой группе динамического наблюдения требовали состояния, улучшение в которых предопределено раневым процессом и временем послеоперационной реабилитации: потеря чувствительности головки полового члена, лимфостаз и гематома полового члена. Более активных действий, в том числе и повторного хирургического вмешательства, требовали: перелом полужёсткого импланта, синдром хронической дистальной боли (боли в области головки пениса после имплантации) и диссатисфакция пациента результатами операции. Неудовлетворённость пациентов носила, прежде всего, психологический характер и была связана с утратой природного размера полового члена.
В отдалённом периоде послеоперационного наблюдения повторения выраженной деформации ПЧ не наблюдалось. Угол сохранившейся девиации варьировал от 0? до 15?, что не вызывало проблем при сексуальных контактах.
Крайне волнующим фактором для части пациентов является восстановление длины ПЧ. Протезирование на фиброзно-изменённых тканях несёт в себе дополнительные риски, поэтому требуется установка импланта несколько меньшего размера для предотвращения натяжения тканей, пролежней и протрузии. Потеря длины после имплантации по отношению к изначальным (до болезни) размерам большой кривизны составила от 8% до15%. Среднее укорочение ПЧ по отношению к исходным размерам большой кривизны составило в группе 11% (n=58).
Учитывая, что до операции среднее укорочение ПЧ как разница длины между малой и большой кривизной при эрекции составляло 27% (n=58), мы получаем следующую цифру: имплантация скорректировала потерянную длину полового члена в среднем на 16% от исходных 27% (n=58), т.е., больше половины утраченной длины (59,3%) удаётся восстановить.
Выводы:
1. В исследуемой группе пациентов с БП в 58,5% случаев необратимые нарушения кавернозной гемодинамики вызвано артерио-венозной недостаточностью сосудов ПЧ, в 22,5% случаев – КВОД, в 19% случаев – артериальной недостаточностью сосудов ПЧ. Основной сопутствующей патологией являлись сахарный диабет 2 типа (65,5%) и ишемическая болезнь сердца (63,7%).
2. Равноценно важными с точки зрения хирургической тактики являются и техника имплантации протезов, и коррекция деформации ПЧ путём иссечения бляшки с вариантами графтинга.
3. В исследуемой группе 91,4% пациентов удовлетворены результатами операции и качеством сексуальной жизни.
Список литературы:
Оставить комментарий
Все права защищены. Полное или частичное копирование материалов допускается только при наличии ссылки на источник.
Читайте также:


