Спинномозговые ганглии узлы находятся на radix ventralis
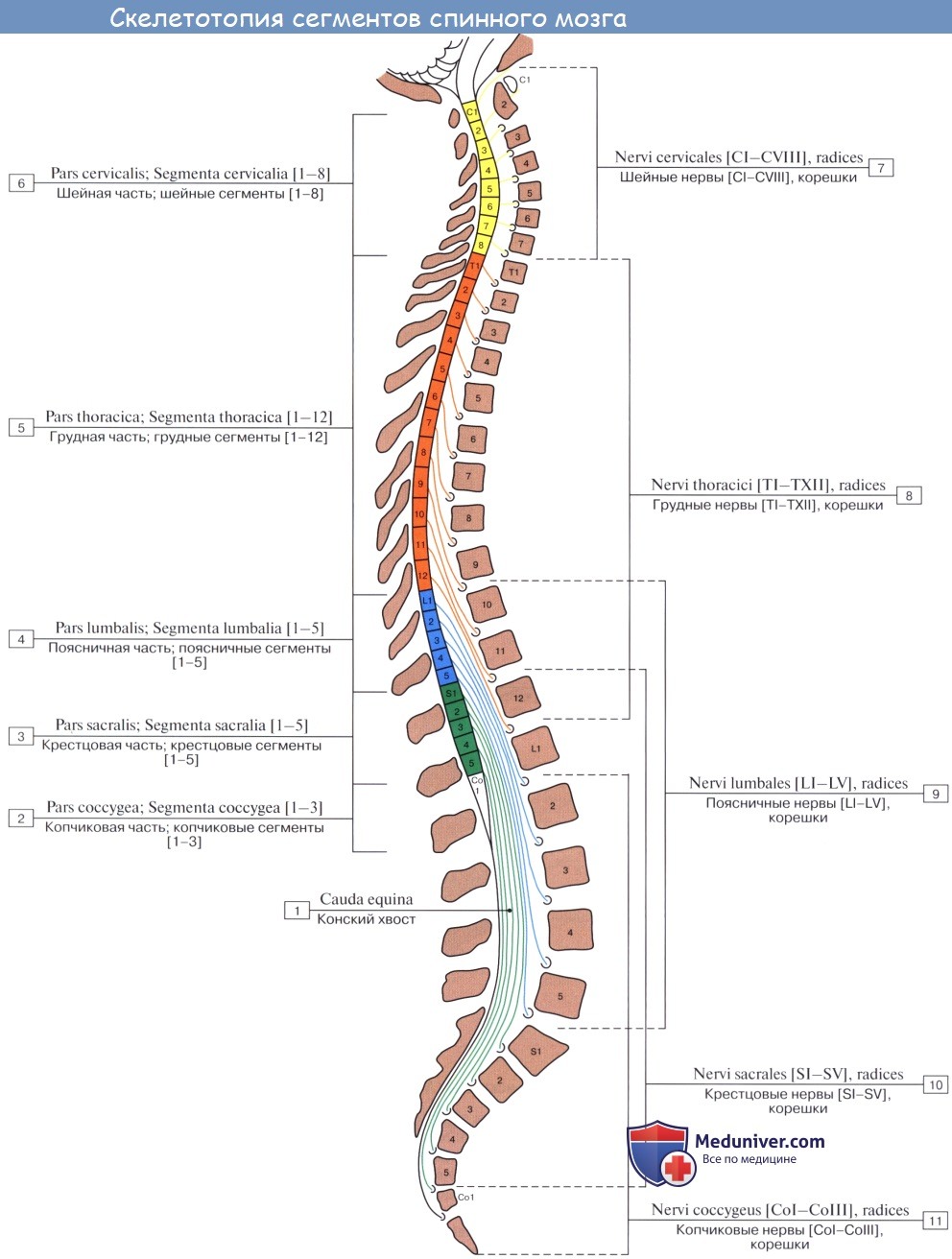
Спинномозговые нервы, nn. spinales, представляют собой парные (31 пара), метамерно расположенные нервные стволы:
1. Шейные нервы, nn. cervicales (CI—CVII), 8 пар
2. Грудные нервы, nn. thoracici (ThI—ThXII), 12 пар
3. Поясничные нервы, nn. lumbales (LI—LV), 5 пар
4. Крестцовые нервы, nn. sacrales (SI—Sv), 5 пар
5. Копчиковый нерв, n. coccygeus (CoI—СоII), 1 пара, реже две.

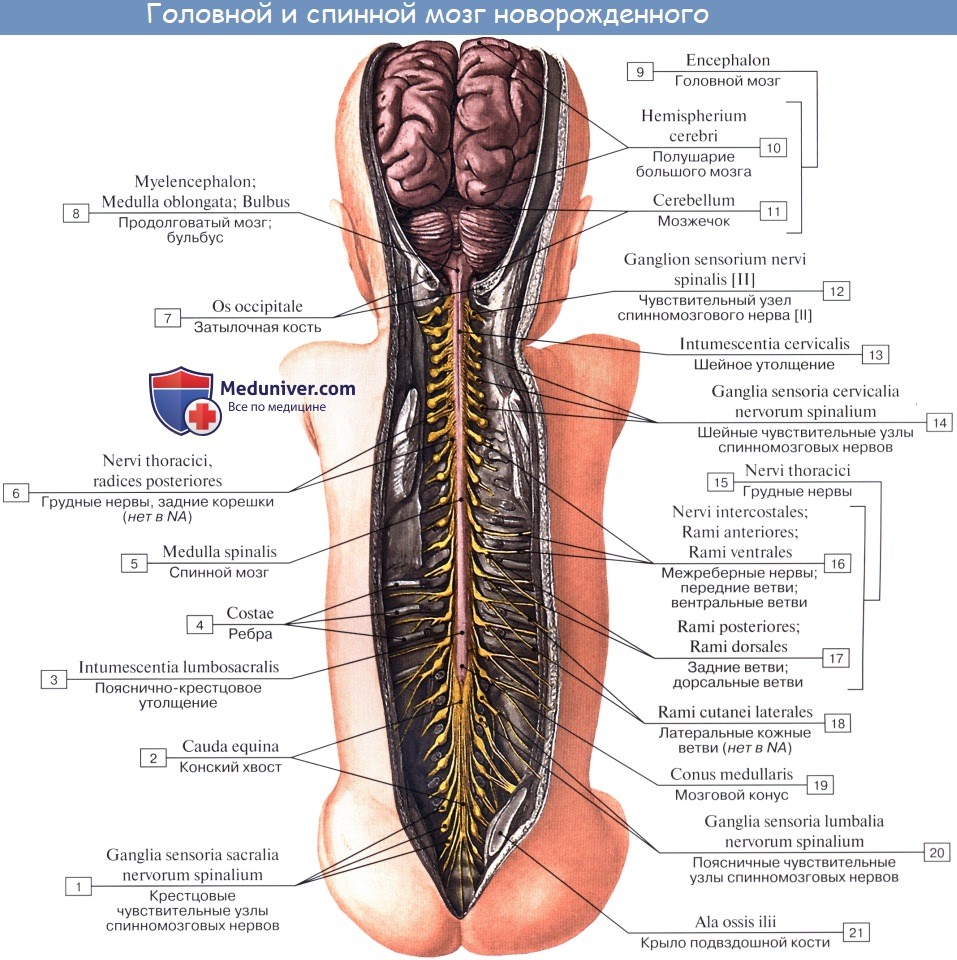
Проекция спинномозговых
корешков и нервов на позвоночный
столб (схема).
Спинномозговой нерв является смешанным и образуется путем слияния принадлежащих ему двух корешков:

Сегмент спинного мозга (полусхематично).
1—columns posterior; 2—columna lateralis; 3—funiculus lateralis; 4—r. dorsalis; 5 — r. ventralis; 6—n. spinalis; 7—columna anterior; 8—funiculus anterior; 9—radix ventralis; 10—ganglion spinale; 11 — radix dorsalis; 12 — funiculus posterior.
1) заднего корешка (чувствительного), radix dorsalis (sensoria)
2) переднего корешка (двигательного), radix ventralis (motoria).

Каждый корешок связан со спинным мозгом корешковыми нитями, fila radicularia. Задний корешок в области заднелатеральной борозды связан со спинным мозгом корешковыми нитями заднего корешка, fila radicularia radicis dorsalis, а передний корешок в области переднелатеральной борозды — корешковыми нитями переднего корешка, fila radicularia radicis ventralis.
Задние корешки более толстые, так как каждому из них принадлежит спинномозговой узел (чувствительный), ganglion spinale (sensorius). Исключение составляет первый шейный нерв, у которого передний корешок крупнее заднего. Иногда отсутствует узел в корешке копчикового нерва.

Спинномозговые нервы,
nn. spinales; вид спереди
Передние корешки узлов не имеют. В месте образования спинномозговых нервов передние корешки только прилегают к спинномозговым узлам и соединяются с ними при помощи соединительной ткани.
Соединение корешков в спинномозговой нерв происходит латерально от спинномозгового узла.
Корешки спинномозговых нервов проходят вначале в подпаутинном пространстве и окружены непосредственно мягкой мозговой оболочкой. Между передними и задними корешками в подпаутинном пространстве проходит зубчатая связка.
Вблизи межпозвоночных отверстий корешки плотно покрыты всеми тремя мозговыми оболочками, которые срастаются между собой и продолжаются в соединительнотканное влагалище спинномозгового нерва.

Поперечный разрез через
межпозвоночный хрящ.
Корешки спинномозговых нервов направляются от спинного мозга к межпозвоночному отверстию:
1) корешки верхних шейных нервов располагаются почти горизонтально;
2) корешки нижних шейных нервов и двух верхних грудных идут от спинного мозга косо вниз, располагаясь перед вступлением в межпозвоночное отверстие на один позвонок ниже от места отхождения из спинного мозга;
3) корешки следующих 10 грудных нервов следуют еще более наклонно вниз и перед вступлением в межпозвоночное отверстие находятся приблизительно на два позвонка ниже своего начала;
4) корешки 5 поясничных, 5 крестцовых и копчикового нерва направляются вниз вертикально и образуют с одноименными корешками противоположной стороны конский хвост, cauda equina, который находится в полости твердой мозговой оболочки. Отделяясь от конского хвоста, корешки направляются кнаружи и еще в позвоночном канале соединяются в ствол спинномозгового нерва, truncus n. spinalis.

Большинство спинномозговых узлов залегает в межпозвоночных отверстиях; нижние поясничные узлы располагаются частично в позвоночном канале; крестцовые узлы, кроме последнего, залегают в позвоночном канале вне твердой мозговой оболочки.
Спинномозговой узел копчикового нерва находится внутри полости твердой мозговой оболочки. Корешки спинномозговых нервов и спинномозговые узлы можно изучить после вскрытия позвоночного канала и удаления дуг позвонков и суставных отростков.
Все стволы спинномозговых нервов, за исключением первого шейного, пятого крестцового и копчикового нервов, залегают в межпозвоночных отверстиях, при этом нижние из них, принимающие участие в образовании конского хвоста, находятся также частично и в позвоночном канале.
Первый шейный спинномозговой нерв (CI) проходит между затылочной костью и I шейным позвонком; восьмой шейный спинномозговой нерв (СVIII) располагается между VII шейным позвонком и I грудным позвонком; пятый крестцовый и копчиковый нервы выходят через крестцовую щель.
Стволы спинномозговых нервов являются смешанными, т. е. несут чувствительные и двигательные волокна.
Каждый нерв по выходе из позвоночного канала почти тотчас делится на переднюю ветвь, r. ventralis (anterior), и заднюю ветвь, r. dorsalis (posterior), в каждой из которых имеются как двигательные, так и чувствительные волокна. Ствол спинномозгового нерва посредством соединительных ветвей, rr. communicantes, связан с соответствующим узлом симпатического ствола.
Соединительных ветвей две. Одна из них несет предузловые (миелиновые) волокна от клеток боковых рогов спинного мозга. Она белого цвета (эти зетви имеются от восьмого шейного (СVIII) до второго — третьего поясничного (LII—LIII) спинномозгового нерва) и называется белой соединительной ветвью, r. communicans albus. Другая соединительная ветвь несет послеузловые (преимущественно безмиелиновые) волокна от узлов симпатического ствола в спинномозговой нерв. Она более темного цвета и носит название серой соединительной ветви, r. communicans griseus.
От ствола спинномозгового нерва отходит ветвь к твердой оболочке спинного мозга — менингеальная ветвь, r. meningeus, которая содержит в своем составе и симпатические волокна.

Менингеальная ветвь возвращается в позвоночный канал через межпозвоночное отверстие. Здесь нерв делится на две ветви: более крупную, идущую по передней стенке канала в восходящем направлении, и более мелкую, идущую в нисходящем направлении. Каждая из ветвей соединяется как с ветвями соседних ветвей мозговой оболочки, так и с ветвями противоположной стороны.
В результате образуется сплетение мозговой оболочки, которое посылает ветвь к надкостнице, костям, оболочкам спинного мозга, венозным позвоночным сплетениям, а также к артериям спинного мозга.
В области шеи спинномозговые нервы принимают участие в образовании позвоночного сплетения, plexus vertebralis, вокруг позвоночной артерии.
Корешки спинного мозга. Канатики, стволы, узлы, сегмент спинного мозга
Эти борозды делят каждую половину белого вещества спинного мозга на три продольных канатика: передний — funiculus anterior, боковой— funiculus lateralis и задний — funiculus posterior. Задний канатик в шейном и верхнегрудном отделах делится еще промежуточной бороздкой, sulcus intermedius posterior, на два пучка: fasciculus gracilis и fasciculus cuneatus. Оба эти пучка под теми же названиями переходят вверху на заднюю сторону продолговатого мозга.
На той и другой стороне из спинного мозга выходят двумя продольными рядами корешки спинномозговых нервов. Передний корешок, radix ventral is s. anterior, выходящий через sulcus anterolateralis, состоит из нейритов двигательных (центробежных, или эфферентных) нейронов, клеточные тела которых лежат в спинном мозге, тогда как задний корешок, radix dorsalis s. posterior, входящий в sulcus posterolateralis, содержит отростки чувствительных (центростремительных, или афферентных) нейронов, тела которых лежат в спинномозговых узлах.
На некотором расстоянии от спинного мозга двигательный корешок прилегает к чувствительному и они вместе образуют ствол спинномозгового нерва, truncus n. spinalis, который невропатологи выделяют под именем канатика, funiculus. При воспалении канатика (фуникулит) возникают сегментарные расстройства одновременно двигательной и чувствительной сфер; при заболевании корешка (радикулит) наблюдаются сегментарные нарушения одной сферы — или чувствительной, или двигательной, а при воспалении ветвей нерва (неврит) расстройства соответствуют зоне распространения данного нерва. Ствол нерва обычно очень короткий, так как по выходе из межпозвоночного отверстия нерв распадается на свои основные ветви.
В межпозвоночных отверстиях вблизи места соединения обоих корешков задний корешок имеет утолщение — спинномозговой узел, ganglion spinale, содержащий ложноуниполярные нервные клетки (афферентные нейроны) с одним отростком, который делится затем на две ветви: одна из них, центральная, идет в составе заднего корешка в спинной мозг, другая, периферическая, продолжается в спинномозговой нерв. Таким образом, в спинномозговых узлах отсутствуют синапсы, так как здесь лежат клеточные тела только афферентных нейронов. Этим названные узлы отличаются от вегетативных узлов периферической нервной системы, так как в последних вступают в контакты вставочные и эфферентные нейроны. Спинномозговые узлы крестцовых корешков лежат внутри крестцового канала, а узел копчикового корешка — внутри мешка твердой оболочки спинного мозга.
Вследствие того что спинной мозг короче позвоночного канала, место выхода нервных корешков не соответствует уровню межпозвоночных отверстий. Чтобы попасть в последние, корешки направляются не только в стороны от мозга, но еще и вниз, при этом тем отвеснее, чем ниже они отходят от спинного мозга. В поясничной части последнего нервные корешки спускаются к соответствующим межпозвоночным отверстиям параллельно filum terminate, облекая ее и conus medullaris густым пучком, который носит название конского хвоста, cauda equina.
Периферический отдел нервной системы. Общие закономерности строения
Закономерности хода и ветвления нервов
Развитие периферического отдела нервной системы
Черепно-мозговые нервы. Общая характеристика
Развитие черепно-мозговых нервов
Список используемой литературы
Периферический отдел нервной системы. Общие закономерности строения
Периферический отдел нервной системы или периферические проводящие нервные пути состоят из спинномозговых нервов, отходящих от спинного мозга, и черепно-мозговых нервов, отходящих от головного мозга в количестве 12 пар.
Нерв- nervus –образован пучками нервных волокон, то есть отростками рецепторных (афферентных) и эфферентных нейронов, и поэтому проводит импульсы в разных направлениях:
а) с периферии к мозговым центрам;
б) из мозговых центров на периферию к исполнительным органам.
Таким образом, все нервы являются смешанными и содержат чувствительные и двигательные нервные волокна. Кроме нервных волокон в нерве имеется соединительно-тканный остов с его сосудами и нервами. В каждом нерве проходят также и симпатические волокна.
Нервы имеют вид белых тяжей разнообразной формы, более округлой или же более плоской. Толщина нервов также колеблется от микроскопических размеров до нескольких сантиметров. Крупные нервы хорошо заметны макроскопически.
Отдельное нервное волокно состоит из осевого цилиндра и неврилеммы, или шванновской оболочки. Осевой цилиндр образован или нейритом или дендритом нейрона. Неврилемма построена из шванновских или немиловских клеток – олигодендроцитов. Она может содержать в своем остове миелин и называется тогда миелиновой или мякотной оболочкой. В соответствии со строением шванновской оболочки и нервы разделяются на мякотные – с миелиновой оболочкой и безмякотные- амиелиновые.
Значение мякотной оболочки заключается в том, что она способствует лучшему проведению нервного возбуждения; в безмякотных нервных волокнах возбуждение проводится со скоростью 1-2 м/с, в то время как в мякотных волокнах скорость достигает 60-120 м/с.
Диаметр отдельных нервных волокон неодинаков: самые толстые из мякотных волокон- это двигательные соматические; средние мякотные волокна- чувствительные соматические; тонкие- чувствительные симпатические; тонкие безмякотные- симпатические двигательные.
В соединительнотканном остове нерва различают эндоневрий, периневрий и эпиневрий. Эндоневрий- endoneurium- упаковывает отдельные нервные волокна, периневрий –perineurium- пучки нервных волокон, а эпиневрий- epineurium- служит наружной оболочкой нерва как целого. Под эндо - и периневрием имеются периневральные лимфатические пространства, сообщающиеся в сторону мозга с субдуральными и субарахноидальными пространствами, а на периферии- с лимфатическими капиллярами.
В остове нерва проходят сосуды нерва – vasa nervorum- обеспечивающие его питание, и нервы сосудов нерва- nervi nervorum. В эпиневрии проходят и лимфатические сосуды, которые, однако, не сообщаются с периневральными пространствами. Число нервных волокон в нерве огромно; в периферическом конце его число волокон, учитывая отходящие коллатерали, может возрасти на 16%.
Закономерности хода и ветвления нервов
1.Спинномозговые нервы отходят метамерно от спинного мозга в каждом сегменте и разделяются на шейные, грудные, поясничные, крестцовые и хвостовые. Черепно-мозговые нервы отходят из продолговатого и среднего мозга. 1 и 2 черепно-мозговые пары нервов занимают в этом отношении особое положение.
2.Каждый спинномозговой нерв имеет два корня- дорсальный и вентральный- radix dorsalis et ventralis.на дорсальном корне находится межпозвоночный спинномозговой узел- ganglion spinale. оба корня у выхода из позвоночного канала соединяются в общий ствол- спинномозговой нерв- n.spinalis- содержащий чувствительные, двигательные, симпатические волокна. Черепно-мозговые нервы отходят только одним корнем, соответствующим дорсальному или вентральному корню спинномозгового нерва.
3.Все эфферентные нервные волокна выходят из вентральных столбов серого мозгового вещества спинного мозга и из соответствующих двигательных ядер продолговатого и среднего мозга. На спинном мозге они формируют вентральные двигательные корни.
4.Все афферентные нервные волокна состоят из нейритов клеток спинномозговых узлов и соответственно ганглиев черепно-мозговых нервов. Следовательно, все тела рецепторных нейронов лежат вне спинного и головного мозга.
5.Каждый грудопоясничный спинномозговой нерв по выходе из позвоночного канала отдает белую соединительную ветвь- ramus communicans albus – в симпатический ствол, ветвь в оболочки спинного мозга-ramus meningeus-затем получает серую соединительную ветвь- ramus communicans grisea- от симпатического ствола и делится на дорсальную и вентральную ветви-ramus dorsalis et ventralis- соответственно разграничению туловищной мускулатуры на дорсальный и вентральный мышечные тяжи с их сосудами. Каждая из упомянутых ветвей, в свою очередь, делится на медиальную и латеральную ветви- ramus medialis et lateralis- для мускулатуры и кожи, что также обуславливается разделением мышечных тяжей на латеральный и медиальный пласты. Совокупность ветвей каждого сегментного нерва вместе с соответствующим участком спинного мозга образует нервный сегмент - невротом- neurotom. Невротомы яснее выражены там, где существует четкая сегментация в скелете и мышцах.
6.При смещении в процессе эволюции миотомов вслед за ними смещаются иннервирующие их ветви соответствующих невротомов. Например, добавочный нерв выходит из позвоночного канала через череп, а иннервирует плечеголовную, трапециевидную и грудино-челюстную мышцы. В области отхождения нервов в конечности образуются плечевое и пояснично-крестцовое нервные сплетения – plexus brachialis et lumbosacralis- а из них уже берут свое начало нервы, направляющиеся в определенные мышечные группы и кости конечностей. Обычно нервы и мышцы конечностей являются многосегментными. Нервные сплетения встречаются и в области шеи. Соединительные ветви между отдельными нервами указывают на происхождение отдельных нервов из нескольких невротомов.
7.Чувствительные нервы хотя в основном и соответствуют кожным сегментам- дерматомам, но иннервируют не только область своего сегмента, а заходят и в смежные дерматомы. Поэтому обезболивание какого-либо кожного сегмента возможно только при выключении трех смежных невротомов.
Развитие периферического отдела нервной системы
У ланцетника спинномозговые узлы еще не обособлены от спинного мозга. Из-за отсутствия позвонков дорсальный и вентральный нервы отходят от мозга в каждом сегменте самостоятельно. Дорсальный нерв идет через миосепты в кожный покров и дает висцеральную ветвь в кишечную стенку, а вентральный нерв - в миотом, то есть между миосептами. В результате дорсальный и вентральный нервы отходят от мозга на разных уровнях, а не в одной сегментальной плоскости. Лишь с появлением скелетной сегментации у вышестоящих животных оба нерва соединяются в общий ствол, который и отходит от мозга двумя корнями. Одновременно наблюдается обособление на дорсальных корнях спинномозговых узлов.
Черепно-мозговые нервы. Общая характеристика
Черепно-мозговых нервов 12 пар. Они выполняют различные функции. Обонятельный, зрительный и равновесно-слуховой нерв - чисто чувствительные нервы и служат проводящими путями анализаторов - обонятельного, зрительного и равновесно-слухового. Глазодвигательный, блоковый и отводящий нервы являются двигательными для глазных мышц. Добавочный и подъязычный нервы двигательные (для трапециевидной, плечеголовной и грудино-челюстной мышц, а второй для мышц языка и подъязычной кости.). Блуждающий нерв или вагус относится к группе парасимпатических нервов. Из остальных пар тройничный нерв:
а) чувствительный для кожи;
б) двигательный для жевательных мышц.
В нем же проходит часть своего пути секреторного волокна в слезную и слюнную железы. Лицевой нерв двигательный для всех мимических мышц, то есть для губных, щечных, носовых, ушных мышц и мышц век. В нем же проходит часть вкусовых волокон с языка и секреторные волокна для слезной, подчелюстной и подъязычной желез. Языкоглоточный нерв содержит чувствительные волокна со слизистой оболочки корня языка и глотки, вкусовые волокна с корня языка и двигательные волокна для расширителя глотки. В нем же часть своего пути проходят секреторные волокна для околоушной слюнной железы.
Нервные стволы — нервы могут состоять из миелиновых или безмиелиновых волокон или из тех и других. В них различают несколько соединительно-тканных оболочек: 1) эндоневрий, окружающий отдельное нервное волокно; 2) периневрий, окружающий пучок нервных волокон; 3) эпи-неврий, окружающий нерв в целом.
Нервный узел — это скопление нервных клеток вне центральной нервной системы. Нервные узлы могут быть чувствительными и вегетативными. Нервные узлы окружены с поверхности соединительно-тканной капсулой, от которой отходят прослойки внутрь узла. Нейроны узла могут быть псевдоуниполярными (спинно-мозговой узел) и мультиполярными (вегетативные нервные узлы). Кроме нейронов в узле находятся также нервные волокна и глиоциты. Симпатические нервные узлы (нервные ганглии) лежат обычно за пределами органа, парасимпатические — в стенке органа (интрамурально). Нейроны спинно-мозговых узлов чувствительные, вегетативных — эфферентные.
Цель занятия— изучение морфологии и функциональных особенностей периферических нервных стволов, нервных ганглиев и спинного мозга.
Задачи:
1. Изучить строение периферического нерва.
2. Изучить морфологию спинно-мозгового узла, симпатического ганглия (на примере узла солнечного сплетения) спинного мозга.
3. Ознакомиться со строением соматической и вегетативной рефлекторных дуг.
Необходимый исходный уровень знаний:
1. Развитие периферической и центральной нервной системы.
2. Основные элементы простой и сложной рефлекторных дуг.
3. Микроскопическое строение периферического нерва, узла солнечного сплетения, спинно-мозгового ганглия и спинного мозга.
Объекты изучения
Микропрепараты для изучения и зарисовки
1. Спинно-мозговой (спинальный, сенсорный) узел.Окраска гематоксилин-эозином. На малом увеличении микроскопа найти передний и задний корешки спинного мозга, а также спинномозговой ганглий, расположенный по ходу заднего корешка. На периферии ганглия локализуются крупные нервныеклетки со светлыми ядрами — псевдоуниполярные нейроциты афферентной природы. Их аксоны и образуют задний (чувствительный) корешок спинного мозга. Передний корешок образован аксонами двигательных нервных клеток спинного мозга, на некотором расстоянии от спинно-мозгового ганглия он сливается с дендритами псевдоуниполярных нейроцитов, образуя смешанный (чувствительной и двигательной природы) спинно-мозговой нерв.
На большом увеличении найти вокруг нейроцитов капсулу из мелких глиоцитов ганглия (мантийных клеток) с округлыми, более плотными, чем у нейроцитов, ядрами. Тонкие прослойки соединительной ткани, окружающие нейроны, обнаруживаются по уплощенным ядрам с компактным хроматином. По ходу миелиновых волокон ганглия и корешков расположены удлиненной формы ядра нейролеммоцитов, более крупные и светлые, чем ядра соединительной ткани. Снаружи ганглий и корешки окружены соединительно-тканной капсулой.
Зарисовать и обозначить: 1) передний корешок спинного мозга (radix anterior medullae spinalis), 2) задний корешок спинного мозга (radix posterior medullae spinalis), 3) спинномозговой узел (ganglion spinale) и в нем: а) соединительнотканную капсулу (capsula), б) псевдоуниполярный нейрон (neuronum pseudounipolare), в) мантийные глиоциты (gliocytus ganglii), г) нервные волокна (neurofibra), д) прослойки рыхлой волокнистой соединительной ткани (textus connectivus laxus), 4) спинно-мозговой нерв (nervus spinalis).
2. Симпатический узел. Узел солнечного сплетения.Окраска — импрегнация серебром по методу Кампаса. На малом увеличении найти скопления крупных клеток желтовато-коричневого цвета с многочисленными темно-коричневыми отростками. Это мультиполярные нейроны, аксоны которых образуют постганглионарные нервные волокна. При большом увеличении определить глиоциты ганглия — клетки, окружающие тела нейрона (по мелким округлым ядрам желтого цвета), соединительнотканную капсулу желтого цвета снаружи ганглия и прослойки соединительной ткани внутри.
Зарисовать и обозначить: 1) капсулу, 2) мультиполярный нейрон (neuronum multipolare), 3) глиоцит ганглия (gliocytus ganglii), 4) нервные волокна (neurofibra), 5) прослойки рыхлой соединительной ткани.
3. Спинной мозг— поперечный срез грудного сегмента. Сначала рассмотреть препарат на свет, используя окуляр как лупу, а затем изучить на малом увеличении микроскопа. Спинной мозг состоит из двух симметричных половин, отграниченных одна от другой спереди глубокой вентральной срединной щелью, а сзади — соединительно-тканной дорсальной срединной перегородкой. На периферии органа найти светлое белое вещество, а внутри — более темное серое вещество.
Серое вещество на поперечном сечении мозга напоминает бабочку. В нем различают более узкие дорсальные рога и более широкие вентральные рога. Между ними расположена промежуточная зона серого вещества и ее латеральная часть — латеральный рог. В вентральном роге локализованы самые крупные нейроны спинного мозга, образующие двигательные ядра, подразделяющиеся на латеральную и медиальную группы. В про межуточной зоне различимы медиальное промежуточное ядро (симпатическое по своей природе), расположенное в латеральных рогах. В основании дорсального рога медиально видно грудное ядро, а дорсолатерально от него — собственное ядро дорсального рога. Правая и левая половины серого вещества соединены серой спайкой, или комиссурой, в которой проходит центральный спинно-мозговой канал. В белом веществе найти вентральные, латеральные и дорсальные канатики. Миелиновые волокна белого вещества на большом увеличении выглядят следующим образом: осевой цилиндр имеет вид темной точки, а миелиновая оболочка — светлого кружка, что является следствием растворения миелина во время обработки ткани перед ее заливкой.
Зарисовать и обозначить: 1) вентральную срединную щель (fissura mediana ventralis), 2) дорсальную срединную перегородку (septum medianum dorsale), 3) серое вещество (substantia grisea) и в нем: а) дорсальный рог (cornu dorsale), б) латеральный рог (cornu laterale), в) вентральный рог (cornu ventrale), г) грудное ядро (nucleus thoracicus), д) собственное ядро дорсального рога (nucleus proprius cornus dorsalis), e) двигательные ядра вентрального рога (nuclei motorii cornus ventralis), ж) латеральное ядро (вегетативное, симпатическое), 4) центральный канал (canalis centralis), 5) белое вещество (substantia alba) и в нем: з) дорсальный канатик (funiculus dorsalis), и) латеральный канатик (funiculus lateralis), к) вентральный канатик (funiculus ventralis).
Демонстрационные препараты
1. Периферический нерв. Поперечный срез седалищного нерва. Окраска гематоксилин-эозином. Увеличение малое. Обратить внимание на миелиновые нервные волокна, которые имеют вид светлых кружочков с темной центральной точкой. Соединительная ткань обнаруживается по розовым тяжам и фиолетовым ядрам соединительно-тканных клеток. Она образует три вида прослоек: 1) эндоневрий — вокруг каждого миелинового нервного волокна; 2) периневрий — вокруг пучка нервных волокон, 3) эпиневрий — вокруг всего нерва.
2. Парасимпатические нервные ганглии в мышечно-кишечном нервном сплетении. Окраска — импрегнация серебром. Обратить внимание на нервные волокна, образующие сеть, и на присутствие мультиполярных нейронов в петлях сети.
Контрольные вопросы:
1. Какие виды рефлекторных дуг вам известны? Каково строение их компонентов?
2. Каковы морфофункциональные особенности нейронов в глиоцитов спинно-мозговых узлов?
3. Куда направляются аксоны псевдоуниполярных нейронов спинно-мозговых узлов и что они образуют?
4. Куда направляются дендриты псевдоуниполярных нейронов спинно-мозговых узлов и какую структуру они образуют?
5. Как морфологически и гистохимически идентифицировать адренергические и холинергические структуры вегетативной нервной системы?
6. Опишите топографию и функцию ядер серого вещества спинного мозга.
7. Куда направляются аксоны нейроцитов двигательных ядер вентральных рогов спинного мозга и какие структуры они формируют?
8. Какие виды нейроглии встречаются в спинном мозге?
9. Каково строение периферического нерва?
Ситуационные задачи:
1. При патологоанатомическом исследовании спинного мозга человека обнаружены деструкция и уменьшение количества клеток, составляющих ядра вентральных рогов в шейном и грудном отделах. Какие функции были нарушены?
2. Заболевание полиомиелитом сопровождается поражениями спинного мозга и нарушениями функции скелетных мышц. Деструкцией каких нейронов можно объяснить это явление? Какое звено рефлекторной дуги при этом нарушено?
3. У экспериментального животного повреждены вентральные корешки спинного мозга. Какие функции нарушены?
4. У экспериментального животного в результате травмы нарушен вентральный корешок спинного мозга. Отростки каких нейронов повреждены?
5. У экспериментального животного перерезаны дорсальные корешки спинного мозга. Какие нервные клетки и какие их отростки при этом повреждены? Где располагаются тела этих нейронов?
6. У экспериментального животного разрушены псевдоуниполярные нейроны спинно-мозговых узлов. Какое звено рефлекторной дуги выключается?
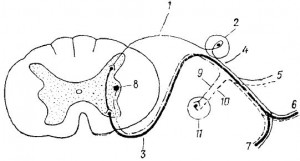
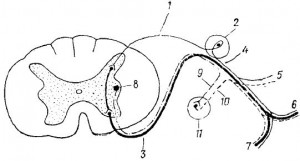
Основа строения спинномозгового нерва
В основе строения спинномозгового нерва лежит рефлекторная дуга (рис. 7).
Совокупность аксонов псевдоуниполярных клеток спинномозгового узла составляет задний корешок (radix dorsalis seu posterior), который входит в спинной мозг через заднюю боковую борозду (sulcus lateralis posterior). Дендриты этих клеток идут на периферию.
Совокупность аксонов двигательных клеток передних и боковых рогов составляет передний корешок (radix ventralis seu anterior), который выходит из спинного мозга через переднюю боковую борозду (sulcus lateralis anterior).
От каждого спинномозгового нерва отходит:
- задняя ветвь (r. dorsalis),
- передняя ветвь (r. ventralis),
- ветвь мозговой оболочки (r. meningeus) и
- серая соединительная ветвь (r. communicans griseus).
- Белая соединительная ветвь (r. communicans albus) отходит от всех грудных спинномозговых нервов (Th1—Th12) и двух верхних поясничных (L1—L2).
Задняя и передняя ветви спинномозгового нерва смешанные. Каждая из этих ветвей содержит чувствительные, двигательные и вегетативные (симпатические) волокна, осуществляющие иннервацию сосудов, трофические процессы и т. д.
Рис. 7. Схема строения спинномозгового нерва (nervus spinalis):
1 — radix dorsalis—задний корешок (чувствительный);
2 — ganglion spinale—спинномозговой узел;
3 — radix ventralis—передний корешок (двигательный);
4 — nervus spinalis seu funiculus (спинномозговой нерв или канатик)—смешанный, выходит из позвоночного канала через межпозвоночное отверстие (foramen intervertebrale);
5 — ramus meningeus (ветвь мозговой оболочки)—чувствительная, иннервирует оболочки мозга;
6 — ramus dorsalis nervi spinalis (задняя ветвь спинномозгового нерва) —смешанная, иннервирует кожу и аутохтонные мышцы дорсальной поверхности туловища. Делится на r. medialis et r. lateralis;
7 — ramus ventralis nervi spinalis (передняя ветвь спинномозгового нерва) — смешанная, иннервирует кожу и мышцы вентральной поверхности туловища;
8 — nucleus intermediolateralis (боковое промежуточное вегетативное ядро) — симпатическое;
9 — ramus communicans albus (белая соединительная ветвь);
10 — ramus communicans griseus (серая соединительная ветвь) — обе соединительные ветви являются вегетативными симпатическими;
11 — вегетативный узел пограничного симпатического ствола (truncus sympathicus)
Задние ветви спинномозговых нервов
Задние (дорсальные) ветви (rami dorsales) спинномозговых нервов сохраняют сегментарное строение, проходят назад между поперечными отростками позвонков, огибая суставные отростки, иннервнруют мышцы и кожу задней поверхности шеи и спины.
Кожные ветви трех верхних поясничных нервов (rami laterales) идут к наружной половине ягодичной области под названием nn. clunium superiores (верхние ветви ягодиц), а кожные ветви трех крестцовых (r. lateralis) — под названием nn. clunium medii (средние ветви ягодиц); иннервируют кожу в медиальной части ягодичной области (рис. 9).
Рис. 9. Сегментарная иннервация задней поверхности туловища (кожа):
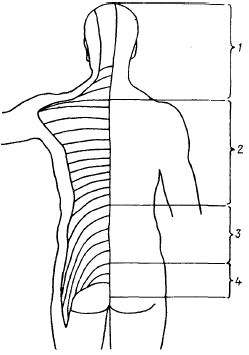
1 — nn. cervicales (C2—C8);
2 — nn. thoracici (Th1-Th12);
3 — nn. lumbales (L1—L5);
4 — nn. sacrales et n. coccygeus (S1—S5—C0)
Задняя ветвь копчикового нерва совместно с заднепроходно-копчиковыми нервами иннервирует кожу области копчика и заднепроходного отверстия. Все задние ветви (кроме 1-го шейного, 4 и 5-го крестцовых и копчикового) делятся на медиальную ветвь (ramus medialis) и латеральную ветвь (ramus lateralis) (см. рис. 9, 10).
Рис. 10. Задние ветви I, II и III шейных нервов:
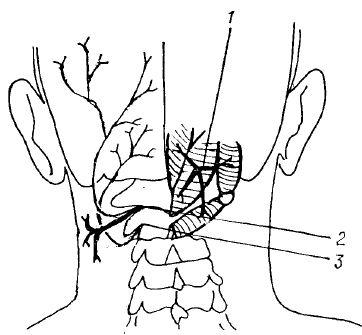
1 — n. suboccipitalis — задняя ветвь I шейного нерва (подзатылочный нерв); проходит между затылочной костью сверху и дугой атланта снизу в борозде (sulcus atlantis) I шейного позвонка, иннервирует mm. recti capitis major et minor, mm. obliqui capitis superior et inferior, m. semispinalis capitis. К коже затылка n. suboccipitalis ветвей не дает. Его чувствительная ветвь иннервирует суставы между затылочной костью и первым шейным позвонком (articulatio atlantooccipitalis), а также между первым и вторым шейными позвонками (articulatio atlantoaxialis);
2 — задняя ветвь II шейного нерва делится на r. medialis и r. lаteralis. Медиальная ветвь (чувствительная) называется большим затылочным нервом (n. occipitalis major), иннервирует кожу затылочной области головы. Латеральная ветвь иннервирует m. splenius capitis et cervicis, mm. longissimus capitis, semispinalis capitis, m. obliquus capitis inferior;
3 — третий шейный нерв (n. occipitalis tertius); иннервирует кожу задней области затылка ближе к средней линии
Передние ветви спинномозговых нервов
Передние ветви (rr. ventrales, rr. anteriores) спинномозговых нервов так же, как и задние, смешанные по функции, содержат двигательные, чувствительные и вегетативные (симпатические) волокна. Иннервируют мышцы и кожу шеи, груди, живота и конечностей. В процессе развития конечностей происходит смешение миотомов и дерматомов, поэтому передние ветви шейных, поясничных, крестцовых и копчиковых нервов утрачивают свойственное им вначале метамерное строение.
Сегментарный ход передних ветвей спинномозговых нервов сохранился только на туловище, где не происходило смещение миотомов. Здесь развиваются межреберные нервы.
Передние ветви грудных спинномозговых нервов образуют двенадцать пар межреберных нервов (nn. intercostales), которые проходят в межреберных промежутках (рис. 11).
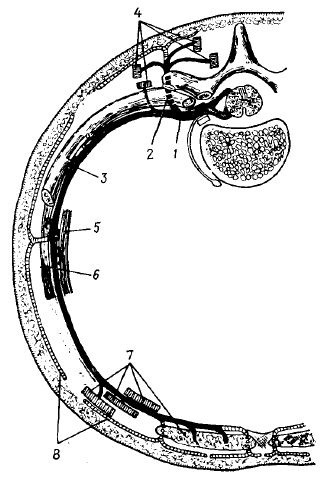
Рис. 11. Схема спинномозгового нерва в грудном отделе:
1 — n. spinalis (спинномозговой нерв);
2 — ramus dorsalis (posterior);
3 — ramus ventralis (anterior);
4 — мышцы спины;
5 — m. intercostalis internus;
6 — m. intercostalis externus;
7 — косые поперечная и прямая мышцы живота;
8 — кожные ветви
Каждый межреберный нерв проходит у нижнего края соответствующего ребра и располагается ниже одноименной артерии и вены между наружной и внутренней межреберными мышцами.
Шесть верхних межреберных нервов доходят до края грудины.
Шесть нижних межреберных нервов прободают диафрагму между ее реберными зубцами, проходят между внутренней косой и поперечной мышцами живота.
XII межреберный нерв, подреберный (n. subcostalis), идет под XII ребром, лежит на поверхности m. quadratus lumborum (рис. 11, 12).
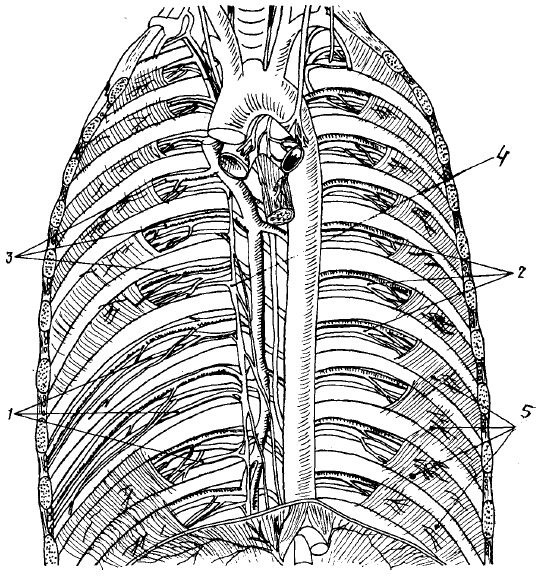
Рис. 12. Межреберные нервы на задней стенке грудной полости (вид изнутри):
1 — nervi intercostales;
2 — arteriae intercostales;
3 — venae intercostales;
4 — truncus sympathicus;
5 — mm. intercostales interni
Мышечные ветви межреберных нервов (rr. musculares) иннервируют все мышцы, развивающиеся из вентральных отделов миотомов, т. е. вентральные мышцы стенок грудной и брюшной полостей, а также мышцы спины вентрального происхождения (mm. serrati posteriores superiores et inferiores, mm. levatores costarum).
Мышечные ветви VII—XII межреберных нервов иннервируют диафрагму.
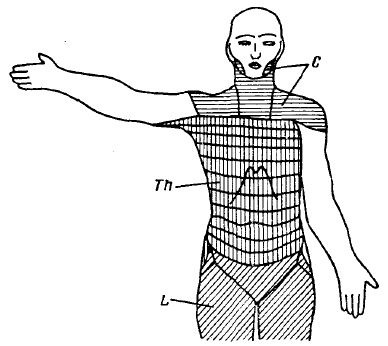
Кожа груди и живота иннервируется передними и латеральными кожными ветвями межреберных нервов (rami cutanei anteriores et rami cutanei laterales). Латеральные ветви выходят на боковую поверхность груди и живота по передней подмышечной линии (рис. 13).
Рис. 13. Сегментарная иннервация кожи туловища спереди (rr. ventrales):
С — nn. cervicales;
Th—nn. thoracici;
L — nn. lumbales.
Чувствительные ветви межреберных нервов иннервируют париетальные листки плевры и брюшины.
Читайте также:


