Точки при стимуляции малоберцового нерва
Электростимуляция - метод лечебного воздействия импульсными токами, включая прерывистый гальванический ток, с целью возбуждения или усиления деятельности определенных органов или систем.
Наиболее часто применяется и успешно развивается электростимуляция двигательных нервов и мышц.
Впрочем, довольно широко применяют электростимуляцию и внутренних органов.
Показаниями для электростимуляцин служат профилактика атрофии мышц, а также тромбов и эмболии при вынужденном бездействии (иммобилизация конечности); рефлекторные атрофии с поражением мышц без повреждения двигательного нерва; парез периферического двигательного нейрона (интоксикация); изгнание камней мочеточника; слабость родовой деятельности, а также в послеродовом периоде с целью изгнания последа; борьба с атоническими кровотечениями; ослабленная функция кишечника; ослабленная функция желчного пузыря; ослабленная функция сфинктера прямой кишки; ослабленная функция мышц мочевого пузыря; парез мышц гортани; парез лицевого нерва и мышц лица при вялых парезах и параличах; стимуляция дыхательной мускулатуры; облитерация атеросклерозированных сосудов; последствия церебральных параличей; ангиоспазмы; импотенция; генитальный инфантилизм; ожирение; коррекция фигуры; периферические парезы; с целью устранения последствий гипокинезии у спортсменов; для стимуляции репаративного остеогенеза и др.
Прежде чем проводить электростимуляцию мышц с нарушенной иннервацией, необходимо провести электродиагностику (классическую и расширенную) для установления диагноза (с учетом степени перерождения нервно-мышечного аппарата) и возможности се проведения, т. с. определить оптимальные параметры электростимуляции (вид тока, частота, длительность импульса в миллисекундах, пауза между импульсами). Эти исследования проводятся врачом.
При перерождениях нервно-мышечного аппарата средней и тяжелой степенях, парезах лицевого нерпа и мышц лица при вялых парезах и параличах электростимуляция представляет врачебную процедуру.
Для проведения электростимуляции используют малые (3-8 СМ) или большие (50-400 см2) пластинчатые электроды с гидрофильными прокладками, полостные электроды специальной конструкции, а также электроды на рукоятке с кнопочным прерывателем.
Выбор электрода зависит от области воздействия. Так, для стимуляции мышц конечности или туловища чаще используют пластинчатые электроды. Для стимуляции мышц внутренних органов применяют как пластинчатые, так и полостные электроды, а для стимуляции мышц лица пользуются электродами на рукоятке с кнопочным прерывателем.
При стимуляции поперечно-полосатых мышц электроды располагают на определенных участках - двигательных точках нервов или двигательных мышц (табл. Эрба). Двигательная точка нерва представляет участок, где нерв наиболее поверхностно расположен под кожей и доступен воздействию. Двигательная точка мышцы представляет место, соответствующее уровню вхождения двигательного нерва в мышцу, - зону наибольшей возбудимости мышцы. Для определения местонахождения двигательных точек используют табл. Эрба.
Однако, учитывая вариабельность их расположения в каждом конкретном случае, врач-физиотерапевт определяет расположение этих точек; первая процедура проводится в его присутствии. Найденные двигательные точки очерчивают, чтобы при последующих процедурах не искать их вновь. При электростимуляции мышц внутренних органов воздействие проводят па зону проекции органа и на сегментарную область, применяя электроды больших размеров и располагая их поперечно.
Методика воздействия на скелетные мышцы может быть одно-или двухполюсной. При однополюсной (униполярной) методике один электрод (активный) небольшой площади (4-6 см2) располагают на двигательной точке мышцы или нерва, второй - большей площади (100-150 см2) - в области соответствующего сегмента по средней линии тела. При двухполюсной (биполярной) методике оба электрода небольшой площади (4-10 см2) располагают вдоль стимулируемой мышцы, один из них - на двигательной точке, второй - в дистальном отделе в области перехода мышцы в сухожилие.
Прокладку смачивают теплой водопроводной водой, электроды фиксируют. Подвергаемая воздействию часть тела должна находиться в свободном и удобном положении, чтобы сокращение мышц проходило беспрепятственно и было хорошо видно. Силу тока дозируют до четкого сокращения мышц. Отсутствие сокращения, дифференцированное сокращение одновременно многих мышц, резкая болезненность свидетельствуют о неправильном проведении процедуры.
При наличии произвольных сокращений мышц целесообразно проведение процедуры с участием больного (активная электростимуляция). При этом его произвольные движения в определенном ритме усиливаются электрическим импульсом, подаваемым с помощью ручной модуляции.
Лечебные методики
Электростимуляция нервов и мышц конечностей и туловища (при вялых парезах и параличах, для профилактики атрофии, тромбообразования при длительном вынужденном бездействии конечностей). Воздействие проводят по однополюсной (рис. 96, а, б) или двухполюсной (рис. 96, в, г) методике.
При частичном перерождении нервно-мышечной структуры тяжелой степени врачом проводится ручная электростимуляция (однополюсная). Оптимальные параметры электростимуляции: форма тока экспоненциальная, длительность импульса - 100-60 мс, длительность паузы - 2000 мс, силу тока доводят до сокращения мышцы, продолжительность воздействия - от 1 до 5 мин на мышцу.
Боголюбов В.М., Васильева М.Ф., Воробьев М.Г.
Описание метода
Электрическая мышечная стимуляция является признанным во всем мире клиническим методом физиотерапии в таких специальностях как, ортопедическая и неврологическая реабилитация. Прилагаемая к центральному или периферическому частично поврежденному нерву, электрическая стимуляция может индуцировать мышечную реакцию у пациентов с ограниченной или утерянной мышечной активностью. Данный метод является дополнением к физиотерапии, и должен комбинироваться с активными тренировками, упражнениями на силу и координацию. Метод прост и подходит для лечения, как в стационаре, так и амбулаторно у себя дома.
Принцип действия
НМЭС стимулирует двигательные нервы, чтобы генерировать мышечные сокращения, в отличие от низкочастотной ТЭНС, которая создает малые мышечные подергивания. НМЭС также стимулирует А-бэта нервные волокна (как и ТЭНС), что оказывает анальгетический эффект.
Примеры показаний
- восстановление функции квадрицепса после операции
- поддержание или увеличения объема активных движений
- капилляризация
- уменьшение атрофии/гипотрофии мышц
- поддержание мышечной силы в период иммобилизации
- профилактика потери мышечной силы после операции, например на vastus medialis
- уменьшение спастичности, например реципрокное ингибирование мышц сгибателей на руках у пациентов с гемиплегией
- тренировка после частичного повреждения периферического нерва с симптомами реиннервации, таких как травма сплетений
- стимуляция малоберцовых мышц
- лечение недержания
- обезболивание
- разминка
- увеличение мышечной силы
- восстановление
Лечение методом НМЭС
Установка электродов
Для достижения хороших результатов крайне важна правильная установка электродов. Мышца сокращается за счет стимуляции двигательного нерва. Моторная точка – это область на кожном покрове, которая ближе всего находится к месту входа двигательного нерва в мышцу. Это самое выгодное место для индукции сокращения с использованием электрических импульсов. Программы НМЭС стимуляторов Cefar генерируют симметричную бифазную волну, то есть полярность постоянно меняется. Это означает, что оба электрода одинаково активны.
Существуют разные методы расположения электродов. Наиболее оптимальный, это установка пары электродов над возвышающимся местом данной мышцы. Установив один электрод над моторной точкой мышцы вы получете максимально сильное мышечное сокращение при отсутствии дискомфорта. При установке электродов над моторными точками разных мышц можно эффективно работать с большими группами мышц.
Какого размера выбрать электроды?
Большая группа мышц требует электрода большей площади. Для малой группы мышц лучше подойдут малые электроды, так как они более специфичны, что обеспечивает большую плотность тока (мА/см2). Большие группы мышц также могут потребовать двухканальную стимуляцию, при которой одновременно используют четыре электрода.
Какую частоту и продолжительность импульса необходимо выбрать?
НМЭС обычно работает на частотах 20-120 Гц. Чтобы усилить кровообращение выбирайте частоты до 10 Гц. Целью является индукция вибраций, а не сокращений. Регулируйте продолжительность импульса относительно объема энергии каждого импульса. Когда стимулируете малую группу мышц, обычно достаточен короткий импульс (скажем, 200 µс), в то время как продолжительный импульс (к примеру, 400 µс) используется для большой группы мышц.
1.Подъем
2.Период стимуляции
3.Спад
4.Пауза
Иллюстрацию вверху демонстрирует электрическую стимуляцию мышцы. Начинается с фазы подъема (1), в течение которой сокращение постепенно увеличивается, с достижением максимального сокращения в фазу стимуляции (2). В фазу спада (3), стимуляция постепенно ослабевает и переходит в фазу отдыха, в которой стимуляция прекращается или имеет умеренный уровень (активный отдых). Активный отдых предупреждает травмирование мышц, и подготавливает мышцу для следующего сокращения. Стимуляция с регулярными паузами называется перемежающейся.
Какие ощущения должна вызывать стимуляция?
Целью НМЭС является индукция мышечных сокращений. Увеличивайте амплитуду выше соматосенсорного барьера до тех пор, пока не увидите двигательную реакцию. Пациент часто испытывает электрическое сокращение сильнее, чем произвольное сокращение. Но сокращения не должно вызывать неприятных ощущений.
Тестирование позиции установки электродов.
Электрод для поиска моторных точек и гель помогают определить оптимальное место для апликации электродов. Скользя по поверхности кожи подвижным электродом вы находите позицию с максимальным и наиболее комфортным мышечным сокращением. Часто пациенту необходимо привыкнуть к стимуляции, и на первых сеансах можно не достигать терапевтической интенсивности. На протяжении курса лечения интенсивность стимуляции должна постепенно увеличиваться. На первом сеансе можно провести короткую сессию для определения реакции пациента. Чрезмерно сильные мышечные сокращения, вызываемые электрической стимуляцией, могут травмировать мышцу не подготовленную к нагрузке. Постепенное увеличение нагрузки и регулярность занятий обеспечивают хороший результат лечения.
Для достижения хороших результатов НМЭС может комбинироваться с другими типами мышечных тренировок. Мышечная стимуляция может действовать и в фазу концентрического и эксцентрического движения, или только в одну из них. Это зависит от того, как вы комбинируете стимуляцию с произвольными движениями.
Какая должна быть продолжительность курса лечения?
В зависимости от состояния мышц и фазы реабилитации пациента, лечение может продолжаться от 5 до 60 минут и повторяться от трех раз в неделю до двух раз в день. С целью интенсификации лечения вы можете постепенно увеличивать продолжительность стимуляции в зависимости от паузы. Также вы можете увеличить амплитуду, частоту и/или продолжительность импульса.
Денервированные мышцы.
Стимуляция денервированных мышц отличается от стимуляции мышц с сохраненной иннервацией.
Если иннервация мышцы сохранена, вы можете стимулировать через двигательный нерв, если же мышца денервированна, вы должны стимулировать непосредственно мышечные волокна для индукции сокращения. Целью стимуляции денервированных мышц является поддержания их сократительных единиц в период ожидания возможной реиннервации. Для генерации сокращения продолжительность импульса 100-300 мс. Импульсы прямоугольной формы применяются для полностью денервированных мышц, в то время как импульсы треугольной формы или трапециевидные используются для частично денервированных. Это помогает разделить волокна с сохраненной иннервацией и денервированные.
Переключатель.
Чтобы регулировать продолжительность периодов паузы и стимуляции, вы можете воспользоваться переключателем в процессе электрической стимуляции. Переключатель особенно практичен, когда электрические мышечные сокращения комбинируются с произвольными сокращениями. Результат – эффективное индивидуальное лечение.
Установка электродов.
Здесь представлены некоторые примеры установки электродов для наиболее распространенных показаний. Для НМЭС нет разницы в позиции красного и черного электродов.
Плечо – подвывих и нарушение отведения
1. Функциональный подвывих плеча после ОНМК.
2. Сниженная функция мышц плеча после перелома, вывиха и т.п.
Установка электродов: Установите один электрод на середине дельтовидной мышцы, а другой на надостной мышце. Позиция электродов и тип стимуляции могут отличаться в зависимости от вида подвывиха.
Область плеча – нарушение функции трицепса
1. Снижение функции трицепса, например после ОНМК.
2. Перелом в области локтевого сустава.
Установка электродов: Установите одну пару электродов на трицепсе.
Туловище, поясница – тренировка мышц разгибающих позвоночник
Показание: Боль/Слабость в поясничной области
Установка электродов: Установите две пары электродов в поясничной области паравертебрально по ходу мышц выпрямляющих позвоночник с обеих сторон.
Туловище – тренировка абдоминальных мышц
Показание: снижение функции прямых мышц живота.
Установка электродов: Установите две пары электродов на прямых мышцах живота с двух сторон.
Предплечье – нарушение силы/гипотрофия разгибателей кисти
1. Нарушение разгибания запястья и/или спастичность сгибателей после инсульта и т.п.
2. Снижение функции разгибателей запястья после перелома и т.п.
Установка электродов: Установите пару электродов над мышцами, разгибающими кисть.
Коленный сустав – нестабильность
Показания:
1. Послеоперационный период после пластики передней крестообразной связки коленного сустава.
2. Разгибательная контрактура коленного сустава.
Установка электродов: Установите одну пару электродов над квадрицепсем.
Коленный сустав – мышечный дисбаланс
Показание: Мышечный дисбаланс медиальной головки относительно латеральной головки квадрицепса.
Установка электродов: Установите одну пару электродов над медиальной головкой.
Область бедра – Положительный симптом Тренделенбурга
Показание: 1. Положительный симптом Тренделенбурга. 2. Снижение функции отводящих мышц бедра после центральных нарушений, таких как ОНМК.
Установка электродов: Установите одну пару электродов над мышцей отводящей бедро и над сгибателем.
Область голени – нарушения функции Ахиллова сухожилия
Показание: Нарушение функции Ахиллова сухожилия.
Установка электродов: Установите одну пару электродов над икроножной мышцей.
Область голени – снижение силы сгибателей стопы
Показание: Снижение дорсального сгибания, спастичность.
Установка электродов: 1. Один электрод над выходом малоберцового нерва сразу же под головкой малоберцовой кости, а другой на передней поверхности большеберцовой кости. 2. Оба электрода на передней поверхности большеберцовой кости.
Противопоказания
1.Пациенты с установленным пейсмейкером, внутрисердечным дефибриллятором или другими активными имплантатами не должны проходить лечение методов НМЭС.
2.Осторожно выполняйте упражнение в первом триместр беременности.
3.У беременной никогда не соединяйте пару электродов поперек брюшной полости.
4.Не проводите стимуляцию рядом с каротидным гломусом, в проекции горла рядом с сонной артерией, так как это опасно падением давления.
5.Не проводите стимуляцию в период острых воспалений и острой кровопотери.
6.Будьте предельно осторожны при стимуляции пациентов с заболеванием лимфатической системы.
7.При наличии противопоказаний к нагрузке на сухожилие или мышцу.
В этой статье вы узнаете:
Малоберцовый нерв: восстановление
Хотим поделиться данными, предоставленными в одном из американских медицинских журналов про восстановление функций малоберцового нерва.
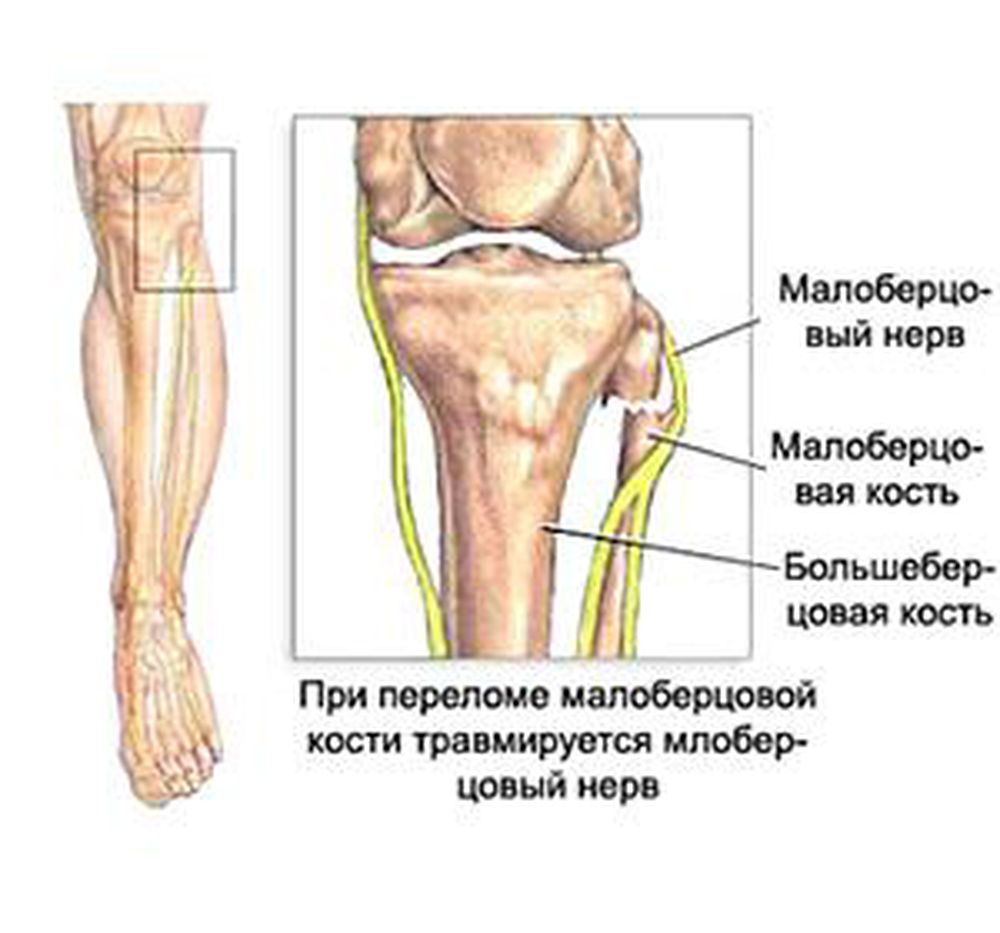
Анатомические особенности представлены на рисунке. Наиболее часто повреждается при травме в области коленного сустава, переломах малоберцовой кости и тупой травме наружной поверхности коленного сустава. Иногда нерв ущемляется без травмы в анатомически узких каналах. Однако в последнем случае течение заболевания и прогноз более благоприятны. Нерв страдает и при сахарном диабете в рамках диабетической полинейропатии – обменного заболевания, сопровождающегося повреждением множества нервов. Редкой формой его повреждения является ущемление нерва при быстром снижении веса за счет потери окружающего нерв жира. Причиной сдавления нерва могут быть опухоли и воспалительные заболевания коленного сустава.
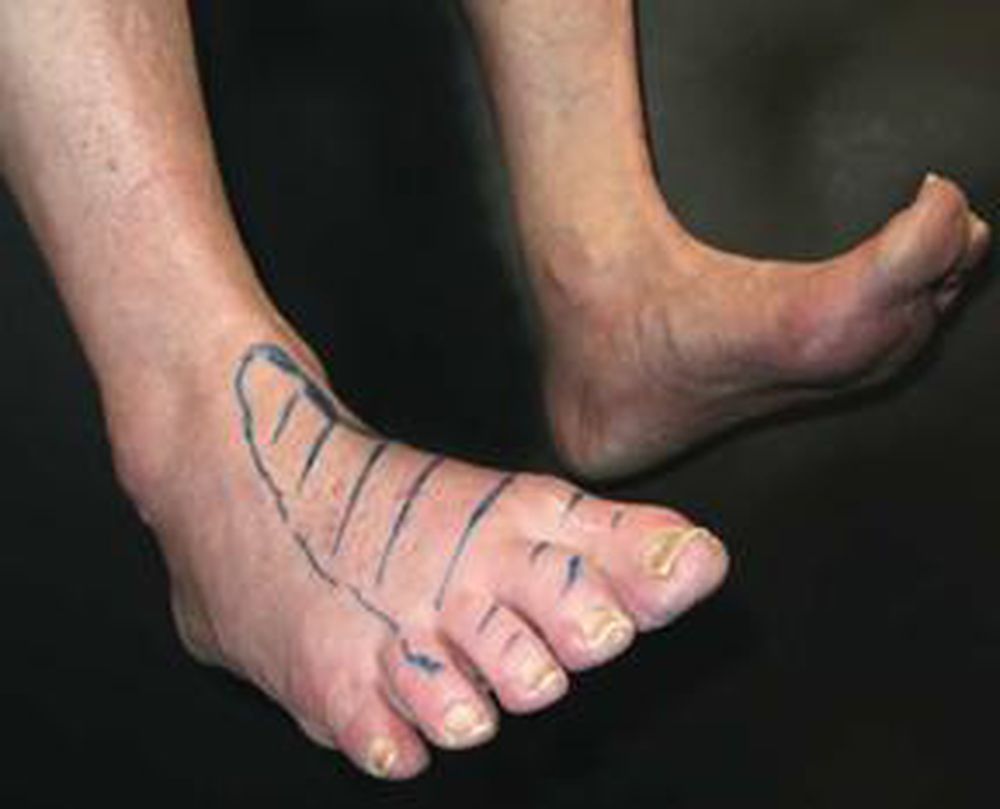
Основным проявлением является свисающая стопа, то есть при ходьбе человек не может поднимать стопу, что изменяет его походку и делает похожей на петушиную. Кроме того, часто выявляется невозможность разгибания большого пальца стопы и выпадение чувствительности или ее снижение в строго специфической области (см. рисунок).
Очень важно понимать, что повреждение нервов бывают разных видов: от полного разрыва до небольшого растяжения. Однако от вида повреждения зависит прогноз и результаты лечения. В последнем случае очень высока вероятность спонтанного восстановления функций. При полном разрыве нерва восстановление, как правило, невозможно. Кроме того, существенного значение имеет длительность компрессии нерва. Так при компрессии более 28 дней изменения внутри нервного ствола превращаются в рубец и самостоятельного восстановления не происходит, то есть требуется операция.
- рентгенография,
- МРТ,
- УЗИ,
- электронейромиография.
Лечение повреждения малоберцового нерва: консервативное
Обычно лечение начинают с консервативных мероприятий под контролем реабилитолога:
- Укладки в анатомические и функциональные положения для предотвращения компрессии нерва и исключения его дополнительной травматизации
- Специальные упражнения под контролем инструктора лечебной физкультуры и модификация повседневной двигательной активности, например, исключение перекрещивания ног.
- Выступающие части боковой поверхности коленного сустава желательно фиксировать в мягких подушках, особенно во время сна для предотвращения сдавления.
- Реабилитологи могут применять упражнения для профилактики развития контрактур, растягивания контралатеральных мышечных групп для получения перекрёстных рефлексов.
- Хорошим эффектом обладает электростимуляция парализованных мышц.
Оперативное лечение
Применяется при полном выпадении функции нерва и отсутствие восстановления в течение 3 месяцев, или при незначительном восстановлении функций.
Малоберцовый нерв отходит от седалищного на уровне подколенной ямки. Он проходит в наружной части голени, стопе, несет как чувствительные, так и двигательные волокна, то есть по функции является смешанным. Его ветви:
- Наружный кожный нерв икры – обеспечивает чувствительность кожи голени в задненаружной области.
- Поверхностный малоберцовый – обеспечивает сгибание и отведение стопы, чувствительность кожи на тыльной поверхности стопы.
- Глубокий малоберцовый – обеспечивает разгибание стопы и пальцев, чувствительность кожи стопы.
При неврите эти функции нарушаются.
Почему возникает неврит малоберцового нерва?
Основные причины развития заболевания:
Заметили онемение, нарушение движений в ноге? Посетите невролога – от того, как рано вы обратитесь к врачу, может зависеть эффективность лечения.
Берегите себя, запишитесь на консультацию сегодня

Лечение неврита малоберцового нерва
Принципы лечения заболевания – такие же, как и при воспалительных процессах в других нервах:
- Препараты витаминов группы B – помогают улучшить работу нервной системы.
- Препараты, улучшающие кровообращение в мелких сосудах.
- Препараты, улучшающие обменные процессы в нервной ткани, передачу нервных импульсов.
- Физиопроцедуры.
- Массаж.
- Лечебная физкультура.
Если неврит возник в результате туннельного синдрома, то в место, где он сдавлен, вводят растворы анестетиков, препаратов гормонов коры надпочечников (глюкокортикоиды), которые подавляют воспаление. В тяжелом случае врач может порекомендовать операцию, для того чтобы уменьшить сдавление нервного ствола.
Если воспалительный процесс возник после травмы, и лечение в течение 1-2 месяцев не приносит эффекта, невролог назначает дополнительное обследование и ставит вопрос о хирургическом лечении.
Оставьте свой номер телефона
Малоберцовый нерв имеет смешанное строение (в его состав входят как чувствительные, так и двигательные волокна), вместе с большеберцовым нервом он обеспечивает движения мышц и чувствительность кожи голени. Когда возникает воспалительный процесс – неврит – эти функции нарушаются. Возникают следующие характерные симптомы:
Нарушения чувствительности. Снижается чувствительность кожи к прикосновениям и болевым воздействиям на наружной поверхности голени, тыле стопы.
Если вас стали беспокоить похожие симптомы – не медлите, обратитесь к врачу. Эффективность лечения наиболее высока, если оно начато своевременно.
Как невролог оценивает симптомы неврита малоберцового нерва? Что происходит во время приема в кабинете врача?
Первичный прием начнется с того, что врач задаст вам некоторые вопросы:
- Какие симптомы вас беспокоят? Как давно они возникли? Они появились резко, неожиданно, или нарастали постепенно?
- После чего у вас появились жалобы? Предшествовала ли этому травма, инфекция?
- Какие заболевания вы перенесли недавно?
- Страдаете ли вы сахарным диабетом, другими хроническими заболеваниями?
- Изменилась ли в последнее время ваша походка?
Затем доктор проведет неврологический осмотр. Он проверит тонус и силу мышц, рефлексы на пораженной ноге, чувствительность кожи при помощи специальной кисточки и иголочки, попросит вас пройтись по кабинету, чтобы оценить вашу походку.
Какие методы диагностики применяют при неврите малоберцового нерва?
После осмотра и выявления характерных симптомов врач может назначить вам электронейромиографию – исследование, во время которого при помощи специальных электродов, соединенных с аппаратом, можно оценить характер и силу нервных импульсов, проверить, как на них отвечают мышцы голени. Это помогает подтвердить поражение малоберцового нерва и выявить, на каком уровне возник неврит.
Вам также могут назначить биохимический анализ крови, другие лабораторные анализы, если у врача есть подозрение, что симптомы неврита малоберцового нерва вызваны сахарным диабетом, инфекциями.
В некоторых сомнительных случаях прибегают к рентгенографии, КТ, МРТ и другим исследованиям.
Появление болей в нижней части голени или стопы – это часто симптомы нейропатии малоберцового нерва. Патология не является опасной для жизни человека, если ее своевременно выявить и пролечить. Однако, может доставить множество неприятных ощущений и ограничить двигательную активность. Особенно у детей. Поэтому с обращением за медицинской помощью затягивать не следует.
Анатомические параметры
Для лучшего понимания невропатии малоберцового нерва, необходимо иметь общее представление о его анатомических особенностях. В целом, эта структурная единица периферической нервной системы – всего лишь часть седалищного нерва, который продолжен после выхода из крестцового нервного сплетения. К нижней трети бедра он будет разделен на 2 сегмента – малоберцовый нерв, а также большеберцовый нерв.

После пересечения ямки под коленом, малоберцовое волокно доходит до головки костной единицы с тем же названием. Затем оно снова раздваивается – на поверхностную, а также глубокую ветви. Поэтому по локализации патологических симптомов можно судить об уровне, где находится патологический очаг поражения – различать невропатию большеберцового нерва либо малоберцового сегмента.
Так, малоберцовый глубокий нерв, продвигаясь через переднюю зону голени, достигает тыла односторонней стопы, где вновь раздваивается. Он несет ответственность за тыльное движения стопы в одной плоскости, а также поднимание наружного ее края. Тогда как поверхностное ответвление, иннервируя переднелатеральную часть конечности, несет ответственность за приподнятие и одновременное сгибание стопы. Последнее разделение малого берцового нерва осуществляется в районе медиальной трети голени – на два кожных тыльных нерва.
Невропатолог при осмотре по характерным изменениям будет дифференцировать нейропатию большеберцового нерва от неврита малоберцового нерва. Оценивают кожную и мышечную восприимчивость, произвольность движений и точность рефлексов – аксональное поражение и будет приводить к невритам большеберцового нерва, а также малоберцовой ветви.
Причины
Развитие патологического очага в нервном волокне может возникнуть по множеству причин. Чаще всего специалисты диагностируют следующие из них:
Реже полинейропатии травматического характера – это результат системных заболеваний. К примеру, подагры, остеоартроза либо ревматоидного артрита.
Симптоматика
Поскольку малоберцовый нерв имеет значительную протяженность, то клиническая картина будет напрямую зависеть от того, на каком уровне возник патологический очаг. Так, при сдавлении волокна в районе ямки колена будет нарушена чувствительность кожи на переднебоковой поверхности голени, а также стопы. Люди перестают воспринимать прикосновения, либо температурные колебания воздуха. Неприятные симптомы усиливаются при попытках сесть. Из двигательных нарушений – характерно затруднение разгибание стопы. Невозможно приподнять именно наружный ее край.

При травмировании малоберцовой поверхностной ветви, симптоматика несколько иная:
- жжение и дискомфорт в нижней зоне голени, а также стопы стыла и пальцах с I по IV;
- сбой чувствительности в этих же структурах;
- человек испытывает затруднения и приподнятием и отведением наружного края стопы.
При вовлечении в нейропатию малоберцовой глубокой ветви нерва страдают мышцы, которые несут ответственность за разгибание стопы, а также ее пальцев – легкое свисание. Чувствительность нарушена между I и II пальцами на тыльной части.
Диагностика
Ранее обращение за медицинской помощью при нейропатии – залог успеха в борьбе с патологией. Специалист в процессе осмотра устанавливает объем чувствительных и двигательных нарушений. С целью подтверждения предварительного диагноза, необходимо выполнить следующие исследования:
- электромиография – проведение импульса по волокну нерва;
- УЗИ – осмотр мягких тканей и сосудистых сплетений;
- магнитно-резонансная либо компьютерная томография – изучение снимков, на которых в разных плоскостях изображены все структуры нижних конечностей для уточнения локализации патологического очага и его размеров;
- при травмах – рентгенография;
- различные анализы крови – общий, биохимический, на гормональные параметры и онкомаркеры.
Дифференциальную диагностику специалист будет проводить с инфекционными поражениями и травмами, онкологическими образованиями и токсическими воздействиями на организм человека. Тщательный анализ диагностической информации и выяснение причин патологии облегчает подбор схемы терапии.
Тактика лечения
Усилия специалистов при выявлении у людей этого заболевания будут направлены на устранение провоцирующих его факторов – причин сдавления и воспаления. Консервативная терапия является первым этапом в исправлении патологической ситуации.

Врач подбирает препараты из следующих подгрупп:
- НПВС – Нимесулид, либо Ибупрофен, Аэртал;
- препараты для коррекции проводимости в волокне нерва – Прозерин, либо Нейромидин;
- витаминотерапия – Мильгамма либо Комбилипен;
- средства для коррекции кровообращения – Трентал, Курантил;
- антиоксиданты – Церебрализин, Актовегин.
Для восстановления функции движения и кожной чувствительности, специалисты будут подбирать физиопроцедуры:
- магнитотерапия и электрофорез;
- ультразвук и электростимуляцию.
Отлично зарекомендовал себя массаж при нейропатиях малоберцового нерва. Его проводят курсами, длительность которых зависит о тяжести поражения. Неоценима помощь лечебной физкультуры – упражнения больной начинает выполнять под руководством сотрудника кабинета ЛФК, а затем продолжает самостоятельно у себя дома.
При травматической либо опухолевой природе сдавливания малоберцового нерва показан один из видов хирургического лечения. После которого требуется курс восстановительной терапии.
Прогноз и профилактика
В целом, прогнозы при нейропатиях благоприятны – при своевременном их выявлении и комплексном лечении, удается полностью восстановить, как двигательные, так и чувствительные функции.
Осложнения появляются исключительно при позднем обращении человека к невропатологу – на этапе атрофии и выраженном болевом синдроме. Происходит утрата движений в стопе, трудоспособности. Наступает инвалидизация.
Для недопущения тяжелых осложнений специалисты рекомендуют меры профилактики:
- приобретать и носить удобную обувь;
- избегать длительного нахождения в неудобной для стоп позе;
- при занятиях спортом соблюдать правила безопасности, чтобы не было травм, даже небольших;
- снижать нагрузку на голеностопный сустав, если он задействовать на протяжении всего трудового дня – делать разминку, упражнения;
- баловать стопы ванночками с экстрактами растения – перед сном;
- правильно питаться – в рационе больше овощей и фруктов с витаминами подгруппы В.
Поражения малоберцового нерва – не приговор. С ними можно и нужно бороться. Здоровье каждого человека в его собственных руках.
Читайте также:






