Токсическая энцефалопатия с нижним парапарезом

- Возрастание сухожильных рефлексов
- Гипертонус мышц
- Дискомфорт при сгибании ног
- Мышечная слабость
- Невозможность разогнуть конечность
- Отек ног
- Отсутствие поверхностных рефлексов
- Паралич
- Подергивание мышц ног
- Подергивание мышц рук
- Потеря работоспособности
- Снижение мышечного тонуса
- Снижение сухожильных рефлексов
- Снижение чувствительности кожи
- Трудности в работе голени
- Частые падения
Парапарез — неврологический синдром, который охватывает две конечности, характеризуется невозможностью прохождения нервных сигналов, вызывая слабую мышечную активность, в тяжелых случаях способствует возникновению полного паралича.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Возможные осложнения
- Профилактика
Заболевание встречается довольно часто. Парапарез у ребенка может быть как врожденным (в результате сбоев или внутриутробных травм плода, инфекционных болезней матери в период беременности), так и приобретенным (из-за опухолевидных образований или травм спинного мозга). Встречается и у взрослых, и у детей, вне зависимости от пола.
Болезнь имеет несколько форм, чаще обнаруживается спастический парапарез. Диагностируется парапарез после комплексных исследований. Лечение дает положительный результат, в тяжелых случаях может быть возвращена частичная двигательная активность. Терапевтические мероприятия занимают большое количество времени.
Этиология
Двигательная активность нижних конечностей зависит от головного мозга: если импульс не проходит через центральный или периферический отдел нервной системы, возникает парапарез. Если поражены обе конечности, причину нужно искать еще и в спинном мозге, позвоночнике либо в поясничном отделе.
Причины возникновения нарушений следующие:
- различного рода травмы головы, позвоночника;
- образование грыжи в дисках;
- стеноз позвоночного канала;
- опухолевидные образования;
- сосудистые заболевания нижних конечностей;
- недостаток витаминов группы В;
- тромбоз спинной артерии;
- следствие гематом;
- аутоиммунные заболевания;
- абсцессы;
- рассеянный склероз;
- миелопатия и ее разновидности.
Патология появляется из-за перенесенных инфекционных заболеваний либо сбоев в геноме, что часто носит наследственный характер. Патологический процесс нужно лечить и устранить причину появления, так как заболевание может быстро прогрессировать, вызывая паралич и полную потерю двигательных функций.
Часто фиксируются случаи парапареза у ребенка в результате травм при родах. Каждый случай индивидуален и требует качественной и своевременной диагностики.
Классификация
Существует несколько разновидностей заболевания парапарез — в зависимости от локализации, степени выраженности, по шкале оценки, которая применяется для диагностики.
По уровню поражения нервной системы существует:
- центральный или спастический парапарез — происходит поражение центрального двигательного нейрона, вовлекаются чаще всего нижние конечности, проявляется ригидность мышц;
- вялый или периферический парапарез — характерно поражение черепно-мозгового ядра, нервов или клеток передних рогов спинного мозга, наблюдается отсутствие сухожильных рефлексов, брюшные в наличие, присутствует дегенеративная атрофия мышц, расстройства имеют высокую выраженность, ноги разгибаются на 90 градусов;
- смешанный — отмечаются и центральные, и периферические симптомы.
В зависимости от локализации выделяют:
- верхний парапарез — в патологический процесс вовлекаются обе верхние конечности;
- нижний парапарез — характеризуется поражением обеих нижних конечностей.

По степени выраженности:
- легкая;
- умеренная;
- глубокая;
- полный паралич.
В пределах одной конечности:
- наблюдается слабость в одной мышце;
- ослабление группы мышц;
- части конечности (дистальные или пароксизмальные).
Можно классифицировать парапарез по шкале оценки пораженных конечностей:
- 0 баллов — произвольные движения отсутствуют;
- 1 балл — движения в мышцах едва ощутимы, суставы неподвижны;
- 2 балла — двигательная активность сустава низкая, движения осуществимы без преодоления силы тяжести по плоскости;
- 3 балла — объем сокращений значительный, есть возможность преодолеть силу тяжести, конечность может отрываться от поверхности;
- 4 балла — снижение силы мышц незначительные, движения выполняются в полном объеме;
- 5 баллов — не наблюдается проблем ни с мышечной силой, ни с движением.
Парапарез нижних конечностей у детей возникает из-за родовой травмы и обнаруживается не сразу, а если и диагностируется, может иметь временный характер: в процессе взросления сойти на нет. Если обнаружена хоть малейшая симптоматика, следует проходить профилактическую терапию.
Симптоматика
При парапарезе, в зависимости от разновидности патологии, может присутствовать целый комплекс тех или иных симптомов, основной признак — мышечная слабость.
Спастический парапарез нижних конечностей имеет такие симптомы:
- наблюдается повышенный тонус мышц, нижние конечности невозможно разогнуть;
- сухожильные рефлексы усилены;
- поверхностных рефлексов не наблюдается.
В результате периферического поражения:
- мышечный тонус очень низкий либо отсутствует;
- сухожильные рефлексы угнетены;
- наблюдается гипотрофия нижних конечностей;
- возникает подергивание отдельных мышечных волокон.
Эти нарушения приводят к неуверенным передвижениям нижних конечностей, частым падениям. Дополнительные симптомы:
- снижается чувствительность;
- отмечается отек нижних конечностей;
- трудности в работе голени;
- ухудшаются рефлексы;
- возникает чувство дискомфорта при сгибании ног.
При отсутствующей терапии неврологический синдром усугубляется, возможен полный паралич, что приводит к полной потере трудоспособности — человек становится инвалидом. Процент выздоровления у детей намного выше, чем у взрослых.
Диагностика
При появлении первых признаков больной должен обратиться к специалисту и пройти комплексное обследование, чтобы выявить и устранить причину ограничения подвижности.
- осмотр верхних конечностей и ног;
- рентген позвоночника;
- компьютерная и магнитно-резонансная томографии;
- нейромиография;
- миелография;
- анализ крови (общий, биохимический и на онкологические маркеры).

Осмотр и назначение лечения проводится неврологом. Даже при незначительных отклонениях от нормы требуется терапия.
Лечение
Чтобы устранить нижний спастический парапарез, следует установить первопричину возникновения патологии. Терапевтические мероприятия направлены на лечение основного заболевания.
Если в качестве болезни-провокатора выступают грыжа или опухоль, новообразования устраняются хирургическим путем. При инфекционном заболевании прописываются антибиотики.
Параллельно с лечением основной болезни выполняются процедуры, способствующие снижению симптоматики и укреплению организма.
Медикаментозная терапия будет заключаться в приеме следующих препаратов:
- средства, которые улучшают нервную проводимость;
- медикаменты для поддержания мышечного тонуса;
- витамины и минералы.
Хорошо зарекомендовала себя физиотерапия при поражении нижних конечностей:
- электрофорез — с помощью малых электрических импульсов стимулируют нервную систему;
- УВЧ-терапия — воздействие высокочастотного магнитного поля;
- лазерная коррекция;
- магнитотерапия — применяется статическое магнитное поле;
- водолечение — положительно влияет на мышечный тонус и нервную систему;
- парафинотерапия — стимулирует кровообращение, снимает отек и усталость;
- рефлексотерапия — точечное иглоукалывание или воздействие электротоков на определенные точки.
Лечебная физкультура — основной компонент терапии, заключается в пассивном сгибании и разгибании ног с постепенным усложнением занятий. Упражнения и нагрузка подбираются индивидуально, так как степень тяжести патологии варьируется.
Массажные процедуры помогают поддерживать ноги в тонусе, разогнать кровь, снять спазм и боли. Используют классические элементы массажа:
- растирают;
- разминают;
- надавливают;
- поглаживают.
В процесс вовлекаются спина, ноги, руки. Массаж идет в комплексе с другими методами терапии.
В редких случаях проводится хирургическое вмешательство — устраняют грыжу, убирают сколы, опухоль, абсцессы, тромбы. После операции применяются все перечисленные процедуры.
Возможные осложнения
Парапарез — очень серьезное заболевание, которое может привести к полной или частичной утрате подвижности верхних и нижних конечностей. Человек теряет трудоспособность и становится инвалидом, если парапарез появился как вторичное заболевание. При несвоевременном лечении можно пропустить развитие злокачественного образования.
Профилактика
Профилактика заключается в своевременном лечении патологических процессов, ведении здорового образа жизни, отсутствии стрессов и нервного напряжения. Самолечение недопустимо.
Токсическая энцефалопатия представляет собой рассеянное органическое поражение головного мозга, которое может развиться как после тяжелых острых отравлений нейротропными ядами, так и при хронических профессиональных нейроинтоксикациях.
Ранними клиническими проявлениями различных хронических интоксикаций в большинстве случаев являются функциональные нарушения центральной нервной системы. При прогрессировании интоксикации происходит постепенное перерастание нейродинамических нарушений в стадию органических изменений - развивается картина токсической энцефалопатии. Органическая природа заболевания нередко может длительное время маскироваться астеническими или невротическими чертами, в связи с чем переход из функциональной стадии в органическую не всегда выявляется своевременно.
К веществам, которые способны вызывать рассеянные повреждения мозговых тканей, относятся:
- пестициды,
- продукты нефтеперегонки,
- соли тяжёлых металлов,
- химические составы бытового предназначения,
- нейротропные медицинские препараты (снотворные, транквилизаторы),
- угарный газ,
- пары ртути,
- свинец,
- мышьяк,
- марганец,
- спиртосодержащие жидкости,
- бактериальные токсины, образующиеся при ботулизме, кори, дифтерии.
Выделяют два основных типа интоксикаций: острую и хроническую:
- Острая токсическая энцефалопатия наступает в результате однократного, сильного воздействия отравляющего вещества на организм. Острое состояние требует срочной медицинской помощи и последующих реабилитационных мероприятий.
- В условиях систематического влияния отравления имеет место хроническая форма повреждения тканей мозга. Она наступает на поздних стадиях развития болезни, когда организм уже не способен противостоять длительному воздействию отравления. Больному требуется долгий курс лечения.
Клиническая картина
Для начальной формы токсической энцефалопатии характерна следующая симптоматика: жалобы на упорные головные боли, головокружение, снижение памяти, общую слабость, повышенную утомляемость, нарушение сна и др. На фоне резкой астенизации появляется рассеянная органическая симптоматика, которая не укладывается в картину какой-либо четко очерченной нозологической единицы (асимметрия лицевой иннервации, девиация языка, легкая гипомимия, рефлексы орального автоматизма, высокие сухожильные рефлексы, часто анизорефлексия, ослабление или исчезновение кожных рефлексов). Наряду с этим наблюдаются нарушения психоэмоциональной сферы: снижение памяти, внимания и умственной работоспособности, медлительность, заторможенность, апатия, немотивированная тревога, угнетенное настроение, выраженная эмоциональная лабильность.
Наиболее часто при токсических энцефалопатиях страдают стволовой и диэнцефальный отделы, нередко в процесс вовлекаются мозжечковая, оптико-вестибулярная и экстрапирамидная системы. Общей особенностью токсических энцефалопатий является рассеянность поражения. Однако каждое токсическое вещество придает заболеванию свои клинические особенности. Так, при марганцевой энцефалопатии на фоне диффузной патологии головного мозга начинают вырисовываться очаговые подкорковые симптомы. При энцефалопатиях, обусловленных хроническим воздействием окиси углерода, клинической особенностью является развитие церебрально-кардиальных ангиодистонических расстройств, протекающих на фоне органического диффузного поражения головного мозга. Нарушения координации движений, потливость, дрожание конечностей, галлюцинации, приступы раздражения и агрессии характерны для отравлений алкоголем.
Нарушения психики при различных энцефалопатиях также имеют некоторые особенности. Так, для сероуглеродной энцефалопатии характерны понижение активности, отсутствие инициативы, угнетенное настроение, тоска, равнодушие ко всем, прежде интересовавшим больного сторонам жизни. Такой же астенодепрессивный синдром часто возникает при энцефалопатиях, развившихся вследствие хронической интоксикации этилированным бензином. Ртутной энцефалопатии свойственно сочетание повышенной эмоциональной возбудимости с растерянностью, болезненной застенчивостью, нерешительностью и неуверенностью в себе.
Сроки развития токсических энцефалопатий различны. Так, при интоксикациях сероуглеродом и марганцем энцефалопатия развивается значительно быстрее, чем при хронической интоксикацией алкоголем, ртутью, свинцом или окисью углерода.
Течению токсических энцефалопатий свойственны стойкость патологических проявлений, наличие остаточных явлений в отдаленном периоде и наклонность к прогрессированию вне контакта с токсическим агентом. Патологоанатомические данные указывают, что в основе токсических энцефалопатий лежат сосудистые поражения головного мозга и рассеянные дегенеративные изменения мозговой ткани.
Лечение токсической энцефалопатии головного мозга
Устранение причин, давших толчок болезни, является безотлагательной мерой в тактике лечения токсических энцефалопатий. Контакт больного с ядовитой средой должен быть прекращён. В большинстве случаев пациенту предлагается госпитализация. Первичные назначения врача состоят в детоксикационных мерах. Пациенту назначаются антидоты, нейтрализующие действие ядов. Лекарство подбирается в соответствии с типом отравляющего вещества. Общие мероприятия по детоксикации заключаются в очистительных клизмах, стимуляции диуреза, проведении плазмафереза и гемодиализа.
Следующим этапом лечения являются меры по улучшению кровообращения в сосудах мозга и активизации метаболических процессов. Больному показаны внутривенные и внутримышечные вливания следующих препаратов:
- кавинтон,
- пирацетам,
- церебролизин,
- актовегин,
- цераксон,
- глиатилин.
Для внутримышечного введения назначаются витамины В, С, Р. Перорально пациент принимает биостимуляторы и адаптогены: экстракт женьшеня, лимонника, элеутерококка, препараты на основе алоэ.
По симптоматическим показаниям могут быть назначены транквилизаторы, миорелаксанты, противосудорожные и седативные средства, антидепрессанты:
- реланиум,
- карбамазепин,
- мидокалм,
- сирдалуд,
- амитриптилин,
- тералиджен,
- паксил,
- анафранил.
После стабилизации состояния в курс лечения включаются физиотерапевтические комплексы. Эффективными признаны массаж, иглорефлексотерапия, гидротерапия, грязелечение.
Последствия и прогноз токсических энцефалопатий
Успех лечения больных с поражением мозговых структур во многом зависит от степени тяжести состояния, при которой пациент стал получать медицинскую помощь.
Запущенные болезни не могут быть полностью излечены, а глубокие церебральные изменения не поддаются корректировке. Квалифицированная помощь будет наиболее действенной на ранних стадиях процесса.
Наличие остаточных явлений и прогрессирование болезни без контакта с ядовитыми агентами характерно для отравлений. Но это не означает, что больной лишается надежды на исцеление. Даже в случае инвалидизации самочувствие может стать вполне удовлетворительным при условии проведения полного курса лечебных процедур.
Регулярные реабилитационные мероприятия необходимо проводить на протяжении дальнейшей жизни. Эти меры позволят замедлить дегенеративные процессы в тканях мозга и восстановить многие утраченные функции.
Парапарез нижних конечностей является редким неврологическим синдромом. Заболевание характеризуется частичным или полным снижением силы мышц ног. Зачастую патологические процессы развиваются из-за нарушений в работе головного мозга. Необходимо пройти обследование и установить точный диагноз. Для каждого человека подбирается индивидуальная терапия и реабилитация.
Что такое парапарез
Болезнь поражает спинной и головной мозг, парализует нижние конечности. В большинстве случаев встречается нижний парапарез, когда парализованы обе ноги. Но иногда врачи диагностируют парапарез верхних конечностей, когда неврологический синдром поражает только руки.
Если человек не может шевелить руками или ногами, причиной является паралич. В случае, когда движение возможно, но мышечная сила слабая, речь идет про парез (неполный паралич конечностей).
Причины заболевания
Парапарез нижних конечностей развивается на фоне различных провоцирующих факторов. Для успешного лечения необходимо установить источник заболевания. Причины парапареза нижних конечностей следующие:
- Опухоли головного и спинного мозга.
- Грыжа позвоночных дисков.
- Миелопатия.
- Заболевания спины (остеохондроз, спондилез, стеноз позвоночного канала).
- Травмы позвоночника спинного мозга или нервных корешков.
- Склероз.
- Абсцесс спинного мозга и его оболочки. То же самое касается эпидурального пространства.
- Наследственность, врожденные или приобретенные травмы после родов.
- Инфекционные и аутоиммунные болезни.
- Недостаток витамина В12.
- Сосудистый фактор.
Миопатия может стать причиной появления парапареза нижних конечностей. Болезнь нарушает обмен веществ в мышцах. То же самое касается демиелинизирующих патологий, которые негативно влияют на белок, вызывая его распад. После отравления ядовитыми веществами и спиртными напитками у человека появляются характерные признаки.
Важно своевременно установить причину заболевания, пройти полное медицинское обследование и лечение, назначенное врачом. При правильно подобранной терапии прогноз благоприятный.
Классификация
Проявления заболевания во многом зависят от степени поражения и выраженности патологических процессов. Установить точный диагноз может специалист после медицинского осмотра. Учитывая область поражения, парапарез может быть:
- центральный, или спастический (патологические процессы поражают центральный двигательный нейрон, синдром проявляется ригидностью мышц),
- вялый, или периферический, парез (синдром поражает черепно-мозговое ядро, нервы или клетки передних рогов спинного мозга, отсутствуют сухожильные рефлексы, наблюдается дегенеративная атрофия мышц и признаки расстройства),
- смешанный парапарез (присутствуют признаки центрального и периферического пареза одновременно).
Центральный (спастический) тип заболевания возникает из-за повреждения первого нейрона двигательного пути. Патологические процессы начинаются с моторного отдела коры головного мозга. Далее они распространяются в сторону переднего отдела спинного мозга. Вялый парапарез возникает на фоне повреждения второго двигательного нейрона.
Учитывая степень выраженности неврологического синдрома, существует следующая классификация нижнего парапареза:
- Легкий.
- Умеренный.
- Глубокий.
- Полный паралич.
На каждом этапе у пациента появляются характерные признаки, которые позволяют определить клиническую картину и установить точный диагноз. Важно не только выявить патологию, но и установить область поражения нервной системы. Необходимо также проверить функции мышечной ткани нижних конечностей. На основании полученных результатов врач подбирает максимально эффективное лечение.
Клиническая картина
Парез нижних конечностей характеризуется быстрым развитием. Патологические изменения вызывают ярко выраженные симптомы, при появлении которых следует обратиться к доктору:
Если патологические процессы распространились на тазовую область, нарушается работа органов, расположенных в этой части тела. К общим признакам нижнего парапареза относятся следующие симптомы:
- плохой сон, апатия к окружающему миру,
- повышенная раздражительность,
- снижение аппетита,
- ослабление защитных сил организма,
- нарушается работа органов пищеварительной системы,
- резко меняется настроение.
Важно своевременно определить заболевание и пройти лечение, назначенное невропатологом после ряда анализов. Сложнее заметить нижний спастический парапарез у ребенка. Причиной могут быть травмы или врожденные изменения.
Родителям следует обратиться к врачу, если ребенок стал передвигаться на цыпочках. Симптом может указывать на развитие не только нижнего парапареза. Причиной этому может быть также гипертонус мышц на ногах. Врач назначит лечебную физкультуру, специальные упражнения для укрепления ног и массажные процедуры.
Методы диагностики
При появлении первых симптомов нижнего парапареза врачи рекомендуют обращаться в больницу. Пациенту потребуется пройти обследование и сдать анализы. Диагностика позволит установить точный диагноз, определить степень поражения и подобрать максимально эффективное лечение на основании полученных результатов. Необходимо также выявить причину развития болезни.
Пациентам назначают следующие диагностические мероприятия:
- рентген позвоночника,
- магнитно-резонансную томографию (МРТ),
- миелографию,
- электроэнцефалограмму для анализа активности головного мозга,
- компьютерную томографию (КТ),
- исследование цереброспинальной жидкости,
- магниторезонансную ангиографию для выявления опухолей мозга,
- электронейромиографию, чтобы определить состояние мышц,
- общий и биохимический анализ крови.
Лечением спастического парапареза занимается невропатолог. Его консультация обязательна, специалист подбирает лекарства и методы реабилитации, учитывая развитие патологических процессов, а также индивидуальные особенности организма человека.
Терапия
Необходимо определить источник заболевания и выбрать максимально эффективные средства для его устранения. Дополнительно подбирается восстановительное лечение, чтобы снизить риск возникновения последствий неврологического синдрома. Комплексная терапия позволит ускорить выздоровление и вернуться человеку к нормальной активной жизни.
Пациентам назначаются лекарства для улучшения нервной проводимости, тканевой трофики и нормализации мышечного тонуса. Применяются препараты, позволяющие устранить слабость в ногах. Общая схема лечения парапареза нижних конечностей у взрослых и детей предусматривает следующие лекарства:
В первые дни лечения больному назначают инъекции. Через некоторое —, средства в таблетках. Важно соблюдать врачебные назначения, поскольку прием многих препаратов сопровождается побочными эффектами.
При отсутствии положительного результата после консервативного лечения пациентам предлагается операция. Риск появления осложнений всегда остается. Но иногда операция является единственным методом лечения, которым можно восстановить чувствительность и функции ног. После хирургического вмешательства больным требуется время для восстановления. Курс реабилитации также предусматривает использование лечебной физкультуры.

Операция назначается больным при вялом парапарезе и ДЦП, если меняются форма и ось конечностей. То же самое касается нейрогенных деформаций и рефлекторной контрактуры мышц. Учитывая состояние пациента и поражение патологическими процессами, врачи подбирают максимально подходящий метод операции:
- сухожильно-мышечную пластику,
- корригирующую остеотомию, артродез, удлинение конечностей,
- капсульную пластику, тенодез.
В сложных ситуациях хирурги используют сразу несколько методик.
Лечебная физкультура помогает быстро восстановиться после заболевания. Даже самые простые движения способствуют восстановлению нервной реакции за счет раздражения проприорецепторов в области мышечно-суставного аппарата. Упражнения предупреждают формирование контрактур, поддерживают мышечный тонус, стимулируют нейротрофические процессы.
Врач расскажет, что такое парапарез. Он учтет протекание патологических процессов и индивидуальные особенности организма больного. Упражнения следует делать медленно, постепенно расширять объемы и увеличивать нагрузки.
Комплекс занятий:
- Лечь на спину. На вдохе поднять правую ногу, на выдохе опустить ее. Аналогичные движения выполнить с левой ногой.
- Лежа на спине, имитировать плавание. Совершать движения нижними конечностями в технике брасса.
- Сгибать и разгибать ноги в области коленей.
- Ногами по очереди рисовать в воздухе круги. Упражнения выполнять, лежа на спине.
- Тянуть стопы на себя или поворачивать в разные стороны. Можно выполнять сразу двумя ногами или по очереди. Разрешается лежать на спине или сидеть.
- Одну ногу согнуть в области колена и прижать максимально плотно к грудной клетке. Задержаться в этом положении на некоторое время. Выпрямить конечность и повторить упражнение другой ногой.
- Лечь на спину. По очереди сгибать и разгибать пальцы ног, растопыривая их. Важно соблюдать последовательность.
Занятия выполняют медленно, в спокойном состоянии. При ухудшении здоровья следует отказаться от физкультуры. Для некоторых упражнений можно использовать дополнительный инвентарь. ЛФК продолжается не больше 20 мин, слабым пациентам достаточно 10 мин. Упражнения повторяют по 3-4 раза.
Вместе с лечебной физкультурой больным рекомендуется посещать массажные процедуры, после которых восстанавливается кровообращение, укрепляются мышцы. Сеансы позволяют предотвратить дегенеративные изменения. Массаж проводят сразу 2 специалиста, начиная со стоп и постепенно передвигаясь к бедрам.
Реабилитация помогает восстановить функции нижних конечностей. Физиотерапевтические процедуры повышают проводимость нервных импульсов. Укрепляются не только мышцы, но и повышается эффект от принимаемых лекарственных препаратов. Пациентам с парапарезом нижних конечностей назначают следующие терапевтические процедуры:
- импульсные токи,
- УВЧ,
- микроволновую терапию,
- криотерапию,
- прогревание теплом,
- электромиостимуляцию,
- электрофорез с добавлением кальция и новокаина,
- облучение ультрафиолетовыми лучами.

В период восстановления пациентам также рекомендуется посещать лечебные ванны. Физиотерапия назначается врачом. Специалист учитывает тяжесть заболевания, степень распространения патологических процессов. В большинстве случаев реабилитационный период начинается не раньше, чем через 2-3 недели после начала терапии.
Заключение
Спастический парез нижних конечностей —, сложная болезнь, на фоне которой качество жизни пациента ухудшается. Человеку требуется квалифицированная помощь. Но прежде необходимо установить причину заболевания. Для профилактики заболевания рекомендуется вести здоровый образ жизни, придерживаться правильного питания, вовремя лечить инфекционные заболевания.
Токсическая энцефалопатия – это сочетание неврологических расстройств, обусловленных воздействием токсинов, ядов или производственных химикатов. Клинические проявления многообразны, зависят от этиологического фактора, могут включать в себя атактический и судорожный синдром, галлюцинации, расстройства речи, зрения, слуха и когнитивной сферы, поражения черепно-мозговых нервов, специфические кожные проявления. При диагностике используются данные анамнеза, результаты общего осмотра, лабораторных и инструментальных тестов. Лечение включает антидотную, дезинтоксикационную, патогенетическую и симптоматическую терапию.
МКБ-10
- Причины
- Патогенез
- Симптомы токсической энцефалопатии
- Диагностика
- Лечение токсической энцефалопатии
- Прогноз и профилактика
- Цены на лечение
Общие сведения
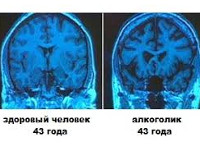
Токсическая энцефалопатия (ТЭ) является наиболее тяжелой клинической формой интоксикации. В структуре заболеваемости среди населения превалируют ТЭ, спровоцированные злоупотреблением спиртными напитками (15-18% от общего числа) и наркотическими средствами (8-13%). Третье место занимают отравления тяжелыми металлами (марганцем, свинцом, ртутью – порядка 5-7%), встречающиеся в условиях производства и у работников горнодобывающих организаций. Чаще всего патология наблюдается у лиц работоспособного возраста – от 25 до 55 лет. Среди мужчин показатель заболеваемости несколько выше, чем среди женщин.

Причины
Все токсические энцефалопатии возникают на фоне отравления организма токсичным для центральной нервной системы веществом. Причиной может быть как однократный контакт или прием (острые ТЭ), так и продолжительное насыщение токсином (хронические ТЭ). К наиболее распространенным причинам этой группы патологий относятся:
- Злоупотребление алкоголем, наркотики. Включает хроническое употребление больших доз алкоголя с последующим дефицитом витамина В1. Также токсическое влияние на ЦНС оказывают наркотические вещества – героин, кокаин, амфетамин и др.
- Работа на вредных производствах. Причиной энцефалопатии может стать продолжительный контакт с такими веществами как метанол, этиленгликоль, свинец, марганец, ртуть, фосфорорганические соединения, угарный газ при работе на заводе или в шахте. Возможно одномоментное получение большой дозы химиката при техногенных катастрофах, ошибочном употреблении в пищу.
- Бесконтрольный прием медикаментов. Чрезмерно высокие дозы или сочетание большого количества фармакотерапевтических средств могут оказывать пагубное воздействие на центральную нервную систему. Развитие ТЭ способны вызывать бензодиазепиновые производные, барбитураты, антидепрессанты, холинолитики и нестероидные противовоспалительные препараты (в первую очередь – салицилаты).
- Патологии печени и почек. Печень и почки – органы, отвечающие за утилизацию токсичных продуктов метаболизма. При выраженной почечной или печеночной недостаточности усиливается негативное воздействие экзогенных ядов, накапливаются естественные метаболиты, токсичные для ЦНС – аммиак, органические кислоты.
Патогенез
Механизмы развития различных форм токсических энцефалопатий досконально не изучены. Также не установлена четкая взаимосвязь между клиническими проявлениями и морфологическими изменениями в нервной системе. Принято считать, что в основе ТЭ лежит как прямое воздействие токсичного вещества, так и нарушение кровоснабжения головного мозга вследствие повреждения церебральных сосудов. Это, в свою очередь, приводит к дегенеративно-дистрофическим изменениям в тканях и отеку мозговых оболочек.
Возникают гемодинамические и ликвородинамические нарушения, что еще больше усугубляет токсическое и гипоксическое воздействие на ЦНС. В результате формируются диссеминированные участки некроза коры и подкорковых структур, фрагментации миелиновых оболочек. С учетом конкретного вещества могут выявляться определенные особенности, связанные с повышенной восприимчивостью некоторых структур нервной системы и способностью соединений накаливаться в различных органах.
Тетраэтилсвинец и ртуть могут депонироваться в паренхиматозных органах и нервной системе. При сатурнизме наблюдается повреждение нейронов в ЦНС, сегментарная демиелинизация с последующим аксональным поражением периферических нервов. Ртуть оказывает токсическое действие на нейроны коры затылочных долей и гранулярные клетки мозжечка, патология сопровождается аксональной дегенерацией и демиелинизацией периферических нервов. Угарный газ вызывает острую гипоксию головного мозга, взаимодействуя с гемоглобином и создавая стойкое соединение – карбоксигемоглобин.
ФОС вызывают нарушение функции ацетилхолинэстеразы, фермента одного из основных медиаторов ЦНС – ацетилхолина, что ведет к перевозбуждению М- и N-холинорецепторов. Сероводород оказывает негативное влияние путем связывания активных аминокислот, блокирования медьсодержащих энзимов, нарушения метаболизма серотонина, триптофана, никотиновой кислоты и витамина В6. При отравлении салицилатами и этиленгликолем ведущую роль играет формирующийся метаболический ацидоз.
Симптомы токсической энцефалопатии
Клинические проявления напрямую зависят от токсина, вызвавшего заболевание. При передозировке салицилатов вначале возникает общее недомогание, тошнота с рвотой, звон или шум в ушах, нарушение речи, звуковые и зрительные галлюцинации. Иногда наблюдается судорожный синдром, когнитивные расстройства, коматозное состояние. Отравление угарным газом сопровождается общемозговыми симптомами, нарушением памяти, галлюцинациями, атаксией, гипертонусом скелетных мышц, хореическими гиперкинезами и угнетением сознания.
Свинцовая ТЭ характеризуется сильной разлитой головной болью, общей слабостью, недомоганием, ухудшением памяти, статическим тремором, выраженным ухудшением зрения, центральными парезами и параличами. В некоторых случаях определяется поражение двигательных и смешанных черепных нервов, эпилептические приступы. Типичное проявление – лилово-серая кайма, возникающая вдоль зубного ряда (симптом Брутона). При отравлении этиленгликолем отмечается горизонтальный нистагм и общее состояние, имитирующее алкогольную интоксикацию. При тяжелом отравлении возникает судорожный синдром, сопорозное состояние или кома.
Острая алкогольная энцефалопатия характеризуется ярко выраженными общемозговыми симптомами, офтальмоплегией, страбизмом, нистагмом, выпадением сухожильных и периостальных рефлексов, гиперкинезами, мозжечковым нарушением координации движений, вегетососудистой дисфункцией и психическими расстройствами. При хронической форме алкогольной ТЭ возникают вегетативные и нейроэндокринные нарушения, бессонница или тревожные сны, тремор, деменция.
Диагностика
В процессе диагностики врач-невролог руководствуется анамнестическими сведениями, жалобами больного, результатами физикального, лабораторного и инструментального методов исследований. С учетом формы токсической энцефалопатии решающую роль в постановке заключительного диагноза могут играть различные диагностические методики. Общая программа обследования пациента с подозрением на ТЭ состоит из следующих пунктов:
- Сбор жалоб и анамнеза. Зачастую позволяет выявить токсическое вещество, спровоцировавшее нарушение состояния пациента. На вероятную этиологию могут указывать установленные в ходе беседы поражения других органов и систем. Акцентируется внимание на характере речи – наличии дизартрий, бессвязности сказанного.
- Внешний осмотр. При физикальном обследовании оценивается пульс, уровень артериального давления, состояние кожных покровов и видимых слизистых оболочек, объем активных и пассивных движений с целью поиска парезов, параличей и самопроизвольных мышечных подергиваний, тонус надкостных и сухожильных рефлексов. Исследуются функции черепных нервов, острота зрения и слуха на предмет быстро развивающейся слепоты и глухоты, нистагма и других симптомов.
- Общеклинические лабораторные тесты. В ОАК может определяться анемический синдром, лейкопения, нейтрофильный лейкоцитоз, панцитопения, базофильная зернистость эритроцитов и повышение СОЭ. В ОАМ могут выявляться свежие эритроциты, оксалаты, гиалиновые цилиндры, протеинурия, гематопорфирин и остатки тяжелых металлов. В биохимическом анализе крови отмечаются изменения водно-электролитного и кислотно-основного баланса, признаки нарушения порфиринового обмена.
- Электроэнцефалография.ЭЭГ применяется при наличии судорожного синдрома, глубокого нарушения сознания. На электроэнцефалограмме могут присутствовать медленные волны высокой амплитуды, угнетение α-ритма, общее подавление биоэлектрической активности или проявления судорожных очагов.
- Дополнительные методы диагностики. С учетом клинической ситуации и необходимости дифференциальной диагностики с другими патологиями дополнительно назначается электромиография, спинномозговая пункция, компьютерная или магнитно-резонансная томография головного мозга, токсикологические исследование волос и ногтей.
Лечение токсической энцефалопатии
Целью лечения патологии является выведение из организма химического вещества, минимизация поражений головного мозга, коррекция неврологического дефицита. В зависимости от тяжести общего состояния пациента терапия проводится в отделении клинической неврологии или блока реанимации и интенсивной терапии, включает в себя следующие мероприятия:
- Эвакуация токсина из организма. При острых интоксикациях, спровоцированных попаданием химиката внутрь через ЖКТ, производится промывание желудка дистиллированной водой или специфическими реагентами, после чего применяются энтеросорбенты.
- Дезинтоксикационная терапия. Направлена на связывание или выведение токсина, циркулирующего в крови. Представлена внутривенной инфузией плазмозаменителей и специфических антидотов, хелатной терапией, гемодиализом.
- Симптоматическая и патогенетическая терапия. Может состоять из масочной ингаляции кислорода, искусственной вентиляции легких, назначения противоэпилептических и мочегонных препаратов, транквилизаторов, нестероидных противовоспалительных средств, кортикостероидов.
Прогноз и профилактика
Исход токсической энцефалопатии зависит от степени поражения ЦНС и свойств вещества. Выраженные интоксикации тяжелыми металлами, ФОС и этиленгликолем зачастую приводят к летальному исходу. Клинические проявления при отравлениях органическими растворителями могут самостоятельно регрессировать спустя несколько дней либо недель после прекращения контакта. Профилактика ТЭ основывается на соблюдении правил техники безопасности, использовании средств индивидуальной защиты при работе с токсическими веществами в быту и в условиях вредных производств, четком соблюдении рекомендаций врача при проведении медикаментозной терапии, отказе от вредных привычек.
Читайте также:


