Тройничный нерв ухудшение зрения
Неврит зрительного нерва или зрительный неврит – это воспалительный процесс, возникающий в глазном нерве, сопровождающийся нарушением его функций. Чаще всего заболеванием страдают женщины. Крайне редко невралгия встречается у детей и стариков. При своевременном обращении болезнь достаточно легко поддаётся лечению, но человек, который перенёс это заболевание, должен быть насторожен, ведь есть вероятность возникновения рассеянного склероза.
Причины возникновения болезни

Неврит зрительного нерва возникает вследствие множества причин. Наиболее часто причиной воспаления глазного нерва является проникновение инфекционного агента. Иногда болезнь возникает по неизвестным причинам.
Причины зрительного неврита делятся на следующие группы:
- Воспалительные процессы в глазном яблоке;
- Неврит зрительного нерва, возникающий на фоне рассеянного склероза;
- Неизвестные причины воспаления глазного нерва;
- Бактериальные воспаления носа, уха, мозговых оболочек могут стать источником инфицирования глаз;
- Возбудители вирусной этиологии;
- Сифилис;
- Саркоидоз;
- Милиарный туберкулёз;
- Кариес;
- Тонзиллит;
- Общие инфекции (ОРВИ, грипп).
Зрительный неврит и его классификация

Строение зрительного нерва
Интрабульбарный неврит – воспаление внутреннего отдела зрительного нерва расположенного. Воспаление данного отдела диагностируется при офтальмоскопии. Начинается невралгия остро.
Воспаление зрительного нерва может быть:
- Тотальное – наблюдается серьёзное нарушение зрения, вплоть до слепоты.
- Частичное – снижение зрения.
Острый период длится практически на протяжении месяца. Изменения распространяются на диск зрительного нерва. Диск отёчен, гиперемирован, имеет экссудат. Экссудат заполняет сосудистую воронку. Вокруг диска наблюдаются мелкие кровоизлияния, вены и артерии расширены. Зрительный неврит данного вида может закончиться как полным выздоровлением, так и атрофией зрительного нерва (полной слепотой).

Ретробульбарный неврит зрительного нерва
Ретробульбарный неврит зрительного нерва – воспаление глазного нерва до зрительного перекреста. Ретробульбарный неврит делится на:
- Периферический неврит − характеризуется поражением оболочек зрительного нерва. Данный вид характеризуется скоплением экссудата между оболочками нерва. В общем, зрение может не нарушаться, но может наблюдаться сужение периферических границ.
- Аксиальный – поражение аксиального пучка. Наиболее распространённый вид болезни. Основной симптом проявления это резкое снижение зрения.
- Трансверсальный – самый тяжёлый вид невралгии. Патологический процесс охватывает весь участок зрительного нерва. Наблюдается сильное снижение зрения.
Общие симптомы проявления воспаления глазного нерва
- Потеря зрения – частичное снижение или полная утрата. В большинстве случаев утрата зрения незначительна.
- Нарушение четкости границ.
- Гиперемия глаз.
- Боль в глазах, усиливающаяся при их движении.
- Изменение восприятия цветов.
- Боязнь света.
- Зрительный неврит включает в себя и общие симптомы (головная боль, слабость).
Диагностика болезни

Осмотр офтальмолога при зрительном неврите необходим
При появлении вышеперечисленных симптомов необходимо сразу же обратиться за помощью к офтальмологу. Диагноз зрительный неврит ставится на основании жалоб больного, осмотра и проведения дополнительных методов обследования. Заболевание требует совместного осмотра офтальмолога и невролога. Для постановки точного диагноза проводятся:
- Осмотр офтальмолога – при осмотре специалиста определяется расширение зрачка на больном глазу, реакция на свет отсутствует.
- Проверка остроты зрения – в большинстве случаев острота зрения при невралгии резко снижена.
- Офтальмоскопия – исследование глазного дна с помощью офтальмоскопа (глазное зеркало). Обследование проводится в темноте. На глазном дне будут определяться характерные изменения: сосуды глаза расширены, глазной диск красный, отёчный и расширенный.
- Периметрия – способ определения полей зрения с проекцией на сферическую поверхность. Поля зрения при этой болезни сужены.
- Флюоресцентная ангиография глазного дна – диагностический метод, который проводится с помощью контрастного окрашивания сетчатки и зрительного нерва.
- Электроэнцефалограмма – метод диагностики, позволяющий определить состояние зрительного отдела коры головного мозга и часть зрительных путей.
- Люмбальная пункция – в спинномозговой жидкости наблюдается увеличение количества лимфоцитов. В случае если поражение распространяется на ЦНС, то будет наблюдаться повышение уровня миелина и гамма-глобулинов.
- Электроретинография – метод исследования состояния сетчатки, путём регистрации биопотенциалов, возникающих при воздействии света на глаз.
Лечение неврита

Лечение зрительного нерва медикаментами
Лечение зрительного неврита должно быть незамедлительным и включать в себя адекватную терапию. Лечение проводится только в условиях стационара, ведь это очень серьёзное заболевание, способное привести к тяжёлым последствиям.
Медикаментозная терапия включает в себя:
- Антибактериальные средства.
- Кортикостероиды – замедляют потерю нервными волокнами миелинового слоя, который отвечает за проводимость нерва. Очень важная группа препаратов при лечении невралгии. Они являются основой лечения. Гормонотерапия начинается с внутривенного введения препаратов, далее медикаменты принимаются перорально. В тяжёлых случаях проводится ретробульбарное введение медикаментозного средства.
- Мочегонные препараты – применяются с целью уменьшения отёка зрительного нерва.
- Противоаллергические средства.
- Средства, улучшающие микроциркуляцию в глазном нерве (антиаксиданты, ноотропы).
- Витамины.
Немаловажную роль в процессе лечения играет диета. В рацион необходимо включить такие продукты — гречневая каша, кукуруза, боярышник, земляника, лук, соя. Хорошие помощники в лечении болезни – сырая морковь, свекла, мёд, растительное масло.
Следует следить за тем, чтобы глаза не переутомлялись. Если в глазах появилось чувство жжения и сухости, необходимо оставить все дела и дать глазам отдохнуть.

В крайних случаях проводится хирургическое вмешательство. Цель оперативного вмешательства – это уменьшение давления в нерве. Во время операции оболочку нерва вскрывают, и таким образом, давление уменьшается.
При восстановлении нормального функционирования нерва особую роль играет физиотерапия. Для лечения патологии используются:
- Диатермия – метод физиотерапии, при котором происходит нагревание поражённых тканей при помощи высокочастотных токов.
- Электрофорез с применением лекарственных веществ – введение лекарственных средств, с помощью слабого тока.
- Диадинамотерапия – лечебное воздействие на поражённые участки диадинамическими токами.
Прогноз при глазном неврите
В большинстве случаев прогноз благоприятен. Когда терапия начинается вовремя, зрение полностью восстанавливается в течение 2 месяцев. Но также высока вероятность развития рассеянного склероза, поэтому нужно тщательно следить за здоровьем и регулярно посещать невропатолога.
Комментарии
Самые первые признаки — это снижение зрения и (или) боль в глазу, даже без его движения. Начинают они проявляться совершенно неожиданно, поэтому, не дожидаясь остальных симптомов, следует обратиться к специалисту. Была такая проблема у подруги, она в тот же день пошла к офтальмологу и сразу же начала лечение, которое оказалось быстрым и эффективным.
Медицинский эксперт статьи

- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Формы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

Немножко анатомии: тройничный (тригеминальный) нерв называют еще смешанным, поскольку он имеет чувствительные и двигательные нервные волокна. Три его основные ветви (глазная, верхнечелюстная и нижнечелюстная) выходят из тройничного узла, расположенного в височной области, и направляются, делясь на все более мелкие ответвления, к чувствительным рецепторам кожи, слизистых оболочек, мышц и других анатомических структур передней верхней трети головы и лица. Глазной и верхнечелюстной нерв содержат только чувствительные волокна, нижнечелюстной – еще и двигательные, обеспечивающие движение одноименной жевательной мускулатуры. Неврит тройничного нерва – воспаление одного или нескольких периферических отростков его ветвей, то есть внешних, расположенных за пределами головного мозга, проявляется мучительными болями, нарушающими ритм жизни, а иногда – инвалидизирующими, нарушением вегетативной иннервации с утратой чувствительности пораженной области, парезами, структурными изменениями в нервных волокнах.
Код по МКБ-10
Эпидемиология
Статистика заболеваемости относит поражение тройничного нерва к достаточно часто встречающимся патологиям – на 100 тыс. населения от 40 до 50 человек страдает тригеминальной невралгией, среди них на каждого мужчину приходится две женщины. Среди невралгий она доминирует. Ежегодно с жалобами на боль по ходу тройничного нерва впервые обращаются от двух до пяти человек из каждого десятка тысяч жителей планеты.
На вторичную патологию приходится около 4/5 всех случаев, основной контингент больных составляют пациенты старше 50 лет. [1]
Причины неврита тройничного нерва
Тем не менее, гораздо чаще боль по ходу нерва вызывается воспалительными и деструктивными процессами не столько в тканях нервных волокон, сколько в расположенных рядом с ним анатомических структурах. Причиной появления боли тогда является сдавление и раздражение нервных волокон расположенными рядом измененными сосудами и опухолями, травмы и врожденные патологии черепных структур, со временем приводящие к появлению в нерве дегенеративно-дистрофических изменений (нейропатия). [2]
Достаточно распространены травматические невриты периферических отделов тройничного нерва. Факторы риска их возникновения достаточно банальны. Непосредственную травму нерва и окружающих его тканей можно получить не только при случайных переломах лицевых костей черепа, а и в стоматологическом кабинете. Нарушение целостности нервных волокон может стать следствием сложных удалений зубов, попадания пломбировочной массы за пределы корня зуба при пломбировании канала, хирургических манупуляций, анестезии, протезирования.
Факторы риска
Факторы риска сдавления отделов тройничного нерва – это анатомические аномалии, касающиеся каналов, отверстий, сосудов по ходу его ветвей; кисты, доброкачественные и злокачественные новообразования; травмы; метаболические нарушения, вызванные нарушением пищеварения, эндокринными и сердечно-сосудистыми патологиями; рассеянный склероз или атеросклероз артерий головного мозга с образованием бляшки, локализованной у входа корешка тройничного нерва, кровоизлияние в бассейне ствола головного мозга.
Иногда приступам специфической боли, так называемого болевого тика, предшествует сильное переохлаждение и банальная простуда.
Длительно протекающая невралгия может быть симптомом воспаления нерва. В запущенных случаях при наличии нарушений его структуры и выпадении чувствительности говорят о невритической стадии невралгии.
Если диагностическое обследование не обнаруживает никаких заболеваний, невралгия тройничного нерва считается эссенциальным или первичным, самостоятельным заболеванием. Если выявляется сосудистая патология, опухоль, нарушения обмена веществ, воспалительный процесс или травма, то поражение нерва трактуется как вторичное (симптоматическое).
Невриты более мелких периферических ответвлений тройничного – луночковых (альвеолярных) нервов встречаются чаще, чем именно воспалительные поражения основных ветвей. Они могут быть спровоцированы инфекционными, например, остеомиелитом, и простудными заболеваниями, случайными травмами челюстных костей, а также – нередко являются последствием стоматологических вмешательств.
Нижний луночковый нерв может быть поврежден при удалении третьих нижних моляров, при лечении пульпита премоляров и моляров нижней челюсти (при пломбировании канала чрезмерное количество материала пломбы может попасть за верхушку зуба), иногда нерв повреждается при выполнении проводниковой анестезии. Верхний повреждается вследствие хронических гайморитов и хирургических вмешательств по их поводу, воспалений периодонта, пульпитов, протезирования, анестезий, блокад, удаления зубов (чаще повреждаются альвеолярные ветви, иннервирующие клыки и вторые премоляры) и т.д. Нарушение чувствительности верхних луночковых нервов плохо поддается лечению, на которое уходят несколько месяцев, а иногда восстановить ее не удается совсем.
Сложные удаления зубов верхней челюсти могут привести к невриту переднего небного отростка нерва, а нижней – к невропатии язычного или щечного нерва.
Патогенез
Другая гипотеза, основанная на том, что препаратом выбора для лечения невралгии является антиконвульсант карбамазепин, рассматривает центральное происхождение боли и саму невралгию как заболевание, подобное парциальной эпилепсии.
Симптомы неврита тройничного нерва
Проявления неврита тройничного нерва – боли, различной интенсивности, часто уже не такие острые, как при чистой невралгии, а ноющие. Они могут быть приступообразными и постоянными. Обязательно присутствует ослабление или выпадение чувствительности на пораженных участках, а при поражении двигательных волокон третьей ветви – еще и нарушения моторики.
Боль при неврите тройничного нерва ощущается в подавляющем большинстве случаев с одной стороны, в 2,5 раза чаще встречается правостороннее поражение, хотя нерв парный, расположен симметрично слева и справа. Двусторонняя боль не типична, однако исключить такой случай все же нельзя. Иногда больные жалуются, что болевой импульс отдается в указательный палец левой руки. В основном поражается одна ветвь тройничного нерва – боль чувствуется в области ее автономной иннервации, может нарушиться как глубокая чувствительность, так и поверхностная.
На пике приступа боли у некоторых пациентов заметны сокращения мимических мышц лица (тик) или жевательной мускулатуры (тризм).
Неврит второй ветви тройничного нерва, верхнечелюстной, ощущается как боль в треугольной части щеки, находящейся под глазом. Вершины условного треугольника локализации боли расположены в области виска, верхней части крыла носа, под серединой верхней губы. Ответвления данного нерва многочисленны, наиболее крупные – менингиальное, подглазничное и скуловое, которые в свою очередь делятся на более мелкие ветви, обеспечивающие иннервацию твердой мозговой оболочки в зоне средней черепной ямки, наружного угла глаза, кожи и слизистых оболочек нижнего века, носа, гайморовой пазухи, верхней части щеки в указанной выше области, верхней губы, челюсти и зубов. Наружный выход второй ветви тройничного нерва – подглазничный канал. Верхнечелюстная ветвь поражается чаще всего. Боли и гипостезии (парестезии) могут сопутствовать слезотечение, выделения из носа, слюнотечение.
Неврит нижней ветви тройничного нерва проявляется болью, локализованной от висков по задней части лица, нижней части щеки и фронтальной – подбородка. Боль может ощущаться в ухе, языке и нижней челюсти. Данная ветвь выходит из черепной коробки через подбородочное отверстие нижней челюсти, выходы под четвертым и пятым от центра нижними зубами. Нижняя (третья) ветвь имеет в своем составе как чувствительные нервные волокна, иннервирующие поверхность кожи тыльной боковой части лица, низа щеки и передней части подбородка, соответствующие слизистые оболочки, структуры нижней челюсти (десна, зубы), две трети языка от его кончика, так и двигательные, иннервирующие жевательную мускулатуру, поражение которых вызывает ее частичный паралич. Он проявляется ослабленным мышечным напряжением при выполнении жевательных движений, асимметрией овала лица, отвисанием с одной стороны нижней челюсти, нарушением подбородочного рефлекса – рефлекторного смыкания губ при ударе молоточком по подбородку. При парезе (параличе) височной мышцы визуально заметно западание височной ямки. [4]
Кроме невропатий трех главных ветвей тройничного нерва клиническое значение имеют поражения более мелких его ответвлений, иннервирующих зубы, достаточно часто встречающиеся воспаления луночковых нервов: нижнего и верхнего. Основными клиническими проявлениями их поражения являются боли и снижение (полное отсутствие) всех видов чувствительности в соответствующей десне, прилежащей слизистой оболочке щеки, губе. Электровозбудимость пульпы зубов в зоне поражения заметно снижается или полностью отсутствует. В стадии обострения может наблюдаться парез и тризм жевательной мускулатуры с пораженной стороны.
Достаточно редко наблюдается неврит подбородочного нерва – концевого ответвления нижнего луночкового нерва. Зона локализации нарушения чувствительности охватывает нижнюю губу и подбородок.
Практическое значение имеет неврит язычного нерва. Нарушение ощущений (снижение тактильной и отсутствие болевой чувствительности, жжение, покалывание, боли) локализуется в зоне передних двух третей соответствующей половины языка. Может быть как изолированным, так и сочетаться с невропатией нижнего альвеолярного отростка нерва.
Неврит щечного нерва протекает без болей, наблюдается только гипо- или анестезия в зоне внутренней стороны щеки и соответствующего угла рта. Практически не встречается изолированное поражение, как правило, поражается также и нижний альвеолярный отросток нерва.
Герпетический неврит тройничного нерва развивается при поражениях тройничного (гассерова, тригеминального) узла вирусом простого герпеса первого типа, а также – Varicella zoster. Ганглионеврит – поражение нервных клеток тригеминального ганглия (узла) заявляет о себе острыми болями и характерной герпетической сыпью в зоне иннервации чаще какой-либо одной ветви тройничного нерва, намного реже – сразу всех. Это сопровождается отечностью пораженной стороны лица и болью, локализованной в трех точках выхода тройничного нерва.
Если вирус герпеса распространился в верхне- или нижнечелюстной ветви, то в период обострения герпетическая сыпь появляется не только на поверхности кожи лица, но и внутри, на слизистых оболочках соответствующей половинки твердого и мягкого неба, небной занавески, десен и щеки. Слизистая оболочка носового хода часто может быть свободной от высыпаний, но это не обязательно. Ответвления, обеспечивающие иннервацию слизистых оболочек, могут быть поражены в большей степени, чем кожного покрова. Тогда высыпания более обильные на внутренних поверхностях. Может быть и наоборот.
Выделяется глазная форма тригеминального ганглионеврита (4% всех случаев) – инфекция распространяется в первую ветвь тройничного нерва. Проявлением такого направления является герпетический конъюнктивит и кератит, как правило, с изъязвлением. Симптом Хатчинсона, когда герпетические пузырьки наблюдаются на крыльях или кончике носа, свидетельствует о развитии осложнений – воспаления роговицы глаза, его радужной оболочки, эписклеры или зрительного нерва с его последующей атрофией.
Боль в области иннервации всех ветвей сразу также может говорить о поражении чувствительных корешков тройничного нерва у входа в ствол головного мозга.
Содержание статьи:
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
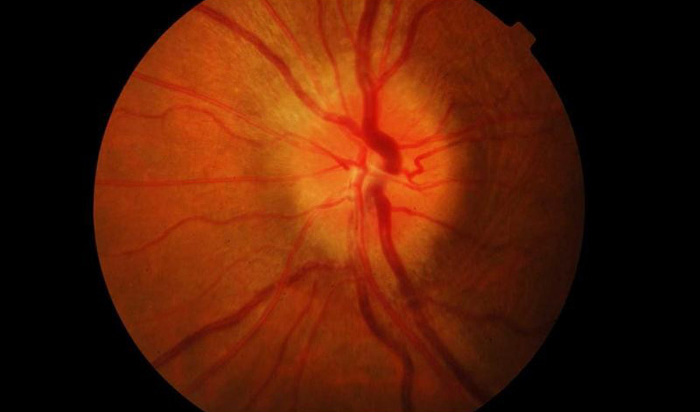
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный - является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий - причина развития патологии разрушение оболочки нейронов.
- Ишемический - результат нарушенного кровообращения в мозге.
- Токсический - возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный - возникает при нарушении аутоиммунных функции организма.
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Читайте также:


