Ушиб ноги и защемление нерва
Ушиб нерва
Под управлением головного и спинного мозга работают все органы с помощью периферических нервов. Данные волокна могут быть повреждены из-за различных обстоятельств. Отклонения от нормального функционирования нервных окончаний называют невритом. При ушибе нервного ствола происходит кровоизлияние или надрывы. Внутри пучка или ствола образуются невромы. При ушибах нервный ствол утолщается, а поверхность становится менее ровной и плотной. Нервные волокна можно разделить на две группы: первая - отвечающие за движение, вторая - за чувствительность. В результате нервы можно поделить на два вида: чувствительные и двигательные. Следует заметить, что наиболее часто встречаются комбинированные типы.
Симптомы ушиба нерва
Повреждение нервов можно распознать по таким признакам – прекращение сокращения мышц и понижение (либо полное отсутствие) чувствительности в зоне питания органов и тканей нервами. Через некоторое время мышцы ждёт атрофия и замена соединительными тканями, трофические изменения возникают и на коже.
Локтевой нерв
Нанесение вреда данному нерву сопровождается полным отсутствием движений мелких мышц кости. Это означает, что пальцы могут принимать положение подобное к когтям у птиц. Нарушается сгибание IV и V пальцев. Происходит парализация межкостных мышц. Вытягивание большого пальца - невозможно (паралич приводящей мышцы). Проявляются расстройства, связанные с чувствительностью поверхности кисти и ладони.
Срединный нерв
Этот тип повреждения характеризуется параличом лучевого сгибателя кисти, а также длинной мышцы ладони. В таких случаях кисть сгибается и отклоняется в сторону локтя. Происходит нарушение пронации и сгибания I, II и III пальцев. Лучевая сторона кисти, а также тыльная часть первых трёх пальцев теряют чувствительность.
Бедренный нерв
Нанесение травмы бедренному нерву сопровождается проблемами с разгибанием голени в коленном суставе, ослабляется сгибание бедра, наблюдается атрофия четырехглавой бедренной мышцы, отмирание коленного рефлекса. Теряется чувствительность передней части бедра.
Малоберцовой нерв
Следствие повреждения – обвисание стопы вниз либо внутрь, цепляние носком земли во время передвижений, Отсутствие возможности ступать на пятку. Анестезия возникает на внешней части поверхности голени и тыльной части стопы.
Большеберцовой нерв
Ушиб большеберцового нерва сопровождается параличом мышц, которые отвечают за сгибание стопы (и пальцев), поворачивание её внутрь. Разрушается ахиллов рефлекс. Анестезия задней части голени, стопы и пальцев. На задней группе мышц голени и мышцах подошвы развивается атрофия. Стопа обретает вида когтя из-за паралича межкостных мышц. В результате таких повреждений становится невозможным хождение на пальцах.
Седалищный нерв
Получение травмы седалищного нерва сопровождается полным параличом поверхности стопы и пальцев.
Виды повреждений нерва
Причины возникновения повреждения - переломы, удары, падения либо вывихи суставов, неудачные хирургические вмешательства, огнестрельные ранения и т. д. Факторами травм периферической нервной системы могут быть насильственные и быстрые вытяжения конечностей. Травмы в основном делят на две категории: закрытая и открытая. Открытые повреждения отличаются от закрытых наличием ранений (рванные, колотые, резанные и др.) и большей вероятностью занесения инфекции. При закрытых травмах распознавание повреждения ствола более затруднительно, особенно в случаях огнестрельных ранений, когда поражается большой масштаб тканей.
Перед тем как поставить диагноз: сотрясение, ушиб или сдавление нервов, пациент обязан пройти целый комплекс наблюдений. Нервные повреждения делятся на полные повреждение волокна, и частичные – повреждается только фрагмент волокна нервного ствола.
О том, что анатомический перерыв нерва уничтожил волокно, свидетельствует парализация всех мышц и анестезия в зоне действия поражённого нерва. Это означает, что тело не реагирует на уколы или нанесения резких раздражений иглой либо другими острыми предметами. В результате на травмированных участках появляются посинения кожного покрова, понижения температуры, нарушения процесса потоотделения. Повреждение вегетативных волокон в составе нервов проявляется в повышенной сухости кожных покровов, появлении отёков, шелушении и в некоторых случаях - язвенных образованиях.
Доврачебная помощь при повреждении нервных волокон
Первая помощь исходит от местонахождения повреждённого нерва, но независимо от того, закрытого или открытого характера травма, существует несколько правил, которых необходимо придерживаться до медицинского обследования.
Первое, что необходимо сделать – предоставить спокойствие повреждённому участку тела. Целесообразно наложение охлаждающего компресса, так как холод способствует снижению болевых ощущений. Часто пациенты пытаются растянуть защемлённые нервы, при этом разрушаются волокна ещё больше и болевые ощущения только усиливаются. Поэтому делать лишние движения — категорически воспрещено. Если не получается поддерживать повреждённую часть тела самостоятельно, то можно закрепить её с помощью повязки. Особенно в случаях, когда рана открытая и необходимо остановить кровотечение – повязки становятся незаменимыми, главное – правильно их наложить (не очень слабо, но и не слишком туго). Если полученные травмы на позвоночнике, то больного необходимо положить и уже так транспортировать в больницу. Ни в коем случае нельзя сажать пострадавшего, растягивать ноги или руки, либо проводить другие подобные действия. Для снижения чувствительности к касаниям, можно принимать обезболивающие препараты (препарат брома, люминал, инъекции анальгина 50%-2 мл, или амидопирина 4%—6 мл внутримышечно). Препараты не следует применять, если есть подозрение на повреждение внутренних органов.
Через неделю при благоприятном течении можно применять осторожные массажи, пассивную и активную гимнастику. Если функциональность нерва не восстанавливается, необходимо обратиться за помощью в медицинские учреждения.
Действия врача, направленные на подтверждение диагноза
В период проведения исследования необходимо полностью изолировать больного, избавив его от ненужных отвлекающих факторов. Первое, на что обращает внимание врач, это положение пальцев, кисти, стопы. Отклонения от стандартной позиции свидетельствуют о характере и степени травмы нерва. Помимо этого, происходит сравнение цвета кожи обследуемого участка со здоровой поверхностью, отмечаются изменения структуры ногтей, степень вазомоторных расстройств, если есть ранения или рубцы – их состояние, сопоставляется с расположением сосудисто-нервного пучка.
После тщательного осмотра врач приступает к получению сведений о температуре кожи повреждённого участка, вздутии тканей, эластичности, влажности. Для составления диагноза необходимо сравнить ощущения на травмированной области и симметричных здоровых участках. С целью постановки правильного диагноза пациент должен пройти обследование, состоящие из нескольких этапов:
Проверка тактильной чувствительности проводится с помощью касания кисточки, ваты либо других лёгких предметов.
Восприятие боли проверяется уколом острым предметом (игла, булавка и др.). Рекомендовано по очереди проверять тактильные и болевые раздражения.
Чувствительность к температурным изменениям различается с помощью пробирок, содержащих холодную и горячую воду.
Чтобы определить локализацию раздражения пациент должен указать место укола (во время укола глаза пациента - закрыты).
Чувство двухмерного раздражения определяется написанием на повреждённых участках букв или фигур, при этом больной должен определить, что именно было обозначено на поверхности кожи.
Для определения состояния мышечного чувства, суставам конечностей придают различных положений, которые пациент должен распознавать без контроля зрением.
Стереогноз определяется возможность исследуемого, узнавать предмет, основываясь на его разносторонних ощущениях.
Лечение и реабилитация
Основные задачи лечения при ушибе нерва:
Ликвидация или ослабление болевого синдрома.
Обеспечение нормального питания аксонов, защита мотонейронов.
Уменьшение либо полное устранение спаечных и рубцовых процессов.
Предупреждение или уменьшение атрофии мышц.
Обеспечение нормальной функциональной нагрузки нервной системы в целом.
Закрытые травмы, как правило, требуют консервативного лечения, периодом от 1 до 2 месяцев. Восстановление состоит из физиотерапии (массаж, физкультура, тепловые процедуры, диатермия и др.), приёма медикаментов, способствующих регенерации нерва, восстановления чувствительности и нарушенных функций. Обязательным является приём анальгетиков – средств, снимающих болевые ощущения. Важно придерживаться правильного положения повреждённых участков, для этого используют шины или другие фиксирующие аппараты.
В случаях, когда консервативная терапия не принесла ожидаемых результатов, через 3-8 месяцев после получения травмы прибегают к оперативному лечению. Как показывает практика лечения пациентов с ушибами нервов – чем раньше выполнить восстановительные операции, тем перспективнее возможность полного выздоровления и восстановления утраченных функций систем. Период восстановления нерва зависит от степени повреждения, локализации и своевременного лечения. Для устранения последствий, например, повреждения кисти оптимальный период реабилитации составляет 3-6 месяцев после нанесения травмы.
При серьёзных повреждениях нервных стволов пациентов ждёт госпитализация в нейрохирургические стационары. Сроки лечения ушиба нерва определяются после решения о клиническом прогнозе. При отсутствии анатомического перерыва, оперативное лечение не показано. Если началась регенерация нерва, то период восстановления составляет 3 - 4 месяца. Учитывая темпы возобновления функций нерва, пациент может возвращаться к труду, направляться на экспертизы с целью получения свидетельства об инвалидности, либо продолжать лечение.
После оперативного вмешательства и полного заживления последствий, больным рекомендуют физиотерапию: тепловые ванны, парафин или озокерит. Затем назначается массаж, лечебная гимнастика, грязелечение под контролем специалистов.
- Симптомы
- Диагностика и лечение травмы
- Интересное видео
Травма седалищного нерва - это не воспалительное повреждение нерва, которое возникает по причине его сдавливания. Ушиб проявляется сильнейшей болью, слабостью в ноге. Постепенно может появляться онемение. При подозрении на ушиб необходимо обращаться к специалисту для проведения диагностических мероприятий и дальнейшего лечения.

Симптомы
Часто при травме седалищного нерва возникает его защемление. У каждого пострадавшего симптомы ушиба седалищного нерва могут проявляться по-разному, но обычно возникают:
- острый болевой синдром при попытке передвижения, а также наклонах вперед;
- боли в зоне ягодиц, которые становятся более сильными при сидении;
- жжение и покалывание в месте травмы;
- слабость в нижней конечности;
- постепенное появление онемения на задней поверхности голени;
- болевой синдром в пояснице стреляющего характера и пр.
При появлении симптомов ушиба седалищного нерва необходимо как можно скорее приступать к лечению, так как при такой травме возникает сильный дискомфорт.
Диагностика и лечение травмы
При появлении подозрения на ушиб специалист обращается к нескольким диагностическим методам:
- рентгенография поясничного отдела позвоночника;
- УЗИ поясницы;
- магнитно-резонансная томография поясничного отдела позвоночника.
По полученным результатам врачом составляется схема терапии. Лечение проводится только комплексно:
- медикаментозная терапия;
- народные средства;
- физиопроцедуры;
- ЛФК.
К ЛФК приступать можно только спустя пару дней после полученного повреждения.
При ушибе седалищного нерва при падении назначается целый комплекс медикаментов. Обычно это медикаменты для:
- устранения болевого синдрома - новокаиновые блокаторы;
- устранения спазмов мышечных тканей - Мидокалм, Сирдалуд;
- борьбы с островоспалительными процессами - Ортофен, Дексалгин, Денебол, Кетанов;
- нормализации обменных процессов - Мильгамма, Нейрорубин;
- восстановления травмированных тканей - иммуностимуляторы и витаминные комплексы.
Помимо пероральных препаратов показаны крема и мази, помогающие нормализовать кровообращение, устранить болевые ощущения, снять воспаление. Это:
- Траумель С;
- Хондроксид;
- Финалгон;
- Эфкамон и др.
Каждый препарат имеет противопоказания и свои особенности использования, поэтому необходима консультация специалиста.
Физиотерапевтические процедуры играют важную роль при травмах седалищного нерва. Обычно прибегают к таким методам физиотерапии:
- УВЧ-терапия. Метод характеризуется антиспастическим воздействием, что важно при защемлении.
- Парафиновые аппликации. В основе метода продолжительное воздействие тепла на воспаленную зону. При помощи сеансов улучшается кровообращение, уходят припухлость, болевые ощущения, стимулируются обменные процессы.
- Магнитотерапия. Процедуры характеризуются обезболивающим, противоотечным действиями. В итоге усиливаются обменные процессы, нормализуется кровообращение.
- Фонофорез и электрофорез. На болезненный участок воздействуют ультразвуком и электрическим током.
К физиопроцедурам прибегают уже тогда, когда может уверенно передвигаться.
После травмы седалищного нерва в составе комплексного лечения могут назначаться средства народной медицины. Лучшими рецептами являются:
- Лист лавра. Лавровый лист перемолоть в кофемолке, после чего маленькую ложку порошка залить стаканом спирта. Лекарство настаивать 14 суток, после чего приступить к лечению, втирая средство в ушибленную зону.
- Медовые лепешки. Для приготовления на 200 г муки добавить большую ложку меда. Смесь хорошо вымешать и сформировать лепешки, которые прикладывать к копчику. Благодаря им можно справиться с островоспалительным процессом, болями, а также значительно ускорится восстановление.
Только в случае комплексного подхода можно быстро справиться с последствиями травмы.
Интересное видео

- 1 Классификация ущемления нерва по локализации
- 2 Причины защемления нерва
- 3 Симптомы защемления нерва
- 4 Как снять боль при защемлении нерва
- 4.1 Таблетки от боли при защемлении нерва
- 4.2 Мази от боли при защемлении нерва, растирки, кремы, гели
- 4.3 Фитотерапия от боли при защемлении нерва
- 4.4 Народные средства

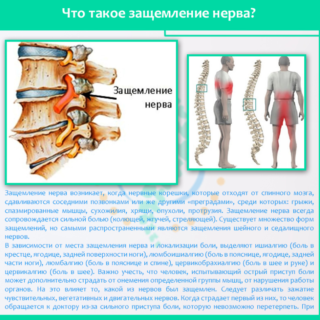
Основным признаком защемления нерва является острая боль – жгучая или стреляющая. Редко бывает ноющей. Как правило, боль при защемлении нерва проявляется в ногах, пояснице, шее, плечах, руках, в грудине или в крупных суставах.

Классификация ущемления нерва по локализации
Нервов в человеческом организме много, и защемиться могут многие из них. Самые распространенные виды – защемление седалищного нерва и шейного.
| Название | Где болит |
| Люмбалгия | Боль в пояснице, в спине |
| Ишиалгия | Болит в области крестца, в ягодице, отдает в ногу |
| Люмбоишиалгия | Боль в спине, пояснице, в ягодичной области, отдает в ногу |
| Цервикалгия | Шейные боли |
| Цервикобрахиалгия | Болит шея, плечо, рука |
Причины защемления нерва
Что может вызвать защемление нервных окончаний:
Опухоли позвоночника, средостения. Местное или общее переохлаждение. Длительное воздействие низких температур.
Гормональные изменения, острый или хронический стресс. Вирусные инфекции. Малоподвижный образ жизни, резкие движения, травмы.
Нестабильность позвонков. Спондилолистез (соскальзывание позвонка). Остеоартрит, нарушение осанки.
Перенапряжение мышц и длительная нагрузка на позвоночник. Сон в неудобной позе, избыточный вес. Работа, связанная с подъемом тяжести.
Гипертонус мышц, окружающих позвоночник. Межреберная невралгия и опоясывающий лишай. Беременность.

Симптомы защемления нерва
Симптоматика по расположению несколько отличается, но можно выделить общие признаки заболевания.
Возникновение боли – острой, носящей жгучий характер, или ноющей, усиливающейся при движениях.
При защемлении нерва в шее – при наклоне и повороте головы, поднятии рук.
В груди – при дыхании и кашле.
В пояснице – боль в нижней части спины, ягодицах и задней поверхности бедра.
- Ограничение двигательной функции.
- Мышечная слабость, парезы.
- Судороги.
- Онемение кожи по ходу поврежденного нерва.
- Гиперемия, небольшая отечность, покалывание.
- Изменение чувствительности – снижение или повышение.

Как снять боль при защемлении нерва
Максимально разгрузить пораженную область и обеспечить полный покой. Лучше – лечь на жесткую поверхность и не двигаться.
Положить на поврежденную область теплую грелку – это снимет сопутствующий спазм мышц и улучшит кровоток в пораженном месте. При возможности – принять теплую ванну.
Для купирования боли в течение короткого времени – Темпалгин, Нейродолон – довольно сильный ненаркотический аналгетик и Найз с минимумом побочных действий.
Хороший эффект отмечается от приема салицилатов – Аспирина, Салицилата натрия. Неплохим вариантом является применение комбинированных препаратов, имеющих в своем составе аспирин – Седальгин.
Помимо обезболивающего эффекта, они оказывают тромболитическое действие и уменьшают вязкость крови, что позволяет использовать их для профилактики тромбоза, особенно, у пожилых.
Широко применяются от боли при защемлении нерва противовоспалительные препараты, производные изопропионовой кислоты – Вольтарен, Кетопрофен, Бруфен. Для более быстрого купирования боли рекомендуется Вольтарен в капсулах, имеющий более жидкое содержимое и быстрее всасывающийся в желудке.
Хорошо помогают производные пиразолона – Анальгин, Бутадион, Реопирин. Обладают выраженным анальгезирующим эффектом, а Бутадион действует даже сильнее салицилатов.
Значительный результат отмечается от приема препаратов уксусной кислоты – Индометацина, Триптофана, Кетанова. Последний, не являясь наркотическим аналгетиком, оказывает довольно сильное морфиноподобное действие.

Все перечисленные препараты принимаются строго после еды. Общими противопоказаниями являются бронхиальная астма, заболевания желудка и кишечника, беременность, болезни крови и индивидуальная непереносимость препарата.
Для снятия сопутствующего спазма мышц – миорелаксанты: Катадолон форте – пролонгированные препарат, обладающий и анальгезирующим действием. Может применяться также и при экстренном снятии боли в случае наличия противопоказаний для приема других ненаркотических аналгетиков.
Хорошее действие оказывают Мидокалм и Баклофен.
Помогают от боли при защемлении нерва мази Випросал и Випратокс со змеиным ядом, Апизартрон – с пчелиным.
Охлаждающие – Меновазин, ДИП Рилиф, имеющий в составе охлаждающий левоментол и противовоспалительный ибупрофен. Это позволяет воздействовать комплексно на пораженную область.
Согревающие – Финалгон, Капсикам, Скипидарная. После нанесения мази избегать попадания воды на кожу.
Хорошо всасываются и оказывают противоотечное действие гели – Вольтарен Эмульгель, Быструм гель и Лиотон гель. К тому же совершенно не пачкают одежду.
Минимальными побочными эффектами обладают Амелотекс гель и Найз. При выборе терапии специалисты руководствуются прежде всего критерием безопасности для здоровья пациента.

Амелотекс обладает высокой противовоспалительной и анальгетической эффективностью, низкой частотой гастроинтестинальных и кардиоваскулярных нежелательных явлений. В отличие от препаратов 1 поколения хорошо переносится при заболеваниях ЖКТ, а также сердечно-сосудистых заболеваниях.
Гепариновая мазь и Долобене снимут боль и усилят обмен веществ.
Приклеить пластыри, снимающие боль – Нанопласт форте и Zb Pain Relief, в составе которого полностью натуральные вещества.
Сделать щадящий массаж с использованием аналгезирующего препарата – крем Долгит, мазь Диклофенак, Фастум гель.

Одну столовую ложку соцветий черной бузины залить стаканом кипятка. Настоять, процедить, принимать внутрь по 100 мл дважды в день.
Две чайных ложки брусничных листьев залить двумя стаканами кипятка, проварить на слабом огне пятнадцать минут. Пить по 100 мл три раза в день.
Смешать равные части корня валерианы, пустырник, семена тмина и укропа. Две столовые ложки смеси залить стаканом кипятка. Настоять. Принимать внутрь по 100 мл трижды в день.
Одну столовую ложку свежего измельченного корня сельдерея залить стаканом кипятка. Настаивать три часа в тепле. Принимать внутрь по две столовых ложки три раза в день за полчаса до еды.
Для ванн: триста грамм ромашки, шалфея или спорыша на выбор залить пятью литрами кипятка, настаивать два часа, профильтровать, влить в теплую ванну.
250 граммов высушенного корня аира проварить в течение получаса в трех литрах воды. Профильтровать, использовать как добавку к теплой ванне.
Кору дуба или ели в количестве 500 граммов прокипятить полчаса с тремя литрами воды. Использовать для ванны.

Чтобы снять боль при защемлении нерва, можно смешать одну столовую ложку измельченных шишек хмеля с одной столовой ложкой сливочного масла. Втирать в пораженную зону.
Сделать медовую лепешку из равного количества меда и муки. Прикладывать к больному месту на ночь, фиксировать повязкой или теплым платком.
Залить одну столовую ложку медвежьих ушек стаканом водки, настоять две недели, использовать для растирания.
Смешать в равных пропорциях растопленный воск и оливковое масло. Использовать для компрессов.
Проварить в течение 30 минут в стакане воды одну чайную ложку соцветий полыни цитварной. Использовать для протирания пораженных мест – обладает аналгезирующим эффектом.
Одну чайную ложку чесночного масла тщательно размешать в стакане водки, применять для растирания.
Снимет боль при защемлении нерва очищенный керосин: дать отстояться, профильтровать через активированный уголь, использовать для растирания.
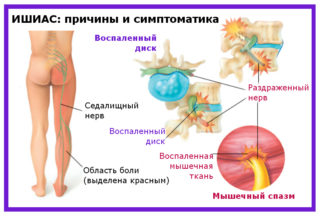
Седалищный нерв – самый большой ствол периферической части системы. Он формируется из сплетения волокон поясничных и крестцовых сегментов спинного мозга. Ушиб седалищного нерва при падении, защемление его во время выполнения резких движений, инфекционный процесс, протекающий в органах малого таза, может спровоцировать его повреждение. В результате у человека появляются сильные боли, которые трудно снимаются медикаментозными препаратами.
Основные причины повреждений седалищного нерва
Существуют патологические пусковые механизмы, способные привести к развитию невропатии:
- врожденные аномалии строения скелета;
- ущемление ответвлений грыжей, образовавшейся после повреждения межпозвонкового диска;
- резкий спазм большой мышцы ягодицы или грушевидной связки;
- дегенеративно-дистрофические заболевания нижнего отдела позвоночника;
- переохлаждение;
- метаболические расстройства;
- гормональные сбои;
- тяжелая физическая нагрузка;
- воспаление составных сочленений позвоночного столба.
В группе риска профессиональные спортсмены, плотники, водители, работники сельского хозяйства, операторы, обслуживающие станки, люди, вынужденные в течение долгого времени пребывать в неудобном положении. Среди пациентов много курильщиков и больных, у которых протекают опухолевые процессы.
Клинические проявления
Распознавать симптомы травмы седалищного нерва или его воспаления будет проще, если знать азы анатомии. Ствол берет свое начало от нервных корешков поясничного отдела, через седалищное отверстие, располагающееся под грушевидной мышцей, выходит из полости малого таза, тянется под ягодичной мышцей и на середине ягодичной складки выходит на заднюю поверхность бедра. Иннервирует мышцы всей задней поверхности ноги и подошву стоп, поэтому при повреждении появляется односторонняя боль, нарушается сгибание конечности в коленном суставе. Ходить с прямой ногой становится крайне сложно: ее начинает при движении выносить вперед, стопа тоже перестает слушаться. При опускании ноги боль резко усиливается. При глубокой пальпации голени, икры и ягодицы возникает прострел.
Трункальная боль образуется глубоко, носит давящий, ноющий характер, при обострении появляется ощущение, что ногу пронизывают ножом. Такие проявления могут указывать на туннельные невропатии, формирующиеся при сдавливании нервных корешков.
При поражении самого большого ствола нервной системы боли резко усиливаются, когда человек долго стоит или интенсивно передвигается, пытается сесть на корточки. В положении лежа немного утихают и полностью проходят, если человек слегка раздвигает вытянутые конечности. Боль разливается по всей ноге или локализуется только в зоне иннервации. В тяжелых случаях человек полностью теряет подвижность.
При осмотре пациентов специалисты отмечают, что хронические формы невропатии приводят к изменению кожи: она теряет свой здоровый цвет, становится тусклой и дряблой. Стопы при отсутствии иннервации немеют, перестают потеть, на подошве появляются натоптыши. Пациенты с нейропатией не могут встать на пятки или на носочки.
При травмах возможно мгновенное развитие патологического процесса. При тяжелой физической работе или при хронической инфекции описанная клиника прогрессирует медленно, один приступ сменяется другим, каждый новый становится ярче предыдущего.
Диагностические мероприятия

При появлении характерных симптомов необходимо записываться на прием к терапевту или к невропатологу. Врач выслушивает жалобы пациента, тщательно собирает анамнез. Во время осмотра больной ложится на кушетку, доктор пальпирует нижнюю часть спины, бедра, голени и стопы, просит сделать несколько движений. Признаки, подтверждающие диагноз:
- боль усиливается при сгибании стопы в тыльную сторону (синдром Сикара);
- из-за усиления боли пациент не может приподнять прямую больную ногу больше, чем на 60 градусов (синдром Ласега);
- синдром формируется, когда человек пытается сесть с согнутыми ногами.
Чтобы выяснить причину поражения, специалист выписывает направление на рентгенографию, КТ или МРТ. Исследования помогают определить, что спровоцировало появление синдрома (воспаление или ущемление), где локализуется патологический процесс, в каком состоянии находятся окружающие ткани.
Невропатию седалищного нерва необходимо дифференцировать от болезни Бехтерева, солитарной меланомы, спондилита, тромбофлебита.
Методы терапии

В остром периоде больному показан постельный режим и медикаментозная терапия. В лист назначения при легком течении патологии включают:
Реабилитационный период
После купирования острой фазы необходимо предпринять шаги для восстановления функций пораженного нерва. Для этого больному выписывается направление на процедуры физиотерапии. Наиболее результативными являются:
![]()
электрофорез;- динамические токи;
- миотон;
- магнитотерапия;
- дарсонваль;
- рефлексотерапия;
- акупунктура;
- массаж;
- ЛФК.
Длительность и количество процедур устанавливает лечащий врач.
Если консервативные методики оказываются малоэффективными, болевой синдром переходит в хроническую форму и становится причиной тяжелых нарушений работы органов, расположенных в малом тазе, производится хирургическая коррекция.
Возможные осложнения и профилактика

При отсутствии лечения или неправильно подобранной терапии может начаться омертвление нервных волокон седалищного нерва. В такой ситуации онемение ноги, ползание мурашек, нарушение двигательной функции может остаться навсегда. Важно при появлении первых симптомов ишиаса или защемления сразу обращаться за квалифицированной медицинской помощью.
Повреждение вегетативных волокон приводит к нарушению дефекации и мочеиспускания. Хронический ишиас может стать причиной искривления осанки, пореза и паралича мышц больной конечности. У такого состояния конец один – инвалидность.
Для предотвращения повреждения седалищного нерва необходимо регулярно укреплять мышцы спины, малого таза и ног, следить за осанкой, отказываться от ношения тяжестей, беречь себя от травм, сквозняков и переохлаждения.
Читайте также:



