Вагиноз на нервной почве
Бактериальный вагиноз: правда и вымысел
Бактериальный вагиноз — с этим заболеванием хотя бы раз в жизни сталкивались 8 из 10 женщин детородного возраста. Оно также диагностируется в 76% случаев обращений пациенток к гинекологу. Вместе с тем, вокруг бактериального вагиноза, также известного как дисбиоз влагалища или гарднереллез, по-прежнему ходит множество мифов. Попробуем разобраться, где заканчивается правда и начинается вымысел.

Миф № 1: бактериальный вагиноз передается половым путем
На самом деле природу заболевания лучше всего характеризует термин "бактериальный", предусмотрительно вынесенный в название.
Влагалище каждой женщины — это подвижная экосистема, в которой уживаются более 300 видов бактерий. В норме среди них преобладают лактобактерии, защищающие наш организм от вторжения и размножения болезнетворных микробов. Бактериальный вагиноз развивается, когда под действием тех или иных факторов полезные молочно-кислые бактерии уступают место условно-патогенной микрофлоре, вызывающей заболевание только при сниженном иммунитете. Раньше считалось, что ответственность за развитие патологии несет один-единственный вид бактерий — так называемая гарднерелла (Gardnerella vaginalis), однако в настоящее время ученые полагают, что заболевание возникает из-за самого факта нарушения "микробного равновесия".
Спровоцировать бактериальный вагиноз может все что угодно. По словам доктора медицинских наук, профессора кафедры акушерства и гинекологии лечебного факультета МГМСУ Александра Леонидовича Тихомирова, прежде всего это частые половые акты (более 4-5 в неделю), внутриматочная контрацепция, кунилингус, бесконтрольный прием антибиотиков, использование тампонов и синтетического белья, нарушение гигиены или, наоборот, чрезмерно частые спринцевания, которые приводят к вымыванию здоровой влагалищной микрофлоры. Однако, как и любой дисбактериоз, это заболевание не передается половым путем.
Миф № 2: из-за скрытого течения заболевания бактериальный вагиноз может обнаружить только врач
Иногда бактериальный вагиноз действительно протекает практически незаметно, без ярко выраженных симптомов. В таких случаях его диагностирование обычно происходит совершенно случайно, например, во время планового гинекологического осмотра. Однако гораздо чаще заболевание все же проявляет себя. "Основным, а порой и единственным симптомом дисбиоза влагалища являются обильные выделения белого или серого цвета с „рыбным“ запахом, сопровождающие незащищенный половой акт или менструации. При прогрессировании болезни выделения приобретают желтовато-серый оттенок, появляются жалобы на жжение и зуд вульвы, а также болевой синдром при половых отношениях", — описывает клиническую картину Александр Леонидович Тихомиров.
При обнаружении этих симптомов, даже если они не приносят ощутимого дискомфорта, следует сразу же обратиться к врачу.

Миф № 3: если бактериальный вагиноз — всего лишь форма дисбактериоза, то вряд ли он может быть опасным
Вопреки распространенному мнению, бактериальный вагиноз довольно опасен. Практически не доставляя дискомфорта на ранних стадиях, он, тем не менее, увеличивает риск "расцвета" гораздо более серьезных заболеваний: вульвовагинита (воспаления влагалища), эндометрита (воспаления слизистой матки), оофорита (воспаления яичников), сальпингоофорита (воспаления придатков) и других. Кроме того, многочисленными исследованиями установлена связь между дисбиозом влагалища и преждевременными родами, а также возникновением таких осложнений, как хориоамнионит (воспаление оболочек плода) и послеродовой сепсис.
Патология оказывает негативное воздействие и на новорожденных — по наблюдениям акушеров-гинекологов, дети с недостаточным весом чаще всего рождаются у женщин с бактериальным вагинозом.
Миф № 4: бактериальный вагиноз — заболевание женщин от 18 до 50 лет
Несмотря на то, что женщины детородного возраста являются основной группой риска, заболевание регулярно диагностируется и у девочек-подростков, и у тех, кому за 50. У девочек, не живущих половой жизнью, угнетение нормальной микрофлоры влагалища обычно возникает из-за приема антибиотиков и ношения синтетического белья, а женщин в постменопаузе — вследствие резкого ощелачивания влагалищной среды.
Миф № 5: дисбиоз влагалища следует лечить антибиотиками
Не будем еще раз говорить про то, что применять антибиотики без назначения врача не следует в принципе. Отметим лишь, что антибиотики уничтожают абсолютно все бактерии: как болезнетворные, так и полезные. Очевидно, что в этом случае ни о какой нормализации микрофлоры влагалища не может идти и речи.
Лечение бактериального вагиноза проходит в два этапа. Сначала назначаются противомикробные и антисептические препараты, снижающие количество условно-патогенных организмов, а затем пациентка принимает пробиотики — лекарственные средства, содержащие те самые лактобактерии. Второй этап, на котором происходит восстановление микрофлоры после лечения, не только нормализует текущее состояние, но и снижает риск возникновения других заболеваний половой сферы.
Отдельно следует остановиться на лечении бактериального вагиноза у девочек-подростков, не живущих половой жизнью. Бактерийные и биологические препараты для коррекции дисбиоза в этом случае не применяются, а предпочтение отдается оральным пробиотикам.
Во избежание рецидивов болезни крайне важно соблюдать правила личной гигиены:
- Не носите тесное, синтетическое белье. Оно нарушает кровообращение в органах малого таза и плохо вентилируется, создавая в области промежности теплую и влажную среду — идеальные условия для размножения гарднереллы.
- Не злоупотребляйте ношением тампонов и ежедневных прокладок, в особенности содержащих ароматизаторы.
- Грамотно подмывайтесь — не снизу вверх, а спереди назад.
- Используйте средства для интимной гигиены, способствующие восстановлению естественного уровня рН влагалищной среды. Оптимальный вариант — применять комбинацию из специального мыла и геля с Ph от 3,8 до 4,4 (эта информация должна быть указана на упаковке). Кроме того, в числе компонентов ищите молочную кислоту, желательно в комбинации с растительными экстрактами (календулы, ромашки, шалфея), увлажняющими слизистые оболочки.
Благодарим за помощь в подготовке материала Тихомирова Александра Леонидовича, акушера-гинеколога, д.м.н., профессора, и экспертов фармацевтической компании "ЭГИС".
Бактериальный вагиноз (БВ) — это полимикробная инфекция. В возникновении заболевания основная роль принадлежит ассоциации различных анаэробных микроорагнизмов, таких как Prevotella, Bacteroides, Mobiluncus, Fusobacterium с микроаэрофилом Gardnerella vaginalis и другие, концентрация которых возрастает на несколько порядков и достигает астрономических цифр 109-1011 КОЕ/мл.

Бактериальный вагиноз может приводить к развитию хориоамнионита, послеродового эндометрита, преждевременных родов, рождению детей с низкой массой тела, воспалительным процессам половых органов, гнойносептическим осложнениям у матери и ребенка в послеродовом периоде и т.д. БВ у беременных женщин повышает риск преждевременных родов в 3-5 раз.
Своевременная и этиопатогенетическая терапия бактериального вагиноза может предотвратить развитие эндометрита, воспалительных осложнений после операций и инвазивных процедур, диспластических заболеваний шейки матки, уменьшить риск заражения инфекциями, передаваемыми половым путем, и другой патологии.
Сведения о частоте возникновения БВ в структуре воспалительных заболеваний половых органов варьируют, по данным различных авторов, от 30 до 80%. Показано, что в 50% случаев заболевание может протекать бессимптомно. В США БВ ежегодно обусловливает 10 млн обращений женщин к врачу. Так, по данным Е.Ф.Кира (2001 г.), в общей популяции БВ встречается у 19,2% женщин репродуктивного возраста, 86,6% женщин отмечают патологические бели. По нашим данным, БВ выявляется у 24% практически здоровых небеременных женщин. Среди 200 пациенток, обратившихся с жалобами на длительные и обильные выделения из влагалища, у 61% был диагностирован БВ, у 33 (16,5%) — вульвовагинальный кандидоз, у 3 (1,5%) женщин — атрофический ваганит, у 2 (1%) — цитолитический вагиноз. Среди беременных женщин БВ встречается от 10 до 46% случаев в группах различной степени риска. Исследования последних лет свидетельствуют о возрастании числа сочетанных форм БВ и кандидоза.
Таким образом, данные литературы свидетельствуют о высокой распространенности БВ.

Большим преимуществом препарата является его воздействие на простейшие: трихомонады, лямблии, дизентерийную амебу.
Биодоступность орнидазола высока и достигает 90%, что обеспечивает высокую его эффективность при пероральном приеме и исключает необходимость парентерального введения. Максимальная концентрация в плазме крови достигается через 3 ч после приема препарата. Орнидазол хорошо проникает в ткани и жидкости организма, через плацентарный и гематоэнцефалический барьеры, а также внутрь клеток.
После однократного приема длительно поддерживается терапевтическая концентрация в крови и тканях. Период полувыведения из плазмы крови составляет 12—14 ч, что позволяет рекомендовать прием препарата 2 раза в сутки.
Препарат выводится в основном почками (65%). Связывание орнидазола с белками плазмы невелико и составляет менее 15%.
Исследования ряда авторов показали, что терапия препаратами нитроимидазольного ряда, в частности орнидазолом, является весьма эффективной для лечения актериального вагиноза. По данным различных авторов, она составляет от 90,1 до 96%. Однако исследователи расходятся во мнениях относительно частоты рецидивов. Рекомендации по продолжительности лечения бактериального вагиноза варьируют от 1 до 10 дней (Petersen и соавт., 1986).
Поскольку на сегодняшний день оптимальная схема лечения еще не определена, вопрос оценки эффективности, переносимости и безопасности терапии орнидазолом женщин репродуктивного возраста с БВ остается актуальным.

Материал и методы
Нами обследованы 50 женщин в возрасте от 23 до 38 лет (средний возраст составил 29±1,9 года), которым, по данным клинико-лабораторных методов исследования, был поставлен диагноз БВ. Пациенткам был рекомендован препарат Тиберал per os в дозе 500 мг 2 раза в день в течение 5 дней.
Перед назначением препарата у всех пациенток тщательно был собран анамнез. Особое внимание уделяли пациенткам с рецидивирующим БВ, применяемой ранее терапии с использованием тех или иных препаратов с антианаэробным действием, сопутствующей патологии.
Данные анамнеза показали, что БВ диагностирован впервые у 43 (86%) пациенток, рецидивирующий характер течения заболевания выявлен у 7 (14%) женщин.
ИППП в анамнезе отмечали 12 (24%) пациенток. При этом микоплазмоз был выявлен у 1 пациентки, трихомониаз — у 1, папилломавирусная инфекция — у 1, уреаплазмоз — у 4, хламидиоз — у 4, сочетание хламидиоза и уреаплазмоза — у 1 пациентки. Давность заболевания составила от 1 года до 5 лет.

Бактериальный вагиноз относится к наиболее часто встречающимся у женщин заболеваниям невоспалительного характера. Суть заболевания состоит в том, что представители нормальной лактофлоры влагалища замещаются анаэробными бактериями. Такое замещение очень часто происходит на фоне сильных стрессов или гормональных колебаний, которые переживает женщина, поскольку в этих случаях защитные силы организма значительно ослабевают. Бактериальный вагиноз может провоцироваться многими факторами и иметь значительные различия в клинической картине в зависимости от состояния здоровья женщины и ее возраста.
Почему и у кого развивается бактериальный вагиноз
Бактериальный вагиноз не передается половым путем и способен разрешиться самостоятельно при определенных условиях жизни женщины. Как правило, к таким условиям относится отсутствие стрессов и нервных потрясений, здоровый образ жизни с правильным питанием и отсутствием неконтролируемого приема медикаментов.
Облигатные анаэробные бактерии начинают преобладать перед лактобактериями при неблагоприятных условиях, которые зависят от состояния здоровья и эмоционального фона пациентки, а также от некоторых экзогенных факторов. Причем особенностью бактериального вагиноза становится то, что половые пути заселяются не каким-то специфическим возбудителем, а полимикробными ассоциациями.
Причинами, которые провоцируют развитие бактериального вагиноза, становятся следующие неблагоприятные для женского организма факторы:
- гормональные колебания в пубертатном возрасте, во время беременности, в период перименопаузы, во время смены фазы менструального цикла, по другим причинам;
- прием лекарственных препаратов (кортикостероидов, антибиотиков, противогрибковых, противовирусных, гормональных), если это происходит долго и, тем более, бесконтрольно;
- некорректная гигиена, злоупотребление спринцеваниями;
- применение внутриматочной спирали, а также диафрагм, тампонов, спермицидных мазей;
- проблемы с кишечником;
- кисты влагалища, полипы, состояния после операций, в том числе в репродуктивной сфере.
Ослабление организма и развитие бактериального вагиноза могут также вызывать острые инфекционные заболевания, а также состояние женщины после родов.
Какими симптомами проявляется бактериальный вагиноз
Наиболее характерный и зачастую единственный симптом бактериального вагиноза, с которым пациентки приходят к гинекологу – это выделения с неприятным запахом из половых путей. Характер выделений при этом может быть абсолютно разным – серые или белесоватые, скудные или обильные, жидкие или липкие густые, но в любом случае имеется типичный запах несвежей рыбы.

Выделения при бактериальном вагинозе могут появляться эпизодически и исчезать, могут быть постоянными и сохраняться очень продолжительное время, их характер и консистенция тоже изменчивы в зависимости от возраста женщины, ее здоровья и эмоционального состояния, сексуальной активности. Среди факторов, оказывающих влияние на характер выделений и их интенсивность, можно отметить следующие:
- очень интенсивная работа, связанная с нервным напряжением,
- частые стрессы, психические травмы,
- гормональные расстройства,
- соматические заболевания,
- расстройства репродуктивной системы.
Бактериальный вагиноз может протекать практически без симптомов, а может вызывать неприятные ощущения при сексуальном контакте, чувство жжения и зуд , болезненность при мочеиспускании.
Методика лечения бактериального вагиноза и меры по его предотвращению
Схема лечения пациентки с бактериальным вагинозом определяется в зависимости от длительности заболевания, наличия изменений в репродуктивной системе, состояния гормонального фона, сопутствующих и хронических заболеваний.
На первом этапе обычно рекомендуются антибактериальные препараты интравагинально, хотя на сегодняшний день их эффективность подвергается сомнению, при необходимости назначают антигистаминные средства. По окончании их приема, через две недели после завершения курса, после очередной менструации, проводят контрольное лабораторное исследование. Если по результатам анализа лечение оказалось эффективным, переходят к второму этапу – восстановлению микрофлоры. Для этого можно рекомендовать пребиотики и эубиотики, хотя многие специалисты склоняются к тому, что не менее эффективна в этом случае коррекция диеты с включением в нее повышенного содержания кисломолочных продуктов, одновременно исключая пряную и острую пищу. Повторный контроль состояния пациентки проводится через полтора-два месяца. Если результаты не слишком хороши и бактериальные вагиноз сохраняется, назначают дополнительные обследования, чтобы выявить патогенные факторы, вызывающие рецидив заболевания.
В качестве предупреждения бактериального вагиноза пациентке рекомендуется воздерживаться от бесконтрольного и необоснованного приема антибиотиков , антимикотиков и гормональных препаратов, разумно подходить к использованию средств личной гигиены, контролировать состояние кишечника, регулярно посещать гинеколога, особенно если есть какие-то тревожащие симптомы.
Общие сведения
Бактериальный вагиноз по-другому называется гарднереллезом и является невоспалительным инфекционным заболеванием. Главным проявлением патологии становится резкое понижение либо полное отсутствие лактофлоры, а также её замена на сообщество полимикробных ассоциаций с гарднереллами (Gardnerella vaginalis) и анаэробными микроорганизмами. Их концентрация внутри вагины может достигать сотни миллиардов колониеобразующих либо геномных элементов на 1 мл, вагинально отделяемых. Существует большое разнообразие видов микроорганизмов, инициирующих бактериальный вагиноз, но в связи с отсутствием в среде влагалища лейкоцитов, вызывающих воспалительные реакции, терминология исключает понятие вагинит.
По мкб-10 (международной классификации десятого пересмотра) бактериальному вагинозу или иначе гарднереллёзу присвоен код В96 и названы как другие уточненные бактериальные агенты, являющиеся причиной болезни.
Бактерии рода Gardnerella открыл американский бактериолог Герман Гарднер в 1955 году. Они являются факультативными анаэробами и постоянно присутствуют в микрофлоре влагалища половозрелых женщин. Развитие гарднереллёза уничтожает представителей нормальной микрофлоры. В норме отсутствует в мужском организме, но если задерживается, то мужчина становится носителем гарднереллёза и способен им заразить женщину в случае незащищенного секса.
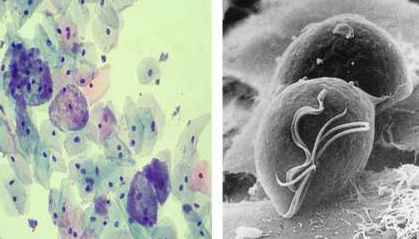
Микрофотографии Gardnerella vaginalis
Патогенез
В норме у женщин полового возраста (в среднем 16-42 года) вагинальный биоценоз состоит преимущественно (95%) из микроаэрофильных лактобактерий, ранее называемыми палочками Додерлейна. Кроме того, микрофлора влагалища представлена различными видами грамположительных палочек (Lactobacillus, Eubacterium, Corynebacterium, Propionibacterium, Bifidobacterium, Clostridium), грамотрицательных облигатно анаэробных палочек (Bacteroides, Porphyromonas, Prevotella, Fusobacterium, Leptotrichia), грамположительных кокков (Enterococcus, Micrococcus varians, Peptococcus, Peptostreptococcus, Streptococcus viridians, Staphylococcus и пр.), грамотрицательных кокков (Acidominococcus fermentans, Veilonella, непатогенных Neisseria), энтеробактерий (Enterobacter, Echerihia coli, Klebsiella, Citrobacter и пр.).
Главная функция лактобацилл в колонизации слизистой влагалища — формирование экологичного барьера и благодаря этому обеспечение резистентности (устойчивости) влагалищной микрофлоры. Реализация защитных свойств лактобактериями реализуются различными путями, включая:
- антагонистическую активность;
- продуцирование лизоцима;
- адгезивные свойства;
- и самое основное — выделение перекиси водорода и образование кислот.
В норме среда вагины должна иметь кислую реакцию (значение водородного показателя в пределах 3,8-4,5) за счет образующейся молочной кислоты (продуктов метаболизма молочнокислых бактерий). Когда показатели рН во влагалище понижаются угнетается рост патогенной и условно-патогенной микрофлоры, представленной чаще всего, стрептококками, микоплазмами и уреаплазмами, облигатными анаэробами (бактероидами, пептококками) и чаще всего 95% — гарднереллами. Они самые патогенные, так как приводят к возникновению биоплёнки, повышают риск заражения ВИЧ, колонизации и инфицированию мочевых путей, способны к адгезии на поверхности эпителиоцитов и продукции различных цитотоксинов, к примеру, вагинолизина, муколитических ферментов и гемолизина.
Нарушение баланса вагинального биотопа под воздействием каких-либо внешних и внутренних факторов снижает плотность обсеменённости лактобактериями слизистой внутри влагалища. При этом происходит их замещение анаэробными и факультативно-анаэробными микроорганизмами, которые в ходе жизнедеятельности выделяют летучие жирные и аминокарбоновые кислоты. При их расщеплении до летучих производных аммиака — кадаверина и путресцина, происходит изменение состава вагинальных выделений, что придает им неприятный отталкивающий запах. При баквагинозе не происходит воспалительной реакции и соответственно — не повышается количество лейкоцитов.
Длительное сохранение инфекции в половых путях и частые рецидивы бактериального вагиноза обычно вызваны формированием биоплёнки на стенках влагалища. Биоплёнка нарушает процессы самовосстановления микроэкологии вагины, а при рецидивирующем бактериальном вагинозе она часто сохраняется даже после успешного лечения и устранения других клинических признаков.
Классификация
В зависимости от наличия проявлений бактериальный вагиноз бывает бессимптомный и с наличием клинических проявлений. Также различают такие формы как бактериальный вагиноз (гарднереллез) верхних половых путей, мочеполовых путей женщин, мочеполовых путей мужчин, а также гарднереллез беременных.
Причины бактериального вагиноза
Не смотря на резистентность, обеспечиваемую лактобактериями, микрофлора влагалища очень изменчива и поддается влиянию многих экзогенных и эндогенных факторов. Основные причины бактериального вагиноза:
- физиологически обоснованные гормональные изменения, включая беременность, подростковый возраст (пубертатный), менопаузу;
- заболевания половой системы воспалительного типа в анамнезе;
- нарушения или отдельные фазы менструального цикла, которые приоткрывают зев, вызывают отсутствие слизистой пробки, наличие питательной среды, преобладание анаэробных бактерий;
- половая жизнь (частота, уровень активности, наличие одного постоянного полового партнера);
- переохлаждение;
- ошибки питания;
- гормонотерапия;
- употребление антибиотиков (длительное и бесконтрольное);
- использование оральных контрацептивов;
- хирургические операции;
- интеркуррентные заболевания, включая сахарный диабет, ожирение, анемию, иммунодефицит и т.д.
Также причины могут крыться в использовании внутриматочной спирали в течение длительного периода времени, поэтому для предупреждения и своевременного выявления заболевания при использовании данного вида контрацепции следует регулярно обследоваться у гинеколога.
Симптомы бактериального вагиноза
Основные симптомы бактериального вагиноза — обильные выделения из влагалища, обычно отличающиеся белым или сероватым цветом, чаще всего с неприятным запахом, напоминающим рыбный, и возможно — зуд. Количество выделений может усиливаться перед регулами либо после завершения полового акта. Они могут быть пенистыми и их можно удалить со слизистой при помощи ватного диска.
Другие симптомы — нарушение мочеиспускания и возникновение болезненных ощущений во время соития обычно вызваны сопутствующими заболеваниями. Однако, чаще всего бактериальный вагиноз протекает бессимптомно, в половине случаев с рецидивами вне зависимости от тактики и успешности лечения.
Первые тревожные признаки – тянущая боль в нижней области живота, обильные менструальные кровотечения, легкая лихорадка и снижение либидо. При выявлении любого из перечисленных симптомов необходимо незамедлительно обратиться к семейному доктору.
Анализы и диагностика
Лечение бактериального вагиноза
Обычно лечение проводят в домашних условиях, начиная с применения такого антисептического средства как свечи Бетадин, позволяющие исключить антибиотикорезистентность.
Если применяют комбинированные препараты, то лечение идет в два этапа – сначала антимикробные средства, а затем — восстановление нормальной микрофлоры влагалища. Чаще всего используются следующие препараты для лечения бактериального вагиноза:
- антисептики, к примеру, Бетадин;
- комбинированное средство – Тержинан;
- препараты с активными веществами 5-нитроимидазолового ряда, в том числе Метронидазол, Секнидазол, Орнидазол, и пр.;
- линкозамиды, например, Клиндамицин.
Отзывы о лечении данными препаратами положительные, уже после одного курса исчезают неприятные симптомы и не требуется дополнительное использование пробиотиков. Однако, в каждом втором случае встречаются рецидивы. Большую популярность на данный момент приобретают пребиотики, которые способны стимулировать рост собственной вагинальной лактофлоры, а не чужеродной. Также хорошие результаты и рекомендации имеют препараты, в составе которых есть молочная кислота.
Отзывы о препаратах не всегда могут быть объективными, так как в каждом частном случае развивается уникальный биоценоз и восприимчивость его к терапии может существенно отличаться, поэтому лучше всего, если схему лечения будет подбирать квалифицированный врач, изучивший вашу историю болезни и анамнез.
Основными способами лечения бактериального вагиноза народными средствами является применение травяных отваров и настоев перорально вовнутрь и методом спринцевания. Чаще всего препараты для лечения бактериального вагиноза народным способом состоят из следующих лекарственных растений:
- кора дуба – отличное средство для спринцевания, достаточно 1 недели таких процедур раствором, приготовленным из 1 ст.л. на стакан кипятка (дополнительно нужно подержать 10 минут на водяной бане, процедить, настаивать термосе не менее 3 ч);
- плоды черемухи – можно использовать для приготовления отвара – 1 ст.л. плодов на 2 стакана воды, варить следует 20 минут, затем процедить, остудить и использовать также для спринцевания на протяжение 7 дней;
- эхинацея, ромашка лекарственная, шиповник, алоэ, грецкие орехи – отличные добавки к чаю и салатам, которые помогают повысить защитные силы организма и сбалансировать микроэкологическое состояние женского здоровья.
Вагиноз – это состояние, при котором происходит нарушение микрофлоры влагалища. Средний возраст пациенток с вагинозом – 20-45 лет. Встречаемость заболевания в этой группе составляет 80%. Исходя из этих данных, можно сделать вывод, что вагинозом хотя бы раз в жизни страдает восемь женщин из десяти.
Болезнь не представляет опасности для жизни женщины, но может негативным образом отразиться на ее детородной функции. Часто даже после наступления беременности у пациенток с вагинозом случаются выкидыши. Если она донашивает ребенка, то заболевание грозит внутриутробным инфицированием плода, осложнениями после родоразрешения. Поэтому нужно знать основные причины и симптомы болезни, а также уметь с ней справляться.
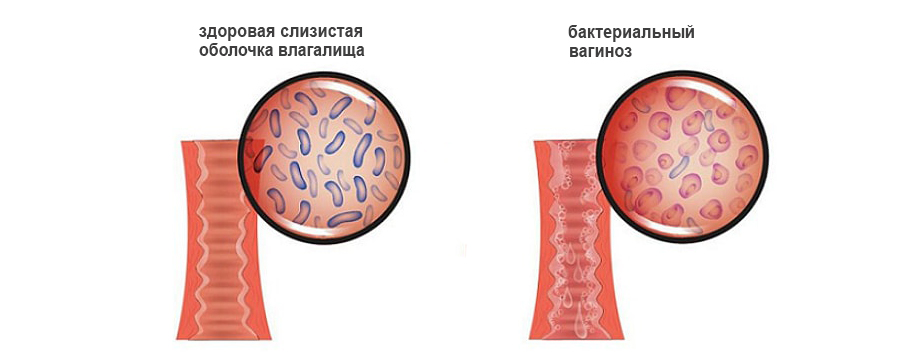
Механизм развития вагиноза
Человек и микробная флора существуют в неделимом тандеме. Есть микробы, которые в процессе эволюции приспособились жить в организме человека и даже приносить ему пользу. Этот процесс носит название биоценоза. Такая флора представлена стабильным бактериальным составом. Некоторые бактерии заселяют исключительно дерму, другие проживают во рту, третьи – в желудочно-кишечном тракте. Такие бактерии приносят организму человека пользу, уничтожая вредоносную флору, вырабатывая витамины и стимулируя работу его иммунитета.
Во влагалище проживают лактобактерии. Они имеют вид небольших толстых палочек. Бактерии расщепляют гликоген, который находится в эпителии, выстилающем влагалище. В ходе этого процесса выделяется молочная кислота. За счет чего во влагалище поддерживается кислая среда. В ней гибнут патогенные микроорганизмы, что является нормой. В биоценозе влагалища на долю лактобактерий приходится 95-98% всей полезной микрофлоры.
Иногда случается так, что лактобактерии оказываются уничтожены. Тогда на их место приходят другие микробы. Кислая среда влагалища изменяется, что создает благоприятные условия для попадания в него патогенных микроорганизмов. Они могут передаваться половым путем, а могут размножаться сами по себе. В последнем случае говорят о неспецифическом вагинозе. На смену лактобактериям приходит флора, которая заселяет промежность, мочеиспускательный канал, перианальные складки. Микробы начинают быстро размножаться, но выполнять функции лактобактерий такая флора не в состоянии.
Изменение биоценоза влагалища приводит к тому, что в нем происходит сбой не только метаболических, но и иммунных процессов. Уменьшается продукция иммуноглобулина А. Именно это вещество не дает патогенам крепиться и проникать вглубь эпителиальной стенки органа. Сам эпителий пытается справиться с бактериями, что приводит к избыточному слущиванию его частиц. Этим объясняется увеличение объема выделений из влагалища при вагинозе. На место лактобактерий приходят анаэробные бактерии. Так называются микроорганизмы, которые способны поддерживать свою жизнедеятельность в бескислородной среде. Некоторые из них продуцируют аминокислоты и летучие жирные кислоты. Они расщепляются во влагалище до летучих аминов. Эти амины имеют неприятный запах, который напоминает запах рыбы.
Влагалищная среда из кислой становится щелочной. Нарушается обмен жиров, белков, минералов и углеводов, эпителий вырабатывает большее количество слизи. Это является первым признаком развивающего вагиноза. При этом сами стенки влагалища не воспалены. Все изменения имеют исключительно физиологический характер.
Причины вагиноза
Бактериальный вагиноз нельзя назвать половой инфекцией, так как во влагалище нет инфекционных представителей флоры. Такое заболевание называют неспецифическим вагинозом. Основная причина его развития – это изменение влагалищной среды, которое в дальнейшем приводит к дисбалансу микрофлоры.
Заместить лактобактерии способны самые разнообразные микробы.
В мазке могут быть обнаружены такие микроорганизмы, как:
Читайте также:


