Воспаление нерва недержание мочи
Седалищный нерв один из самых длинных и крупных в человеческом организме. Образуясь из корешков поясничного и крестцового отдела спинного мозга, он проходит через таз, по задней поверхности ноги и заканчивается мелкими ветвями на стопе. Воспаление седалищного нерва частое неврологическое заболевание, приводящее при несвоевременном лечении к инвалидности.
Анатомия

На всём своём седалищный нерв проходит через ряд узких туннелей:
Такое расположение защищает нерв от различных травм, но, в тоже время, создаёт предпосылки для его ущемления.
Эти анатомические особенности создают предпосылки, при воспалении седалищного нерва и его сдавлении, к развитию компресионно-ишемического синдрома.
Причины
Причины воспаления седалищного нерва. — Ущемление может происходить на разных уровнях:

Все эти причины приводят к сдавлению корешков, образующих седалищный нерв, вызывая его повреждение и воспаление.
- Нога:
- Избегать резких осевых нагрузок на позвоночник. Так как это может спровоцировать образование грыжи межпозвоночного диска или смещение поясничного позвонка, что приведёт к ущемлению корешков, образующих седалищный нерв.
- Тренировка мышц спины и брюшного пресса. Мышечный каркас препятствует смещению и излишней подвижности позвонков.
- Избегать переохлаждения спины, ягодиц и бёдер.
- Отказаться от алкоголя и курения. Так как оба этих фактора повреждают волокна седалищного нерва.
- Ректальная.
- Промежностная.
- Дорзальный нерв клитора или пениса.
- Иннервирует мышцу, которая поднимает задний проход и сфинктер.
- Иннервирует сфинктер канала для мочеиспускания.
- Иннервирует женский клитор и пещеристые тела у мужчин.
- Делает чувствительной кожу заднего прохода и наружных половых органов.
- Воздействие на характерный для защемления характер болевых ощущений при помощи габапентина, который входит в состав лекарств.
- Регулярное проведение блокад нерва с использованием гормонов и анестетиков.
- Использование миорелаксантов центрального действия, которые дают возможность мышцам расслабиться, вследствие чего снижается тонус грушевидной мышцы.
- Применение физиотерапевтического воздействия, куда относятся электрофорез, фонофорез.
- Прием витаминов группы B, которые входят в состав блокады, а также в форме таблеток.
- Появление новообразований;
- Смещение межпозвоночного диска или возникновение грыжи;
- Инфекционные заболевания, провоцирующие воспалительный процесс;
- Гинекологические заболевания;
- Остеофиты позвонков (патологические наросты на позвонках или других костях, образующиеся вследствие остеохондроза).
- Первичный (симптоматический) ишиас — первично поражается непосредственно седалищный нерв/его производные.
- Вторичный ишиас — первично возникают заболевания/механическое раздражение тканей, прилегающих к нерву с последующим переходом патологического процесса с них непосредственно на седалищный нерв.
- Вертеброгенная патология (остеохондроз, травмы/опухоли, деформация/дегенерация межпозвоночных дисков, спондилез, искривления позвоночника и возрастные изменения в нем, межпозвоночные грыжи и стеноз пояснично-крестцового отдела позвоночника).
- Вневертебральные факторы (синдром грушевидной мышцы, переохлаждения организма, инфекционно-воспалительные заболевания урогенитальной зоны, статическая/динамическая перегрузка мышц поясницы и таза, избыточная масса тела, беременность, сидячий образ жизни). Воспаление n. ischiadicus может также развиваться на фоне различных инфекционных заболеваниях (ВИЧ-инфекции, туберкулезе, герпетической инфекции, кори, скарлатине). Возможно токсическое поражение нерва как при экзогенных интоксикациях (наркомании, отравлении мышьяком, хроническом алкоголизме) и при нарушении метаболических процессов в организме (при подагре, сахарном диабете, диспротеинемии и др.).
- Лассега (выраженная боль из положения лежа на спине при поднятии прямой ноги).
- Бонне (сильная простреливающая боль у лежащего на спине больного при пассивном отведении согнутой в тазобедренном и колене суставе ноги).
- полного покоя на протяжении нескольких дней при интенсивной боли;
- частичного ограничения двигательной активности при умеренно выраженной боли.
Воспаление седалищного нерва – это не отдельное заболевание, а лишь патологический синдром, являющийся следствием одного из вышеперечисленных заболеваний.
Симптомы
Болевой синдром при ишиасе вариабелен и зависит от степени сдавления и уровня на котором это сдавление произошло. Нюансами, связанными с уровнем компрессии, должен разбираться лечащий невролог .

Общей особенностью болевого синдрома является:
Боль может быть локальной, только в одной части тела, но, чаще всего, она распространяется по всей ноге.
Чувствительные нарушения проявляются онемением в ноге, чувством покалывания, жжения.
Двигательные и чувствительные нарушения при воспалении седалищного нерва свидетельствуют о серьезном его повреждении, а порой и необратимом. Именно эти симптомы становятся причиной развития инвалидности.
Связаны с нарушением нервной регуляции сфинктеров мочевого пузыря, уретры и прямой кишки. Проявляются:
Появление этих симптомов свидетельствует о крайне неблагоприятном и необратимом повреждении седалищного нерва.
Нарушение нервной регуляции в мышцах и сосудах ноги при ишиасе приводят к развитию:
Трофические язвы плохо поддаются лечению и, зачастую, требуют хирургической обработки и кожной пластики язвенного дефекта. Перемежающая хромота проявляется в виде резкой боли в ногах при хождении, заставляющей периодически останавливаться и отдыхать.
Причиной атрофии мышц является нарушение их нервной регуляции и выключение из ходьбы. Мышца, не испытывающая нагрузку, всегда атрофируется.
Диагностика
Диагностика воспаления седалищного нерва складывается из характерных симптомов и результатов неврологического осмотра.
Для уточнения локализации процесса используются:
Все эти методы позволяют уточнить уровень и степень сдавления нервных волокон.
Также применяются для диагностики лабораторные исследования: общий анализ крови, биохимический анализ крови, уровень глюкозы в крови, исследование на ВИЧ, герпес. Они позволяют выявить признаки воспаления и возможные причины заболевания.
Лечение
Ключевым моментом в лечении ишиаса является определение и целенаправленная терапия заболевания его вызвавшего.
Далее будут рассмотрены общие принципы лечения воспаления седалищного нерва, которые подходят для всех уровней его повреждения.Но (читай выше) не являются ключевыми!
При воспалении седалищного нерва показан строгий постельный режим на жёстком матрасе.
Для лечения ишиаса применяются электрофорез и фонофорез с местными анестетиками и гормонами.
Массаж и мануальная терапия
Применяются на стадии улучшения, как дополнительные методы лечения.
Мануальная терапия эффективна кода причиной ишиаса является остеохондроз, спондилоартроз и спондилолистез.
Также в комплексном лечении даёт свои положительные результаты.

Применять можно только на этапе выздоровления.
Препаратами выбора для купирования боли в неврологии являются нестероидные противовоспалительные средства (парацетамол, ибупрофен, диклофенак, нимессулид, целекоксиб, мелоксикам , кеторолак). Эти препараты применяются как для приёма внутрь, так и для местного лечения, в виде мазей.
В случае недостаточного эффекта от их приёма, возможно однократное либо коротким курсом назначение наркотических аналгетиков (трамадол, промедол). 
Для снятия рефлекторного спазма с поясничных мышц и запирательной мышцы применяются миорелаксанты центрального действия (баклофен, мидокалм, сирдалуд).
Витамины группы В (В1,В6,В12) улучшают нервную проводимость по повреждённым волокнам.
Для улучшения кровоснабжения нерва используются сосудистые препараты и спазмолитики (пентоксифиллин, галидор).
Нейротрофические препараты (актовегин, церебролизин) способствуют восстановлению нервных волокон в зоне повреждения.
Применение препаратов с антигипоксантным действием (эмоксипин) также даёт свои положительные результаты.
При диабетических поражениях седалищного нерва эффективно применение препаратов тиоктовой кислоты (тиогамма, тиоктацид).
Глюкокортикостероиды применяются для снижения отёка седалищного нерва. Возможно их введение прямо к зоне повреждения с помощью инъекций или электрофореза.
Применяется как крайняя мера при возникновении двигательных нарушений в ноге и нарушениях функции тазовых органов.

Опухоли малого таза, сдавливающие седалищный нерв, также подлежат хирургическому удалению.
Из народных методов хотелось бы отметить только один, достаточно безопасный и эффективный, – баня.
А вот при радикулите и синдроме грушевидной мышцы, горячая вода, пар и веник прекрасно расслабляют спазмированные мышцы. Жаль, только ненадолго.
Профилактика
Срамной нерв, который еще называют половым, довольно часто выступает причиной хронических болей в области таза, встречающихся у взрослых. Причиной этого в большинстве случаев является защемление нерва, которое называется компрессионной невропатией. Срамной нерв защемляется чаще у женщин. У мужчин такое случается в три раза реже.
Анатомические особенности
Срамной нерв по длине является небольшим. Но это очень важный нерв последнего крестцового сплетения (если двигаться от головного мозга). Находится он в тазовой полости и по пути обходит седалищную кость. Затем он делится на три ветви:
Какие функции выполняет?

Из вышеуказанного списка видно, что срамной нерв играет очень важную роль как в интимной жизни человека, так и при дефекации и мочеиспускании. В состав этого нерва входит большое число вегетативных волокон, обеспечивающих правильную работу сфинктеров без использования сознательного напряжения. Ведь люди никогда не думают, не пытаются контролировать и не сжимают свои мышцы сознательно, чтобы не помочиться или не испражниться совершенно случайно в неподходящий момент. Эти функции на себя возлагают вегетативные волокна, которые входят в срамной нерв.
Защемление: причины

Неприятность может произойти из-за грушевидной мышцы, расположенной в полости таза или же из-за зажатия между парой связок.
Кроме этого, срамной нерв может повредиться после непредвиденных ситуаций, к которым можно отнести автодорожную аварию, падение с высоты. В таких ситуациях может произойти перелом тазовых костей. Очень часто причиной хронических болей является повреждение нерва во время родов или же его вовлечение в рост злокачественной опухоли.
Стоит упомянуть о том, что некоторые виды деятельности человека со временем также могут привести к защемлению полового нерва. Сюда относятся езда на велосипеде или лошади.
Срамной нерв: симптомы нейропатии

Как и при любых других защемлениях, симптомы заключаются в болях, нарушениях чувствительности, мышечной слабости и расстройствах вегетативной системы.
Когда защемляется срамной нерв, симптомы у женщин и мужчин схожи:
Когда защемляется срамной нерв, симптомы у женщин, лечение которых нужно не откладывать, наблюдаются в нижней части влагалища. Это доставляет большой дискомфорт.
Может ощущаться сильная боль при половом акте и ходьбе - такие, в случае если защемлен срамной нерв, симптомы у мужчин. Лечение требуется незамедлительное, так как боль становится жгучей, а прикосновения к коже приобретают мучительно неприятные последствия. По ощущениям можно описать это как присутствие холодного или горячего инородного предмета либо удары электрического тока. В общем, защемление полового нерва влечет за собой большое количество неприятных симптомов.
Диагностика защемления

При вышеперечисленных болезненных и неприятных ощущениях человек просто не в состоянии долго терпеть, ведь это не такая боль, как в ноге или руке. Наиболее часто страдающие нейропатией обращаются либо к врачу-неврологу, либо к проктологу, если наблюдаются нарушения, связанные с анальным сфинктером, или проблемы с недержанием кала и мочи.
В редких случаях пациенты могут пойти к сексопатологу. Но хороший специалист при помощи простейших вопросов должен уметь выявлять органические нарушения, а затем направить больного к соответствующему доктору. Защемление срамного нерва диагностируется при следующих исследованиях и жалобах:
Кроме таких критериев диагностики, при прощупывании промежности можно найти характерные области, являющиеся болевыми точками, отражающими спазм в мышцах.
Важно то, что патология срамного нерва тесно связана с развитием миофасциального синдрома, который поддается лечению значительно хуже вследствие глубокого расположения мышц.
Кроме того, защемление полового нерва сильно усиливает депрессию и тревожность, а люди становится более восприимчивыми к негативным событиям.
Лечение нейропатии срамного нерва

Как и в других ситуациях, лечение данного заболевания должно иметь комплексный характер.
Каковы основные принципы лечения нейропатии?
Прочие процедуры
Часто лечение защемления полового нерва требует поддержки хорошего психолога, который выполняет коррекционную терапию и назначает прием антидепрессантов. Может понадобиться назначение вагинальных либо ректальных свечей, в состав которых входит диазепам. Пациенту могут назначить выполнение специальных физических упражнений, смысл которых заключается в медленном сжатии и расслаблении мышц, находящихся в промежности.
В тех ситуациях, когда консервативные методы лечения не оказывают положительного эффекта, проводят хирургические операции декомпрессивного типа. Они выполняются в специальных центрах лечения хронических тазовых болей.
Длительное лечение

Необходимо помнить, что лечение нейропатии срамного нерва – это очень длительный процесс, на протяжении которого следует выполнять все рекомендации лечащего врача. Срок восстановления занимает не менее полугода.
Лечение заболевания нужно проводить лишь в условиях больницы, так как это позволит врачам взять под контроль процесс выздоровления, а также успешно подобрать комплекс тех средств, которые будут использоваться для правильного лечения. Ведь на некоторые средства у человека может быть аллергия, что только ухудшит положение.
Итоги
Таким образом, было рассмотрено, что такое срамной нерв, симптомы и лечение при его защемлении, диагностика. Для того чтобы избежать данного заболевания, рекомендуется соблюдать осторожность и не получать травм, а также вести активный образ жизни, заниматься физкультурой и вести активную половую жизнь. Ну а если неприятность все-таки случилась, то надо строго соблюдать рекомендации врачей.



Причины воспаления седалищного нерва
Медики выделяют несколько причин возникновения воспаления седалищного нерва:
К возникновению ишиаса могут быть причастны также травмы органов малого таза, сильные нагрузки на организм, поднятие тяжестей. Она распространена среди тех людей, которые никогда не занимались спортом и резко решили начать с больших нагрузок.
Встречается воспаление седалищного нерва и у женщин в положении, потому что при беременности в теле женщины смещается центр тяжести и увеличивается нагрузка на позвоночник, который не всегда бывает готов к таким изменениям.
Симптомы воспаления седалищного нерва
При воспалении седалищного нерва у людей боль бывает настолько сильной, что выбивает его из нормального ритма жизни, к симптомам можно отнести:
Лечение воспаления седалищного нерва
Лечение воспаления седалищного нерва нужно начинать с приема врача. Доктору нужно обязательно рассказать, когда появилась боль, какая она по характеру (ноющая, острая, прострелы), проявляется ли она постоянно или возникает периодически, в какие части тела распространяется. От этих рассказов зависит эффективность лечения. Если вы самостоятельно принимали обезболивающие препараты, обязательно сообщите врачу их названия.
После беседы медик осмотрит вас, оценит состояние кожи и мышц, проверит неврологические симптомы и назначит необходимые методы обследования.
Лечение ишиаса проводится в несколько этапов: сначала доктор снимает боль, используются также те препараты, прием которых способствует уменьшению воспаления. Устранив первичные симптомы, начинается активное лечение: физиотерапия, массаж и т.д.
Достижение положительного эффекта во многом зависит и от самого пациента. Ему придется пересмотреть свой образ жизни, начать правильно питаться, соблюдать режим, заниматься лечебной физкультурой. Безусловно, подъем больших тяжестей полностью ограничивается.
В большинстве случаев определить, имеется ли у пациента воспаление седалищного нерва можно после первичного осмотра. Врач проверяет рефлексы больного, оценивает его походку, потому что люди с воспалением в основном начинают подволакивать ногу, или же движение конечности становится неестественным. Все потому что нога теряет чувствительность. Всему виной является потеря чувствительности ноги, ослабление мышц или сильные боли.
Если первичную диагностику можно провести и в простых условиях больничного кабинета, то понять, что именно стало причиной возникновения заболевания намного сложнее. Для точного выявления причин воспаления седалищного нерва нужно использовать передовые методы, такие как МРТ. Именно магнитно-резонансная томография поможет выявить нарушение строения позвоночника, смещение межпозвонковых дисков, трещины, травмы, грыжу. Такой метод диагностики отличается высокой точностью и максимальным удобством для пациента.
Симптоматическая терапия
Эта терапия проводится в острый период, когда боль является самой главной проблемой. Врач попросит вас уйти на покой – нужно снизить нагрузки на обе ноги, даже при условии одностороннего поражения. Делается это потому, что во время хромоты на больную ногу все равно приходится большое, давление, которое может спровоцировать усиление боли. Основу симптоматической терапии составляют лекарственные препараты. Для общего укрепления организма и опорно-двигательного аппарата назначают хондропротекторы, ноотропы, сосудорасширяющие, антиоксиданты.
Этиотропное лечение
Она проводится как в период обострения, так и во время стихания болей, направлено на устранение причины заболевания. Рекомендуется применение мануальной терапии, массажа, лечебной физкультуры, дефанотерапии и физиотерапевтических методов.
Мануальная терапия
Принцип мануальной терапии основан на ручном воздействии на опорно-двигательную систему специалистом – мануальным терапевтом – с лечебной целью. Терапевт воздействует непосредственно на опорно-двигательный аппарат – ставит позвонки на место, возвращает позвоночник и суставы в физиологичное положение, восстанавливает нормальную подвижность. Курс мануальной терапии назначают, если воспаление седалищного нерва сопровождается прострелами в пояснице, ограничением сгибания в позвоночнике, тянущими болями в ноге.
Массаж
Курс массажа доктор назначает, когда боль уже стихла. Он необходим для того, чтобы снять мышечный спазм, который может способствовать защемлению корешков спинного мозга или седалищного нерва. Разминание мышц способствует расширению кровеносных сосудов, улучшается приток крови к поражённой области, расслабляются мышцы спины и поясницы.
Лечебная физкультура
Гимнастика при защемлении седалищного нужна для того, чтобы нормализовать тонус мышц, исправить деформации позвоночного столба, улучшить функцию мышц. Занятия ЛФК включают комплекс упражнений в позициях стоя и лёжа. Это не только метод лечения, но и отличный способ профилактики.
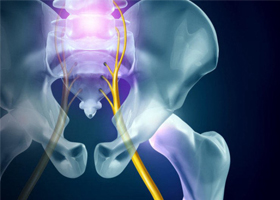
Общие сведения
Поражение седалищного нерва (n. Ischiadicus) воспалительного генеза — достаточно часто встречаемая мононевропатия нижних конечностей, особенно среди лиц старшей возрастной группы (50-70 лет). Показатели заболеваемости варьируют на уровне (20-25 случаев/100 тыс. населения), чаще встречается у лиц мужского пола, особенно в группах, чья работа связана со значительными физическими нагрузками. Как правило, невропатия седалищного нерва является односторонней. Зачастую это заболевание обозначают термином ишиалгия, невралгия или нейропатия седалищного нерва, ишиас.
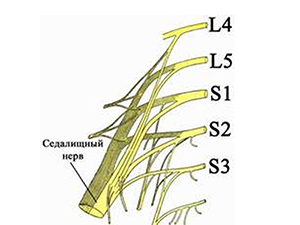
Чаще всего ишиалгия имеет дискогенное происхождение (вертеброгенная ишиалгия), т.е. образуется в ответ на дистрофически-дегенеративные изменения в пояснично-крестцовом отделе позвоночника, а именно, сдавливание выпячивающимся межпозвонковым диском волокон нерва при выходе их из позвоночного столба в составе спинномозговых корешков (поясничный остеохондроз, спондилез пояснично-крестцового отдела, опухоли и травмы позвоночника). При этом, компрессии может подвергнуться любой из 5 нервных корешков или сдавливаться одномоментно несколько спинномозговых корешков. Однако компрессия и последующее воспаление седалищного нерва могут быть обусловлены и экстравертебральными факторами. По мкб-10 ишиас классифицируется кодом M-54.3.
В целом, воспаление седалищного нерва имеет доброкачественное течение и поддается лечению, однако, у почти 28% пациентов на протяжении двух последующих лет возникает рецидив. В ряде случаев седалищная невропатия может надолго снижать трудоспособность пациента и даже быть причиной его инвалидизации.
Патогенез
Первично боль возникает из-за компрессии нервных волокон при выходе их из позвоночного столба в составе спинномозговых корешков. Компрессия седалищного нерва может происходить и на более низком уровне — между спазмированной грушевидной мышцей и крестцово-остистой связкой. В ответ на боль и раздражение спинномозговых корешков/оболочек седалищного нерва, возникает асептическое воспаление в мягких тканях и защитный мышечный спазм, что и усиливает болевой синдром при ишиалгии.
Классификация
В основу классификации ишиаса положен этиологический фактор, в соответствии с которым выделяют:
По топической классификации выделяют верхний, средний и нижний ишиас.
Причины
Причины воспаления седалищного нерва можно разделить на две группы:
Симптомы воспаления седалищного нерва
Наиболее патогномоничным симптомом неврита седалищного нерва является боль в области поясницы/крестца и ниже по ходу пораженного нервного ствола. Чаще локализуется в области ягодицы, распространяясь по задней поверхности бедра сверху вниз с выраженной иррадиацией по наружно-задней поверхности голени и стопы (до кончиков пальцев). Как правило, пациенты характеризуют ишиалгию как чрезвычайно интенсивный простреливающий/пронизывающий болевой синдром, в ряде случаев не дающий возможности самостоятельно передвигаться. Также, пациенты жалуются на парестезии/онемение на заднелатеральной поверхности голени и участках стопы.
Объективно симптомы ишиалгии дополняются снижение мышечной силы (парез) двуглавой, полусухожильной/полуперепончатой мышцы, что затрудняет сгибание ноги в коленном суставе. При этом характерным является преобладание тонуса мышцы-антагониста (четырехглавой мышцы бедра), что приводит к положению нижней конечности в состояние разогнутого коленного сустава. Поэтому, для таких больных является типичной ходьба в положении с выпрямленной ногой, то есть, нога для следующего шага при ее переносе вперед не сгибается в колене. Характерен также парез стопы и пальцев ног, отсутствие/снижение ахиллова и подошвенного сухожильных рефлексов. При длительном течении заболевания симптомы ишиаса дополняются атрофией паретичных мышц.
Признаки невралгии седалищного нерва часто дополняются расстройствами болевой чувствительности, особенно в области заднелатеральной поверхность голени и стопы. Характерно ослабление мышечно-суставного чувства в суставах голеностопа и межфаланговых суставах. Типичной является боль при надавливании на точку места выхода n. ischiadicus на бедро (крестцово-ягодичную точку) и триггерные точки Гара и Валле. К характерным симптомам седалищной невропатии относятся положительные симптомы натяжения:
Реже невропатия n. ischiadicus сопровождается вазомоторными и трофическими изменениями (гиперкератоз, гипотрихоз, ангидроз, гипергидроз) на латеральной поверхности стопы, пятке и тыльной стороне пальцев, изменение роста ногтей. Вазомоторные нарушения проявляются цианозом и похолоданием стопы. Такие характерные симптомы позволяют определить и провести дифференциальную диагностику седалищной мононевропатии с пояснично-крестцовой радикулопатией уровня L5-S2 и плексопатией.
Анализы и диагностика
Диагноз устанавливается на основании характерной клинической картины и данных инструментального обследования (рентгенография, магнитно-резонансная и компьютерная томография позвоночника; электронейромиография).
Лечение воспаления седалищного нерва
Как лечить воспаление седалищного нерва и можно ли проводить лечение ишиалгии седалищного нерва дома? Прежде всего, ишиалгия, сопровождающаяся болью требует:

Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
При недостаточной эффективности препаратов этой группы и сильных болях может возникать необходимость в 1-2 разовом назначении наркотических анальгетиков (Трамал, Трамадол). Если невралгия седалищного нерва сопровождается стойким напряжением мышц и наличием миофасциальных болей облигатным компонентом терапии должен быть 2 недельный курс миорелаксантов (Баклофен, Толперизон, Тизанидин) или их назначение в комбинации с анальгетиками.
Предпочтительным является их парентеральное введение (уколы), однако, в качестве вспомогательного средства могут использоваться и мази/гели, содержащие противовоспалительный компонент — кетопрофен/диклофенак (мазь Индометацин, Кетопрофен гель, Фастум гель, Диклоран гель, Диклак гель, Кетопром гель, Вольтарен, крем Ибупрофен и др.). Необходимо понимать, что купировать боль за 2 дня, как многие желают, нереально. Длительность лечения составляет не менее 10 дней.
При проявившихся острых корешковых болей показана блокада триггерных точек для чего в паравертебральные точки на уровне пораженного ПДС вводится раствор лидокаина/новокаина с возможным добавлением раствора гидрокортизона и витамина В12 (цианокобаламина). В тяжелых случаях растворы вводятся в эпидуральное пространство.
Как лечить ишиас седалищного нерва при отсутствии/слабой эффективности НПВС? При недостаточной эффективности препаратов для купирования болевого синдрома могут назначаться коротким курсом (3-5 дней) кортикостероиды в инъекциях (Преднизолон, Дексаметазон, Депос). Повышения эффективности консервативного лечения можно добиться путем назначения терапевтически высоких доз витаминов группы В (Мильгамма, витамин В1, В6 и В12, Нейробион) и ускорять процессы регенерации нервных волокон.
Лечение неврита седалищного нерва при необходимости может включать назначение антигистаминных и десенсибилизирующих средств.
Какие уколы назначают для снижения сроков лечения? Медикаментозное лечение может быть расширено за счет назначения антиоксидантов (Альфа-липоевая кислота), репарантов, улучшающих трофику (Актовегин, Солкосерил), ингибиторов холинестеразы (Ипидакрин, Прозерин) и группы вазоактивных препаратов (Пентоксифиллин).
Как правило, длительный сильный болевой синдром является стрессором и способствует развитию невротических реакций, а иногда приводит и к депрессивным состояниям. Поэтому в комплексное лечение рекомендуется включать седативные препараты или транквилизаторы (Диазепам, Алпразолам), а в тяжелых случаях — антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин и др.).
В период ремиссии для восстановления физиологически нормальной биомеханики движений используются классический, сегментарный и соединительнотканный миофасциальной массаж и специальные упражнения на растяжение/расслабление и укрепление мышц поясницы, таза, бедра и нижних конечностей. Показана гимнастика по Уильямсу, видео упражнений которой можно найти в интернете. Хорошие отзывы и высокую эффективность восстановления биомеханики движений обеспечивают йоговские упражнения, лечебное плавание, плавание брассом, тренинг на специальных тренажерах.
Лечение ишиаса в домашних условиях проводить безусловно можно согласно назначенному лечению врачом. Что касается лечения воспаление седалищного нерва народными средствами, то необходимо отметить, что народные средства (компрессы из натертого корня хрена, черной редьки, конского каштана, фитотерапевтические средства на основе скипидара, камфоры, горького перца и др.) не обладают необходимым уровнем эффективности и могут использоваться лишь в качестве вспомогательных методов.
Поэтому самостоятельное лечение ишиаса народными средствами в домашних условиях использовать в качестве основной терапии не рекомендуется, поскольку это может способствовать хронизации патологического процесса и стойкому нарушению двигательной активности.
Читайте также:


