Воспаление нерва при переломе
Защемление лучевого нерва или компрессионно-ишемическая невропатия – одно из наиболее частых заболеваний периферической нервной системы. Это явление имеет ряд характерных симптомов и причин возникновения. В более легких случаях, при своевременном обращении за врачебной помощью, заболевание хорошо поддается консервативному лечению, тогда как для лечения тяжелых форм болезни часто требуется оперативное вмешательство.
Травма – как основная причина компрессий
У некоторых пациентов подобного рода невропатии случаются вследствие неправильного использования средств опоры. Как бы парадоксально это не прозвучало, но защемлению лучевого нерва в руке часто подвержены люди с переломами нижних конечностей, когда травмированный неправильно пользуется костылями. Вследствие неправильной позы и использовании неподходящей опоры, происходит сдавливание лучевого нерва.
Помимо этого, банальный ушиб от падения или неосторожного движения может привести к травмированию нерва.

Иные распространенные причины компрессии
Как правило, они также связаны с механическим повреждением. Среди причин защемления лучевого нерва в руке выделяют следующие:
- образование рубцов между мышцами в непосредственной близости от лучевого нерва после удара;
- перелом плечевой кости;
- продолжительное сдавливание верхних конечностей жгутом;
- последствия инъекций, сделанных в наружную часть плеча, когда нерв пациента расположен в отличном от общепринятого месте (аномальное расположение).
Интоксикации
Следующая причина патологии – токсическое воздействие на лучевой нерв инфекций и алкоголя. Например, интоксикация организма, как осложнение после перенесенного гриппа или другого инфекционного заболевания (пневмонии или сыпного тифа). И если осложнения после гриппа - явление редкое, то отравление организма вследствие чрезмерного употребления алкоголя наблюдается намного чаще. Обычно пациентов, увлекающихся спиртным, мало заботит тот факт, что утром после пробуждения организм работает неправильно. В такие моменты их больше заботит другое, а в состоянии опьянения человек чувствует себя лучше. Именно поэтому обращение ко врачу откладывается на потом, что только усугубляет положение дел больного.
В исключительных случаях причиной поражения нерва становятся тяжелые отравления свинцом.
Редкие причины
Травмы и отравления считаются наиболее распространенными причинами защемления лучевого нерва, однако, в медицинской практике встречаются и такие, как сахарный диабет, дисбаланс гормонов в женском организме, состояние беременности.
Характерные симптомы защемления лучевого нерва
Основные признаки этого заболевания в зависимости от степени его поражения сводятся к болевому синдрому и ограничению подвижности, сопровождающейся нарушением чувствительности отдельных частей верхних конечностей. Подобным патологиям часто сопутствуют нарушения разгибательных движений кистей рук.
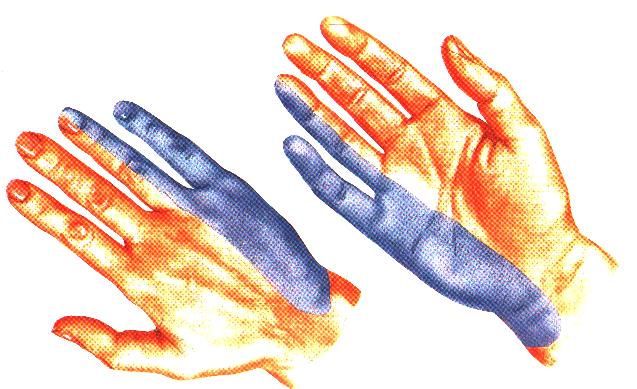
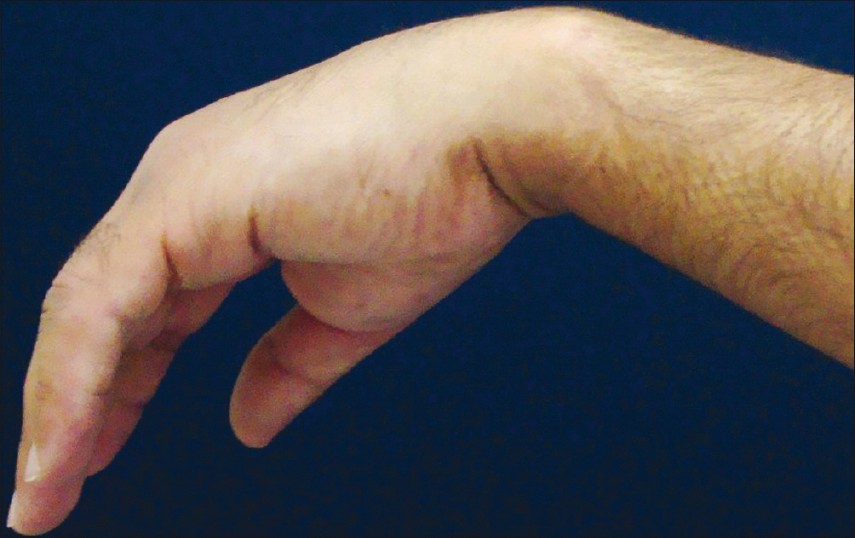
Если защемление лоцируется в области подмышечной впадины, нарушение разгибательной функции руки наблюдается в предплечье. При этом невозможно удержать кисть в горизонтальном положении, когда вы удерживаете руки перед собой. При таких патологиях кисть свисает.
Так как лучевой нерв отвечает за совершения движений лучезапястным и локтевом суставами, первым, третьим и большим пальцами, онемение и болевые ощущения часто наблюдаются именно в этих частях руки. Иногда пациенты жалуются на сильную жгучую боль в большом пальце, отдающую в верхние отделы конечности, например, в плечо.
Типы компрессионного поражения нерва
В зависимости от места поражения (сдавления) нерва, симптоматика патологии различается. Для каждого типа повреждения нерва характерны свои отличительные признаки. Приведем наиболее распространенные симптомы болезни для каждого случая.
Компрессии первого типа
Компрессии первого типа обладают следующими отличительными признаками:
- в распрямленном состоянии верхних конечностей наблюдается затруднение разгибательных движений кисти, а также устойчивое прилегание первого и второго пальцев руки;
- слабость кисти при попытке поднятия руки (пациент не может привести кисть в горизонтальное положение);
- нарушение разгибательных рефлексов в области локтевого сустава;
- снижение чувствительности в пальцах;
- чувство онемения и покалывания в кисти.
Второй тип компрессии
Возникает при сдавлении нерва в средней трети плеча во время сна, либо в результате длительной фиксации руки, повреждения конечности жгутом или продолжительного нахождения человека в неудобной позе.
Помимо этого, второй тип компрессионной невропатии встречается у пациентов с осложнениями после перенесенных инфекционных заболеваний, а также с отравлением свинцом.
Этот тип считается более распространенным и характеризуется такими признаками:
- при полном сохранении разгибательных рефлексов предплечья и хорошей чувствительности плеча отмечаются нарушения в движении пальцев;
- утрата чувствительности на внутренней поверхности кисти.

Третий тип компрессии
Для этого типа компрессии характерны следующие симптомы:
- сильные болевые ощущения в области предплечья, при разгибании пальцев и совершении вращательных движений кистью;
- ярко выраженная боль в плече и локте;
- слабость и гипотрофия (одна из форм дистрофии, сопровождающейся снижением мышечной массы) мышц предплечья.
Диагностика патологии
Уточнение диагноза защемления лучевого нерва осуществляется посредством нескольких последовательных медицинских мероприятий, включающих в себя:
- предварительный осмотр терапевта с последующим направлением к специалисту - невропатологу;
- проведение неврологом диагностических тестов на предмет нарушений в работе периферических нервов;
- комплексное исследование общего состояния нервной проводимости и функционального состояния мышц верхних конечностей (проведение электронейромиографии);
- исследование крови и мочи пациента (общие анализы, анализ на уровень сахара в крови, исследование биохимического состава крови).
Лечение невропатии
Методы лечения невропатии подбираются индивидуально для каждого пациента в зависимости от степени компрессии, локализации патологического процесса и причин его возникновения. Например, лечение защемления лучевого нерва, вызванного интоксикацией организма, осуществляется посредством медикаментозного воздействия. Заболевание сопряженное с переломами костей рук – путем обездвиживания конечности на время срастания перелома с последующими реабилитационными мероприятиями. Для устранения компрессий, вызванных разрывом лучевого нерва, требуется оперативное вмешательство.
Лечение защемления лучевого нерва в кисти, спровоцированное механическим воздействием (неудобной позой во время сна, неправильным использованием костылей), осуществляется традиционными методами с обязательным устранением причин компрессии.
Подавляющее число больных проходят амбулаторное лечение, и только при наличии тяжелых патологий пациент госпитализируется в стационар (например, когда требуется введение сильнодействующих препаратов).
Консервативные методы лечения компрессионных невропатий заключаются в назначении медикаментозных препаратов таких, как:
- лекарственные средства для устранения болевых ощущений и снятия воспаления (нестероидные противовоспалительные препараты);
- средства для снятия отечности в больной конечности;
- медикаменты для улучшения кровоснабжения пораженных участков (сосудорасширяющие препараты);
- препараты для усиления нервной проводимости в верхних конечностях;
- витаминные добавки группы В и стимуляторы для ускорения регенерации нервных волокон.
Для достижения желаемого эффекта, а также ускорения восстановительных процессов рекомендуется медикаментозное лечение комбинировать с физиопроцедурами, назначаемым врачом-физиотерапевтом. К дополнительным физиотерапевтическим методам лечения защемления лучевого нерва относятся следующие:
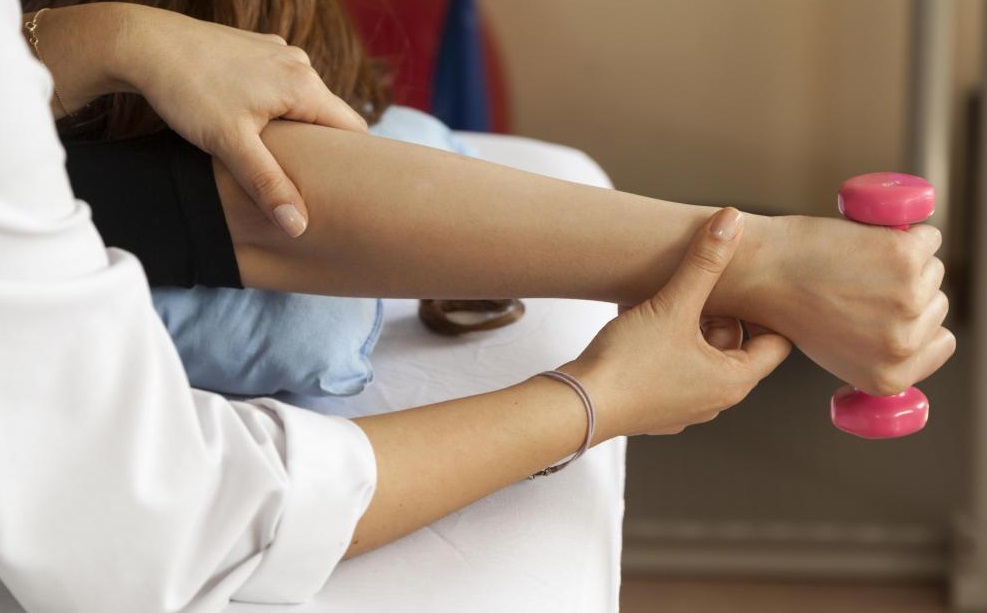
- комплекс специальных упражнений (лечебная физкультура, в том числе гимнастика в водной среде);
- массаж при защемление лучевого нерва;
- иглоукалывание (иглорефлексотерапия);
- лекарственный электрофорез;
- магнитотерапия и электромиостимулиция;
- озокерит (восковое прогревание конечностей);
- местное наложение лечебных грязей (грязевые аппликации).
Наилучшим восстановительным эффектом обладают процедуры массажа и лечебной физкультуры. Комплекс упражнений назначаются индивидуально для каждого пациента с учетом тяжести его состояния.
В исключительных случаях, когда консервативные методы лечения защемления лучевого нерва в руке не способствуют устранению компрессии, применяется хирургическое вмешательство.
Общий восстановительный период варьируется в пределах двухмесячного срока, однако, может меняться в зависимости от тяжести патологии и увеличиваться в случаях, когда лечение проводится путем оперативного вмешательства. В послеоперационный период, пациенту с защемлением лучевого нерва в кисти, требуются специальные реабилитационные мероприятия для полного восстановления.
Неврит лучевого нерва — симптомы и лечение

Одним из распространенных неврологических заболеваний верхних конечностей является неврит лучевого нерва.
Данный нерв проходит через всю руку, беря свое начало немного выше сустава плеча и заканчиваясь в первых трех пальцах кисти.
Он отвечает за повороты кисти руки ладонью вверх (супинацию), разгибание локтя и кисти, отведение первого пальца от остальных.
Причины возникновения
Рассматриваемая неврологическая болезнь может появиться по нескольким причинам:


Некоторые заболевания могут приводить к нарушениям слуха. Неврит слухового нерва при длительном течении и отсутствии лечения может привести к глухоте.
Симптомы и методы лечения неврита лицевого нерва описаны тут .
Воспалительный процесс в ганглиях ведет к ганглиониту. О симптомах данного заболевания читайте в следующей статье .
Типы неврита лучевого нерва
По механизму травматического влияния на лучевой нерв все невриты лучевого нерва можно поделить на три типа:

Расположение лучевого нерва
Патология, выраженная невритом лучевого нерва, нарушает нормальные двигательные функции руки, изменяет микроструктуру ее нервных волокон и снижает чувствительность.
Симптомы данного заболевания разнообразны и зависят от локализации и типа патологического процесса:
- Область запястья и нижней части предплечья: характерна жгучая боль с тыльной стороны первого пальца, отдающаяся в предплечье и выше – в плечо, а также потеря чувствительности кожи пальцев и тыльной поверхности кисти. Нарушение отведения в сторону большого пальца. Больной не может безболезненно сжать кулак.
- Локоть, верхняя часть предплечья или нижняя треть плеча: уменьшается чувствительность на тыльной стороне кисти, становится невозможно разогнуть пальцы и кисть. Боль на тыле кисти усиливается во время действий, при которых рука сгибается в локте. Чувствительность кожи предплечья практически не нарушается.
- Верхняя или средняя треть плеча и подмышечная впадина: невозможность отведения большого пальца, лишь с огромным трудом можно согнуть руку в локте. Слабость и уменьшение чувствительности большого, указательного и половины среднего пальца, а также задней поверхности плеча. Если больной протягивает обе руки перед собой, то он не может развернуть больную руку ладонью кверху, большой палец притянут к указательному, кисть на больной стороне свисает. При поражении средней трети плеча разгибание предплечья не нарушается, чувствительность кожи задней стороны плеча сохранена.
В любом случае заболевания неврит лучевого нерва будет проявляться болевыми ощущениями вдоль нерва, слабостью мышц и уменьшением чувствительности (онемением) в руке.
Диагностика
Чтобы убедиться в наличии данной патологии, при неврологическом осмотре проводятся несколько функциональных проб для выявления нарушений двигательной функции руки. О неврите лучевого нерва безоговорочно свидетельствуют следующие признаки:
- если больной прижмет друг к другу обе ладони и попытается развести пальцы, то на больной руке пальцы согнутся и будут скользить по ладони здоровой руки;
- при лежащей на столе больной руке ладонью вниз человек не сможет поместить ее средний палец на безымянный или указательный;
- в положении стоя с опущенными руками вниз вдоль туловища у пациента не получится на стороне поражения повернуть кисть вперед ладонью и отвести вверх большой палец;
- при положении кистей рук лежа тылом на столе человеку не удается отвести большой палец.
Для окончательного подтверждения диагноза врач направляет пациента на электронейромиографическое обследование (ЭНМГ).
С помощью этой же процедуры можно определить степень восстановления нерва после курса лечения.
Лечение неврита лучевого нерва руки
При лечении данного неврита должна быть учтена причина развития заболевания. Так, при неврите, вызванном бактериями и вирусами, должно быть назначено медикаментозное лечение с активным применением антибиотиков и противоотечных средств.

Если заболевание возникло под воздействием внешних факторов, таких как сон в неудобной позе, усиленные занятия теннисом или пользование костылями, то на время лечения необходимо эти факторы устранить.
Неврит, вызванный атрофией мышц, лечится одновременно с основным заболеванием.
Если же заболевание является последствием травмы – то в дополнение к противовоспалительным препаратам обеспечивается неподвижность поврежденной конечности. При неэффективности консервативной терапии используется оперативное вмешательство, заключающееся в восстановлении травмированного лучевого нерва.
Для устранения болезненных ощущений, восстановления чувствительности и поднятия тонуса мышц назначаются физиотерапевтические процедуры:
- электрофорез с лекарственными препаратами;
- электромиостимуляция;
- ультразвук с гидрокортизоном;
- грязелечение;
- иглорефлексотерапия;
- магнитотерапия;
- озокерит.

Широко применяются препараты для сосудов совместно с витаминными комплексами, они способствуют восстановлению нормального кровообращения в больной руке.
Лечение неврита лучевого нерва не может быть полноценным без лечебной физкультуры и массажа.
Большая часть восстановительных упражнений выполняется с использованием пружинных и резиновых тренажеров для прорабатывания суставов. Эффективны и полезны также упражнения в воде.
Лечебные мероприятия подбираются для каждого больного индивидуально, в зависимости от симптоматики и причины заболевания. Лечение, как правило, долгое и требует от пациента настойчивости и терпения.

Судороги в ногах могут возникать из-за тяжелых нагрузок, а также при недостаточном поступлении минералов с пищей. Как лечить судороги ног — обзор традиционных и народных методов.
О методах профилактики и лечения нервного тика читайте в этом материале .
В молодом возрасте неврит хорошо поддается лечению и заканчивается полным выздоровлением. Однако у пожилых людей, особенно при наличии сопутствующих болезней и отсутствии лечения, возможно появление паралича конечности и образование контрактур.
В связи с этим, во избежание непоправимых последствий, необходимо обращаться за врачебной помощью при первых же признаках заболевания.
Видео на тему
Воспаление лучевого нерва руки — разновидность неврита

Неврит лучевого нерва — неврологическая патология, проявляющаяся воспалительным процессом и поражающая верхние конечности человеческого тела. Это одно из наиболее распространенных заболеваний рук, которое вызывает нарушения разгибательной функции запястья и потерю чувствительности некоторых участков конечностей.
Неврит возникает вследствие сдавливания нервных окончаний в зоне подмышки, средней трети плеча или на уровне локтевого сустава. К основным причинам развития патологии относят такие:
- Длительное применение костыля в качестве опоры при травмах нижних конечностей. Такой фактор провоцирует поражение нерва в области подмышки, где происходит выраженное давление, оказываемое приспособлением (костыльный паралич).
- Сдавливание руки массой собственного тела. Спать в положение на животе, подложив руки под голову, свойственно многим людям и именно в такой позиции чаще всего повреждается лучевой нерв в участке средней трети плеча (сонный паралич). Причиной болезни может стать также перелом плечевой кости и продолжительное использование медицинского жгута для остановки кровотечения.
- Развитие эпикондилита. Воспаление локтевого сустава нередко приводит к поражению лучевого нерва и провоцирует неврит верхней конечности.

Патология в некоторых случаях появляется на фоне таких факторов:
- грипп;
- интоксикация организма;
- сахарный диабет;
- выполнение уколов в руку;
- пневмония;
- беременность;
- сбой гормонального фона.
Симптоматика
На неврит лучевого нерва руки указывают такие характерные признаки:
- свисание, падение кисти при поднимании конечности;
- утрата чувствительности большого и указательного пальцев;
- болезненность при разгибании кисти;
- нарушение функций локтевого и лучезапястного сустава — отсутствие рефлекса разгибания;
- ощущение покалывания и онемения в руке.
При развитии патологии первые два пальца больной конечности принимают несвойственное положение, плотно прилегают один к другому. Попытки отвести большой палец в сторону удаются с трудом или являются вообще невозможными.
Если неврит лучевого нерва руки сопровождается выраженными болевыми ощущениями, то пациенту следует пройти курс терапии в условиях стационара. Врач назначает медикаментозное лечение — анальгетики, сосудистые, противоотечные и противовоспалительные препараты, биостимуляторы, витамины группы В и средства для улучшения проведения импульсов по пораженному нерву. Имеют место в лечении неврита и физиотерапевтические процедуры — магнитотерапия, электрофорез, массаж, иглоукалывание и другие. В некоторых случаях при серьезных повреждениях нерва требуется оперативное лечение.
Поделиться с друзьями:
Диагностика и лечение воспаления нерва на руке

Самым распространенным заболеванием периферических нервов является невропатия – заболевание, имеющее воспалительное происхождение.
Если воспаляется несколько нервов, то говорят о полиневрите.
Причины патологии
В большинстве случаев воспаление нерва на руке развивается в результате ущемления.
Иногда воспалительные процессы вызывают:
- гормональные сбои у женщин;
- интоксикация организма алкоголем, мышьяком, ртутью, свинцом, висмутом, сурьмой;
- переохлаждение;
- инфекции (грипп, герпес, корь, малярия, дифтерия, бруцеллез, брюшной тиф);
- сосудистые нарушения;
- сбои в работе эндогенных желез (сахарный диабет, тиреотоксикоз);
- пневмония;
- подагра;
- туберкулез;
- гиповитаминоз;
- беременность.
У людей, которые постоянно передвигаются на костылях, может развиться неврит подмышечного нерва, а у тех, кто вынужден часто сгибать и разгибать кисть (пианистов, виолончелистов) – неврит срединного нерва.
Симптомы болезни
Рука иннервируется 5 основными нервами:
Эти нервы осуществляют иннервацию всех мышц руки. Благодаря им возможно разгибание и сгибание рук, движения кисти и пальцев.
В зависимости от вида нерва, степени и области его поражения симптомы могут различаться.
Чаще всего воспаление нерва на руке сопровождается:
Диагностика
Пациенту с подозрением на неврит врач рекомендует сделать определенные тесты. Для подтверждения диагноза больного направляют на электронейромиографию и общеклинические анализы.
![]()
Лечение невропатии
Воспаление нерва на руке лечат амбулаторно. Чтобы лечение было успешным, необходимо сначала выяснить причины патологии и устранить их.
Медикаментозное лечение включает прием:
- анальгетиков – устраняют болевой синдром;
- противовоспалительных средств – снимают воспалительные процессы;
- противоотечных медикаментов – избавляют от отеков;
- антихолинэстеразных препаратов – способствуют прохождению импульсов по нерву;
- сосудистых лекарств – улучшают питание пораженного нерва;
- биостимуляторов – ускоряют восстановление нерва;
- антибиотиков – уничтожают вирусы;
- витаминных комплексов.
Важной частью лечения являются физиопроцедуры:
- иглоукалывание;
- магнитотерапия;
- электрофорез;
- электростимуляция;
- ультравысокочастотная терапия;
- грязевые и озокеритовые аппликации;
- массаж;
- лечебная физкультура.
Эффективно дополнят лечение воспаления средства народной медицины:
- Измельченные стебли малины (20 грамм) заливают кипятком (250 мл), и держат на медленном огне в течение 5 минут. Пьют по 60 мл трижды в день за полчаса до принятия пищи.
- Красную глину размешивают с уксусом и лепят с нее лепешку, которую прикладывают к поврежденному месту на ночь.
- Больные места натирают медвежьим салом на ночь на протяжении месяца.
Иногда может понадобиться хирургическое вмешательство.
Операцию проводят, если:
- произошли оскольчатые переломы костей;
- вследствие травмы разорвался нерв;
- медикаментозное лечение и физиотерапия не дают результатов.
Профилактика неврита
Чтобы предупредить воспаление нерва на руке, необходимо избегать переохлаждений, травмирований и инфицирования.
Невропатия лучевого нерва — часто встречающаяся патология, хорошо известная неврологам, основной причиной которой является сдавление нерва под влиянием различных факторов с появлением характерных симптомов.
Патологическое состояние нерва или нескольких нервов, возникающее в результате сдавления, травмы, инфекций или других причин и приводящее к функциональным нарушениям в области иннервации нерва, ишемическим процессам и трофическим расстройствам в окружающих его тканях называется невропатией лучевого нерва.
Основой невропатического процесса является разрушение структур нерва из-за нарушения питания и воздействия токсических веществ, поступающих из зоны воспаления окружающих тканей, возникает боль и отек в зоне иннервации и появляются чувствительные, двигательные, вегетативные и трофические нарушения.
Почему возникает?
Травмы лучевого нерва
Среди причин развития невритов и плексопатий первое место занимают травмы периферических нервов.
На долю верхних конечностей, из повреждений всех периферических нервов, приходится более 40%.
Увеличение числа данных неврологических расстройств связано напрямую с ростом количества травм, который наблюдается в последние десятилетия, и является одной из актуальнейших проблем современной медицины.
Поражение периферических нервов не всегда проявляется клинически — вегетативными нарушениями парезами, расстройствами чувствительности.
При объективном осмотре, кроме этого, трудно оценивать степень поражения нерва.
Результатом запоздалой диагностики становится вовлечение в патологический процесс периферических нервов.
Дальнейшее отсутствие необходимой терапии может вызывать:
- нарушения функции нервов (ослабление мышечной силы),
- чувствительные расстройства, секреторные и ишемические нарушения),
- развитие неврологических синдромов, которые требуют длительного специализированного лечения.
Задай вопрос специалистам и получи ответ уже через 15 минут!
Немного анатомии
Прежде, чем перейти к симптомам патологии лучевого нерва, вспомним его анатомические особенности. Итак, лучевой нерв является переферическим, то есть располагается вне головного или спинного мозга и входит в состав плечевого сплетения. Он образуется волокнами корешка 5-го и частью 8-го шейных и частично корешком 1-го грудного спинальных нервов, спускается вниз в подмышечную впадину (первое место возможного сдавления лучевого нерва в результате внешнего воздействия) от плечевого сплетения в виде его заднего вторичного пучка. Далее нерв спускается вниз, по плечевой кости, проходит в так называемой борозде лучевого нерва (костная спиральная борозда), плотно прижимается к ней, огибая ее в виде спирали, сзади в ее средней трети (второе по счету место вероятной компрессии нерва).
В области капсулы локтевого сустава лучевой нерв отдает две ветви, поверхностную и глубокую. Первая проходит по наружной поверхности предплечья и переходит на дорсальную (заднюю) поверхность нижнего конца предплечья, делится на мелкие ветви, которые иннервируют лучевую половину тыла кисти от ногтевой фаланги 1-го пальца, средней фаланги 2-го, и лучевой стороны 3-го пальца.
В составе лучевого нерва имеются двигательные и чувствительные волокна, поэтому он называется смешанным. Двигательная порция волокон иннервирует мышцы-разгибатели плеча (трехглавая мышца), запястья, пальцев, супинатор (выполняет функцию отведения) предплечья, мышцу, выполняющую отведение большого пальца руки. Чувствительная часть нервных волокон лучевого нерва разветвляется в коже плеча, предплечья с дорсальной (задней) стороны, тыла кисти и первых трех пальцев кисти.
Лечение: основные принципы
Лечение туннельных невропатий может быть эффективным только в том случае, если будет установлена причина и определен механизм возникновения сдавливания. Что же касается методов, то в данном случае применяется комплексный подход к терапии.
К счастью, в большинстве случаев лечение назначается консервативное. Однако в некоторых ситуациях (обычно сильно запущенных) может потребоваться более радикальное хирургическое вмешательство, при котором производится рассечение тканей, сдавивших нерв. Обычно такая операция назначается в тех случаях, когда консервативное лечение результатов не дало. Абсолютных показаний к ее проведению практически не бывает.
Что касается консервативной терапии, то ее методы частично зависят от того, какой именно нерв затронут. Например, если речь идет о туннельной невропатии нижних конечностей, то лечение начинается с того, что ногу фиксируют в таком положении, чтобы нерв не сдавливался. Для этого используются специальная обувь, ортезы, другие приспособления.
Клиника поражения
От уровня повреждения нерва будет зависеть наличие тех или иных клинических проявлений:
Трофические — нарушается питание мышцы вследствие поражения нерва — мышца худеет, становится дряблой, кожа на больной руке сухая, тонкая, могут появиться трофические язвы.
В самых частых случаях лучевой нерв может поражаться в канале фасции супинатора предплечья сдавлением пучков мышцы-супинатора (синдром супинатора). Проявляется появлением болей, как правило, в области локтя, латеральной поверхности предплечья и тыла кисти, усиливаются чаще в ночное время. Днем боли могут возникнуть при выполнении работы руками. Болевой синдром также провоцируется ротационными движениями предплечья (пронация, супинация). Часто могут появляться жалобы на слабость в кисти, прежде всего слабость разгибания мизинца, появляющаяся во время работы, это приводит к нарушению согласованного движения пальцев и кисти, но при этом сохраняется разгибание запястья — кардинальный симптом отличия компрессии нерва в канале супинатора от поражения его на плече.
Невропатия ветвей лучевого нерва может быть на уровне локтевого и лучезапястного сустава.
Поражения ветвей нерва на уровне локтя является следствием сильного сдавления его костной или соединительной тканью волокнами трехглавой мышцы плеча, воспалением капсулы локтевого сустава, на уровне запястья — результат травм лучевой или локтевой кости, опухоли костных тканей, давления от браслета, ремешком от часов или наручниками, что может вызвать онемение и острую жгучую боль в верхнем отделе предплечья, тыле кисти и пальцев (или только 1-го пальца), усиливающуюся во время выпрямления пальцев. Могут возникать гипестезия (снижение чувствительности) лучевой стороны 1-го пальца и парезы мышц, но они вызываются реже, чем при локтевом туннельном синдроме.
Этиология заболевания
Невропатия такого типа может развиваться на фоне определенных внешних и внутренних воздействующих факторов. Так, это происходит по следующим причинам:
-
При регулярном длительном использовании компьютерной мышки. Именно постоянное одинаковое движение руки приводит к развитию синдрома запястного канала. При этом происходит нарушение кровообращения в данном отделе и трофики нервных тканей. Наиболее подвержены заболеванию такой системы женщины, ведь у них канал срединного нерва намного уже, чем у мужчин.
При сопутствующем развитии любого типа артрита. В данном случае возникает отечность мягких тканей, сужение просвета канала, что повышает давление на нерв.
Хроническое воспаление в суставе вызывает склерозирование многих тканей, а также их патологическое стирание. При этом происходит срастание суставных поверхностей, деформация конечности и, как следствие, ухудшение состояния структур руки и невропатия срединного нерва.
После травмирования верхней конечности. Например, это может быть растяжение, вывих, перелом, ушиб руки – те травмы, которые выступают причиной расширения кровеносных сосудов и скопления экссудата в мягкой ткани.
При этом сам нерв сдавливается, а если имел место перелом, то смещаются кости относительно друг друга. В последнем случае кости могут срастись неправильно, что лишь усугубит течение невропатии.
Не менее редко патология развивается на генетическом уровне. Так, если у ближайших родственников была диагностирована подобная патология, то риск ее возникновения у человека существенно повышается.
Диагностика
- больной плотно прижимает ладони друг к другу с выпрямленными пальцами так, чтобы запястья соприкасались и при разгибании кистей пальцы пораженной кисти не отходят, а сгибаются и производят скользящие движения по здоровой ладони, также будет затруднено разведение пальцев;
- тыл кисти и пальцы больного одновременно не могут коснуться плоской поверхности;
- если опустить руки, то на пораженной руке невозможно отведение большого пальца, поворот кисти наружу;
- в положении кисти на ладонной поверхности трудно положить третий палец на соседний.
Более полную информацию о месте поражения нерва получают при помощи проведения электронейромиографии (ЭНМГ).
Лечение неврита (нейропатии) срединного нерва
Лечение при неврите срединного нерва подбирается индивидуально в каждом конкретном случае. Оно включает в себя комплекс консервативных процедур:
Устранение болезненности, покалываний и восстановление чувствительности в пальцах при лечении неврита срединного нерва ускоряется при использовании физиотерапии.
Устранение болезненности, покалываний и восстановление чувствительности в пальцах при лечении неврита срединного нерва вускоряется при использовании физиотерапии.
Общие сведения
Невропатия срединного нерва встречается достаточно часто. Основной контингент заболевших — лица молодого и среднего возраста. Наиболее распространенные места поражения срединного нерва соответствуют зонам его наибольшей уязвимости — анатомическим туннелям, в которых возможно сдавление (компрессия) ствола нерва с развитием т. н. туннельного синдрома. Самым часто встречающимся туннельным синдромом n. medianus является синдром запястного канала — сдавление нерва при его переходе на кисть. Средняя заболеваемость в популяции составляет 2-3%.
N. medianus формируется при соединении пучков плечевого сплетения, которые, в свою очередь, начинаются от спинномозговых корешков С5–Th1. После прохождения подмышечной зоны идет рядом с плечевой артерией вдоль медиального края плечевой кости. В нижней трети плеча уходит глубже артерии и проходит под связкой Струзера, при выходе на предплечье идет в толще круглого пронатора. Затем проходит между мышцами-сгибателями пальцев. На плече срединный нерв не дает ветвей, к локтевому суставу от него отходят сенсорные ветви. На предплечье n. medianus иннервирует практически все мышцы передней группы.
С предплечья на кисть n. medianus переходит через карпальный (запястный канал). На кисти он иннервирует мышцы противопоставляющую и отводящую большой палец, частично мышцу, сгибающую большой палец, червеобразные мышцы. Сенсорные ветви n. medianus иннервируют лучезапястный сустав, кожу ладонной поверхности радиальной половины кисти и первых 3,5 пальцев.
Невропатия
Поражение лучевого нерва происходит достаточно часто. Повредить его можно при сдавливании или неудобном положении руки во сне, ранении, переломе. При долгом хождении на костылях и во время сдавления крючками на операциях. Нарушение иннервации так же может наблюдаться из-за сдавливания его опухолью, отходящей от соседней ткани. Злокачественное новообразование крайне редкое явление в этом месте.
Повреждение локтевого нерва чревато расстройствами двигательных функций кисти руки.
Если локоть сильно травмирован, активное сгибание и разгибание пальцев руки временно невозможно. В течение нескольких месяцев может развиваться атрофия межкостных мышц. Можно заметить на внутренней стороне ладони проявление пястных косточек. Средние фаланги часто принимают согнутое положение. Если повреждение касается области плеча, то страдают разгибатели средних фаланг. Ушиб локтевого сплетения абсолютно не нарушает функции трехглавой мышцы. А вот при повреждении лучезапястной части — в первую очередь страдает внутренняя часть ладони. Болевых ощущений при этой травме не наблюдается. Однако, тыльная сторона кисти отекает и холодеет.
Повреждение срединного нерва ведет к нарушению и даже потери чувствительности в месте его иннервации. Кожа в этой области становится блестящей, тонкой и сухой. Ногти первых трех пальцев поперечно-исчерчены. Поражения срединного нерва ниже ведет к параличу основания большого пальца, а при поражении верхней части нарушается сгибатель ладони. Двигательная функция большого пальца практически полностью нарушена. Как следствие этого процесса – атрофия мышц. Если травма достаточно давняя, более года, то восстановление иннервации кисти руки невозможна.
Причиной поражения нерва могут стать переломы костей верхнего плечевого пояса, а также при наложении жгута. В редких случаях причиной может служить неправильно сделанная инъекция в плечо. Так же к вышеперечисленным причинам относят ранения различного характера или сильный удар.
Еще одним фактором риска могут быть различные интоксикации, бактериальные и вирусные инфекции или отравление свинцом.
Прогноз и профилактика
Если нет угрозы здоровью в виде инфекций или травм, нужно уделять достаточное внимание профилактике невропатии верхних конечностей, а именно:
- Физическим упражнениям для рук. Они включают несложную разминку для кистей.
- При работе за компьютером важно проводить перерывы. При работе мышкой компьютера нужно держать ее в разных руках попеременно.
- Полезен прием витамином, а также укрепление общего состояния здоровья человека. Это уменьшают риск заболевания неврологией конечностей.
Следует помнить, что своевременное начатое лечение гарантируют хороший прогноз на будущую работоспособность рук. Восстановление двигательной активности начинать нужно как можно раньше. Игнорирование терапии или неправильное самолечение часто вызывают плачевные последствия.
Патогенез
Повреждения нерва сопровождаются выпадением чувствительности, нарушением двигательной функции и трофическими расстройствами. В автономной зоне иннервации чувствительность полностью отсутствует, в смешанных зонах (областях перехода иннервации от одного нерва к другому) выявляются участки снижения чувствительности, перемежающиеся участками гиперпатии (извращения чувствительности, при котором в ответ на действие безвредных раздражителей возникает боль, зуд или другие неприятные ощущения). Нарушение двигательных функций проявляется вялым параличом иннервируемых мышц.
Кроме того, в области поражения развивается ангидроз кожи и вазомоторные нарушения. В течение первых трех недель наблюдается горячая фаза (кожа красная, ее температура повышена), которая сменяется холодной фазой (кожа становится холодной и приобретает синюшный оттенок). Со временем в пораженной области возникают трофические расстройства, характеризующиеся истончением кожи, снижением ее тургора и эластичности. В отдаленные сроки выявляется тугоподвижность суставов и остеопороз .
Причины
Закрытые повреждения нерва возникают вследствие сдавления мягких тканей посторонним предметом (например, при нахождении под завалом), удара тупым предметом, изолированного сдавления нерва опухолью, отломком кости при переломе или вывихнутым концом кости при вывихе . Открытые повреждения нерва в мирное время чаще становятся следствием резаных ран, в период военных действий – огнестрельных ранений . Закрытые повреждения, как правило, бывают неполными, поэтому протекают более благоприятно.
Читайте также:



