Задели нерв при сверлении

Лечение зубов
в 'Стоматологической клинике
низких цен':
Запись по телефонам:
Пациентам иногда приходится обращаться в стоматологический кабинет повторно с одним и тем же зубом. При этом они жалуются на усиление зубной боли, хотя причина вроде бы устранена и поставлена новая пломба. Возникнуть подобный дискомфорт может в результате разных причинам. Самая распространенная из них кроется в том, что задели нерв при лечении зуба.
Способы распознать, задели нерв при лечении или нет
Чтобы понять причину неприятных ощущений, стоматолог обычно исследует симптоматику. Это поможет врачу определиться с дальнейшим лечением и устранить источник боли за один прием. Болезненные ощущения могут быть следующего характера:
- Дискомфорт при приеме горячей или холодной еды и надкусывании.
- Длительное время наблюдаются зубные боли, со временем только усиливающиеся, особенно в положении лежа, в ночное время. Доходит до того, что не спасают обезболивающие средства.
Причины дискомфорта после стоматологических манипуляци
Усиливающийся дискомфорт свидетельствует об одном – задели нерв при лечении зуба. Врачу потребуется повторить манипуляции сначала: вынуть пломбу и удалить пульпу зуба. Тот случай, когда неприятные ощущения не проходят даже после удаления нервных окончаний, свидетельствует, что зуб вовсе не задевали, а своевременно и до конца не удалили нервную ткань. Вполне возможно, что начались воспалительные процессы в надкостнице или деснах.
Болевые ощущения могут также появиться из-за некорректных медицинских манипуляций во время удаления пульпы или обработки канала. Реже воспаление возникает вследствие аллергии на стоматологические пломбировочные материалы.
Какие меры принять, когда задели нерв при лечении зуба
Если задели нерв при лечении, то зубная боль будет только усиливаться. Некоторые пациенты также могут жаловаться на повышенную чувствительность. Это повод срочно обратиться за помощью к стоматологу, чтобы вам провели фторирование эмали. Как правило, врачи предупреждают о болевых ощущениях в течение нескольких дней после манипуляции.
Врачи Стоматологической клиники низких цен в Твери проводят все процедуры профессионально: сначала устанавливается временная пломба, чтобы удостовериться, не задели ли нерв при лечении и не болит ли зуб, и только потом ставят постоянную.
Доверьте здоровье полости рта Стоматологической клинике низких цен:
- у нас работают только квалифицированные врачи;
- при лечении и протезировании применяется современное стоматологическое оборудование;
- корректное и внимательное отношение к пациентам – это норма;
- прием врачей ведется ежедневно с 9 до 21 часа;
- проведение стоматологических процедур на выгодных условиях.
В нашей клинике лечение зубов может стать приятной процедурой. Задать вопросы и записаться на прием можно по телефонам (4822) 310 878, +7 (910) 536 36 78.
Хотите получить очную консультацию стоматолога?
Позвоните по тел.: 310-878 или приходите в "Стоматологическую клинику низких цен" по адресу: г.Тверь, ул.Учительская, дом 1
Каждый человек рано или поздно сталкивается со стоматологическими проблемами. При этом у большинства имеется стойкий страх перед людьми в белых халатах с бормашиной в руках. Однако есть ли чего бояться в действительности? Больно ли сверлить зубы? Какие методы обезболивания применяются?
Больно ли с анестезией?
Для того чтобы понять природу возникновения боли при лечении зубов, следует разобраться, почему же вообще возникает зубная боль? Одной из наиболее распространенных причин является кариес - заболевание, вследствие которого на зубе появляются черные пятна и начинается процесс их разрушения. Человек при этом может отмечать повышение чувствительности к горячей, холодной, кислой или сладкой пище. При отсутствии своевременного лечения кариес проникает внутрь зуба, поражая нервные волокна, вследствие чего возникает зубная боль.
Больно ли сверлить зубы с уколом? При использовании качественных анестетиков боль при сверлении и пломбировании зуба не ощущается, так как препараты блокируют нервные окончания. Однако неприятные ощущения и дискомфорт все же могут присутствовать, если поражение зуба достаточно большое.
Показания к обезболиванию
Вне зависимости от выбора препарата для обезболивания они применяются по следующим медицинским показаниям:
- перед пломбированием зуба;
- удаление зуба;
- лечение десен;
- зубная имплантация;
- хирургическое вмешательство;
- лечение гнойных заболеваний тканей челюстей;
- удаление зубных нервов.
Больно ли сверлить зубы без укола? При незначительном вмешательстве, например, лечении поверхностного кариеса, можно обойтись без анестетиков, однако все остальные стоматологический процедуры требуют обезболивания. Кроме того, препараты применяются даже при такой процедуре, как ультразвуковая чистка, если пациент обладает повышенной чувствительностью.
Виды местной анестезии
Несомненно, практически каждый пациент стоматолога перед посещением заветного кабинета испытывает страх и задумывается о том, больно ли сверлить зубы с анестезией. Для того чтобы минимизировать страх перед болью и саму боль, применяются средства для местного обезболивания. Они могут быть следующих разновидностей:
-
Аппликационная анестезия предполагает нанесение обезболивающего препарата на место проведения стоматологических манипуляций при помощи ватного тампона. Лекарственное средство при этом пропитывает мягкие ткани на глубину до 3 мм, чего хватает для проведения незначительных процедур. Время воздействия варьируется от 10 до 25 минут.

На вопрос пациента, больно ли сверлить зубы, квалифицированный врач-стоматолог подберет анестезию, которая сведет страдания больного на нет.
Препараты для местной анестезии
Больно ли, когда сверлят зубы перед пломбой? С использованием современных медикаментов неприятные ощущения можно свести к минимуму. В стоматологической практике наиболее часто применяются следующие медикаменты для обезболивания:
- "Ультракаин";
- "Убистезин";
- "Мепивастезин";
- "Скадонест"
- "Септанест";
- "Новокаин".
Выбор препарата зависит от вида выполняемых стоматологических процедур, длительности воздействия, а также от финансовых возможностей пациента, так как они имеют разную стоимость.
Общая анестезия
Наркоз выполняется только врачом-анестезиологом, который ведет наблюдение за пациентов в течение всех стоматологических манипуляций. Он подразделяется на ингаляционный, который воздействует через легкие (препараты "Севоран" и Прихлорэтилен"), и внутривенный (средства "Гексанал", "Кетамин", "Пропофол").
Выполнение общей анестезии допускается только при наличии определенных показаний:
- ярко выраженная дентофобия или психические отклонения;
- сложные и длительные хирургические вмешательства;
- большое количество зубов, которые требуют лечения;
- отсутствие эффекта от применения местных анестетиков.
Кроме того, в последнее время наркоз получил распространение среди молодых мам, которые приводят малышей для лечения молочных зубов. Это обусловлено тем, что ребенку сложно сидеть в одном положении достаточно длительное время.
Также имеются и противопоказания:
- любые сердечные проблемы, в том числе пороки, сахарный диабет;
- нарушение работы органов дыхания;
- периоды обострения хронических заболеваний.
Возможность применения общего наркоза определяется только лечащим врачом, который осведомлен о наличии тех или иных заболеваний у пациента.
Детская стоматология
Детские зубы подвержены кариесу и другим проблемам не менее, чем взрослые, поэтому так же требуют своевременного лечения. В связи с этим многим мамам интересно, больно ли сверлить молочные зубы. На сегодняшний день редкий врач согласится лечить зубы ребенку без обезболивающих препаратов, так как дети очень чувствительны к любым болезненным ощущениям.
Существуют такие методы обезболивания:
- местная анестезия, которая предполагает укол или нанесение геля;
- наркоз, который погружает ребенка в сон;
Выбор препаратов полностью зависит от лечащего врача, так как многие из них имеют возрастные ограничения.
Устройство молочных зубов
Особенностью детских зубов является тот факт, что они более подвержены стоматологическим заболеваниям, в частности, кариесу. Эмаль молочных зубов значительно тоньше, а пульпа больше, что делает ее склонной к болезням. Кроме того, молочных зубов меньшее количество, нежели постоянных. При этом они имеют гораздо менее развитую корневую систему, что делает их выпадение практически безболезненным.
Некоторые родители полагают, что лечение молочных зубов не обязательно, так как они все равно выпадут. Однако стоматологи имеют на этот счет свое мнение. Дело в том, что заболевания зубов, например, кариес, могут перекинуться с молочных зубов на зачатки постоянных, что обернется в будущем значительными проблемами. Кроме того, молочные зубы так же могут болеть и иметь повышенную чувствительность.
Лечение передних зубов
Вследствие анатомических особенностей расположения фронтальных зубов их лечение несколько затруднено, так как они наиболее чувствительны. Больно ли сверлить передние зубы? Без использования анестетиков пациент будет ощущать значительный дискомфорт и даже боль. Кроме того, из-за особенностей расположения часто могут применяться комбинации из нескольких препаратов, так как один может не иметь достаточного эффекта.
Передние зубы подвержены всем тем заболеваниям, которые могут иметь моляры, это кариес в нескольких стадиях, пульпит, периодонтит и другие. Лечение подбирается в индивидуальном порядке исходя из личных пожеланий пациента и сложности заболевания.
Больно ли делать укол?
Пациенты стоматологии задумываются не только о том, больно ли сверлить зубы, но и насколько дискомфортно делать обезболивающую инъекцию. При грамотном подходе специалиста неприятных ощущений от введения иглы нет, для этого принимаются такие меры:
- используются шприцы с максимально тонкой иголкой;
- препарат вводится постепенно;
- десна предварительно высушивается для более легкого проникновения иглы;
- место укола обрабатывается обезболивающим гелем.
Если инъекция сделана грамотно, то пациент не испытает боли и дискомфорта.
Современные методы лечения
Медицина не стоит на месте, поэтому кроме классического сверления зубов существуют и другие методики лечения.
-
Лазерное препарирование осуществляется при помощи лазера, который снимает и шлифует верхний слой зуба. К недостаткам метода можно отнести возможность применения только для незначительного кариеса.

К сожалению, данные методы имеют много противопоказаний и применимы только при наличии небольшого очага поражения зуба.
Прочие вопросы
Приходя к стоматологу, практически каждый пациент имеет вопросы, которые связаны с болезненными ощущениями.
-
Больно ли сверлить зубы без нерва? Чаще всего эта процедура безболезненна, так как зуб уже не имеет нерва, взаимодействие с которым всегда приносит некий дискомфорт.

Больно ли сверлить зубы? Современная медицина прилагает все усилия для того, чтобы сделать лечение зубов как можно более комфортным.

Согласно статистике повреждение нижнего альвеолярного нерва (НАН) при имплантации зубов случается не так уж редко.
Как проявляются и чем грозят подобные неврологические осложнения стоматологического лечения, мы расскажем в нашей публикации.
Содержание статьи:
Процент вероятности
Нижнечелюстной нервный пучок является частью тройничного нерва, обеспечивающего чувствительность лицевых и внутриротовых тканей, сокращение жевательных и некоторых других мышц лица и зубочелюстного аппарата. Он содержит двигательные и чувствительные волокна и ядра, то есть относится к смешанному типу.
Один из трех окончаний нерва расположен в канале НЧ и называется нижнечелюстным (нижним альвеолярным) нервом.
Гранича, непосредственно, с корневой системой зубов нижней челюстной дуги, НАН подвергается высокому риску быть поврежденным при стоматологическом лечении.
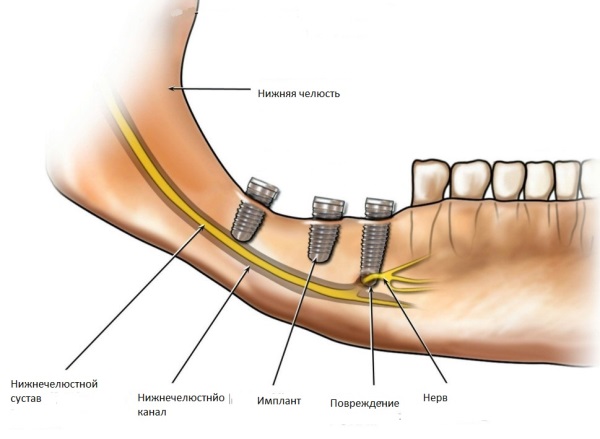
Статистика травмирования нервов при имплантации очень вариабельна. Она может включать те операции, которые были выполнены давно, без применения современных технологий.
Последние исследования результатов имплантаций, проведенных по современным протоколам, свидетельствуют, что частота случаев возникновения при имплантации не превышает 3%, при этом лишь 1,7% заканчивается постоянной невропатией.
Некоторые стоматологи считают, что эти данные занижены, а в действительности процент повреждения нижнечелюстного нерва приближается к 30%. Но даже эти, казалось бы, невысокие значения являются достаточным основанием, чтобы уделять риску повреждения НАН при имплантации самое серьезное внимание.
Причины возникновения
Нижнечелюстной нервный пучок может повреждаться не только в результате имплантации, но и в ходе других лечебных действий:
Однако чаще всего повреждение НАН происходит, все же, при установке имплантов.
Первые признаки
Симптоматика поражения нижнечелюстного нерва проявляется в виде дискомфортных ощущений в области иннервации – нижняя губа, зона ментального отверстия, оболочка десен и щек до границ второго моляра.
Поражение НАН может проявляться:
Справка. Ментальные отверстия – это места выхода нервных окончаний на вестибулярную поверхность НЧ между нижними премолярами.
Язычный нерв относят к нижнечелюстному. Он проходит в зоне жевательных зубов в десенных тканях с язычной стороны. Чаще всего повреждается при удалении зубов мудрости ( до 2,1% случаев).
Поражение этого нерва при установке имплантов происходит довольно редко, но если это случилось, может наблюдаться следующая симптоматика:
- Обильное слюнотечение.
- Непроизвольное прикусывание языка.
- Изменение речи.
- Изменение или полная потеря вкуса.
- Постоянное жжение языка.
- Нарушение глотания.
- Онемение слизистой десны и языка.
Около 90% травм язычного нерва самоизлечиваются на 7-10 неделе после возникновения.
Какие гарантии на имплантацию зубов дают специалисты клиник.
Заходите сюда, если интересует, возможна ли имплантация зубов при беременности.
Классификация проявлений
Согласно классификации англичанина Седдона, травмы тройничного нерва подразделяются на следующие виды:
- Невропраксия. Обратимые травмы нервных волокон. Их оболочка не страдает, дегенерация не развивается. Через несколько недель после начала лечения чувствительность восстанавливается.
- Аксонотмезис. Также обратимое поражение, требующее более интенсивного и длительного лечения, чем невропраксия – 3-6 месяцев. Отмечается повреждение волокон и развитие дегенерации.
- Невротмезис. Наиболее сильное повреждение, при котором затрагиваются все нервные структуры, соединительные оболочки, волокна. В проблемной области образуется рубцовая ткань. Этот процесс необратим, для лечения необходима операция.
По классификации ВОЗ поражение НАН подразделяются на 5 категорий:
- травма или компрессия, оставляющая нервы неизменными;
- отечность нерва;
- разрыв;
- полный разрыв;
- посттравматический фиброз.
Способы оценки сложности случая
При диагностировании неврологических нарушений используются два вида диагностических исследований:
- механоцептивные, регистрирующие ответ тканей на стимуляцию и механическое действие;
- ноцицептивные, определяющие восприятие боли.
Механоцептивная чувствительность определяется с помощью 2-х тестов:
- Двухточковое раздражение. Щупом, имеющим две ножки с изменяющимся положением друг относительно друга с шагом 2 мм, прикасаются к исследуемой области. Увеличение расстояние между ножками производится до того времени, когда пациент теряет способность ощутить каждый кончик щупа по отдельности.
- Тест кисточкой. Больному легко проводят кисточкой по губе, и просят указать направление движения.
Ноцицептивная чувствительность определяется:
- с помощью булавки (делается укол с целью определения ощущения боли);
- температурным тестом (прикасаются льдом или нагретой до 43°C ручкой зеркала и выясняют, различает пациент холод и тепло или нет).
Дефицит вкусовых ощущений проверяют с помощью ватного диска с солью/сахаром.
Одновременно с исследованием пораженной зоны проводят тесты и с противоположной стороной челюстно-лицевого аппарата. Это необходимо для сравнения результатов проверки здоровой и больной стороны.
Все симптомы неврологических поражений должны быть задокументированы, зоны нейросенсорного дефицита измерены и обозначены с точностью до 1 мм. Это нужно для объективного мониторинга результатов лечения.
Концепция лечения
При появлении боли и сенсорных нарушений сразу после имплантации могут применяться следующие тактики:
- Наблюдение за пациентом с целью отслеживания динамики изменений с определенным интервалом времени – 2, 3, 4 и 6 месяцев.
- Медикаментозное лечение.
- Удаление или вывинчивание на несколько оборотов импланта.
- Направление на микрохирургическое вмешательство.
Строгих рекомендаций и протоколов, как поступать в каждом конкретном случае, не существует. Тактику лечения врач выбирает самостоятельно в соответствии со своим опытом и знаниями.
Но считается, что если хирургическое вмешательство не осуществлено в течение года после операции, в дальнейшем оно бесполезно. В случае сомнений могут проводиться консультации с врачами других специальностей, прежде всего с неврологом.
Медикаментозное лечение включает:
- обезболивающие препараты (обычно ибупрофен в дозировке, учитывающей уровень боли);
- блокаторы водородной помпы;
- глюкокортикостероиды в качестве противовоспалительных средств (по 8-12 мг в течение 5-7 дней);
- средства для терапии сенсорной недостаточности с невропатической болью.
Удаление имплантата в течение 1 -1,5 суток после установки при появлении симптомов повреждения нижнечелюстного нерва, значительно повышает вероятность благоприятного прогноза.
Критическое время лечения составляет 3 месяца. Если в течение этого периода улучшения не последовало, то в дальнейшем успех маловероятен. Это объясняется тем, именно в такой временной период происходят необратимые изменения нервной системы человека.
Какие нужно сдавать анализы перед имплантацией зубов в обязательном порядке.
В этой публикации рассмотрим нюансы имплантации передних нижних зубов.
Если медикаментозное лечение и удаление имплантата не помогло, пациент направляется к хирургу для оперативного вмешательства. Показания к хирургическому лечению:
- точно установленное пересечение нерва;
- устойчивое нарушение чувствительности, создающее дискомфорт для пациента в течение 3 месяцев;
- боль, вызванная защемлением НАН.
На исход хирургического вмешательства влияют следующие факторы:
- время, разделяющее повреждение и операцию;
- тип и выраженность;
- характер кровоснабжения в проблемной области;
- правильный подбор и подготовка трансплантата;
- наличие зон натяжения;
- общее здоровье и возрастная группа больного;
- навыки хирурга.
При незначительных повреждениях решающее значение имеет быстрота постановки диагноза. При позднем диагностировании может сформироваться туннельный синдром, характеризующийся ноющей, не прекращающейся болью из-за компрессии периферических нервов.
При поражении НАН в результате имплантации, перед врачом нередко встает дилемма – удалять имплантат, вызывающий легкую парестезию без боли, или не удалять.
Удаление может не привести к успеху – тогда зачем удалять? Но если не удалять, может сформироваться травматическая неврома (утолщение или опухоль в центральной области нервного пучка), которая потребует уже хирургического вмешательства.
Выбор тактики лечения необходимо согласовать с пациентом и оформить его согласие документально во избежание в дальнейшем предъявления иска.
Прогноз специалистов

Прогноз при лечении поражения нижнечелюстного нерва неопределенный. По разным данным успешное с улучшением неврологической симптоматики, микрохирургическое вмешательство составляет от 55% до 82%.
При тяжелом повреждении нервов полного восстановления не происходит.
Некоторые специалисты считают, что успех микрохирургии при лечении нижнечелюстных нервов переоценен. По мнению скептиков, во многих случаях после операции признаки осложнения (боль, анестезия, дизестезия и пр.) сохраняются.
В общем, микрохирургия эффективна для определенного контингента пациентов, и не может гарантировать полного успеха во всех случаях. Таким образом, единственным надежным средством против повреждения НАН является профилактика.
Меры профилактики
Основной мерой профилактики является полное, правильное обследование зубочелюстного аппарата перед имплантацией. Должно быть установлено точное положение нижнечелюстного нерва, и если есть риски, должны быть приняты меры, исключающие это.
Высокая квалификация врача, знание им топографии челюстно-лицевой системы, места прохождения нервных стволов, хорошее владение проводниковой анестезией также является фактором, исключающим возникновение патологии.
Профилактические мероприятия для недопущения травматической невропатии:
- Правильный выбор систтемы для имплантации.
- Исчерпывающая диагностика с применением КТ, построением трехмерной модели челюстей, изготовлением хирургического шаблона.
- Правильное планирование операции.
- Подтверждение перед имплантацией пути нижнечелюстного альвеолярного нерва в соответствие с рентгенограммой.
- Обеспечение расстояния в 2 мм между сверлом (имплантом) и нервом. При необходимости нужно использовать более короткие имплантаты. Необходимо учитывать, что длина сверла, указанная в маркировке, дана без учета его кончика длиной 0,4-1,5 мм.
- Использование стопперов, ограничивающих величину погружения сверла в кость.
- Недопущение избыточного усилия при сверлении и установке импланта.
- Проявление осторожности при имплантации в области жевательных зубов нижней челюсти во избежание повреждения язычного нерва.
Скелетирование альвеолярной кости нужно проводить аккуратно, не делать разрезы слизистой со стороны языка, слизисто-надкостничный лоскут сильно не натягивать. При остеотомии (препарировании ложа) необходимо поддерживать безопасное расстояние от язычного нерва.
Врач обязан иметь информированное согласие пациента на имплантацию. В документе должна содержаться информация о предоперационной нейросенсорной чувствительности, чтобы исключить уже имеющиеся патологии нервов.
В видео представлена схема перемещения нижнечелюстного нерва при имплантации зубов.
Отзывы
А сталкивались ли вы при стоматологическом лечении с повреждением нижнечелюстного нерва? Если да, обязательно поделитесь с нами вашим опытом, оставьте свой отзыв внизу страницы.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Понравилась статья? Следите за обновлениями
Рассмотрим подробнее, что такое пульпит, каковы его симптомы, виды и методы лечения.
Пульпит зуба: что это такое?
Пульпа — это мягкая ткань в полости зуба. Пульпу часто называют зубным нервом. Она чувствительна настолько, что любая незначительная инфекция вызывает воспаление. Так развивается пульпит. Зуб начинает реагировать на перепады температур и другие раздражители острой болью.
Симптомы болезни схожи с признаками других воспалительных процессов, например невралгии тройничного нерва. Установить истинную причину боли должен специалист. Тем не менее у каждой разновидности пульпита есть отличительные черты, которые позволяют пациенту заподозрить болезнь и незамедлительно обратиться за помощью.
Классификация, которой пользуются современные стоматологи в России, разработана в 1989 году в научно-исследовательском институте им. Н. А. Семашко. Она разделяет пульпит на острый и хронический . Каждая форма заболевания имеет свои подтипы, которые крайне важно определить правильно — от этого зависит лечение.
По статистике чаще всего стоматологам приходится излечивать фиброзный хронический пульпит . Реже — гангренозный . Совсем редко — гипертрофический. В целом хронический пульпит — это в 90% случаев заболевание необратимое. Пульпа разрушается, наступает некроз тканей и разрастание сосудов. Удаление пульпы становится единственным выходом. В ситуации с начальными, острыми, формами прогноз более благоприятен. В целом современная стоматология владеет обширным набором методов и средств для лечения пульпита. Среди них есть место консервативному лечению, когда врачу удается избавить пациента от проблемы, сохранив зубу систему жизнеобеспечения.
Смысл лечения пульпита заключается в устранении причины, то есть воспалительного процесса в пульпе. В самой широкой классификации можно выделить два метода: биологический и хирургический . Первый означает оздоровление и восстановление нерва, второй — частичное или полное его удаление. Методы лечения пульпита стоматолог выбирает исходя из стадии заболевания и состояния пульпы.
- Биологический метод лечения пульпита. Наиболее щадящий, когда врач убирает воспаление, сохраняя нерв живым. К сожалению, это возможно только в том случае, если пациент обратится за помощью сразу после появления острой боли. Очень редко биологический метод используют для лечения фиброзного хронического пульпита в самом его начале. Вскрытую пульпу обрабатывают антисептиком, накладывают сверху повязку с гидроксидом кальция и ставят временную пломбу, которую затем меняют на постоянную. Если болезнь действительно находилась на ранней стадии, метод приносит результат. Однако для полной уверенности пациенту, скорее всего, придется периодически делать рентген, контролируя состояние пульпы и зуба.
В практической медицине витальная и девитальная экстирпация признаны эффективными и современными методами лечения пульпита. Стоматологические клиники делают акцент на усовершенствовании методик, сокращении временных затрат. Новейшие медикаменты и оборудование позволяют сократить количество возможных ошибок и повысить качество лечения. На смену рентгенам приходят радиовизиографы , лучевая нагрузка которых в 10–20 раз меньше. Снимок позволяет определить расположение и глубину каналов, а затем — оценить качество пломбировки. Все чаще работа стоматолога проходит под контролем апекслокатора — прибора, который показывает, где именно в конкретную единицу времени находится инструмент. Использование эндодонтического наконечника и титановых инструментов позволяет расширить каналы, качественно их очистить и запломбировать. Приверженцы прогресса начинают отказываться от девитализации нерва и использования мышьяка, предпочитая применять эффективную заморозку и проводить удаление за одно посещение. Тем не менее передовые разработки не отрицают классическую схему лечения пульпита, а оптимизируют ее. Стоматологи по-прежнему выдерживают все этапы, которые подразумевает процедура лечения.
Методом экстирпации пульпит можно вылечить за 2–3 визита — в зависимости от количества корней у больного зуба. Интервал между посещениями определяет стоматолог: от суток до 2-х недель. При ампутации и вовсе может хватить одного визита. Этапы лечения пульпита в целом одинаковы вне зависимости от выбранного метода и включают:
Некоторые стоматологи советуют пломбировать коронку и каналы в разные дни. В сложных случаях установке постоянной пломбы предшествует временная. Это позволяет доктору оценить реакцию организма на вмешательство. Иногда пациентам дополнительно назначают лечение лазером и противовоспалительную терапию лекарствами. Подобная схема применяется для лечения пульпита у взрослых. У детей в силу особенностей возраста и строения зубочелюстной системы болезнь развивается по несколько иному пути.
Лечение пульпита у детей, как обладателей молочных зубов, в целом имеет те же этапы, однако необходимо учитывать нюансы. Воспаление возникает стремительно. Для этого даже не требуется глубокого кариеса. Инфекция быстро распространяется. Крайне важно не допустить, чтобы она охватила околозубную ткань, поскольку именно в ней формируются зачатки коренных зубов. Поэтому бежать к стоматологу следует, как только малыш пожаловался на зубную боль.
Детский врач не использует в работе материалы, которые влияют на корни зубов, поскольку молочные зубки держатся в десне довольно слабо. Пломбировочные пасты впоследствии рассасываются вместе с корнями, когда начинается активный рост зубов постоянных. Если ребенку требуется анестезия, она должна быть легкой с учетом возможной аллергической реакции, что среди детей — совсем не редкость.
У родителей, которые столкнулись с этой проблемой, часто возникает вопрос: лечить или удалять пульпит молочного зуба? Удаление зубов, пусть и молочных, — мера крайняя. Это может негативно повлиять на формирование прикуса. Поэтому главная задача детской стоматологии — сделать все, чтобы спасти детские зубки от преждевременной гибели, доведя лечение до конца. Случается, что даже после удаления пульпы боль не уходит — в такой ситуации могут оказаться не только дети, но и взрослые. На этот случай существует отдельный список причин и алгоритм действий.
Боль, которая появляется после установки пломбы, на медицинском языке называется постпломбировочной. Действительно, случается, что после лечения пульпита зуб болит при надкусывании пищи. Некоторые стоматологи уверены, что это всегда результат врачебной ошибки, даже если внешне все сделано правильно. Другие называют это нормой с поправкой на то, что болевые ощущения не должны длиться больше недели. Тем не менее есть общепринятый список причин, которые наиболее часто рождают неприятные ощущения уже после лечения.
- Материал вывели за верхушку зубного корня. В этой ситуации боль может длиться месяцами, в зависимости от того, какое количество материала проникло в мягкие ткани. Диагностировать это можно только с помощью рентгена.
- Каналы запломбировали с нарушением технологии. Опасность ошибки в том, что зуб длительное время может вообще никак не реагировать, не давая поводов для беспокойства. Болевые ощущения могут появиться через месяцы и даже годы. Выход здесь только один —заново поставить пломбу.
- Повредили зубной корень. В процессе манипуляций при неумелом обращении специальными инструментами стоматологи способны проделать в корне зуба дырку. Тут же возникает боль и кровоточивость, впрочем, под действием анестезии пациент может и не заметить последствий. Однако болевые ощущения проявят себя во всей полноте, как только заморозка пройдет. Депульпированный зуб при таком повреждении болит 2–3 недели и даже больше, может возникнуть нагноение в области корня.
- У пациента аллергия на материалы. Обычные симптомы аллергии — отек, припухание щеки или губы и боль в зубе, которые не проходят длительное время. Лучший выход здесь — это повторная пломбировка с использованием других компонентов.
В целом болевые ощущения в течение 2–3-х дней — явление нормальное. Организм реагирует на травматичное для него вторжение. Если боль не утихает, но рентген показывает, что пломбировка проведена правильно, врач может назначить физиотерапевтические процедуры. Это лечение ультразвуком , использование аппарата Дарсонваля , который воздействует на проблемную область микротоками, электрофорез анальгезирующих средств, лазерная терапия и т. д. В большинстве современных клиник контрольный прием после депульпирования включен в программу лечения, поскольку среднестатистическому больному не под силу отличить нормальное физиологическое состояние от развития патологии. Лучшее, что может сделать пациент, — это обратиться к врачу при малейших подозрениях.
Читайте также:


