Защемление нерва на стопе между пальцами
Содержание:

Защемление нерва в стопе — явление довольно частое. Но пациенту следует помнить, что это не диагноз, а всего лишь осложнение такого заболевания, как ишиас. При этом происходит ущемление седалищного нерва в районе поясницы или крестца. А уже это состояние приводит к тому, что боль доходит не только до колена, но затрагивает и икры, и стопу, и пальцы.
Основная причина этого состояния – остеохондроз, который развивается в области поясницы или крестца. При этом происходит сильный воспалительный процесс, который затрагивает не только позвонки и окружающие их мягкие ткани, но и нервные окончания.
В основном заболевание диагностируется у людей среднего и пожилого возраста, но остеохондроз — не единственная причина.
Почему появляется
Защемление нерва в стопе может происходить по разным причинам. Как уже было сказано выше, основным провоцирующим фактором является остеохондроз, но не всегда. К другим причинам относятся:
- Грыжа диска.
- Протрузия.
- Инфекционный воспалительный процесс.
- Давление на нервный корешок.
- Опухоль, как доброкачественная, так и злокачественная.
Давление на нерв происходит из-за того, что начинает суживаться межпозвоночное пространство, в котором он проходит. Это вызывает острые проявления и яркую симптоматику.
Как проявляется
Симптомы защемления нерва в стопе могут быть самыми разными. В первую очередь это боль. Она начинается в районе поясницы и может доходить до кончиков пальцев. Болевой синдром очень сильный, часто пациент жалуется на чувство жжения по задней поверхности ноги. При попытке пошевелить конечностью этот симптом значительно усиливается.
Боль не даёт человеку вести привычный образ жизни. Ему приходится искать выгодное положение тела, чтобы как-то облегчить данное состояние. Даже при полной неподвижности боль всё равно будет ноющей и постоянной.
Ещё одно важное проявление – потеря чувствительности. Она начинается у ягодиц и заканчивается в районе голени. Иногда затрагиваются и пальцы. Проявляется симптом как нечувствительность к прикосновениям и другим раздражителям.
Пациент может жаловаться на непроизвольные мышечные сокращения, которые довольно неприятны и не поддаются контролю. Такое сокращение происходит в результате воспалительного процесса в области самого длинного нерва в теле человека – седалищного.
К другим проявлениям можно отнести покраснение кожи на месте воспаления и отёк. При появлении первых же симптомов заболевания надо обязательно посетить врача, так как оно может закончиться такими серьёзными осложнениями, как паралич конечности и атрофия мышечной ткани.
Диагностика
Диагностика защемления нерва в стопе не представляет никакой сложности. Часто врач выписывает направление на рентгенографию поясничной и крестцовой области, что без труда позволяет выявить остеохондроз поясницы или копчика.
Если рентгенография не дала никаких результатов, то пациент проходит МРТ или КТ. На полученных снимках можно без труда найти причину воспаления нерва. При этом исследование самой стопы не проводится, так как боли здесь связаны с поражением седалищного нерва в области поясницы или крестца.
Как избавиться

Лечение защемления нерва в стопе проводится обычно в стационаре. Первое, что следует сделать – установить и устранить причину этого. Только в этом случае можно надеяться на полное выздоровление.
Среди препаратов для начального лечения используют раствор для инъекций НПВС. Это Вольтарен, Диклофенак, Ортофен и некоторые другие лекарства. Все они вводятся внутримышечно только раз в сутки.
Одновременно назначаются инъекции витаминов В. Обычно используются такие лекарства, как Мильгама и Комбилипен. Их также используют раз в сутки.
Третий тип препаратов – спазмолитики. Иногда это может быть Папаверин, иногда Но-шпа. В самых тяжёлых случаях используются миорелаксанты в форме таблеток или растворов.
После того, как удалось устранить острые боли, можно пользоваться мазями или гелями на основе индометацина или диклофенака. Также для обезболивания используются препараты Кетонол, Кетанов, Баралгин, Анальгин.
Все лекарства должны быть назначены только врачом. Самолечение при защемлении нерва не допускается.
Массаж, физиотерапия и лечебная гимнастика являются обязательными на этапе восстановительного лечения. Во время сильного болевого синдрома такое лечение противопоказано.
Если консервативная терапия не приносит никакого результата, то для устранения защемления проводится операция.
Защемление нерва в области одной или обеих ног не заметить невозможно, потому что это сопровождается сильнейшими болями. Подверженными представленной проблеме чаще всего оказываются женщины на поздних этапах беременности, люди, которые выполняют работу со значительными физическими нагрузками, а также профессиональные спортсмены и люди старше 60 лет.
Симптомы защемления нерва в ноге

Признаки, указывающие на защемление нерва в нижних конечностях, следующие:
Появление острых и резких болезненных ощущений в области защемления. Они могут также быть покалывающими;
Отечность эпидермиса, изменение оттенка на красный в точке защемления;
Усиление потливости (встречается достаточно редко);
Невозможность утром разогнуть конечности. По мере усугубления течения болезни этот симптом становится постоянным.
Больной оказывается более скованным, при нахождении в вертикальном положении отмечается нестерпимая боль;
Болезненные ощущения могут добираться и до области спины.
Чаще всего симптомы подобного плана формируются неожиданно, но настолько же быстро исчезают. На более поздних этапах заболевания представленные ощущения продолжаются непрерывно. В той области, в которой наиболее сильно ощущаются болезненные ощущения, как раз и находится точка защемления нерва. Этому может оказаться виной, как воздействие физического, так и психологического характера.
Во сне тоже могут проявляться болезненные ощущения. Факторами, определяющими защемление нерва в нижних конечностях, дополнительного характера, как говорилось выше, может оказаться покраснение и отек кожного покрова. К этому иногда добавляется постоянная потливость. Отмечается усугубление двигательной активности в той ситуации, когда затронут двигательный нерв, а иногда и атрофия.
Причины защемления нерва в ноге
Формироваться защемление нерва в нижних конечностях может в силу следующих факторов:
Остеохондроза на стадии обострения. Хрящи и диски, изменяя свою форму, оставляют незначительное пространство, которое выделяет позвонки. Это положительно влияет на увеличение сдавливания в области нервных ответвлений. Если же говорить о мышцах, то они, пребывая в гораздо более активном состоянии и с увеличенным тонусом, ещё больше усугубляют ситуацию. Ведь в связи с этим болезненные ощущения оказываются намного более ощутимыми;
Радикулит. Как известно большое количество людей в возрасте от 45 лет сталкиваются с данным заболеванием. Именно этот недуг может спровоцировать защемление нерва в ноге. Боль может оказаться такой силы, что даже вероятна продолжительная потеря сознания. В связи с этим в критический момент необходимо как можно скорее понизить болевой синдром;
Опухоли любого происхождения;
Нагрузки , которые связаны с тяжелым или продолжительным физическим трудом;
Полученные травмы , которые меняют оптимальное строение костей и тем самым влияют на защемление.
Диагностика защемления нерва в ноге
Перед назначением курса лечения человек должен пройти стандартное обследование, которое заключается в рентгенографии позвоночника и костей ног. В случае спорного диагноза или противопоказаний назначают компьютерную или магитно-резонансную томографию (КТ или МРТ).
При подозрении на опухоль осуществляется сцинтиграфия, или радиологическое обследование, позвоночника.
Лечение защемления нерва в ноге

В первую очередь, начиная лечение, следует освободить нервные окончания или волокна из прижатого состояния. Это объясняется тем, что именно данное явление провоцирует болезненные ощущения в области ноги в случае защемления нерва. Для того, чтобы достичь обозначенной цели специалисты применяют мануальную терапию, некоторые разновидности массажа (в частности, точечный, электромассаж, вибромассаж). Не менее эффективными считаются иглоукалывание и ударно-волновая терапия, которые, впрочем, нежелательно проводить людям старше 60 лет. Дополнительными методами восстановления является остеопатия, магнитная терапия и электрическая стимуляция.
В том случае, если защемление не сопряжено с осложнениями, допустим грыжей или протрузией, устранение болезненных ощущений удается провести за достаточно непродолжительный период. В той же ситуации, когда ощущения оказываются слишком форсированными, назначают обезболивающие лекарственные средства и новокаиновые блокады. Больному специалисты рекомендуют соблюдать в течение, минимум, двух-трех дней постельный режим, а также не допускать усиленных и активных движений и нагрузки после пребывания в состоянии покоя.
После этого необходимо начать восстановление работы нерва. С этой целью внедряется так называемая комплексная терапия, допустим, моксотерапия, лекарственные средства, витаминные комплексы. Завершающим этапом данного комплексного лечения будет точное определение того фактора, который спровоцировал защемление нерва в области ноги.
Не секрет, что в подавляющем большинстве случаев данное проявление является итогом возникновения или усугубления уже присутствующего у больного заболевания. Так, допустим, защемление седалищного нерва в области ноги чаще всего имеет прямую связь с остеохондрозом. Именно в связи с этим восстановление без устранения настоящих причин провоцирует повторение ситуации, если болят нижние конечности при защемлении нерва.
К оперативному методу лечения прибегают исключительно в той ситуации, когда не помогают остальные методики лечения и человека беспокоят периодические серьезные боли. В данном случае осуществляется операция по устранению причины защемления нерва. Чаще всего речь идёт об удалении грыжи диска.
Таким образом, защемление нерва в нижних конечностях является серьезной проблемой, которая должна быть решена в самые короткие сроки. Относительное преимущество представленной патологии заключается в том, что боль легко купируется, однако без установки точной причины болезни это будет постоянно повторяться. Поэтому следует обратиться к специалисту и не заниматься самолечением.
Защемление нерва всегда сопровождается сильной болью (колющей, жгучей, стреляющей). Существует множество форм защемлений, но самыми распространенными являются защемления шейного и седалищного нервов. В зависимости от места защемления нерва и локализации боли, выделяют ишиалгию (боль в крестце, ягодице, задней поверхности ноги), люмбоишиалгию.
Защемление седалищного нерва – это воспаление одного из самых протяженных нервов в организме, проявляющееся в области пояснично-крестцового отдела позвоночника сильными болями. В медицине это явление известно также как ишиас.Седалищный нерв считается одним из самых мощных в человеческом организме.
Защемление нерва в пояснице – это зажим нервного окончания позвонками поясничного отдела позвоночника или результат мышечного спазма. Точной статистики относительно того, сколько человек в мире страдает от защемления нерва в пояснице не существует, ведь многие просто не обращаются к врачу за помощью, предпочитая лечиться дома.
Сужение междискового пространства приводит к сдавливанию отходящих от спинного мозга нервных окончаний. Давление, оказываемое хрящами, сухожилиями, костной и мышечной тканью, становится в результате причиной защемления нерва в спине. С этим явлением, сопровождающимся сильными болями, сталкиваются в основном люди старшего возраста.
Ученые доказали, что каждый, кто достиг 30-летнего рубежа, может быть подвержен защемлению нерва в грудном отделе. Отчего это происходит? Дело в том, что с годами у человека истончаются и изнашиваются кости. И в позвоночнике, где между межпозвоночными дисками, призванными играть роль амортизаторов, располагаются межреберные нервные.
Защемление нерва в шейном отделе позвоночника называется шейной радикулопатией. Подобные проблемы встречаются достаточно часто, а интенсивность болезненных ощущений при данном явлении выражается более интенсивно, чем в случае защемления нервов в остальных частях тела.
Народная медицина знает различные рецепты целебных мазей и масел, которые помогут справиться с досаждающей многим проблемой – защемлением нерва.Хвою можжевельника соедините с лавровым листом в соотношении 1 часть к 6 и тщательно разотрите до порошкообразного состояния, после чего смешайте эту массу с 12 частями.

Терапия компрессии нерва
АНАТОМИЧЕСКАЯ СПРАВКА
Эту проблему, связанную с компрессией нервов, иногда путают с пальцем Мортона – характерной особенностью строения стопы, при которой вторая плюсневая кость стопы длиннее первой. Вследствие такого строения второй палец стопы длиннее первого (большого). Однако палец Мортона не имеет ничего общего с компрессией нерва, развивающейся при невроме Мортона. Иннервацию пальцев и передней части стопы обеспечивают подошвенные пальцевые нервы. Пальцевые нервы являются ветвями медиального и латерального подошвенного нерва, которые, в свою очередь, являются ветвями большеберцового нерва. Большеберцовый нерв – это продолжение седалищного нерва (Рис.1).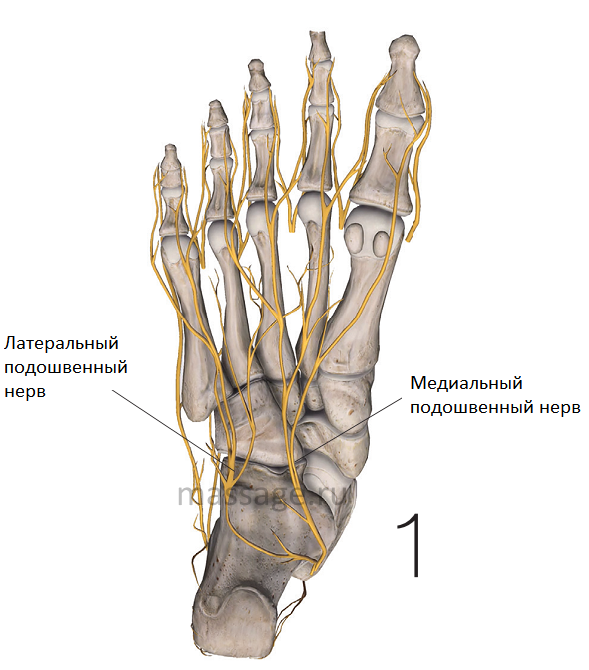
Исследование путей прохождения подошвенных пальцевых нервов дало возможность понять, почему при развитии данного заболевания они подвержены компрессии между головками плюсневых костей. Головки плюсневых костей связаны вместе глубокими и поверхностными поперечными плюсневыми связками, благодаря чему образуется небольшое отверстие, туннель между ними. Подошвенные пальцевые нервы проходят через эти узкие туннели между головками (Рис.2). Для подошвенных пальцевых нервов проход между поверхностными и глубокими поперечными плюсневыми связками довольно узок. В то же время эти нервы должны пройти между головками, что сужает туннель ещё сильнее.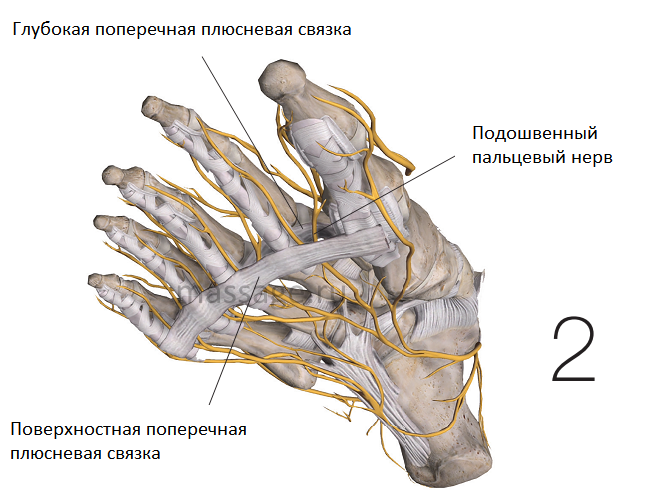
Несмотря на то, что эти нервы могут быть сдавлены между любой парой головок, чаще всего защемление подошвенных пальцевых нервов происходит между третьей и четвёртой плюсневой костью. Между головками этих плюсневых костей расстояние особенно мало.
Ещё одним фактором, ведущим к защемлению подошвенных пальцевых нервов, является анатомическая аномалия разделения нервных волокон. Эта аномалия подразумевает собой наличие связующей ветви между смежными пальцевыми нервами. При наличии данной связующей ветви повышается вероятность компрессии нерва в связи со снижением его мобильности. Более того, существуют и иные ключевые биомеханические факторы, ведущие к развитию невромы Мортона.
БИОМЕХАНИКА И КОМПРЕССИЯ НЕРВОВ
Ношение такой обуви не всегда является ключевым фактором. Переломы и смещения также могут привести к сужению туннеля, через который проходит нерв. Кроме того, причиной компрессии может быть беременность, заболевания, связанные с нарушением циркуляции жидкостей в организме, задержка жидкости в нижних конечностях или гигромы.
Биомеханика перемещения стопы также играет значительную роль в развитии компрессии пальцевого нерва. При фазе отталкивания цикла ходьбы происходит гиперэкстензия плюснефаланговых суставов (Рис.3). При гиперэкстензии пальцев стопы подошвенные пальцевые нервы сильно растягиваются. Данное положение стопы увеличивает нагрузку на нерв, особенно если он уже защемлен смежными структурами. Как результат, клиенты часто жалуются на усиление болевых ощущений именно при разгибании в фазе отталкивания.
КЛЮЧЕВЫЕ СИМПТОМЫ
Подошвенные пальцевые нервы являются чувствительными, следовательно, при их компрессии возникают такие симптомы, как потеря чувствительности, парестезия и, чаще всего, чувство покалывания или жжения в пальцах стоп. Боль зачастую описывается как острая и специфическая, не диффузного и тупого характера, что характерно для других заболеваний данной области.
Самое распространённое место защемления пальцевых нервов – между третьей и четвёртой плюсневыми костями, поэтому большинство симптомов проявляют себя в третьем и четвёртом пальцах стопы. Безусловно, компрессия пальцевых нервов между другими плюсневыми костями возможна, однако это встречается реже. Клиенты отмечают повышение интенсивности симптомов при ношении обуви с узкой передней частью. Также выраженность симптомов может усиливаться при ношении туго зашнурованной обуви. Вследствие приложения чрезмерного растягивающего усилия к нерву при разгибании пальцев стоп, выраженность симптомов может также усиливаться при подъёме или спуске по лестнице.
Проблемы, связанные с компрессией нервов, порой сложно распознать при диагностическом тестировании. Высокоточные методы диагностики, например, МРТ, может показать пространственные отношения смежных структур. Например, насколько близко нерв расположен относительно кости. Однако, исходя только из этого, мы не можем с уверенностью говорить, что компрессия нервов имеет место. В этом случае самым эффективным методом выявления проблемы является клиническая диагностика. Множество исследований доказали значительно более высокую эффективность тщательного и полноценного клинического обследования по сравнению с МРТ при выявлении невромы Мортона. Это хорошая новость для массажистов, так как это делает акцент на точном и детальном осмотре и пальпации близлежащих тканей. Владея соответствующими навыками, можно избавить клиента от необходимости прибегать к МРТ.
В дополнение к диагностике специфических клинических симптомов, которые могут указать на защемление пальцевого нерва, существуют также особые тесты, способствующие выявлению защемления данных нервов. Поскольку этот нерв залегает глубоко в стопе и расположен прямо между головками плюсневых костей, невозможно с помощью поверхностной пальпации индуцировать симптомы. Следующие специфические тесты разработаны таким образом, чтобы в ходе их проведения большую нагрузку
получали именно подошвенные пальцевые нервы, которые, будучи защемленными или повреждёнными, при приложении давления ответят возникновением характерных симптомов.
Первый тест – тест межпальцевого сжатия, чаще всего использующийся врачами при выявлении компрессии пальцевого нерва. Один палец располагается на дорсальную поверхность стопы в пространство между плюсневыми костями (обычной между третьей и четвёртой). Большой палец располагается на нижней поверхности стопы (Рис.4). Терапевт сжимает стопу между двумя пальцами, прилагая давление средней интенсивности. Если это приводит к возникновению острых неврологических симптомов в пальцах стопы, это свидетельствует о защемлении пальцевых нервов.
Также врачи зачастую используют тест Мортона. Терапевт помещает ладонь одной руки на медиальную сторону стопы клиента рядом с плюснефаланговым суставом. Другую руку – на латеральной стороне стопы у плюснефалангового сустава пятого пальца (Рис.5). Затем терапевт прилагает давление средней интенсивности, сжимая стопу между ладонями. Будьте осторожны – не сгибайте поперечный свод стопы. Ровно сжимайте головки плюсневых костей между собой. Данное положение плюсневых костей напоминает их положение при ношении обуви с узкой передней частью. Возникновение неврологических симптомов в пальцах стопы свидетельствует о наличии защемления пальцевого нерва.
СТРАТЕГИИ ТЕРАПИИ
Первостепенная задача при терапии любого подвида компрессии нервов – снятие или облегчение давления на нерв. Регенерация тканей начинается только после того, как воздействие биомеханических сил (компрессия или напряжение) сходит на нет.
В первую очередь стоит настоятельно порекомендовать клиенту сменить обувь, избегая ношения обуви с узкой передней частью, дабы дать стопе возможность принять своё физиологическое положение. Некоторые производители обуви прекрасно осведомлены об этой проблеме, например, на рис.6 представлены кроссовки Altra. На рисунке прекрасно видно, что стопа в них принимает физиологическое положение. Увеличение переднего отдела обуви не только снижает степень сдавливания головок плюсневых костей, но и даёт возможность комфортно носить ортопедические стельки.
Не стоит недооценивать этот простой шаг. Защемление нерва вследствие ношения неправильной обуви может привести к его повреждению, что может стать причиной сенсибилизации всей нервной системы. Неврома Мортона, являющаяся относительно простой проблемой, может привести к развитию более серьёзных заболеваний нервов.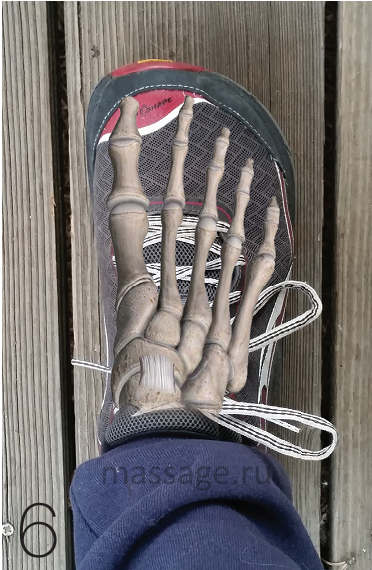
Стратегии традиционной медицины предполагают снижение раздражающих симптомов во избежание повышения чувствительности нерва. Чаще всего используются кортикостероиды и инъекции анестетиков. Однако если не обращать внимания на биомеханические факторы, ведущие к развитию данного заболевания, фармакологические методы приносят лишь кратковременное облегчение. Также применяется ударно-волновая терапия, аппликации капсаицина, физиотерапия или оперативное вмешательство в случае неэффективности консервативного лечения. Операция включает в себя иссечение подошвенного пальцевого нерва. Иссечение снижает выраженность болевых ощущений, однако также приводит к потере чувствительности пальцев.
Массаж может быть эффективен, однако ни в коем случае нельзя прилагать глубокое давление в области между головками плюсневых костей. Приложение давления в этой области может привести к усилению выраженности компрессии. Массажистам следует быть осторожными при растяжении пальцев стоп путем их разгибания.
Наилучших результатов можно достичь, применяя техники, направленные на увеличение расстояния между головками плюсневых костей и их мобилизацию.
В первую очередь следует применить технику мобилизации плюсневых костей, что приведет к 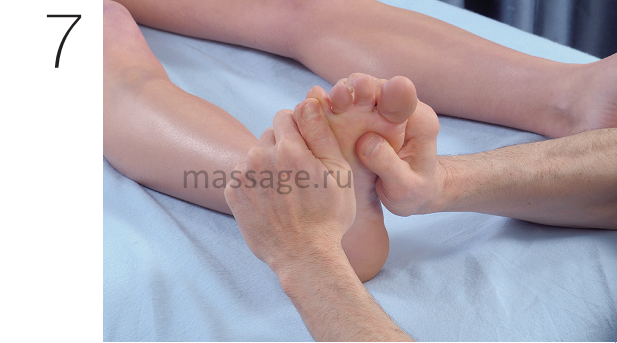
значительному снижению степени выраженности симптомов. Растяните головки плюсневых костей (не только пальцы), разведите их в стороны и удерживайте в этом положении, чтобы растянуть мышцы стопы и другие мягкие ткани (Рис.7). Передвигайте плюсневые кости назад и вперёд из этого положения, чтобы повысить их подвижность. При совмещении этой техники с другими техниками, направленные на увеличение расстояния между головками плюсневых костей (одну я указал выше), эффективность терапии значительно повышается.
Подобные техники, повышающие подвижность суставов, безусловно, эффективны при лечении данного заболевания. Однако с помощью одной лишь терапии мягких тканей продолжительного эффекта достичь затруднительно – требуется разноплановый подход.
Повторюсь – в первую очередь, вам необходимо избавиться от всех биомеханических факторов (неправильная обувь), а после уже начать работу с мягкими тканями.
И еще – неврому Мортона часто путают с ишиасом или подошвенным фасциитом. Лечение будет эффективным только при правильной диагностике.

Сдавление нервов между пальцами ног приводит к компрессионной (туннельной) невропатии общих подошвенных нервов.
Общие подошвенные нервы участвуют в иннервации пальцев ступни. Нервные волокна проходят ниже глубокой поперечной связкой плюсны, которая соединяет головки аналогичных костей, а это в свою очередь создает условия для их сдавливания при деформировании стопы.
Туннельная невропатия имеет другое название — неврома или невралгия Мортона. Поэтому речь в этой статье пойдет именно о патологическом проявлении под таким названием
Понятие
Неврома Мортона входит в группу доброкачественных утолщений нервов ступни из-за фиброзного расширения, являющейся реакцией на механическое сдавление нервных пучком костями плюсны либо поперечной связкой ступни.
Патологическое состояние зачастую формируется у лиц, которые чаще всего носят обувь некомфортную и на большом каблуке, то есть у женщин. Как правило, вовлекается в патпроцесс нерв между третьей и четвертой фалангами стопы, редко между второй и третьей. Симметричное поражение (сразу обеих ступней) патологическое состояние формируется достаточно редко.
Этиологические факторы
К формированию доброкачественного фиброзного увеличения толщины нервного волокна стопы может привести сдавливание механического характера, возникающее в следующих вариантах:
- Использование обуви, имеющей высокий каблук. Здесь нагрузка всего тела направляется на подушечки, которые располагаются у основания фаланги, особо нагружаются располагающиеся между вторым-третьим и третьим-четвертым пальцами.
- Использование обуви, имеющей узкий носок. В этом случае головки плюсневых костей придвигаются ближе между собой, таким образом, сдавливая все ткани, что располагаются между ними (особенно нервные пучки).
- Поперечное плоскостопие. Оно может развиться и при травмировании (переломе) костей плюсны.
- Привычка хождения с подворотом стопы внутрь, что в свою очередь способствует натягиванию нервного волокна и его повреждению.
- Острое травмирование, гематома на участке расположения нервных пучков.
- Облитерирующие патологии ног.
- Избыточные физнагрузки на переднюю часть ступни во время интенсивных занятий спортом (во время прыгания и бега).
- Доброкачественные новообразования ступни стопы (липомы).
- Разнообразные патологии (в том числе и инфекционные и аутоиммунные), приводящие к возникновению воспалительного явления в плюсне-фаланговых сочленениях либо в соединительнотканных структурах стопы (капсулы суставные сухожильно-связочный аппарат).
Симптоматическая картина
Основными признаками невромы выступают резкие, жгучие болевые ощущения на месте подушечек на подошве. Болям характерно усиление в период использования некомфортной обуви, при выраженных физнагрузках на переднюю часть стопы. Они могут пройти после снятия обуви и дальнейшей разминки пальцев, в некоторых случаях оно может исчезнуть. В некоторых вариантах заболевшие жалуются на болевой синдром в ночной период суток.
Иногда отмечается онемение и гипочувствительность между названными ранее фалангами (II-III либо III-IV), чувство стороннего предмета либо складочки чулка в местах пережатого нервного волокна.
Болевой признак усиливается во время нажатия по ходу пораженного нейропучка.
Диагностирование
Постановка диагноза осуществляется на основе существующих симптомов у пациента.
Иногда проводится рентгенобследование, МРТ или компьютерная томография с целью отдифференцирования сопутствующей патологии со схожей симптоматикой и выявления патпроцессов, способствующих повреждению межпальцевого нервного пучка.
В некоторых случаях диагностировать удается при проведении пробного лечения в виде местного введения анальгезирующего препарата, что приводит к уменьшению либо исчезновению боли.
Лечебные мероприятия

Комплекс терапевтических мер зависит от этиологического фактора. В случае причины в ношении некомфортной обуви, плоскостопии, физнагрузках на переднюю часть ступни меры такие предусматривают, соответственно, правильный подбор обуви (не тесная, широкая в носках и с небольшим каблуком). Во многих случаях в комплекс включают ортопедические стельки с вкладками, равномерно перераспределяющие вес тела по всей ступне во время хождения.
Допускается использование специальных разделяющих устройств, удерживающих фаланги на некоторой дистанции в период хождения. Хорошим лечебным решением является ортопедическая обувь, изготовленная по специальному заказу.
В случае пациента-спортсмена либо подворачивания больным стопы во время хождения рекомендуется снижать нагрузки и сменить бег и прыжки на менее нагружающие для стопы действия (плавание, слежение за собственной походкой и выработка новой привычки распределения собственного веса на всю плоскость ступни методом плавного переката с пятки на носок).
Болевой синдром купируется постепенно (от одного до шести месяцев). Массаж зоны стопы либо местное введение НПВС может способствовать ускорению выздоровления.
В случае запоздалого обращения за медпомощью, неэффективного лечения (в том числе и при правильно подобранной обуви) показано введение в проблемную зону глюкокортикоидов.
При стабильном болевом синдроме показано оперативное вмешательство. При нем расширяется канал, в котором проходит нервный пучок. В случае невозможности обеспечения необходимого пространства для прохода нервный пучок удаляется. Иссечение нерва влечет за собой потерю чувствительности в области иннервации – кожные покровы взаимообращенных плоскостей названных пар пальцев.
В случае наличия сопутствующего заболевания, приводящего к прессингу, следует устранить основную причину, чтобы избежать рецидива после проведенного консервативного лечения
Читайте также:


