Бактериальный менингит дифференциальная диагностика
Аннотация научной статьи по клинической медицине, автор научной работы — Бойко С.С.
В статье приведен краткий обзор эпидемиологической ситуации по некоторым менингеальным инфекциям , обобщенный алгоритм дифференцирования менингитов различной этиологии, краткое обсуждение лабораторных методов диагностики
Похожие темы научных работ по клинической медицине , автор научной работы — Бойко С.С.
DIFFERENTIAL DIAGNOSTICS OF MENINGHITES OF DIFFERENT ETIOLOGY
The article provides a brief overview of the epidemiological situation for some meningeal infections, a generalized algorithm for differentiating meningitis of various etiologies, and a brief discussion of laboratory diagnostic methods
УДК 616.831.9-002.1+579.61 ББК 56.12
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА МЕНИНГИТОВ РАЗЛИЧНОЙ ЭТИОЛОГИИ
ФГБОУВО ЮУГМУМинздрава России, Челябинск, Россия e-mail: raser92@mail.ru
В статье приведен краткий обзор эпидемиологической ситуации по некоторым менингеальным инфекциям, обобщенный алгоритм дифференцирования менингитов различной этиологии, краткое обсуждение лабораторных методов диагностики.
Ключевые слова: неврология, дифференциальная диагностика, менингеальные инфекции, менингит, менингеальный синдром.
Актуальность. Клинические и лабораторные аспекты дифференциальной диагностики менингитов в практической деятельности врача любой специальности сохраняют свою актуальность до настоящего времени. Пристальное внимание данным нозологическим единицам уделяется в связи с тем, что являясь не так широко распространёнными
санитарно-эпидемиологического благополучия населения Челябинской области в 2017 году", ".зарегистрировано 18 случаев
менингококковой инфекции, показатель заболеваемости составил 0,54 на 100 тыс. населения, что ниже уровня прошлого года на 30% и средне российского - на 9%. Все случаи являются генерализованными формами, при работе в очагах по контакту и обследовании с профилактической целью выявлено 4 случая бактерионосительства", ".заболеваемость энтеровирусной инфекцией в 2017 году по сравнению с 2016 годом выросла в 7,58 раза и составила 24,16 на 100 тыс. населения (2016 г. -3,19; 2015 г. - 1,06)", а ".удельный вес энтеровирусного менингита в структуре заболеваемости энтеровирусной инфекции составил 46,6% (372 случая)" [8], что подтверждает важность изучения проблемы дифференциальной диагностики менингитов не только в целом по стране, но и для нашего региона.
Цель работы. Структурировать подход к проведению дифференциальной диагностики менингитов, расширить о них представление, провести анализ спектра возбудителей и оценить возможность комплексной
Материалы и методы. Ретроспективный анализ теоретических и практических материалов на базе источников медицинской литературы, статистических данных
государственных докладов за 2017 год. Критериями отбора стали методические рекомендации, помогающие критически оценивать публикации [4].
Результаты исследования. Прежде всего, стоит определиться с такими понятиями, часто встречаемыми в литературе, как "менингит", "менингизм", "менингеальный синдром". Менингеальный синдром - комплекс симптомов, отражающий диффузные поражения оболочек головного и спинного мозга. Данный синдром чаще всего характеризуется воспалительным процессом, ".. .вызванным различной микробной флорой (менингит) или невоспалительными поражениями оболочек мозга. В этих случаях употребляют термин "менингизм". В случае воспаления этиологическим фактором могут быть бактерии (бактериальные менингиты), вирусы (вирусные менингиты), грибы (грибковые менингиты), простейшие (токсоплазмы, амёбы)" [1].
Информация о заболеваемости
бактериальными гнойными менингитами (БГМ) по России является приблизительной, так как обязательно регистрируются только
генерализованные формы менингококковой инфекции, при которых гнойный менингит развивается у 90% больных. За последние 10 лет в России заболеваемость БГМ находится в пределах 0,58-1,87 на 100 тыс. населения и зависит от года и региона. К сравнению, заболеваемость серозными вирусными менингитами только энтеровирусной группы - в пределах 2,94-6,31 на 100 тыс. населения, что уже на этом основании выводит категорию менингитов вирусной этиологии на первое ранговое место по частоте встречаемости [7, 9, 10, 12, 13].
Клинически все формы менингитов можно охарактеризовать следующими симптомами: общемозговыми, общеинфекционными и менингеальными.
1. Симптомы общемозговые: головная боль распирающего характера, диффузная, локализация - лоб, затылок. Головная боль возникает вследствие раздражения мозговых оболочек (в частности ветвей V и X пар черепных нервов и волокон симпатической нервной системы). Она также связана с воздействием эндо- и экзотоксинов и развитием внутричерепной гипертензии (возрастание продукции ликвора и нарушение его оттока). При раздражении триггерных зон, локализующихся на дне ромбовидной ямки, возможно появлении рвоты.
2. Симптомы общеинфекционные: общая слабость, утомляемость, раздражительность, возрастание температуры тела, гиперемия лица,
сдвиг лейкоцитарной формулы влево, брадикардия (возможна тахикардия и аритмия), учащение частоты дыхательных движений (при тяжелом течении - дыхание Чейн-Стокса).
Клинические симптомы поражения центральной нервной системы при энтеровирусном менингите (в расчете на 150 пациентов) [14]
![]()
– серьезное воспаление оболочек головного мозга, вызываемое различными бактериями. Как у взрослых, так и у детей основными возбудителями являются Streptococcus pneumoniae, Neisseria meningitidis и Haemophilus influenzae типа b (Hib).
Основное внимание в этом обзоре уделяется бактериальному менингиту, приобретенному вне лечебного учреждения (внебольничная форма); менингит также может быть приобретен в результате инвазивных процедур и травм головы, однако, нозокомиальный менингит выходит за рамки рассмотрения данного обзора.
Наиболее распространенной причиной бактериального менингита в США и во многих странах мира является S. pneumoniae. Однако после введения 13-валентной пневмококковой конъюгированной вакцины (PCV13) количество случаев инвазивной пневмококковой инфекции в Англии и Уэльсе сократилось на 32% по сравнению с исходным уровнем до введения PCV13.
В исследовании было приведено доказательство сопутствующего роста инвазивной пневмококковой инфекции у детей младше 5 лет, вызванной серотипами, не входящими в состав PCV13. В отличие от H. influenzae, которая, главным образом, является возбудителем заболевания у младенцев, S. pneumoniae (и N. meningitidis) может вызвать системную инфекцию в любом возрасте как у детей, так и у взрослых. Listeria monocytogenes является распространенной причиной бактериального менингита у больных, получающих иммуносупрессивные препараты, злоупотребляющих алкоголем и пациентов с сахарным диабетом. У новорожденных основными возбудителями бактериального менингита являются Escherichia coli и Streptococcus agalactiae (стрептококки группы B). Грамотрицательные кишечные палочки (например, Serratia, Acinetobacter, Klebsiella и Pseudomonas aeruginosa) вызывают Патофизиология
Бактерии достигают ЦНС либо гематогенным путем (наиболее распространенный путь), либо путем прямого проникновения из смежного участка. Новорожденные могут заразиться патогенными микроорганизмами в результате соприкосновения с влагалищными выделениями матери при родах, через плаценту или же из окружающей среды.
Как только бактерии попадают в субарахноидальное пространство, они быстро размножаются. Бактериальные компоненты в цереброспинальной жидкости индуцируют выработку различных воспалительных медиаторов, что, в свою очередь, увеличивает приток лейкоцитов в цереброспинальную жидкость.Воспалительный каскад приводит к отеку головного мозга и увеличению внутричерепного давления, что способствует неврологическому повреждению и даже смерти.
Признаки и симптомы бактериального менингита зависят от возраста пациента. Клинически невозможно дифференцировать вирусный и бактериальный менингит. Диагноз подтверждается в ходе физикального обследования и по результатам полимеразной цепной реакции (ПЦР), бактериального исследования ликвора, взятого с помощью люмбальной пункции (ЛП), или бактериального исследования крови (если выполнение ЛП клинически небезопасно).
Классические симптомы менингита у детей и взрослых включают лихорадку, сильную головную боль, ригидность затылочных мышц, светобоязнь, измененный психический статус, рвоту и судороги. У детей чаще наблюдаются судороги при заражении Streptococcus pneumoniae и Haemophilus influenzae типа b (Hib), чем в случае менингококкового менингита.
В раннем детском возрасте, у пожилых людей или больных с ослабленным иммунитетом часто наблюдаются атипичные клинические проявления. У младенцев признаки и симптомы могут быть неспецифическими и включать лихорадку, гипотермию, раздражительность, пронзительный мозговой крик, летаргию, отсутствие аппетита, судороги, апноэ и выбухание родничка. Часто у пожилых пациентов (>65 лет) единственным признаком менингита является дезориентация или нарушение психического состояния.
Необходимо тщательно изучить анамнез, чтобы исключить возможные вирусные инфекции, такие как энтеровирусы (например, другие больные дети или члены семьи) или вирус герпеса (например, высыпание на губах или генитальные поражениях). Следует изучить историю иммунизации против Hib, S. pneumoniae и Neisseria meningitidis.
После исследования состояния жизненно важных показателей и психического состояния необходимо изучить следующие признаки:
![]()
-
Ригидность затылочных мышц
-
Ригидность мышц затылка — сопротивление при наклоне головы к груди — является классическим признаком менингита. Присутствует у 84 % взрослых, однако может присутствовать только у 30 % детей.
-
Петехиальная или пурпурная сыпь обычно сопровождает менингококковый менингит. Хотя только в некоторых случаях у пациентов с лихорадкой и петехиальной сыпью в конечном счете обнаруживается менингококковая инфекция, полученные результаты должны быть срочно проанализированы с целю исключения менингококцемии и следует незамедлительно начать эмпирическую антибактериальную терапию, если не будет поставлен альтернативный диагноз.
-
Присутствие этих признаков указывает на повышенное внутричерепное давление.
-
Пациент может также иметь синусит, пневмонию, мастоидит или средний отит.
-
На это указывает проблематичность попыток двигать глазными яблоками, что, вероятно, связано с увеличением внутричерепного давления. Вследствие повышения внутричерепного давления и воспаления могут поражаться VII и VIII пара черепных нервов. Это повреждение может привести к парезу лицевой мускулатуры, нарушению равновесия и слуха.
-
Положительные признаки являются показателями менингита, обычно наблюдаются у детей старшего возраста и взрослых, но могут отсутствовать у 50 % взрослых. Симптом Кернига: когда пациент лежит на спине, а бедро согнуто под прямым углом, попытка разгибания ноги в коленном суставе вызывает сопротивление. Симптом Брудзинского: при сгибании шеи к груди происходит непроизвольное сгибание коленей и бедер либо пассивное сгибание ноги с одной стороны вызывает контралатеральное сгибание противоположной ноги.
-
При подозрении на бактериальный менингит самым важным анализом является люмбальная пункция для получения ликвора. При бактериальном менингите давление спинномозговой жидкости обычно повышается (>40 см H2O). Количество лейкоцитов в ликворе повышается (обычно >1×10⁹/л [>1000 клеток/мкл]), из которых более 90% составляют полиморфноядерные лейкоциты. Концентрация глюкозы в ликворе по сравнению с сывороткой крови снижается, а содержание белка повышается. Если забрать ликвор у пациента, который еще не начал получать терапию, то при окрашивании по Граму и при бактериальном исследовании ликвора обычно удается выявить возбудитель. В 80% случаев бактериальное исследование ликвора показывает положительный результат. Однако диагностическая ценность этого анализа значительно ниже у пациентов, которые получили антибиотики до того, как был произведен бакпосев. Полисахаридные антигены серогрупп А, В, С, Y и W-135 можно обнаружить с помощью метода латексной агглютинации у 22–93% пациентов с менингококковым менингитом. Антиген может сохраняться в ликворе в течение нескольких дней, что делает этот тест информативным у пациентов, получавших антибиотики до момента забора диагностических образцов, а также для быстрого подтверждения предполагаемого диагноза менингококковой инфекции. В связи с тем, что полисахариды N. meningitidis серогруппы B перекрестно реагируют с полисахаридами Escherichia coli серотипа K1, у новорожденных результаты теста следует интерпретировать с осторожностью. Определение антигена в других биологических жидкостях организма, кроме ликвора (включая сыворотку или мочу) не рекомендовано из-за низкой чувствительности и специфичности. Краниальная КТ должна быть исследована до проведения ЛП, чтобы обнаружить очаговый неврологический дефицит, вновь возникающие судороги, папиллоэдему, аномальный уровень сознания или состояние сниженного иммунитета, и чтобы исключить абсцесс головного мозга или генерализованный отек головного мозга.
-
ПЦР-амплификация бактериальной ДНК, выделенной из крови и ликвора, более чувствительна и специфична, чем традиционные микробиологические методы. Это метод особенно эффективен для дифференцирования бактериального и вирусного менингита. Он также может быть информативен при диагностике бактериального менингита у пациентов, которые уже получили курс антибиотиков.
-
Рутинный анализ крови: необходимо выполнить, включая развернутый анализ крови, электролиты, кальций, магний, фосфор и коагулограмму. Бактериологическое исследование крови: следует проводить у всех пациентов. Как и в случае с ликвором, на результат может повлиять предыдущая антибиотикотерапия. Например, положительные результаты бактериологических исследований крови были зарегистрированы только в 40–70% случаев клинически подозреваемой менингококковой инфекции. Сывороточный С-реактивный белок (CRP): его значение, как правило, повышается у пациентов с бактериальным менингитом. У пациентов, у которых окрашивание ликвора по Граму оказалось отрицательным , а дифференциальный диагноз — между бактериальным и вирусным менингитом, нормальная концентрация С-реактивного белка (CRP) в сыворотке крови исключает бактериальный менингит с достоверностью приблизительно 99%. Прокальцитонин сыворотки крови: имеет чувствительность 99 % и специфичность 83 % при использовании для распознавания бактериального и вирусного менингита. Поэтому нормальная концентрация прокальцитонина в сыворотке обычно исключает бактериальный менингит.
-
Краниальная КТ должна быть исследована до проведения ЛП, чтобы обнаружить очаговый неврологический дефицит, вновь возникающие судороги, папиллоэдему, аномальный уровень сознания или состояние сниженного иммунитета, и чтобы исключить абсцесс головного мозга или генерализованный отек головного мозга. Краниальная визуализация с помощью МРТ может использоваться для выявления основных патологий и осложнений, связанных с менингитом. Инфаркт головного мозга, отек головного мозга и гидроцефалия являются частыми осложнениями, особенно при пневмококковом менингите. Следует обращать внимание на наличие очаговой неврологической симптоматики.
-
≤5 или ≥65 лет
-
Люди крайних возрастных групп обычно подвержены заболеваниям, что обусловлено ослабленным или сниженным иммунитетом. Особенно восприимчивы грудные дети и новорожденные.
-
Обеспечивает идеальную среду для распространения бактерий. Вспышки были зарегистрированы в общежитиях колледжей и в учебных лагерях для новобранцев.
-
Высокий риск заражения Haemophilus influenzae типа b, пневмококковым или менингококковым менингитом.
-
Повышает риск генерализации бактериальных инфекций, вызванных инкапсулированными бактериями, в частности, Streptococcus pneumoniae, Neisseria meningitidis и Haemophilus influenzae.
-
Врожденные или приобретенные анатомические дефекты краниального отдела могут увеличить риск заболевания бактериальным менингитом. При рецидивирующем менингите следует заподозрить анатомические дефекты.
-
У реципиентов систем кохлеарной имплантации риск заболевания бактериальным менингитом значительно выше, чем у населения в целом.
Бактериальный менингит может стать смертельным в течение нескольких часов. Пациентов с подозрением на острый бактериальный менингит следует быстро госпитализировать и определить, нет ли клинических противопоказаний для проведения ЛП. Следует незамедлительно назначить противомикробные препараты. Если ЛП откладывают, поскольку требуется компьютерная томография, антибиотик следует ввести перед сканированием (но после забора образцов крови для бактериологического исследования). Когда идентифицируют конкретный микроорганизм и известны результаты чувствительности к антибиотику, лечение может быть соответствующим образом адаптировано.
При подозрении на бактериальный менингит следует как можно скорее назначить эмпирическую парентеральную антибактериальную терапию широкого спектра (лучше после того, как была выполнена ЛП).
В некоторых странах, если транспортирование в больницу откладывается, рекомендовано введение антибиотиков (например, внутримышечного бензилпенициллина, цефотаксима или цефтриаксона) на этапе первичной медицинской помощи. Хотя доказательства такого подхода неоднозначны.
Выбор эмпирического антибиотика зависит от возраста пациента и условий, которые могут спровоцировать у пациента менингит. Выбранные терапевтические методы должны быть достаточно широкими, чтобы охватить потенциальные патогенные микроорганизмы и другие причины заболевания для данной возрастной группы. В начале терапии следует предположить вероятную резистентность к противомикробным препаратам. Большинство схем эмпирической терапии включают цефалоспорин третьего или четвертого поколения плюс ванкомицин. Ампициллин добавляют в ситуациях, когда Listeria monocytogenes может быть вероятным патогеном (например, пожилые люди, люди с ослабленным иммунитетом и новорожденные).
Далее следует предлагаемая стратегия лечения, основанная на возрасте и конкретных предрасполагающих условиях.
-
Возраст ≤ 1 месяц иммунокомпетентный пациент: цефотаксим или цефтриаксон + ампициллин Возраст > 1 месяц и Возраст ≥ 50 лет или пациент с ослабленным иммунитетом: ампициллин + цефотаксим или цефтриаксон + ванкомицин.
Если цефалоспорин нельзя вводить (например, аллергия), альтернативные антибиотики включают карбапенем (например, меропенем) или хлорамфеникол. Для новорожденных можно использовать аминогликозид (например, гентамицин). Триметоприм/сульфаметоксазол являются альтернативой ампициллину (это не касается новорожденных).
Было показано, что дополнительная терапия дексаметазоном, назначенная до первой дозы антибиотиков и продолжающаяся в течение 4-х дней, улучшает исход заболевания. Как правило, дополнительный дексаметазон рекомендован всем взрослым и детям, которые были до этого здоровы и не страдали иммунодефицитом. Его не следует назначать пациентам с ослабленным иммунитетом и тем, кто уже получил антимикробную терапию. Существуют отдельные доказательства низкого качества, согласно которым дексаметазон может снизить смертность и избежать потери слуха у новорожденных. Однако, ввиду низкого их качества, в настоящее время кортикостероиды для новорожденных не рекомендованы.
Добавление кортикостероидов к антибактериальной терапии обусловливало незначительное снижение смертности, но при этом отмечалось значительное снижение показателей потери слуха и неврологических последствий. Однако потенциальная польза была доказана только для бактериального менингита, вызванного Haemophilus influenzae или Streptococcus pneumoniae. Существует мало доказательств в поддержку применения дексаметазона в случаях, вызванных другими бактериями (например, в случае менингококкового менингита); дексаметазон следует отменить, как только будет исключена инфекция H. influenzae и S. pneumoniae.
Анализ данных в подгруппах показал, что кортикостероиды снижают смертность при менингите, вызванном S. pneumoniae, но неэффективны при менингите, вызванном Haemophilus influenzae типа b (Hib) или Neisseria meningitidis. Кортикостероиды уменьшают тяжелую потерю слуха у детей с менингитом Hib, но не так эффективны у детей с менингитом, вызванном другими патогенами, а не Haemophilus.
После подтверждения диагноза (обычно в течение 12–48 часов после госпитализации) антибиотикотерапия может быть скорректирована в зависимости от возбудителя и его чувствительности к антибиотику. Как правило, продолжительность антибиотикотерапии зависит от клинического ответа и микробиологического ответа ликвора после начала лечения. Поддерживающая терапия, например инфузионная, должна продолжаться.
БМ обычно приходится дифференцировать с заболеваниями, которые клинически проявляются сходными симптомами. К ним относятся все заболевания, протекающие с менингизмом, пищевые токсикоинфекции, субарахноидальные кровоизлияния, вирусные менингиты и др.
Явления МЕНИНГИЗМА характерны для заболеваний, которые могут протекать с нейротоксикозом: грипп, пневмония, инфекционный мононуклеоз, дизентерия и сальмонеллёз, тифы и некоторые другие. Диагноз ставится после исследования ликвора: при менингизме показатели ликвора нормальные или даже слегка сниженные из-за разведения ликвора, а во время пункции давление повышено. После пункции явления менингизма быстро купируются.
ПИЩЕВЫЕ ТОКСИКОИНФЕКЦИИ схожи с начинающимся менингитом вследствие острого начала заболевания, рвоты, высокой температуры и выраженной интоксикации. Правильно заподозрить токсикоинфекцию позволяют следующие симптомы: тошнота предшествует рвоте, рвота вначале той пищей, которая явилась причиной заболевания (иногда после приема этой пищи дети успевают поесть ещё 1-2 раза, и тем не менее недоброкачественные продукты присутствуют в рвотных массах), рвота обычно приносит облегчение, боли сначала в эпигастрии, а потом – вокруг пупка или по всему животу, урчание (чаще, при пальпации) живота, усиление перистальтики кишечника, появление поноса спустя несколько часов – 1-2 суток от начала заболевания, тахикардия соответствует повышению температуры, а артериальное давление снижается. Менингиальные симптомы отрицательные. С другой стороны, если у ребёнка с подозрением на пищевую токсикоинфекцию расстройство стула отсутствовало или имела место лёгкая диспепсия (1-2 раза), да ещё после того, как мама ставила жаропонижающие свечи, следует очень внимательно наблюдать за такими детьми и даже пунктировать с диагностической целью в сомнительных случаях (особенно, когда не было ожидаемого эффекта от инфузионной терапии) в том числе и при отсутствии менингиальных знаков.
Сложнее бывает распознать менингит при осложнении его субарахноидальным кровоизлиянием (такие формы иногда называют геморрагическим менингитом). В этом случае помогают резкое увеличение содержания в ликворе нейтрофилов (соотношение лейкоцитов и эритроцитов в ЦСЖ и крови отличается) и, иногда, положительные результаты бактериологического исследования.
Одной из наиболее частых патологий, требующих дифференциальной диагностики с менингитом, является обострение ХРОНИЧЕСКОГО АРАХНОИДИТА на фоне какого-либо инфекционного заболевания, чаще всего ОРВИ. Дело в том, что при таком сочетании имеют место лихорадка, симптомы интоксикации (из-за ОРВИ или другого сопутствующего инфекционного заболевания), признаки внутричерепной гипертензии и микроорганических неврологических нарушений (из-за арахноидита). Помочь в постановке диагноза могут данные анамнеза (указание на черепно-мозговую травму или перенесённую ранее нейроинфекцию; аналогичные эпизоды заболевания, уже имевшие место у больного ребёнка), невыраженные воспалительные изменения в периферической крови (отличие картины крови при ОРВИ и БМ всем хорошо известны). Окончательно установить диагноз удаётся после исследования ликвора. Проведение компьютерной или ядерно-магнитно-резонансной томографии головного мозга (иногда под маской хронического арахноидита скрывается объемный процесс головного мозга) окончательно позволяет поставить диагноз арахноидита.
Наибольшие трудности возникают при проведении дифференциальной диагностики с вирусными менингитами энтеровирусной этиологии, так как у этих больных в общем анализе крови наблюдается умеренный лейкоцитоз с нейтрофиллезом, а в ликворе двух-трехзначный цитоз с преобладанием сегментоядерных нейтрофилов в первые 2 суток болезни. Динамическое наблюдение за клинической картиной болезни и вирусологическое обследование позводлит окончательно решить вопрос об этиологии менингита. Аналогичные изменения в ликворе могут иметь место в первые 1-2 суток и менингите паротитной этиологии. Однако они встречаются реже и выражены в меньшей степени (уровень нейтрофилов не превышает 70-75%).
Дата добавления: 2015-08-17 ; просмотров: 2304 . Нарушение авторских прав
Признаки и симптомы бактериального менингита зависят от возраста больного. Иногда в клинических условиях трудно дифференцировать вирусный и бактериальный менингит. Постановка диагноза основана на данных обследований и анализа (посева) спинномозговой жидкости, полученной посредством проведения люмбальной пункции, или, как вариант, анализа (посева) крови, если проведение люмбальной пункции невозможно или представляет клиническую опасность.
АНАМНЕЗ
К классическим симптомам менингита у детей и взрослых относятся:
- Повышение температуры тела
- Сильная головная боль
- Ригидность затылочных мышц
- Светобоязнь
- Нарушения сознания
- Тошнота, рвота
- Судороги
Атипичные клинические признаки, как правило, возникают у детей младшего возраста, пожилых людей или больных с нарушенной (ослабленной) иммунной функцией. У большинства взрослых пациентов единственным явным признаком менингита является спутанность или нарушения уровня сознания. У младенцев также могут возникать неспецифические признаки и симптомы менингита:
- Лихорадка
- Гипотермия
- Нервозность
- Сильный плач
- Летаргия
- Плохой аппетит
- Судороги
- Апноэ
- Выпячивание родничка
Случаи из практики
Анамнез №1
Врач общей практики обследовал девочку, возрастом 1 месяц. В течение 24 часов была высокая температура тела, трудности питания, раздражительность. При обследовании отмечается изменение уровня сознания и выпячивание родничка.
Анамнез №2
Студент обратился с жалобами на сильную головную боль и лихорадку в течение последних 3-х дней. Обследование подтвердило повышение температуры тела, также отмечается светобоязнь и ригидность затылочной мускулатуры.
ОСМОТР ПАЦИЕНТА
- Ригидность затылочной мускулатуры
Классический признак менингита – ригидность затылочных мышц с резистентностью (сопротивлению) к пассивному сгибанию шеи . Этот признак возникает при менингите примерно у 84% взрослых, однако может отмечаться только у 30% больных детей.
- Высыпания на коже
Несмотря на то, что при лихорадке и петехиальном высыпании менингококковая инфекция обнаруживается не у всех пациентов, эти признаки являются веским основанием для назначения исследований, позволяющих исключить или подтвердить менингококцемию, и начала эмпирического антибактериального лечения до момента окончательной постановки диагноза.
- Отек диска зрительного нерва, выпячивание родничка у младенцев
- Признаки первичного источника инфекции
При менингите у больного может наблюдаться пневмония, синусит, отит и мастоидит.
- Паралич черепно-мозговых нервов (III, IV, VII пары)
- Симптомы Кернига и Брудзинского
Симптомы Кернига: пациент находится в положении лежа на спине, бедро согнуто под прямым углом (90°); если при попытке выпрямить или протянуть ногу возникают трудности – симптом считается положительным.
Симптомы Брудзинского: при наклоне головы вперед возникает непроизвольное сгибание ног в коленных и тазобедренных суставах; или при пассивном сгибании одной ноги вызывает контралатеральное сгибание другой ноги.
Положительные признаки этих симптомов являются индикатором менингита, как правило, у детей младшего школьного возраста, подростков и взрослых. Однако, симптомы Кернига и Брудзинского отсутствуют примерно у 50% взрослых больных менингитом.
ИССЛЕДОВАНИЯ
Люмбальная пункция и анализ ликвора
При диагностике менингита, в случае наличия у больного фокального неврологического дефицита, повторяющихся судорогах, отеке зрительного нерва, нарушениях сознания, а также при состояниях иммунодефицита, перед проведением люмбальной пункции необходимо учитывать данные КТ (компьютерной томографии) головы с целью исключения генерализованного отека мозга или абсцесса мозга.
Анализ ликвора (liquor cerebrospinalis; цереброспинальной жидкости, спинномозговой жидкости), который получают посредством проведения люмбальной пункции (поясничная пункция, поясничный прокол, спинномозговая пункция), является самым важным исследованием при подозрении на бактериальный менингит.
При бактериальном менингите давление спинномозговой жидкости часто повышается (> 40 см H2O). В ликворе отмечается повышение количества лейкоцитов (WBC – White Blood Cell); как правило, показатель превышает значение 1 × 10 9 /л (> 1000 клеток/мкл), большая часть которых (> 90%) представлена полиморфноядерными лейкоцитами. Уровень глюкозы в ликворе снижен в сравнении с показателями уровня глюкозы в крови, при этом в спинномозговой жидкости отмечается высокий уровень белка (протеинов). При отсутствии соответствующего лечения, окрашивание по Граму и бактериологическое исследование ликвора, как правило, положительно реагируют на патогенный микроорганизм.
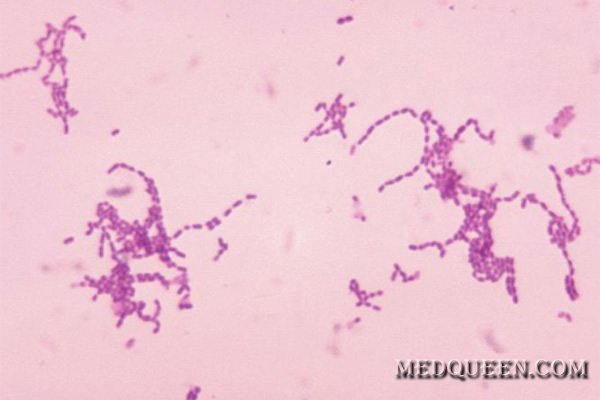
Окрашенные по Граму Streptococcus группы A
В случае отсутствия соответствующей терапии результат посева ликвора в 80% случаев является положительным. Однако диагностические показатели значительно ниже у больных, которые принимали антибиотики до момента забора образца на посев. Положительные результаты посева спинномозговой жидкости отмечаются у 20-90% пациентов с клиническими признаками менингококковой инфекции.
Анализ крови
Микробиологический (бактериологический) анализ крови при диагностике менингита назначают только в случае невозможности проведения люмбальной пункции
СРБ (CRP – C-reactive protein) в сыворотке при бактериальном менингите повышается. У пациентов с отрицательным окрашиванием по Граму ликвора при проведении дифференциальной диагностики бактериального менингита с вирусным менингитом, как правило, нормальный показатель СРБ исключает бактериальный менингит с почти 99%-й достоверностью.
Прокальцитонин (ProCT; procalcitonin) в сыворотке крови обладает 99% чувствительностью и 83% специфичностью при дифференциальной диагностике бактериального менингита с вирусным. Нормальный показатель прокальцитонина позволяет исключить бактериальный менингит.
Визуальные методы диагностики
Если у пациента отмечается неврологический дефицит, судороги, отек зрительного нерва, нарушения сознания, при иммунодефицитных состояниях, перед проведением люмбальной пункции необходимо исключить генерализованный отек мозга или абсцесс мозга, основываясь на данных КТ головы.
Назначение МРТ (магнитно-резонансная томография) целесообразно для идентификации фоновых состояний, связанных с менингитом. Отек головного мозга, гидроцефалия, инфаркт головного мозга (ишемический инсульт) – распространенные проявления менингита (особенно часто возникают при пневмококковом менингите.
Полимеразная цепная реакция (ПЦР)
Несмотря на то, что метод ПЦР широко не используется, ПЦР-амплификация бактериальной ДНК из крови и ликвора является наиболее чувствительным и специфичным методом, в сравнении с традиционными микробиологическими методами исследования. Полимеразная цепная реакция играет важную роль при дифференциальной диагностике бактериального менингита с вирусным. Вероятно, ПЦР станет новым окончательным исследованием при постановке диагноза. Также ПЦР позволяет диагностировать бактериальный менингит у больных, которые принимают антибиотики до момента взятия анализа.
ГРУППЫ РИСКА РАЗВИТИЯ МЕНИНГИТА
- Дети, возрастом до 5 лет. Часто менингит возникает среди лиц крайних возрастных групп, что обусловлено слабостью или нарушениями иммунитета
- Лица, возрастом старше 60 лет
- Мужской пол. Бактериальный менингит чаще возникает у мужчин, чем у женщин
- Социально-экономическое положение – значительный фактор риска
- Скопление людей создает идеальное условие передачи инфекции. Например, в США вспышки менингита были зарегистрированы в университетских общежитиях и военных учебных лагерях
- Влияние патогенных микроорганизмов. Риск развития бактериального менингита повышается после контакта с инфекцией во время семейных и бытовых контактов или тесного контакта с больным менингитом
- Неиммунизированные младенцы подвержены высокому риску заражения гемофильной палочкой (Haemophilus influenzae) типа b, пневмококком (Streptococcus pneumoniae) или менингококком (Neisseria meningitidis)
- Нарушения иммунитета. С бактериальным менингитом ассоциируются врожденные иммунодефициты (недостаточность комплемента; агаммаглобулинемия, X-хромосомная агаммаглобулинемия, недостаточность IgG-субклассов или недостаточность IL-1 рецепторассоциированной киназы 4. ВИЧ также провоцирует развитие бактериального менингита, часто обусловленного пневмококком
- Аспленизм (asplenismus) повышает риск развития тяжелых форм инфекционных заболевания капсульными бактериями, особенно гемофильной палочкой, пневмококком и менингококком
- Краниальные анатомические дефекты, обусловленные родовой травмой, врожденным дефектом, нейрохирургическим вмешательством или травмой центральной нервной системы, повышают риск развития менингита
- Вентрикулоперитонеальный шунт
- Кохлеарные имплантаты. Лица с кохлеарными имплантатами больше подвержены риску развития бактериального менингита, в сравнении с другими группами населения
- Серповидноклеточная анемия. Лица, страдающие хроническими заболеваниями, в том числе серповидноклеточной анемией, подвержены заражениям бактериальной инфекцией, обусловленной капсульными бактериями (в том числе пневмококком и гемофильной палочкой)
- Контагиозная инфекция, например, пневмония, синусит, отиты, мастоидит и др, повышают риск развития менингита
ОСНОВНЫЕ ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ
- Пациент относится к группе риска
В первую очередь, в группу риска развития бактериального менингита относят пациентов крайних возрастных групп – возрастом до 5 лет и старше 60 лет. Также к группе риска относятся неимунизированные младенцы, краниальные анатомические дефекты, аспления, мужчины, лица с низким социально-экономическим статусом, нахождение в местах скопления людей, контакт с патогенными микроорганизмами, вентрикулоперитонеальный шунт, кохлеарные имплантаты, серповидноклеточная анемия.
- Головная боль
В случае развития бактериального менингита головная боль отмечается у 87% взрослых.
- Ригидность затылочной мускулатуры
Ригидность затылочных мышц с резистентностью к пассивным наклонам головы (затылочная жесткость) – классический признак менингита (возникает у 83% взрослых и 30% детей с бактериальным менингитом).
- Повышение температуры тела
Отмечается у 77% пациентов с бактериальным менингитом.
- Нарушения сознания
Нарушения сознания отмечается у 69% взрослых пациентов с бактериальным менингитом. У пожилых пациентов нарушение сознания может быть единственным явным признаком развития заболевания.
- Спутанность сознания
Отмечается у взрослых больных. У пожилых пациентов нарушение сознания может быть единственным явным признаком развития заболевания.
- Светобоязнь, Тошнота, Рвота
Характерные симптомы бактериального менингита.
- Судороги
При бактериальном менингите судороги могут возникать у детей и взрослых. Чаще всего судороги возникают у детей при бактериальном менингите, возбудителем которого выступает пневмококк или гемофильная палочка типа b.
- Очаговый неврологический дефицит
Очаговый неврологический дефицит, обусловленный бактериальным менингитом, характеризуется расширением зрачков, отсутствием реакции зрачков на свет, аномалии моторики глазного яблока, аномалии полей зрения, паралич взгляда, дрейф конечности (руки или ноги). Может повышаться внутричерепное давление.
- Нарушения движений глаз
При нарушении движений глаз есть основания подозревать поражение III, IV и VII пар черепно-мозговых нервов и повышение внутричерепного давления.
- Высыпания на коже
Петехиальная или пурпурная сыпь часто ассоциируется с менингококковым менингитом. Однако высыпания могут возникать и при других типах бактериального менингита.
- Отек диска зрительного нерва
Отек диска зрительного нерва свидетельствует о повышении внутричерепного давления. При обследовании полей зрения могут обнаруживаться слепые пятна.
- Симптомы Кернига и Брудзинского
Часто наблюдается у детей школьного возраста, подростков и взрослых. Чувствительность признака составляет 5%, специфичность – 95%. Отметим, что симптом Кернига отсутствует примерно у 50% взрослых пациентов с менингитом.
Характерные симптомы менингита у младенцев
Признаки и симптомы бактериального менингита у младенцев могут быть неспецифическими.
- Гипотермия
- Нервозность
- Летаргия
- Плохой аппетит
- Апноэ
- Выпячивание родничка
- Пронзительный крик
БАКТЕРИАЛЬНЫЙ МЕНИНГИТ – ДИАГНОСТИКА ПЕРЕД НАЗНАЧЕНИЕМ ЛЕЧЕНИЯ
Исследование
Результат
Анализ ликвора
- Забор ликвора путем проведения люмбальной пункции является основным исследованием при диагностике бактериального менингита
- Отсутствие или неправильное лечение бактериального менингита характеризуется типичными результатами анализа ликвора: плеоцитоз (показатель уровня лейкоцитов в ликворе > 1000 клеток/мкл или > 1,0 × 10 9 /л) с преимущественным содержанием полиморфноядерных лейкоцитов
- Более чем у 90% больных бактериальным менингитом количество лейкоцитов в ликворе > 100/мкл или > 0,1 × 10 9 /л
- На ранней стадии развития патологии уровень лейкоцитов в ликворе может быть в норме
Белок в ликворе
- Уровень белка (протеинов) в ликворе при бактериальном менингите, как правило, повышается (> 0,5 г/л)
Глюкоза в ликворе
БАКТЕРИАЛЬНЫЙ МЕНИНГИТ – НЕОТЛОЖНАЯ ДИАГНОСТИКА
Исследование
Результат
СРБ
- При бактериальном менингите повышается
- При отрицательном окрашивании ликвора по Граму и дифференциальной диагностикей бактериального менингита с вирусным, нормальный показатель СРБ исключает бактериальный менингит с достоверностью почти в 99%
Прокальцитонин
- При дифференциальной диагностике бактериального менингита с вирусным специфичность анализа составляет 83%, чувствительность – 99%
Норма или высокий
ПЦР
- Обладает большей специфичностью и чувствительностью, чем традиционные микробиологические методы исследования
- Важный анализ при дифференциальной диагностике бактериального менингита и вирусного
- Позволяет диагностировать бактериальный менингит у больных, которые принимают антибактериальные препараты
БАКТЕРИАЛЬНЫЙ МЕНИНГИТ – ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Патология
Дифференциальные симптомы
Дифференциальная диагностика
Нарушения функций мозга:
- изменения поведения
- нарушения речи
- нарушения моторики
- часто повышение температуры тела
- Соответствующий контактный анамнез
- Отсутствие дифференциальных симптомов и признаков
- Давление ликвора часто в норме
- Уровень лейкоцитов в ликворе может быть в норме или повышаться до значений 0,01-0,5 × 10 9 /л (10-500/мкл) с преобладанием лимфоцитоза
- Уровень глюкозы в ликворе – норма
- Уровень белков в ликворе – незначительное повышение
- Бакпосев ликвора – отрицательный
- ПЦР на вирусы герпеса и энтеровирусы
- Отсутствие дифференциальных симптомов и признаков
- Прием лекарственных средств в анамнезе (например, нестероидные лекарственные средства, амоксициллин, ранитидин, триметоприм или сульфаметоксазол)
- Является диагнозом исключения
- В ликворе, как правило, определяется нейтрофильный плеоцитоз
- Симптомы проходят после отмены провоцирующих лекарственных средств
- Контактный анамнез или проживание в зоне эндемии
- Клиническая картина как при легочном и экстраневральном заболевании
- Мазок и посев ликвора: чувствительность > 50%, если повторные капли осадка ликвора на слайде высохли, а потом были окрашены и детально исследованы. Для получения максимальной чувствительности необходим большой объем посева
Клиническая картина, как правило, развивается постепенно: сначала, в течение нескольких недель или месяцев больного беспокоит головная боль и лихорадка. Высыпания, похожие на контагиозный моллюск (molluscum contagiosum) могут возникать при диссеминированной криптококковой инфекции
- Анализ ликвора на наличие криптококкового антигена (в отношении криптококкового менингита чувствительность исследования составляет 100%)
- Высокий показатель поражения грибковой инфекцией отмечается у ВИЧ-положительных пациентов, что может обуславливать высокое давление ликвора. При этом показатель количества лейкоцитов в ликворе может быть низким. Окрашивание тушью или анализ на криптококковый антиген часто демонстрирует положительный результат
- У ВИЧ-отрицательных пациентов в ликворе отмечается более высокий показатель количества лейкоцитов, а при окрашивании тушью положительный результат отмечается только в 50% случаев
Читайте также:


