Болезнь менингит и ее диета
В список серьезный заболеваний, способных настичь человека, входит менингит. Менингитом принято называть воспалительные процессы, затрагивающие оболочки головного, а также спинного мозга. Эта болезнь может быть вызвана различными вирусными, бактериальными инфекциями.
Стоит отметить, что зачастую данному недугу подвержены:
- пожилые люди;
- малыши;
- дети подросткового возраста.
Менингитом можно заразиться:
- посредством поцелуев и подобных близких контактов с больным человеком;
- воздушно-капельным путём.
Кроме того, нередко инфицирование происходит внутриутробно или, когда малыш проходит по родовым путям мамочки. Также среди распространенных способов передачи инфекции выделяют:
- заражение через кровь;
- несоблюдение правил гигиены.
Причины заболевания
Среди основных предпосылок к болезни выделяют:
- иммунодефициты;
- чрезмерное употребление алкогольных напитков;
- операции, проведенные на брюшной полости.
- нейрохирургические вмешательства;
- ЧМТ (черепно-мозговые травмы).
Менингит: симптомы
Важно помнить, что если вы заметите проявление хотя бы одного из нижеперечисленных симптомов, срочно сходите на консультацию к доктору, дабы своевременно пройти обследование, начинать правильное лечение в условиях стационара. К основным признакам недуга относят:
- головную боль острого характера;
- озноб;
- высокую температуру тела;
- рвоту, тошноту;
- сонливость;
- кожную сыпь;
- лихорадку;
- помутнение сознания.
Обычно человек становится чувствительным к различным звукам, боится яркого света. Для менингита характерны и следующие признаки:
- болезненность мышц, суставов;
- появление судорог;
- боли в шее (больной не способен прикоснуться к шее с помощью подбородка);
- отёчность мозга;
- состояние раздражённости;
- опухоль головного мозга;
- водянка мозга (называется гидроцефалией).
Особенности менингита
Заметим, что менингит, как и менингококковая септицемия, распознается не очень-то легко. Изначально симптоматика недуга напоминает признаки, характерные для гриппа. Продолжительность инкубационного периода – от двух до десяти суток. Не обязательно, что все вышеперечисленные симптомы будут тревожить человека, больного таким недугом, как менингит.
Нужно знать, что появиться могут далеко не все признаки, а какая-то особая последовательность их появления и вовсе отсутствует. Кроме того, заболевание нередко сопровождается множеством других симптомов, которые способны сбивать с толку, усложнить процесс установления точного диагноза.
Менингит делится на такие виды: вирусный и бактериальный. Развитие вирусного вида провоцирует вирус Эпстата-Варр, вирус Коксаки, вирусы таких типов, как А, В. Также провокаторами болезни являются вирусы ECHO, ВПГ второго типа, аденовирус, тогавирусы, аренавирусы. Второй вид, то есть бактериальный, в большинстве случаев развивается на фоне стрептококков, принадлежавших к группам H, B, D. Среди популярных возбудителей выделяют:
- грамотрицательных палочек;
- спирохет;
- листерий;
- энтеробактерий.
Данная разновидность менингита провоцируется:
- пневмококками;
- менингококками;
- ацинетобактерами;
- золотистым стафилококком.
- эпилепсию;
- летальный исход;
- полную потерю слуха;
- мозговые повреждения.
У деток может наблюдаться задержка в умственном развитии.
Правильное питание
Доктор обязан рассказать пациенту о том, каким должно быть его питание, дабы не провоцировать развитие недуга, наоборот, способствовать уменьшению проявления негативных симптомов. Нужно знать, что диета должна нести ответственность за выполнение нескольких важных функций. Во-первых, диета, назначаемая при этой болезни, должна устранить интоксикацию организма, возникшую на фоне токсических веществ, выделяемых возбудителями и оставленными продуктами белкового распада.
Во-вторых, диетическое питание, которого просто необходимо придерживаться при течении данного заболевания, должно оказывать поддержку:
- метаболизма;
- витаминного баланса;
- белкового, водно-солевого баланса в организме человека.
Минимальное количество приёмов пищи в день – 6 раз. Кстати, особенно это касается периода, когда снижается температура тела. Обязательно следует придерживаться употребления пищи небольшими порциями. Обычно в рацион включают все продукты, блюда из них, которые легко усваиваются, не дают большую нагрузку пищеварительной системе, организму в целом.
Питание имеет прямую зависимость от сложности, этапа болезни. Допустим, при острой форме менингита доктора назначают пациентам диету под номером 13. Если же беспокоит болезнь в осложненной форме, прибегают к нулевой диете. В случае, когда больной находится в бессознательном состоянии прибегают к специальной зондовой диете. Когда имеется истощение организма, вызванного данным воспалительным процессом, на помощь приходит диета № 11, её же применяют после выздоровления. На протяжении самого периода восстановления, выздоровления доктора назначают диеты под номером 2,15.
Рассмотрим продукты, употребление которых категорически запрещается тем, кто страдает менингитом. К таковым относят:
- бобы;
- хрен, горчицу;
- жирные, острые соусы;
- гречку, перловку;
- мороженое, сдобу;
- цельное молоко;
- слоеное тесто, изделия из него;
- маринованные грибы;
- оладьи, блинчики.
Нельзя включать в рацион овощи, которые состоят из грубой клетчатки. Например, редьку и огурцы, перец и редис. Если говорить о хлебе, запрещается употребление грубого ржаного, а также свежеиспеченного пшеничного.
Питание человека, страдающего менингитом, никак не предполагает употребление рыбной консервы, жирных сортов рыбы. Запрещено питаться вяленой, соленой, копченой рыбой. Если говорить о фруктах, ягодах, полностью исключают их твердые сорта, содержащие грубые зерна. К таковым относят:
- малину;
- красную смородину;
- финики;
- инжир;
- крыжовник.
Сейчас укажем перечень того, что стоит максимально ограничить. Обязательно ограничивают употребление:
- поваренной соли;
- жиров животного происхождения (к примеру, утки, баранины, свинины), запрещается включать в рацион и гуся;
- различных копчёностей;
- желе, сладких напитков;
- варенья, мёда;
- кондитерских изделий.
Любая продукция богатая быстрыми углеводами не рекомендуется больным, ведь она способна стать причиной любого воспаления, возникновения аллергии, неполадок в кишечнике.
Правильное питание должен соблюдать каждый человек, который столкнулся с данной проблемой. Рассмотрим продукты, которые стоит употреблять, дабы оказать организму помощь и поддержку. В этот список входят:
- яйца всмятку, омлет на пару;
- рыба, приготовленная на пару или отваренная;
- сливочное масло, сметана, сливки;
- фрукты, овощи (содержащие негрубую клетчатку) рекомендуется употреблять в протертом виде;
сухарики, печенье; - отварную вермишель;
- каши (протертые, разваренные);
- нежирный бульон.
Среди молочных продуктов также полезными являются:
- кефир;
- творог;
- простокваша;
- неострые сорта сыров (в протертом виде).
Если у человека менингит, ему показано питание, которое будет включать в себя нежирные сорта мяса. Их также нужно говорить на пару или употреблять протёртыми. Среди полезных сортов мяса выделяют:
- курятину;
- индейку;
- телятину.
Можно готовить мясо кролика, мясные, печёночные паштеты, есть нежирную ветчину.
Рекомендуется выпивать в день примерно 2,5 л жидкости, ведь она оказывает благоприятное влияние на метаболизм, выводит из организма токсические и прочие вредные вещества. Разрешается кисель, столовая минеральная вода, компот, морс. Можно пить чай с добавление лимона, молока. Помните, чай должен быть некрепким. Хорошее влияние на организм больного оказывает употребление кисло-сладких соков, сделанных из фруктов. Их обязательно нужно разводить водой.
Лечение народными средствами
Кроме того, что пациенту показано специальное питание, существуют еще некоторые средства, которые применяются для лечения данного заболевания. Это могут быть:
- Настойка цветков лаванды. Нужно взять 3 ч. л., развести их в 400 мл крутого кипятка.
- Настойка на основе полыни обыкновенной. Потребуется взять 30 мл кипятка, насыпать в них 3 ч. л. полыни. Это лечебное средство укутывают, настаивают на протяжении 2 часов. Пить его рекомендуется около четырех раз в день по 50 мл. Принимают за 30 минут до момента приёма пищи.
- Также помогают и маковые семена. Берут перетертый мак в количестве 1 ст. л., добавляют в него 200 мл горячего молока. Затем настаивают в термосе на протяжении 12 часов. В сутки рекомендуется принимать 3-4 раза. Приём осуществляют за час до еды по 70 мл.
Помните, что менингит – очень серьезная болезнь, требует неотложной медицинской помощи, госпитализации. Обращайтесь к доктору своевременно, не практикуйте самолечение. Наша статья носит исключительно информационный характер. Назначить то или иное народное, медикаментозное средство, особое питание может только доктор! Не относитесь халатно к своему здоровью, берегите себя!
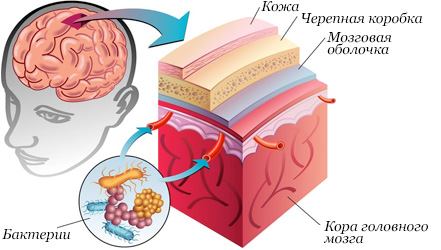
Менингит – воспалительное заболевание оболочки спинного или головного мозга, вызванное бактериальной или вирусной инфекцией. В группу риска заболевания входят дети, подростки и пожилые люди.
Алкоголизм, иммунодефицитные состояния, черепно-мозговые травмы, нейрохирургические вмешательства и хирургические операции брюшной полости.
Воздушно-капельный путь, близкий контакт (поцелуй), инфицирование через кровь, внутриутробное инфицирование или во время прохождения ребенка родовыми путями, пренебрежение личной гигиеной.
Повреждения мозга, глухота, эпилепсия, задержка умственного развития у детей, смертельный исход.
Бактериальный менингит провоцируется стрептококками группы В, D, H. Influenzae,N. meningitidis, листерии, S. Aureus, энтеробактериями, S. Pneumoniae, спирохетами, Flavobacterium meningosepticum, Acinetobacter spp. и грамотрицательными палочками. Вирусный менингит провоцируется вирусами ECHO, вирусом Коксаки и вирусами типа В и А, вирусом эпидемического паротита, вирусом Эпстата-Варр, тогавирусами, буньявирусами, аренавирусами, ВПГ 2 типа, цитомегаловирусом и аденовирусом.
Высокая температура, острая головная боль, боль и одеревенение в шее, тошнота, рвота, замутненное сознание, боязнь света, сыпь, гидроцефалия (водянка мозга), мигрень, опухоль головного мозга, отек мозга, энцефалит эпидемический, раздражительность, лихорадка, сонливость, чувствительность к звукам.
Полезные продукты при менингите
При менингите принимать еду следует небольшими порциями не менее шести раз в день (особенно в период снижения температуры), массой до 400 г за один прием.
Диета при менингите должна выполнить несколько функций:
- 1 снятие интоксикации организма, которая возникает из-за токсинов возбудителей болезни и продуктов распада белков;
- 2 поддержание обмена веществ, водно-солевого, белкового и витаминного баланса организма. В рационе следует использовать легкоусвояемые продукты и блюда.
В зависимости от этапа болезни и сложности ее протекания следует использовать различные лечебные диеты. Например, при остром течении менингита используется диета № 13, при осложненном менингите – нулевая диета, при бессознательных состояниях больного – зондовая диета, в период выздоровления – диета № 2 и № 15, в случае истощения организма в результате болезни и после полного выздоровления – № 11.
- нежирное мясо, приготовленное на пару и протертое (телятину, кролика, курицу, индейку, мясо заливное, студень говяжий, язык отварной, постную ветчину, паштет из печени и мяса);
- отварную рыбу или рыбные блюда на пару;
- яйцу всмятку, паровые омлеты или суфле;
- молочные продукты (кефир, кисломолочные напитки, творог, ацидофилин, кефир, простоквашу, некислую сметану в блюдах, неострый протертый сыр);
- легкоусвояемые молочные жиры (сливки, сливочное масло, сметана);
- продукты с негрубой клетчаткой (протертые овощи и фрукты);
- жидкость (до двух с половиной литров в день), которая способствует улучшению обмена веществ и выводу токсинов из организма. Можно пить некрепкий чай с молоком или лимоном, отвар пшеничных отрубей или шиповника, морсы, кисели, компоты, столовые минеральные воды;
- нежирные бульоны;
- натуральные кисло-сладкие фруктовые соки, разбавленные водой;
- подсушенный пшеничный хлеб, несдобные булочки, печенье, сухари, сухой бисквит;
- разваренные или протертые каши, отварную лапшу и вермишель, запеченные пудинги, котлеты и зразы из круп или вермишели.
Следует ограничить употребление таких продуктов как:
- животные жиры, которые могут вызвать метаболический ацидоз (баранину, свинину, гуся, утку), копчености, консервы;
- легкоусвояемые углеводы (сладкие напитки, желе, муссы, мед, варенье и прочее), которые могут вызвать бродильные процессы кишечника, аллергические реакции и воспалительные процессы;
- натрий хлорид (поваренную соль) до 10 г в день, кроме случаев поноса, рвоты или сильного потения.
Исключить продукты:
- свежий пшеничный хлеб, сдобные изделия, изделия из слоеного теста, блины, оладьи, грубый ржаной хлеб;
- жирные виды рыбы, соленую, копченую и вяленую рыбу и рыбные консервы;
- цельное молоко и мороженое;
- гречневую и перловую кашу, бобовые;
- овощи с грубой клетчаткой (огурцы, репу, редис, перец, редьку);
- маринованные грибы;
- твердые ягоды и фрукты с грубыми зернами (красную смородину, малину, крыжовник, финики, инжир);
- острые и жирные соусы, перец, горчицу, хрен.
- Симптомы заболевания
- Лечение менингита
- Диета
- Менингит у детей
Менингит может развиться в любом возрасте: как у взрослых, так и у детей. Но в группе риска – молодые люди 20-30 лет, преимущественно – мужчины.
Виды заболевания по типу проявления:
- Серозный менингит
- Гнойный менингит
Причины менингита
Менингит поражает мозговые оболочки после попадания в организм определенных микроорганизмов, если иммунитет у человека сильно ослаблен и болезнетворный агент попал сразу в ткань оболочки мозга. Диагностика заболевания выявляет следующие причины развития инфекционного воспалительного процесса:
- вирус (у детей чаще всего это – энтеровирус);
- бактерия (туберкулезная палочка, гемофильная палочка, листерия, менингококк или стрептококк);
- простейшие амебы (провоцируют менингоэнфефалит);
- грибок (криптококк и кандида).
Вторичный тип менингита развивается на фоне травм головного и спинного мозга, сильных заболеваний ЛОР-органов, воспаления легких, сахарного диабета, цирроза печени, туберкулеза, токсоплазоза, бруцеллеза, саркодиоза или сифилиса.
Симптомы менингита
Болезнь в большинстве случаев развивается быстро и с выраженной симптоматикой, что объясняет высокий уровень летального исхода после диагностировании менингита.
Менингит: общие симптомы
- Озноб
- Повышенная температура тела
- Помутнение сознания вплоть до его потери
- Повышенная сонливость в течение дня
- Слабость в мышцах
- Ригидность мышц затылка
- Судороги
- Повышенная чувствительность кожи, глаз к свету и сильная реакция на звуки
- Развитие конъюнктивита
- Угнетенный аппетит, позывы к рвоте и тошноте
- Сыпь на кожных покровах в форме звездочек
- Повышенное ЧСС
Нередко перед менингитом пациенты переносят ОРВИ, которое продолжают лечить, но на самом деле уже требуется терапия другого заболевания. Поэтому при наличии нескольких симптомов и признаков менингита необходимо обращаться за медицинской помощью, а не продолжать медикаментозную терапию простуды. Несвоевременное лечение воспаления мозговых оболочек чревато серьезными осложнениями, которые могут наблюдаться в течение многих месяцев, а иногда – всю оставшуюся жизнь.
В случае, когда у пациента наблюдается ОРВИ, простуда или грипп в совокупности с такими признаками, как: не проходящая головная боль, ухудшение слуха и зрения, припадки и судороги, гормональный сбой, проблемы с сердцем, отечность легких, а также паралич, врач-инфекционист или невролог может диагностировать менингит.
Лечение менингита
Чтобы подтвердить у пациента менингит врач проводит люмбальную пункцию на исследование спинномозговой жидкости. Дополнительными средствами для диагностики воспаления мозговых оболочек являются ЭКГ, ЭЭГ, томография, осмотр глазного дна, рентген черепа и развернутый анализ крови.
Лечение менингита требует нахождения пациента в стационаре – инфекционном отделении. Комплексная терапия назначается несколькими врачами: инфекционистом, неврологом и психиатром. Иногда может потребоваться консультация фтизиатра, ЛОРа или окулиста.
Тип лечения зависит от природы возбудителя менингита. Поэтому в каждом отдельном случае используются разные препараты:
- антибиотики;
- антибактериальные медикаменты;
- противовирусные средства.
При тяжелом протекании болезни назначаются лекарства для поддержания нервной системы – успокоительные, а от мышечных спазмов – противосудорожные. Больным при менингите рекомендуется соблюдать постельный режим и пить больше жидкости.
Полное излечение наблюдается через 7-10 дней, но при условии легкого протекания болезни и своевременном лечении. А первые улучшения в самочувствии наступают уже на 3-4 день.
Диета при менингите
Менингит у детей
Серьезные осложнения менингит может вызвать у детей в возрасте до 5 лет: по статистике, каждый 20-ый ребенок не переносит это заболевание. У детей воспаление мозговых оболочек может вызвать более сильные последствия, чем у взрослых.
Особенно опасен менингит, спровоцированный стрептококком, который передается ребенку от матери при родах. В таком случае болезнь развивается молниеносно и практически не поддается лечению, приводя к инвалидности с младенчества.
Дети 1-5 лет чаще всего заболевают вирусным менингитом, с маловыраженной симптоматикой и минимальным риском осложнений.
Бактериальный менингит у детей переносится тяжелее, чем другие формы заболевания. Поэтому в целях профилактики рекомендуется делать прививку от него.
Лечением менингита у детей в первую очередь занимается педиатр в стационаре, руководствуясь рекомендациями инфекциониста, невролога и, если есть необходимость, психиатра.
Менингит: что это за болезнь?
Речь идет о воспалении мозговых оболочек. Оно может возникнуть как самостоятельное заболевание, так и стать осложнением другой болезни. Виды менингита различают по нескольким признакам: характеру и распространенности воспаления, скорости его развития и степени тяжести.
По характеру воспаления менингиты могут быть серозными , когда в ликворе (жидкости, омывающей мозг) преобладают лимфоциты, или гнойными , когда преобладание нейтрофилов в ликворе создает гнойный экссудат.
По распространенности воспаления выделяют менингит генерализованный (повсеместный) или ограниченный (например, только в области полушарий или основания мозга).
По скорости развития болезни менингит подразделяют на:
- молниеносный;
- острый;
- подострый;
- хронический.
Хронический менингит чаще всего вторичный, то есть вызванный инфекцией, которая уже существовала в организме и переместилась в мозговые оболочки. Таков, например, менингит при туберкулезе или нейросифилисе.
По степени тяжести менингит может быть:
- легким;
- средней тяжести;
- тяжелым;
- крайне тяжелым.
Вызывать менингит могут бактерии (чаще всего — менингококки), вирусы (энтеровирус), простейшие (менингит при малярии, токсоплазмозе) и даже грибки. Впрочем, грибковые менингиты возникают только при сниженном иммунитете.
Заболевание чаще всего протекает остро и начинается с высокой температуры — 38,6–39,6°C. Появляется сильная головная боль, рвота, после которой не наступает облегчение, в отличие от банального пищевого отравления. Присоединяются так называемые менингеальные симптомы, самый очевидный из которых — ригидность затылочных мышц: пациент не может, наклонив голову вперед, дотянуться подбородком до груди. Кружится голова, появляется светобоязнь, сонливость. Возможны потеря сознания и судороги.
Менингококковый менингит сопровождается характерной кожной сыпью, при других формах менингита сыпи может не быть, если болезнь не сопровождается сепсисом.
В крови определяется повышенный уровень нейтрофилов или лейкоцитов в зависимости от характера воспаления, высокая СОЭ.
Бактериальный менингит довольно долго считался болезнью преимущественно детской — так, по данным на 1986 год средний возраст пациентов с бактериальным менингитом составлял 15 месяцев [1] . Активное внедрение вакцинации привело к тому, что в мировой практике гнойный менингит стал болезнью взрослых — уже в 1998 году средний возраст пациентов составил 25 лет. Но в России вакцинация от менингококковой и пневмококковой инфекции не входит в календарь прививок и ситуация остается прежней: чаще болеют дети. На долю гнойного менингита приходится 33% всех инфекционных заболеваний нервной системы у детей. 23% составляют серозные менингиты [2] .
Среди менингитов вирусной природы преобладают энтеровирусные, во всем мире преимущественно поражающие лиц до 18 лет [3] . В России энтеровирус — причина 74% всех вирусных менингитов у детей [4] .
У взрослых причины острых менингитов не отличаются от таковых у детей, разве что более заметной становится гемофильная палочка — до 10% [5] .
Среди хронических менингитов один из самых распространенных — туберкулезный , частота которого в странах с неблагоприятной обстановкой по этому заболеванию (к которым, к сожалению, относятся страны бывшего СССР) колеблется от 62 до 411 случаев на 10 тысяч человек.
Бактериальный менингит летален примерно в 10% случаев, смертность при вирусных менингитах, если процесс не переходит в энцефалит, не превышает 1% [6] .
Самое частое и относительно безобидное последствие после менингита — астенический синдром: беспричинное недомогание, слабость, сниженное настроение. Он может продолжаться от 3 до 12 месяцев [7] .
Но, по данным американских врачей, серьезные неврологические последствия перенесенного менингита остаются почти в 30% случаев [8] , это:
- интеллектуальные нарушения;
- парезы, параличи;
- слепота;
- глухота (нейросенсорная тугоухость);
- гидроцефалия;
- судорожный синдром;
- ишемический инсульт (у взрослых составляет до 25% всех осложнений).
Предсказать заранее, насколько тяжелыми окажутся осложнения после менингита и можно ли будет их устранить, невозможно.
Несмотря на то, что основа диагноза — это тщательный опрос и детальный осмотр пациента, перечень необходимых исследований при подозрении на менингит довольно длинный. В него входят:
Возможно и добавление других исследований — так, при тяжелом состоянии и признаках поражения сердца — ЭКГ, при подозрении на пневмонию, что может быть при пневмококковом менингите, — рентгенография грудной клетки, возможно выявление возбудителей, не указанных выше.
При подозрении на менингит нужно незамедлительно вызывать скорую — необходима госпитализация. В какое именно отделение будет госпитализирован пациент, зависит от причины заболевания. При вирусных и бактериальных менингитах больного направляют на лечение в инфекционное отделение. Если менингит возник как осложнение гнойного отита или синусита — в ЛОР-отделение. При подозрении на туберкулезный менингит пациент отправляется в туберкулезный диспансер.
Высокую температуру сбивают нестероидными противовоспалительными средствами, такими как парацетамол, ибупрофен.
При признаках бактериальной инфекции используют антибиотики широкого спектра действия. Дозировки и продолжительность курса будут зависеть от выбранного средства и предполагаемого возбудителя. После получения результатов бактериологического исследования антибиотик могут заменить с учетом чувствительности к нему возбудителя.
Вирусные менингиты лечат противовирусными средствами, при клещевом энцефалите терапия дополняется противоклещевым иммуноглобулином.
Если появляются судороги, назначают противосудорожные препараты и средства для уменьшения внутричерепного давления.
В качестве противовоспалительной терапии применяют глюкокортикостероиды (дексаметазон). Снижая активность воспаления, они уменьшают вероятность неблагоприятного исхода и возникновения отдаленных последствий менингита.
При необходимости проводят искусственную вентиляцию легких.
Если менингит вторичный, обязательно лечение основного заболевания: хирургическое лечение при гнойных воспалениях ЛОР-органов, прием противотуберкулезных препаратов.
После перенесенного менингита пациент наблюдается у невролога не менее 2 лет. В первый год необходим осмотр раз в 3 месяца, далее раз в полгода.
Восстановление после менингита — это сложный, комплексный и многогранный процесс. Вот его составляющие:
Менингит — тяжелая болезнь, которая приводит к серьезным осложнениям. Восстановление после перенесенного менингита — долгий и кропотливый процесс, который требует от врачей знаний и опыта, а от пациентов и его близких — настойчивости, последовательности и терпения.
В мире существуют различные инфекции, поражающие организм человека и одной из наиболее серьезных, считается менингококковая. Она относится к виду грамотрицательных диплококков и вызывает опасные для жизни болезни, такие как менингит, сепсис и назофарингит. Первый тип патологии наиболее распространен и довольно опасен, ведь он поражает оболочки мозга (спинного и головного). Именно поэтому необходимо избежать воспалительного процесса в этих участках тела. Для этого нужно знать, как развивается менингит, и какую диету следует соблюдать во время лечения от этого недуга.
Симптомы заболевания

У менингита есть свой инкубационный период, то есть промежуток времени до появления первых симптомов, который обычно длится не более 7-10 дней. В большинстве случаев у больных видны первые признаки уже на 2 день. У детей, как и у взрослых болезнь первоначально протекает без особых проявлений. По мере того, как развивается патология ей сопутствует такая симптоматика:
- Развивается нарушение стула (запор и диарея);
- Появляются боли в голове и мышцах;
- Становится заметной мышечная слабость;
- Уменьшается аппетит, который у детей и вовсе исчезает;
- Наблюдаются постоянные скачки температуры;
- Возникает ощущение тошноты, перерастающие во рвоту;
- Развивается повышенная чувствительность кожи.
Для людей больных менингитом есть определенная позиция, которая позволяет снизить болевые ощущения. Человек запрокидывает голову назад и при этом прижимает к животу ноги, которые находятся в согнутом (в коленях) положении. У детей при этом часто пульсирует большой родничок, находящийся в области между лобной и теменной костью. При менингите часто развивается чересчур повышенный мышечный тонус и возникают судороги и тремор (дрожь).
Диагностика

Поставить возможный диагноз можно зная физиологические проявления болезни, и врач во время осмотра проверяет их наличие. Делает он это, основываясь на таких признаках:
- Если проблема касается новорожденного малыша, то врач приподнимает его за подмышечные впадины или надавливает на них. Здоровый ребенок сможет спокойно двигать нижними конечностями, но при менингите они будут прижаты к животу. В таком положении они останутся еще на какое-то время, а потом вернутся в нормальное состояние;
- Если пациента попросить согнуть голову, то нижние конечности автоматически начнут прижиматься к животу. При сгибании врачом шеи больного разгибаются большие пальцы на ногах;
- Если нога у пациента согнута в тазобедренном суставе, то из-за менингита он не в состоянии ее разогнуть в колене.
- При сгибании невропатологом одной ноги в области тазобедренного сустава, вторая будет автоматически так же сгибаться;
- Если больному надавить в лобковую область, то нижние конечности начнут сгибаться, а при надавливании на щеку начинают не произвольно сокращаться мышцы рук и плеч.
После выявления признаков того, что развивается патология в организме врач должен будет взять на анализ слизь из носоглотки, так как именно это область является базовым резервуаром. Помочь узнать есть ли инфекции в мозговых оболочках можно по спинномозговой жидкости. Ее анализ берется с помощью поясничного прокола (люмбальной пункции).
Способы инфицирования

Для менингита свойственен острый воспалительный процесс в оболочках мозга. Вызывают его различные бактерии, вирусы, инфекции и даже простейшие микроорганизмы. В Российской Федерации появилась эта болезнь после проникновения штамма менингококка из Китая еще в начала XX века. В странах Европы патологию впервые обнаружили еще 1805 года, а на африканском континенте 1840, но там заболевание встречается значительно чаще, чем в других государствах. Связано это с недостаточной обработкой еды и воды, а также несоблюдением гигиены с низким уровнем медицины.
Во внешней среде менингококк не развивается и быстро умирает, но в нем содержится особый токсин, который при уничтожении микроба способен нанести вред организму. Он играет немаловажную роль в развитии патологии, поэтому следует проходить курс лечение под надзором у врача, чтобы не допустить развития осложнений.
Основной способ передачи болезни является воздушно-капельным, например, из-за чихания. У детей, возрастных людей и новорожденных менингит развивается чаще, так как у них ослаблен иммунитет.
Передача патологии возможна и контактно при несоблюдении гигиены или при употреблении немытых овощей, фруктов и т. д. Начнет развиваться болезнь только после соприкосновения со слизистой, а до того момента бактерии будут оставаться на руках и продуктах.
Подхватить менингит можно и купаясь в водоемах или употребляя зараженную воду. В некоторых случаях менингит развивается после укуса насекомого, например, клеща.
Развитие болезни

Начинает развиваться менингит после попадания в черепную коробку инфекции, вследствие чего воспаляются оболочки головного мозга. Такое явление часто наблюдается, когда в организме есть патологии, которым свойственен воспалительный процесс отит или гайморит.
Часто первопричиной развития болезни становится перенесенная травма головы. В таком случае инфекция попадает в черепную полость с кровью, а затем микробы размножаются на мозговых оболочках. На скорость развития такого процесса будет влиять иммунная система человека, но иногда у больного есть врожденные дефекты. Они связаны с ослабленной естественной защитой организма перед инфекциями, из-за чего менингит у такой группы людей возникает значительно чаще.
Болезнь первоначально развивается в хореоидальных сплетениях, через которые она попадает желудочную систему головного мозга (резервуар со спинномозговой жидкостью). Такой процесс влияет на развитие воспаления и гидроцефалии (водянки головного мозга). Именно последние осложнение ухудшает кровообращение в черепной коробке.
По статистике большинство типов менингитов у детей и у взрослых сопровождают симптомы энцефалита (воспаления мозга). Это явление напрямую связывают с такими факторами:
- Близким расположением спинномозгового вещества к воспаленным оболочкам;
- Общей сосудистой системой в черепной коробке;
- Чувствительным клеткам, расположенным в коре головного мозга.
Диета при менингите

Менингит развивается довольно стремительно и остановить его можно правильно питаясь и соблюдая рекомендации врача. В день следует осуществлять прием пищи не меньше 5-6 раз небольшими порциями до 350-450 г. Особенно это касается моментов резкого понижения температуры тела.
Соблюдение строгой диеты позволит добиться таких целей:
- Убрать интоксикацию. Возникает она из-за наличия инфекции и ее продуктов распада;
- Нормализация обмена веществ. Особенно это касается водно-солевого и белкового обменного процесса.
- Насыщение витаминами. Независимо от заболевания организму всегда требуются полезные вещества и правильный рацион позволяют их компенсировать.
Продукты должны легко усваиваться организмом и подбираться в зависимости от тяжести течения патологии:
- Если у больного острая форма менингита, то подойдет 13 диета;
- Вовремя осложнение нужна диета №0;
- При отсутствии сознания потребуется зондовый вид питания;
- Когда болезнь отступает можно перейти на 2 или 15 диету;
- Если человек полностью поборол болезнь или организм сильно истощен, то следует придерживаться 11 диеты.
Понять, что же можно есть при менингите можно, ориентируясь на такой список продуктов:
- Нежирные сорта рыбы и мяса, приготовленные на пару или сваренные;
- Яйца, желательно всмятку или в виде омлета, приготовленного на пару;
- Кисломолочная продукция;
- Овощи и фрукты богатые негрубой клетчаткой (в потертом и свежем виде);
- Нежирные бульоны;
- Сваренные каши;
- Пшеничный хлеб (несвежий), сухари;
- Котлеты, приготовленные на пару.
Диета при менингите должна сочетаться с обильным питьем жидкости (2-2,5 л в день), чтобы выводить токсины из организма. Разрешается пить:
- Отвар;
- Молоко;
- Некрепкий чай;
- Минеральную воду;
- Кисель;
- Натуральные соки.
Запрещенные продукты при менингите

Питание при менингите имеет свои ограничения, особенно у детей. Следует уменьшить употребление таких продуктов:
- Жирных сортов мяса, например, свинины, так как они способствуют развитию ацидоза (нарушение кислотно-щелочного баланса);
- Копченой и жареной пищи;
- Консервации;
- Быстрых углеводов, например, кондитерских изделий, сладких напитков, меда и т.д. Они влияют на развитие брожения в кишечнике и аллергические реакции, а также на усиление воспалительного процесса;
- Соль. Употреблять ее можно, но в ограниченном количестве до 10 гр. в сутки при условии отсутствия нарушений стула (запора и диареи) или обильного выделения пота.
Полностью убрать из своего ежедневного меню нужно такие продукты:
- Изделия из сдобы и слоеного теста;
- Жирные виды рыбы и морепродуктов, а также блюда, приготовленные из них путем копчения и жарки;
- Рыбную консервацию;
- Ягоды и фрукты, у которых грубое зерно, по типу крыжовника и инжира;
- Бобовые культуры;
- Горчицу, хрен, перец;
- Перловку и гречку;
- Маринованные грибы;
- Соусы, особенно острые и жирные;
- Мороженое.
Диетологи советуют также убрать некоторые виды хлеба по типу только испеченного пшеничного и грубого ржаного. Лечение при соблюдении правильно подобранной диеты будет значительно эффективней и больной быстрее победит свой недуг.
Менингит является тяжелым патологическим процессом, который стремительно развивается и может оставить необратимые последствия. Его необходимо лечить в больничных условиях и совмещать курс терапии с соблюдением диеты, чтобы не дать болезни развиваться.
Читайте также:


