Эшерихиозный менингит у детей
- Что такое Эшерихиозный менингит
- Что провоцирует Эшерихиозный менингит
- Патогенез (что происходит?) во время Эшерихиозного менингита
- Симптомы Эшерихиозного менингита
- Диагностика Эшерихиозного менингита
- Лечение Эшерихиозного менингита
- К каким докторам следует обращаться если у Вас Эшерихиозный менингит
Что такое Эшерихиозный менингит
Возбудители заболевания - E. сoli, представляющие собой прямые палочковидные грамотрицательные бактерии размером 1,1–1,5 на 2,0–6,0 мкм, у большинства штаммов имеется капсула. Среди эшерихий есть подвижные и неподвижные штаммы, склонные к полиморфизму. Благодаря наличию ворсинок, содержащих фибрин и пили, эшерихии обладают способностью к адгезии и последующей колонизации. Растут на обычных питательных средах, являются факультативными анаэробами. Дифференцирование между патогенными и непатогенными штаммами эшерихий, имеющими сложную антигенную структуру, основано на различиях в структуре поверхностных антигенов: липополисахаридных (О), жгутиковых (Н) и капсульных (К). В настоящее время известно более 160 серотипов. Неоднородность эшерихий, разнообразие клинической симптоматики привели к делению патогенных эшерихий на 5 групп: энтеропатогенные (ЭПКП), энтеротоксигенные (ЭТКП), энтероинвазивные (ЭИКП), энтерогеморрагические (ЭГКП), энтероадгезивные (ЭАКП), из которых менингиты вызывают эшерихии первой группы - ЭПКП.
Механизм заражения эшерихиозом - фекально-оральный. Инфекция передается пищевым путем, а в закрытых коллективах большое значение может иметь контактный путь передачи. У новорожденных детей возможен эндогенный путь заражения с последующей гематогенной диссеминацией. Эшерихиозный менингит чаще вызывают серотипы патогенной кишечной палочки: 01, 06, 07, 016, 018, 083, К1. Предрасполагающими факторами являются: родовая черепно-мозговая травма, недоношенность, предшествующие инфекционные или соматические заболевания, пре- или интранатальная инфекция у матери. Основную группу риска по заболеванию эшерихиозным менингитом составляют новорожденные дети, чаще мальчики, с пониженной массой тела (ниже 2500 г). Однако не всегда удается установить путь инфицирования при развитии менингита. Чаще менингит развивается на фоне кишечной инфекции, но возможен и пупочный путь инфицирования с гематогенным распространением инфекции. В любом случае эшерихиозные менингиты являются осложнениями бактериемии и развиваются у 10–40 % новорожденных, больных эшерихиозом.
Инфекция попадает в организм через рот. ЭПКП почти без потерь достигают тонкой кишки, где на поверхности энтероцитов происходит их колонизация и размножение. Наиболее цитотоксичные из них способны транспортироваться фагосомноподобными вакуолями через эпителиальную клетку в подлежащую ткань и далее в кровь, приводя к транзиторной бактериемии и сепсису (В.И. Покровский, 1989). Этому процессу способствует, помимо цитотоксичности эшерихий, анатомо-физиологическое несовершенство желудочно-кишечного тракта, повышенная проницаемость клеточных и сосудистых мембран и ГЭБ. Образующиеся при гибели эшерихий эндотоксины, продукты их метаболизма, биологически активные вещества усугубляют этот процесс и делают возможным проникновение ЭПКП через ГЭБ с поражением мозговых оболочек и вещества мозга.
Течение эшерихиозного менингита тяжелое, с высокой летальностью: у новорожденных, родившихся от физиологических родов, она достигает 12 %, у относящихся к группе риска - до 35 %. У 20–50 % больных, выживших после эшерихиозного менингита, сохранялись стойкие неврологические расстройства.
Основные диагностические критерии эшерихиозного менингита
1. Эпиданамнез: менингит развивается на фоне эшерихиозной инфекции, преимущественно болеют новорожденные и дети первых месяцев жизни с неблагоприятным преморбидным фоном, наличием пре- или интранатальной инфекции у матери.
2. Начало менингита острое, с развитием выраженного инфекционно-токсического синдрома и последующим присоединением менингеального синдрома.
3. Течение менингита может сопровождаться ликворной гипотензией.
4. Характерно наличие других гнойных очагов инфекции - отита, пневмонии, энтерита, пиелонефрита и др.
Бактериологическое выделение различных серотипов энтеропатогенной кишечной палочки из цереброспинальной жидкости изолированно или в ассоциации с другими возбудителями подтверждает этиологический диагноз.
Лабораторная диагностика
Общий анализ крови. В периферической крови обнаруживают лейкоцитоз, нейтрофилез со сдвигом влево, повышенную СОЭ.
Исследование ликвора. В цереброспинальной жидкости выявляются умеренный плеоцитоз нейтрофильного характера, высокое содержание белка, снижение концентрации глюкозы.
Бактериологическое исследование. Отличительной особенностью выделения возбудителя является то, что бактериологический анализ основан на определении антигенных свойств, а не на изучении биохимических признаков. Бактериологическому исследованию подвергают кровь, ликвор, кал, пупочное отделяемое. Посев производят на селективно-дифференцирующие среды (Плоскирева, Левина, Эндо, агар Аселя - Либермана).
При бактериологическом исследовании цереброспинальной жидкости выделяют патогенную кишечную палочку, устойчивую к большинству антибиотиков. Кроме того, в цереброспинальной жидкости часто обнаруживаются ассоциации кишечной палочки с другими возбудителями: стафилококком, микоплазмой, различными серотипами вируса гриппа.
При подозрении на менингит необходима срочная госпитализация ребенка в специализированный стационар. При нарушениях сознания и дыхания транспортировку больного осуществляет реанимационная бригада. В стационаре проводят комплексное лечение, включающее охранительный режим, рациональное питание, этиотропную, патогенетическую и симптоматическую терапию. В остром периоде болезни необходимо соблюдение постельного режима. После проведения люмбальной пункции в течение 3 дней показан строгий постельный режим с укладкой на щите для профилактики постпункциональных осложнений.
Диета полноценная, высококалорийная, механически и химически щадящая. Детям первого года жизни проводят кормление сцеженным грудным молоком или адаптированными смесями с сохранением физиологического режима питания.
Выбор антибактериальных средств определяется этиологией менингита и проходимостью препарата через гемато-энцефалический барьер. Для стартовой антибактериальной терапии выбирают: левомицетина сукцинит в дозе 80 - 100 мг/кг/сутки внутримышечно или внутривенно с интервалом в 6 часов; бензилпенициллина натриевую соль в дозе 300 тыс. ЕД/кг/сутки внутримышечно или внутривенно с интервалом 4 ч. После бактериологического выделения, био- и серотипирования возбудителя проводят коррекцию антибактериальной терапии в соответствии с чувствительностью выделенного штамма. Препаратами резерва являются цефалоспорины III - IV поколений. Длительность антибактериальной терапии составляет не менее 10 - 14 дней. Показаниями к отмене антибиотиков являются: исчезновение симптомов интоксикации, стойкая нормализация температуры тела, восстановление формулы крови, санация ликвора (количество клеток не более 30 в 1 мкл, 70 % из них - лимфоциты).
С целью профилактики кандидоза при массивной и длительной антибактериальной терапии показано назначение нистатина, дифлюкана, амфитерицина Б (фунгизона).
Противовирусная терапия включает: препараты, нарушающие сборку нуклеиновых кислот вирусов; рекомбинантные интерфероны; индукторы эндогенного интерферона и иммуномодуляторы.
С иммуностимулирующей и заместительной целью применяют иммуноглобулины для внутривенного введения (эндобулин, сандоглобулин, пентаглобин) или специфические иммуноглобулины (против вируса клещевого энцефалита, противостафилококковый и др.).
Патогенетическая терапия направлена на борьбу с интоксикацией, на нормализацию внутричерепного давления и церебральной гемодинамики. При проведении дезинтоксикации необходимо обеспечить введение жидкости с учетом физиологической потребности и электролитного баланса. Введение жидкости осуществляется путем оральной регидратации (чай, 5 % раствор глюкозы, морс) или внутривенной инфузии. Для парентерального введения используют глюкозо-солевые (10 % глюкоза, 0,9 % NaCl, Рингера) и коллоидные (реополиглюкин, реомакродекс, гемодез) растворы в соотношении 3:1.
Одновременно назначают дегидратационную терапию (объем определяется степенью внутричерепного давления). В качестве стартового препарата в 1 - 2 сутки заболевания используют лазикс в дозе 1 - 2 мг/кг/сутки. Мочегонный эффект препарата начинается через 3 - 5 мин, достигает максимума через 30 мин и длится 1,5 - 3 часа.
Для улучшения кровоснабжения мозга и профилактики ишемии мозговой ткани используют сосудистые средства - трентал, кавинтон. Уменьшение энергодефицита нейронов и восстановление межнейрональных связей достигается применением препаратов ноотропного ряда (пирацетама, пантогама, перидитола) и вазоактивных нейрометаболитов (актовегина, инстенона). Длительность курса - до 6 мес. В тяжелых случаях ослабленным детям вводят лейковзвесь, свежезамороженную плазму; проводят сеансы УФО крови.
Основой комплексной интенсивной терапии отека-набухания головного мозга является адекватная респираторная поддержка (увлажненный кислород, эндотрахеальная интубация, ИВЛ), направленная на коррекцию кислотно-основного состояния и снижение выхода плазмы в периваскулярное пространство.
Широкое распространение получили осмодиуретики, действие которых основано на создании осмотического градиента между плазмой и мозговой тканью. С этой целью используют 15 % раствор манитола внутривенно (из расчета 0,5 - 1,0 г сухого вещества на 1 кг массы тела). Мочегонный эффект начинается через несколько минут и достигает максимума через 2 - 3 часа. Вследствие повреждения гематоэнцефалического барьера может возникнуть синдром "отдачи" - перемещение осмотически активного вещества из сосудистого русла в ткань мозга и усиление отёка. Для предупреждения данного состояния через 2 часа после начала введения манитола вводят лазикс.
Эшерихиозный менингит. Менингит, вызванный патогенными кишечными палочками, встречается редко, преимущественно у детей раннего возраста. Наиболее часто он развивается у новорожденных как осложнение сепсиса. Входными воротами инфекции могут быть пупочные сосуды, инфицированная плацента при заболевании матери пиелитом или пиелоциститом. Предрасполагающими факторами к поражению мозга могут быть родовая травма, недоношенность, предшествующие инфекционным и соматическим заболеваниям. На фоне повышения температуры, анорексии, рвоты, нарастающей интоксикации состояние новорожденного внезапно ухудшается, появляются приступы клонико-тонических судорог, мышечная гипо- и атония, сменяющаяся тоническим напряжением конечностей, взгляд становится безразличным, иногда с выражением испуга.
СМЖ с умеренным цитозом, нейтрофильного характера и высоким содержанием белка — от 6 до 30 г/л. Диагноз подтверждается выявлением возбудителя в СМЖ. Течение тяжелое. Наряду с гнойным менингитом могут появляться гнойные очаги в других органах (пиелонефрит, плеврит и др.). Рано нарастает дистрофия. Часто развиваются церебральная гипотензия и эксикоз.
Прогноз чрезвычайно серьезен. После выздоровления нередко имеют место тяжелые органические поражения ЦНС.
Сальмонеллезный менингит. Встречается редко, чаще у детей первых 6 мес жизни, особенно у новорожденных, но иногда болеют и взрослые. В. И. Покровский (1965) наблюдал из 5550 больных 5 случаев сальмонеллезного менингита (3 детей и 2 взрослых); J. Seragg, Р. Appelbaum (1979) за 12 лет — 7 случаев у детей в возрасте от 8 дней до 12 лет (3 умерли). Заболевание чаще регистрируется в роддомах, детских стационарах, в период внутрибольничных вспышек сальмонеллеза, где источником сальмонелл могут быть больные дети, матери, персонал. Предрасполагающим фактором у новорожденных является родовая травма.
Менингит может быть вызван любым серотипом сальмонелл. У старших детей менингит развивается остро на фоне типичной клиники гастроэнтерита, менингеальный синдром выявляется с первых дней болезни. У грудных детей, наоборот, болезнь развивается постепенно, диспепсические явления отсутствуют или выражены умеренно. Характерны токсикоз, септицемия или септикопиемия, увеличение печени и селезенки, сыпь, гиперлейкоцитоз в крови. Часто развивается церебральная гипотензия. СМЖ имеет разнообразный вид: прозрачная с относительно небольшим количеством клеток или гнойная, содержащая одни полинуклеары. Течение тяжелое, особенно у маленьких детей, часто с летальным исходом.
Менингит, вызванный синегнойной палочкой. Менингит этой этиологии раньше встречался редко. Увеличение числа случаев менингита, вызванного синегнойной палочкой (Pseudomonas aeruginosa) связывают с широким применением антибиотиков, приводящим к дисбактериозу, при котором исчезают менее устойчивые бактерии и выживают устойчивые виды, в том числе синегнойная палочка. В большинстве случаев синегнойный менингит — проявление сепсиса, возникающего как суперинфекция после различных оперативных вмешательств (особенно на черепе) или манипуляций (пункция, катетеризация). Встречается во всех возрастных группах. Клиническая картина характеризуется признаками тяжелого менингоэнцефалита с тенденцией к образованию пиоцефалии.
СМЖ мутная, иногда зеленовато-голубого оттенка. Цитоз (нейтрофильный) достигает 2—3* 109/л, содержание белка увеличено, сахара — снижено. Диагноз ставится на основании клинической картины и бактериологического исследования СМЖ.
Чаще наблюдается длительное волнообразное течение менингита, но описаны случаи острого течения с летальным исходом в течение нескольких дней. Прогноз тяжелый. Исход заболевания во многом определяется сроками начала лечения и правильным подбором антибиотика с учетом антибиотикограммы. Возбудитель устойчив к большинству антибиотиков.
Стрептококковый менингит — заболевание в последние годы редкое. Встречается во всех возрастных группах, чаще всего у новорожденных, как проявление сепсиса. Может возникать также у больных эндокардитами в результате септической эмболии сосудов мозговых оболочек.
Течение стрептококкового менингита, его клиническая картина аналогичны таковым при менингококковом менингите. Исключение составляют больные с септическим эндокардитом, у которых менингит начинается внезапно и сопровождается ранним появлением очаговых неврологических симптомов. Другой особенностью гнойного менингита при септическом эндокардите является частое поражение сосудистой стенки, приводящее к субарахноидальным кровоизлияниям.
Листериозный менингит вызывается Listeria monocytogenes. Резервуаром листерий в природе являются грызуны. Заражение происходит различными путями, возможно и внутриутробное. Заболевание встречается во всех возрастных группах, но чаще всего болеют новорожденные, у которых менингит может быть одним из проявлений септицемии. Болезнь развивается остро, менингеальный синдром обычно четко выражен, часто имеют место симптомы очагового поражения ЦНС — менингоэнцефалит. СМЖ может быть прозрачной или мутной, опалесцирующей. Лейкоцитарно-лимфоцитарный цитоз составляет от 0,2—0,3 до 2 — 3* 109/л. Содержание белка повышено. Диагноз ставится на основании выделения листерий из СМЖ, серологического исследования крови. Заболевание при правильной и своевременной терапии обычно заканчивается полным выздоровлением. Возможны летальные исходы.
Менингиты другой этиологии. Еще реже встречаются менингиты, вызванные протеем, клебсиеллами (палочка Фридлендера) и другими микробами; в большинстве случаев они являются проявлением дисбактериоза, развивающегося в результате нерационального использования антибиотиков, к которым эти возбудители устойчивы. Заболевают обычно дети первых месяцев жизни. Развитию болезни предшествует септицемия.
При менингите, вызванном клебсиеллами, первичным очагом инфекции могут быть пневмония, гнойный отит, трахеобронхит. Нередко этот менингит развивается после нейрохирургических вмешательств. Клинические симптомы могут быть нерезко выраженными. СМЖ мутная с повышенным содержанием белка и умеренным нейтрофильным цитозом. Течение тяжелое, часты остаточные явления.
Признаки менингита у детей появляются в среднем через 2-10 дней с момента инфицирования. В самом начале они напоминают обычную простуду, но позже к ним присоединяются симптомы, четко указывающие на менингит.

Заболевание очень опасное, требует безотлагательного лечения. Часто имеет неблагоприятный прогноз, заканчивается инвалидизацией или смертью.
Менингит
Болезнь характеризуется воспалением оболочки мозга различного генеза. Поражает в основном детей дошкольного возраста от 3 лет.
Наиболее подвержены заболеванию недоношенные малыши, дети, перенесшие в грудничковом возрасте гнойные воспалительные заболевания, получившие родовую травму, испытывавшие негативное влияние патологически протекающей беременности. Считается, что важным фактором развития патологии является генетическая предрасположенность.
Среди других факторов отмечают плохое питание, хроническое переутомление, нарушение процесса обмена веществ, снижение иммунитета.
- контактно-бытовым путем;
- при употреблении в пищу зараженных продуктов;
- при купании в бассейнах или открытых водоемах;
- трансмиссивным;
- через плаценту от матери к плоду.
Классификация
В зависимости от происхождения, возбудителя, области поражения, особенностей протекания выделяют разные виды менингита.
Анализируя генезис болезни, выделяют первичный и вторичный менингит. Первичный появляется как самостоятельное заболевание у здорового до инфицирования ребенка. Причиной может служить менингококковая бактерия или различные вирусы. Вторичный развивается как осложнение какого-либо заболевания, например, отита или гайморита.
При заболевании может происходить поражение разных областей головного мозга. Если воспаляются паутинные оболочки, говорят об арахноидите. Это самая редкая форма заболевания.
Поражение твердых оболочек происходит при пахименингите. Лептоменингит возникает при патологии паутинных и мягких оболочек.

В зависимости от особенностей течения и быстроты возникновения выделяют молниеносную, острую, подострую и хроническую форму. При молниеносном течении заболевание развивается так быстро, что даже вовремя начатое лечение не всегда успевает помочь.
Признаки менингитовой инфекции у ребенка появляются менее чем через сутки после обнаружения первых неспецифических симптомов. Инфекционно-токсический шок возникает в большинстве случаев. Такая динамика обычно свойственна бактериальным менингитам.
Острое течение также характеризуется быстрым развитием. Однако состояние больного ухудшается не настолько стремительно. Токсический шок развивается крайне редко. Симптомы острой интоксикации возникают практически всегда.
При подостром течении первые признаки заболевания появляются с некоторой задержкой. Симптомы выражены не так ярко, как при молниеносной и острой формах. Вялотекущее развитие является особенностью течения вторичных форм, вызванных сифилисом, приобретенным состоянием иммунодефицита, туберкулезом.
Хроническая форма характеризуется длительным (более месяца) сохранением признаков патологии. Возможно появление судорог, психических нарушений, повышается внутричерепное давление. Иногда выделяют отдельно хроническую рецидивирующую форму, при которой симптомы могут на время исчезать, а потом возникнуть вновь.
Обнаружение в составе спинномозговой жидкости лимфоцитов позволяет говорить о серозной форме. Обычно ее вызывают вирусы. Своевременное лечение приводит к выздоровлению за неделю или 10 дней. Осложнения появляются не часто.
Более сложной формой является гнойный менингит. При пункции спинного мозга в ликворе обнаруживают нейтрофилы.
Болезнь вызывают бактерии, например, менингококки, стрептококки, синегнойная палочка. Она носит тяжелый характер и вызывает опасные последствия.
Патология может иметь неинфекционную и инфекционную природу. В основе первого вида лежат опухоли, реакция на введение лекарств в ликвор. Инфекционное заболевание вызывают вирусы, бактерии.
Менингит вызывают различные бактерии, вирусы, паразиты, грибки. Чаще всего обнаруживают вирусную и бактериальную форму, причем последняя считается самой опасной.
Каждая из этих форм также подразделяется на отдельные виды в зависимости от конкретного возбудителя. Стрептококки вызывают пневмококковый менингит, диплококк – менингококковый, стафилококк – стафилококковый, эшерихиозы – эшерихиозный.
Симптомы
Любая из форм менингита характеризуется общими и специфическими симптомами и особенностями динамики. Заболевание всегда развивается внезапно. У внешне здорового ребенка резко ухудшается самочувствие, появляются первые признаки, характерные и для некоторых форм ОРВИ: слабость, высокая температура, рвота. В этот момент часто возникает больше всего вопросов, как распознать симптомы менингита у детей, дифференцировать его с обычной простудой.

Инкубационный период длится до 10 дней, срок зависит от иммунитета ребенка. За это время возбудитель успевает попасть в оболочки мозга и привести к их воспалению. По завершении инкубационного периода появляются:
Наиболее опасной считается гнойный вид менингита. В начале болезни проявляется общий менингиальный синдром. При менингококковом менингите практически сразу образуется сыпь фиолетового или красного цвета. Первичным очагом поражения являются стопы, в дальнейшем она распространяется по всему телу. Если нажать на пятно, оно не исчезает.
При появлении сыпи важно сразу вызвать скорую помощь и госпитализировать ребенка. За несколько часов менингококковый менингит может привести к смерти.
Среди других симптомов выделяют появление косоглазия, паралич лица. В некоторых случаях появляется гидроцефалия, аритмия. Нередко возникает спутанность сознания, переходящая в кому. У грудничков заметно напряжение и набухание большого родничка, температура может то подниматься, то опускаться. Отмечается срыгивание фонтаном, сильный крик.
Через короткое время после появления первых симптомов обнаруживаются признаки менингитного энцефалита.

Обычно вирусный менингит характеризуется острым течением. Симптомы проявляются пошагово. Первым признаком является высокая температура, которую невозможно снять жаропонижающими средствами. К ней присоединяется рвота и спутанность сознания.
На следующий день появляются сильнейшие боли в голове, ригидность мышц, сонливость, насморк. Ребенок отказывается кушать, прикосновение вызывает боль и раздражение. Возможно появление сыпи, но она практически всегда носит аллергический характер. Ориентировочно через неделю эти признаки стихают, но через 2-3 дня возникают снова. Болезнь длится 14-17 дней. Судорожные явления и кома не возникают.
Диагностика
Диагностические мероприятия в основном проводятся в стационаре. Основным способом диагностики является пункция спинного мозга для исследования состава спинномозговой жидкости. Этот анализ позволяет подтвердить диагноз, уточнить причину, возбудителя, распознать вид заболевания – серозный или гнойный, бактериальный или вирусный. В норме спинномозговая жидкость прозрачная. Белый цвет свидетельствует о гнойном процессе.
Перед проведением пункции часто назначают МРТ или КТ. Цель исследования – исключить новообразования и подтвердить безопасность взятия пробы ликвора.
В некоторых случаях для того, чтобы определить возбудителя, требуется проведение нескольких микробиологических исследований: посев на питательную среду, окраска по Грамму. В частности, их проводят для того, чтобы отличить менингококковый менингит от пневмококкового. Такие исследования могут занимать долгое время, зато позволяют точно распознавать причину и назначить точное лечение.
Дополнительно выполняется общий анализ крови, мочи, бактериоскопия, бактериологическое исследование. ОАК показывает рост СОЭ и увеличение лейкоцитов. В моче находят кровь и белки.
Определяющим в плане диагностики является уточнение характера ригидности мышц. Наиболее показателен симптом Брудзинского. Он включает 4 проявления. Голову ребенка, лежащего на спине, притягивают к груди. Если перестать ее держать, она повисает в воздухе. Параллельно происходит неконтролируемое сгибание ног в тазобедренных суставах и коленях.
Другой признак – при нажатии под скулой больного у него сгибается рука в локте со стороны нажатия. Иногда приподнимается запястье. Постукивание по скуле и нажатие на лобок вызывают непроизвольное сжатие коленей. При сгибании в колене одной ноги то же движение автоматически повторяет вторая.
С ригидностью затылочных мышц связан и симптом Кернинга. У лежащего на спине больного тело остается в выгнутом положении, затылок лежит на поверхности, шея, плечи и частично грудь висят в воздухе. При повороте на бок поза не изменяется.
У грудничков характерной особенностью является симптом Лессажа. Врач берет малыша за подмышки, поддерживает затылок указательными пальцами обеих рук, поднимает. Ребенок сразу принимает определенную позу. Он автоматически подтягивает согнутые в коленях ножки к животику и остается в такой позе надолго. Ножки не разгибаются и не расслабляются.
У детей постарше проводят дополнительные тесты. Так проверяют рефлекс Флатау. В тот момент, когда врач сгибает шею пациента, у последнего расширяются зрачки. Признаком менингита является синдром Мондонези – больной закрывает глаза и чувствует боль, когда врач на них слегка надавливает.
Лечение
Госпитализация показана при любом подозрении на менингит. Заболевание крайне опасное, развивается очень быстро, поэтому никаких задержек с определением терапии быть не должно. Даже относительно легкую вирусную форму недопустимо лечить в домашних условиях.
Распознанное заболевание бактериальной формы лечат антибиотиками, преимущественно пенициллинового ряда. По получении результатов пункции спинномозговой жидкости терапия корректируется, назначается антибактериальное средство, максимально эффективное против выявленного возбудителя.
Антибиотики не оказывают воздействия на вирусы, поэтому при вирусном менингите дают диуретики для предупреждения отека мозга и понижения давления, противосудорожные, антигистаминные лекарства. Показано симптоматическое лечение, направленное на обезболивание и снижение температуры.
Профилактика
Для исключения опасности возникновения менингита проводят вакцинацию. В настоящее время существуют гемофильные, менингококковые, пневмококковые вакцины. Делают прививки против кори и ветрянки.
Профилактика также включает соблюдение гигиены, здоровое питание, физическую активность.
Менингит у детей характеризуется быстрой динамикой развития. Терапия зависит от вида, особенностей развития и возбудителя. Любое промедление с назначением лекарственных средств может привести к опасным осложнениям или даже летальному исходу.
Заболевание головного и спинного мозга, характеризующиеся воспалением его оболочек, отеком и набуханием, протекает очень тяжело - это менингит. Одно известие об этой болезни может вселить испуг даже в самого смелого человека. Из этой статьи вы узнаете о том, какие бывают основные виды заболевания, их симптомы, причины и способы диагностики.
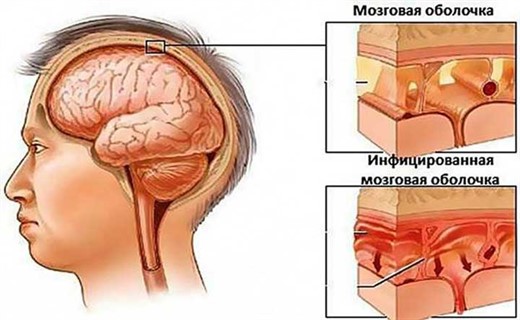
Бруцеллезный менингит
Симптомы этого вида менингита: острый вид заболевания проявляется головными болями, повторной рвотой, повышением температуры тела, ознобом, проливным потом, выраженной слабостью и отчетливыми оболочечными симптомами. Температура тела имеет ремиттирующий или волнообразный характер и по окончании острого периода может длительно сохраняться на субфебрильных цифрах.
При хронической форме этот вид менингита характеризуется вялым течением и слабо выраженными оболочечными симптомами.
Диагностика: для нее имеют значение общие симптомы бруцеллеза, в том числе увеличение печени и селезенки, артралгии, бурситы, миозиты, тендовагиниты, увеличение лимфатических узлов, а также частые признаки поражения периферической нервной системы (полиневриты). При лабораторной диагностике используют серологические реакции (Райта и Хеддлсона, РСК и РПГА), а также методы, позволяющие выделить возбудитель из ликвора.
Давление цереброспинальной жидкости повышено, жидкость содержит лимфоциты 150-200 клеток в 1 мкл и 0,6- 1,0 г/л белка.
Иерсиниозный менингит
Одним из проявлений генерализованной иерсиниозной инфекции является иерсиниозный менингит. В 70% случаев возбудитель - Y. pseudotuberculosis, 30% - Y. enterocolitica. Им болеют дети дошкольного, чаще школьного возраста. Для заболевания характерны два эпидемических подъема: весной и осенью.
Симптомы: начинается остро с повышения температуры тела до 38-39° С, резко выраженных симптомов интоксикации: общей слабости, бледности кожи, периорбитального цианоза. Ребенок вялый, отказывается от еды и питья; жалуется на сильную головную боль, иногда - на боли в животе и суставах; появляется повторная рвота, не связанная с приемом пищи. Со 2-3-го дня выявляются менингеальные симптомы, характерна их диссоциация (чаще выражены ригидность затылочных мышц и симптом Кернига, реже - симптомы Брудзинского). В тяжелых случаях поражение мозговых оболочек сопровождается энцефалической реакцией в виде нарушения сознания (возбуждение, оглушенность, сопор) и/или кратковременных судорожных приступов клонико-тонического характера. При осмотре выявляют фаринготонзиллит, полиаденопатию, гепатомегалию; возможна полиморфная сыпь.
Симптомы интоксикации и повышенная температура тела сохраняются в течение 4 - 6 дней. При адекватной терапии быстро прекращаются рвота и головная боль, менингеальные симптомы становятся отрицательными с 5 - 7-го дня. Состав цереброспинальной жидкости нормализуется к 7 - 10-му дню.
Опорно-диагностические признаки этого вида менингита:
- характерный эпиданамнез;
- высокая температура тела;
- резко выраженные симптомы интоксикации;
- сильная головная боль;
- повторная рвота;
- менингеальные симптомы;
- полиморфизм клинических проявлений (полиаденопатия, гепатомегалия, сыпь, артралгии, абдоминальный синдром).
Лабораторная диагностика: при люмбальной пункции цереброспинальная жидкость прозрачная, вытекает струей или частыми каплями, характерен смешанный плеоцитоз до 300-500 клеток в 1 мкл, содержание белка не изменено или повышено до 0,6 г/л.
В анализе крови - лейкоцитоз с нейтрофильным сдвигом, повышенная СОЭ.
С целью идентификации возбудителя проводят бактериологическое исследование (посев кала на твердые питательные среды) и экспресс-диагностику (обнаружение антигена возбудителя в кале, моче, слюне, ликворе методом ИФА). Серологическая диагностика иерсиниозного менингита проводится с помощью РА и РИГА позволяет выявить нарастание титра специфических антител в крови и ликворе в динамике заболевания.
Прогноз лечения благоприятный. В редких случаях возможны остаточные явления в виде гипертензионно-гидроцефального, астеновегетативного (нарушение сна, снижение внимания, памяти, успеваемости, эмоциональная лабильность) синдромов.
Лептоспирозный менингит
Менингеальный синдром при лептоспирозе отмечается у 10 - 15% больных. Выраженность поражения ЦНС достигает максимума на 2 - 5-й день болезни, однако менингеальный синдром может проявляться и в более поздние сроки.
Симптомы менингита: Состояние больных тяжелое, характерны резкая головная боль и рвота. Симптомы Кернига, Брудзинского, ригидность затылочных мышц выражены умеренно, отмечаются боли в глазных яблоках, светобоязнь, возбуждение.
Диагностика: для нее имеет значение эпидемиологический анамнез, клинические синдромы, лабораторные данные (микроскопические, биологические и серологические методы исследования).
Цереброспинальная жидкость чаще прозрачная или опалесцирующая. При исследовании ликвора выявляют смешанный лимфоцитарно-нейтрофильный плеоцитоз в пределах 100-2000 клеток в 1 мкл. Количество белка умеренно повышено.
Листериозный менингит
Причины вида менингита: поражение нервной системы наблюдается у 5-10% больных листериозом и проявляется менингитом или менингоэнцефалитом. При этом, наряду с интоксикацией, лихорадкой, увеличением лимфатических узлов, гепатолиенальным синдромом, выражены ригидность затылочных мышц, симптомы Кернига и Брудзинского, гиперрефлексия, гиперестезия.
Симптомы менингита: в ряде случаев преобладает симптоматика очаговых поражений черепных нервов (птоз, анизокория, страбизм), патологические рефлексы, параличи, психические расстройства.
Диагностика: с целью этиологической диагностики проводят исследование крови и ликвора методом люминесцентной микроскопии, посевы на питательные среды, а также используют серологические реакции. При спинномозговой пункции ликвор может быть прозрачный или мутный, вытекает под повышенным давлением, отмечаются увеличение белка, плеоцитоз смешанного (нейтрофильно-лимфоцитарного) характера.
Менингит, вызванный синегнойной палочкой
Причины: в большинстве случаев данный вид менингита у малыша является проявлением сепсиса, возникшего как суперинфекция после оперативных вмешательств или длительной антибактериальной терапии. Встречается во всех возрастных группах.
Заболевание часто протекает в виде тяжелого менинго-энцефалита с тенденцией к образованию пиоцефалии. Характерно длительное волнообразное течение с высокой летальностью.
Паротитный менингит
Возбудитель этого вида: в структуре поражений нервной системы, обусловленных вирусом эпидемического паротита, преобладают серозные формы болезни (80-90%).
Паротитным менингитом чаще болеют ребята дошкольного и школьного возраста. Сезонность - зимне-весенняя.
Симптомы вида менингита: у большинства больных рассматриваемый вид болезни возникает на 3-6-й день от начала эпидемического паротита и сочетается с другими проявлениями болезни: увеличением слюнных желез, панкреатитом, орхитом; в отдельных случаях может быть изолированное поражение мозговых оболочек. Отмечается:
- повторный подъем температуры тела до 38° С и выше;
- сильная головная боль, преимущественно в лобно-височных отделах;
- многократная рвота;
- интоксикация выражена незначительно.
В тяжелых случаях развиваются генерализованные судороги с потерей сознания. Острый период продолжается 5-7 дней. Температура тела снижается литически к 3 - 5-му дню, головная боль и рвота прекращаются ко 2 - 3-му дню, менингеальные симптомы исчезают к 5 - 7-му дню болезни. Однако нормализация состава цереброспинальной жидкости происходит поздно - не ранее 21-го дня болезни (за счет малых и средних лимфоцитов, обладающих повышенной стойкостью к цитолизу). В большинстве случаев прогноз, которым заканчивается паротитный вид менингита - благоприятный. Нередко отмечаются остаточные явления: церебростенический синдром (длительность до 1-2 лет), гипертензионный синдром (с различной степенью компенсации).
Диагностика паротитного менингита
- характерный эпиданамнез;
- острое начало;
- повышение температуры тела до 38° С и выше;
- сильная головная боль;
- повторная рвота;
- менингеальные симптомы;
- частое сочетание с поражением других органов (паротит, панкреатит, орхит).
Лабораторная диагностика паротитного менингита
При исследовании цереброспинальная жидкость прозрачная, вытекает под повышенным давлением; выявляется лимфоцитарный плеоцитоз, иногда значительный до 500-1000 кл в 1 мкл; содержание белка у большинства больных нормальное или умеренно повышенное (0,3 - 0,6 г/л), содержание сахара и хлоридов не изменено.
В клиническом анализе крови - лейкопения, умеренный лимфоцитоз, нормальная или незначительно повышенная СОЭ.
Специфическая диагностика основана на выявлении противопаротитных антител в крови и ликворе. Диагностическим является нарастание титра специфических антител в 4 раза и более в динамике заболевания. Диагностический титр при однократном исследовании крови и ликвора составляет 1:80.
Сальмонеллезный менингит
Причины менингита: это вид может быть вызван любым серотипом сальмонелл, особенно внутрибольничными штаммами. Характерен контактно-бытовой путь передачи возбудителя. Встречается редко, преимущественно у грудничков первых 6 мес. жизни и новорожденных. Чаще возникает в холодные месяцы года.
Симптомы сальмонеллезного вида менингита: развитие этого вида начинается постепенно, на фоне высокой лихорадки со значительными колебаниями в течение суток, резко выраженных симптомов интоксикации, частого жидкого стула, гепатоспленомегалии, тромбогеморрагического синдрома, формируются гнойные метастатические очаги, в том числе и в мягких мозговых оболочках. Часто возникает синдром ликворной гипотензии. У старших ребят этот вид менингита развивается остро, вместе с типичными проявлениями гастроэнтерита: гипертермией, выраженной интоксикацией, многократной рвотой и частым жидким стулом. С первых дней болезни выявляется умеренный синдром, особенно - ригидность затылочных мышц.
Течение затяжное, рецидивирующее, с развитием резидуальных явлений. У малышей раннего возраста - часто с летальным исходом.
Сифилитический менингит
Этот вид чаще возникает во вторичном периоде сифилиса, реже - третичном. Для вторичного периода сифилиса характерно развитие ранних сифилитических менингитов. Заболевание начинается постепенно. Появляются резкие головные боли, головокружение, слабость, бессонница. Очаговая симптоматика скудная; непостоянны и очень слабо выражены оболочечные симптомы.
Течение сифилитического менингита
В третичном периоде клиника более разнообразна - могут наблюдаться менингомиелиты, цереброспинальный сифилис, солитарные гуммы головного или спинного мозга, базиллярный гуммозный менингит.
Заболевание развивается при нормальной или субфебрильной температуре тела, характеризуется сильными головными болями, нарастающими в ночное время. и поражением III, IV, VI пар черепных нервов. Патогномоничен для нейросифилиса симптом Аргайла-Робертсона: отсутствие реакции зрачков на свет при сохранении реакции на аккомодацию и конвергенцию. Менингеальные симптомы слабо выражены или отсутствуют.
Диагностика менингита: решающее значение в диагностике имеет исследование ликвора. Во вторичном периоде он прозрачен, бесцветен, давление повышено умеренно. При микроскопии - лимфоцитарный плеоцитоз; количество белка нормальное или несколько повышено. В третичном периоде в ликворе - лимфоцитарный плеоцитоз до 150- 1500 клеток в 1 мкл, увеличение содержания белка до 1-2 г/л.
Диагноз этого вида менингита подтверждается обнаружением бледной трепонемы в реакциях иммобилизации и иммунофлюоресценции; положительными серологическими реакциями Вассермана и Закса-Витебского.
Стафилококковый менингит
Причины: возбудителем является золотистый стафилококк. Данный вид отмечается во всех возрастных группах, но чаще - у новорожденных и малышей первых 3-х мес. жизни. Группы риска - дети, получающие химиопрепараты и цитостатики, длительную антибактериальную терапию.
Симптомы вида менингита: клиническая картина развивается на фоне тяжелого септического состояния больного. Характерны острое начало, гектический характер температурной кривой, слабо выраженный менингеальный синдром, прогрессирующее нарушение сознания вплоть до глубокой комы. Часто наблюдаются очаговые симптомы. У новорожденных отмечается быстрое ухудшение состояния, общая гиперестезия, тремор рук, частые срыгивания, отказ от еды. Особенностью заболевания являются склонность к абсцедированию (к 7 - 10-му дню от начала болезни в головном мозге имеются четко отграниченные множественные гнойные полости, сообщающиеся между собой) и частое образование блока ликворных путей с развитием гидроцефалии.
Течение нередко затяжное, рецидивирующее, что обусловлено появлением полирезистентных штаммов стафилококка и сочетанием с грибковым поражением ЦНС за счет экзальтации (лавинообразное размножение и усиление патогенности одного возбудителя в присутствии другого). Летальность достигает 60%.
Туберкулезный менингит
При данном виде болезни начало постепенное на фоне имеющихся очагов с медленным прогрессированием.
Симптомы: у больных выявляют: нарастающую головную боль, вялость, сонливость, анорексию, рвоту, постепенное повышение температуры тела, брадикардию, стойкий красный дермографизм, парез глазодвигательных нервов, своеобразные изменения психики. Менингеальные симптомы при туберкулезной форме определяются к концу 1-й нед., а судороги и нарушения сознания - после 10-го дня болезни. Довольно часто отмечают изменения на глазном дне в виде специфического хориоретинита, неврита, атрофии и застоя сосков зрительных нервов.
Лабораторная диагностика менингита: изменения в цереброспинальной жидкости характеризуются легкой опалесценцией ликвора, возможен его желтый цвет. Содержание белка повышается до значительных цифр (20 г/л и выше), особенно при развитии лепто- и пахименингита. Глобулиновые реакции при туберкулезном менингите резко положительны. Цитоз редко превышает 200-300 клеток в 1 мкл. Содержание сахара и хлоридов снижено. При стоянии цереброспинальной жидкости через 12 - 24 часов выпадает нежная пленка, состоящая из фибрина, в которой можно обнаружить микобактерии. Большое значение для диагностики этого вида имеют данные рентгенологического обследования легких и результаты постановки туберкулиновых проб.
Эшерихиозный менингит
Рассматриваемый вид заболевания вызывается энтеропатогенными эшерихиями. Встречается редко, чаще у новорожденных и малышей раннего возраста.
Симптомы менингита: клиническая картина характеризуется внезапным ухудшением состояния, повышением температуры тела, на фоне постепенно нарастающей интоксикации, анорексии, рвоты, частого, жидкого стула. Отмечаются приступы тонико-клонических судорог, мышечная гипо- и атония, сменяющаяся тоническим напряжением конечностей. Наряду с заболеванием, могут появляться гнойные очаги в других органах (почки, легкие и др.) Часто развивается синдром ликворной гипотензии (коллапс мозга).
Прогноз лечения чрезвычайно серьезен. Нередко в исходе болезни формируются тяжелые органические поражения ЦНС.
Теперь вы знаете о том, какие бывают виды менингита у детей. Здоровья вашему ребенку!
Читайте также:


