Этиологическая структура серозных менингитов
Серозный менингит – форма инфекционного поражения мозговых оболочек, при которой в цереброспинальной жидкости обнаруживается серозный экссудат. Чаще (до 45% случаев) патология коррелирует с энтеровирусной инфекцией (обусловлена проникновением энтеровирусов). У 30% пациентов детского возраста заболевание сопровождается формированием устойчивого неврологического дефицита, возможен летальный исход.
Характеристика
Серозный менингит – это такая нейроинфекция, доля которой составляет 25-30% в общей массе инфекционных поражений ЦНС, что указывает на широкую распространенность. Частота случаев среди пациентов детского возраста составляет 65-75%. В общей структуре детской заболеваемости на детей, достигших 5-летнего возраста и старше, приходится около 75% случаев. Около 10% пациентов – дети, не достигшие 3-летнего возраста.
СМ чаще возникает в результате инфицирования вирусом. Основной путь распространения инфекции – гематогенный. Некоторые формы патологии развиваются как следствие реактивации (восстановление активности) латентной вирусной инфекции.
Асептический менингит – форма заболевания, которая возникает без участия бактериальных агентов с сохранением типичных общемозговых и менингеальных симптомов.
Спровоцировать асептический менингит могут вирусы, грибки, неинфекционные факторы (прием лекарственных средств, аутоиммунные процессы). Серозный менингит – это такая форма инфекционного поражения, которая протекает более легко, чем гнойная форма, что ассоциируется с благоприятным исходом.
Распространенные осложнения после менингита серозной формы включают синдромы – гипертензионный (повышение показателей внутричерепного давления), астено-невротический (повышенная слабость, утомляемость, истощение нервной системы), невротический (неврозоподобные состояния), эпилепсия.
Неврологический дефицит развивается как следствие нарушения церебрального гемостаза, воспалительных процессов, затрагивающих мозговые оболочки и вещество мозга. В патогенезе нередко участвует нарушение взаимосвязей между нейронами.
Причины возникновения
Менингит вирусной этиологии относится к серозным формам. Биологические свойства инфекционных агентов и особенности иммунного реагирования на проникновение возбудителя влияют на характер воспалительного процесса, затрагивающего мягкую оболочку. Нейраминидаза (гликопротеидный комплекс, расположенный в мембране вируса, определяющий его ферментативную активность) инфекционного агента расщепляет сахаридные компоненты белковых фракций интерферонов.
В результате интерфероны теряют функциональные свойства, не присоединяются к интерфероновым рецепторам. Некоторые исследователи не исключают участие в патогенезе аутоиммунных механизмов, провоцирующих повреждение вещества головного мозга. Речь идет о механизмах, которые вызывают периваскулярную (на участках вблизи воспаленных кровеносных сосудов) демиелинизацию. Ведущий фактор патогенеза при серозном менингите у детей и взрослых – гипертензионно-гидроцефальный синдром.
На фоне гидроцефального синдрома происходит повышение показателей внутричерепного давления, что приводит к переизбытку цереброспинальной жидкости, что в свою очередь связано с увеличением ее продукции и нарушением абсорбции (всасывания).
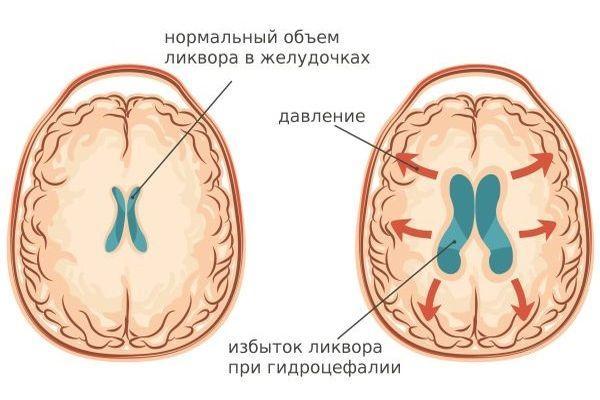
Пролиферация (прорастание) глиальных клеток при воспалительном процессе, обусловленном СМ, происходит медленно. Даже медленно текущие пролиферативные процессы приводят к формированию спаек в оболочках и в зоне желудочковой системы, в частности, в желудочковых сплетениях. Спайки препятствуют нормальной циркуляции цереброспинальной жидкости и нарушают церебральный кровоток. Гиперпродукция ликвора на фоне блокировки путей его движения провоцирует развитие гидроцефального синдрома.
Степень выраженности общемозговых симптомов и менингеальных знаков коррелирует с интенсивностью иммунного ответа, генетическими факторами, характером течения заболевания, активностью возбудителя. Возбудители серозного менингита – чаще вирусы, в том числе боррелии (Borrelia burgdorferi), энтеровирусы, герпесвирусы, эрлихии (Ehrlichia chaffeensis), клещевого энцефалита, паротита. На уровень заболеваемости СМ влияют факторы:
- Наличие сформировавшегося специфического иммунитета.
- Преморбидный фон (предшествующие и способствующие развитию заболевания состояния, к примеру, нервное, физическое истощение, переохлаждение организма).
- Генетическая предрасположенность.
- Индекс контагиозности (способность передаваться и заражать) инфекционного агента.
Тяжесть течения патологии коррелирует с этиологией инфекции. Серозный менингит энтеровирусной этиологии преобладает (до 68% случаев) в общей структуре этиологических факторов. Энтеровирусные СМ в 81% случаев протекают в форме средней тяжести, в 19% случаев – в тяжелой форме. СМ паротитной и герпесвирусной этиологии в 98% случаев отличаются тяжелым течением. Боррелиозные и спровоцированные вирусом клещевого энцефалита СМ в 98% случаев протекают в форме умеренной тяжести.
Источником серозного менингита энтеровирусной этиологии является больной человек или носитель возбудителя. Пути передачи серозного менингита: контактно-бытовой, трансплацентарный (через плаценту от матери плоду), воздушно-капельный, с пищей и водой, инкубационный период после проникновения инфекционного агента составляет 2-35 дней. Для энтеровирусов типичен высокий уровень контагиозности (до 90%). При заражении одного члена семьи высока вероятность последующего заражения всех родственников.
Входными воротами для энтеровирусной инфекции является слизистая оболочка в зоне носоглотки и тонкого кишечника, где происходит первоначальная репродукция возбудителя. Позже вирус проникает в кровоток и распространяется по организму. Для менингитов энтеровирусной этиологии характерна распространенность в весенне-летний и летне-осенний периоды.
Нарушение церебрального кровотока связано с расстройством деятельности вегетативной системы, которое обусловлено воздействием вирусного агента. В патогенезе участвует ускорение продукции цитокинов, которые выполняют регулятивную роль, обеспечивая взаимодействие между органами и системами.
Провоспалительные монокины (цитокины, секретируемые макрофагами) усиливают чувствительность астроцитов к антигену. На фоне этой реакции развивается локальный воспалительный процесс и эндотелиальная дисфункция. Особая роль в патогенезе отводится образованию арахидоновой кислоты, что коррелирует с активацией продукции воспалительных медиаторов (лейкотриенов, простагландинов).
Клинические проявления
Начальные признаки серозного менингита вирусной этиологии нередко напоминают проявления респираторно-вирусной инфекции (заложенность носа, першение в горле, слезотечение, диспептические расстройства, миалгия – болезненность в мышцах). Затем симптоматика приобретает характер проявлений бактериального менингита, но чаще отличается меньшей степенью выраженности.
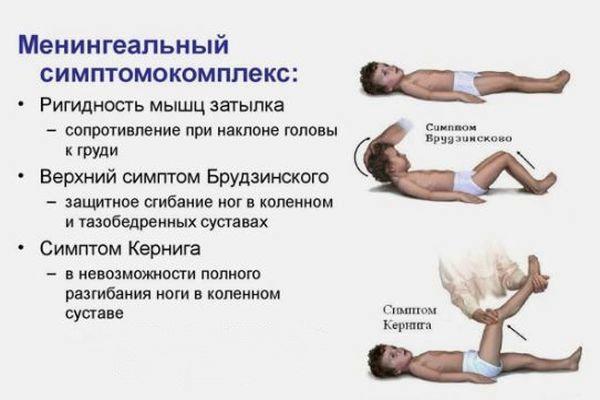
Для серозного и гнойного менингита в одинаковой степени характерны инфекционные (лихорадка, интоксикация, сонливость) и общемозговые (боль в зоне головы, тошнота, приступы рвоты, повышенная чувствительность к световым и звуковым раздражителям, изменение сознания) симптомы, а также менингеальные знаки (ригидность мышц задней поверхности шеи, положительные пробы Кернига, Брудзинского).
Общемозговые симптомы при серозной форме менингита нарастают постепенно, достигая максимума на 5-10 сутки (подострое начало). Для сравнения при гнойных формах общемозговая симптоматика прогрессирует стремительно. Период достижения максимальной степени выраженности нередко составляет 1-3 дня. Серозно-вирусный менингит энтеровирусной этиологии проявляется симптомами:
- Повторная рвота (в среднем не меньше 4 раз в течение суток) – у более 88% пациентов.
- Боль в зоне головы интенсивная, мучительная, резистентная к действию обезболивающих препаратов – у более 94% пациентов.
- Менингеальные знаки – у 61% пациентов.
Для серозного менингита энтеровирусной этиологии характерно сохранение менингеальных знаков на протяжении 8-10 суток. При инфекционном поражении боррелиозной и смешанной этиологии менингеальный синдром наблюдается на протяжении 11-13 дней. При неуточненной этиологии менингеальные знаки наблюдаются в клинической картине на протяжении 5-7 суток.
При серозном менингите у детей и взрослых в 12% случаев на протяжении 10-14 дней сохраняется такой симптом, как боль в зоне головы умеренного, непостоянного характера. Другие признаки: головокружение, гиперестезия (повышенная кожная чувствительность), повышенная чувствительность к световым раздражителям. В некоторых тяжелых случаях клиническая картина дополняется пирамидной недостаточностью и признаками повреждения черепных нервов.
Острый серозный менингит энтеровирусной этиологии у взрослых и детей дебютирует повышением показателей температуры тела – до 38-40°С, появлением интенсивной боли в зоне головы, гиперестезией, светобоязнью, тошнотой, повторными приступами рвоты. В клинической картине доминирует гипертензионный синдром. Менингеальные знаки чаще (до 66% случаев) появляются на 2-3 день течения, в 32% случаев отсутствуют.
Диагностика
Диагноз СМ ставят на основании клинических проявлений и по результатам лабораторных анализов. При подозрении на менингитовую инфекцию проводится люмбальная пункция. Анализ цереброспинальной жидкости показывает плеоцитоз (аномальное увеличение форменных клеточных элементов) и повышение концентрации белка, что позволяет поставить точный диагноз.
В ликворе при серозной форме менингита в 80% случаев выявляются мононуклеары (одноядерные клетки, регулирующие деятельность иммунной системы). Для сравнения при гнойном менингите в 95% случаев в ликворе обнаруживаются гранулоциты (зернистые лейкоциты). Лабораторное исследование физиологических жидкостей проводится методами:
- Полимеразная реакция цепного типа (ПЦР).
- Модифицированная реакция, отражающая связывание комплемента.
- Иммуноферментный анализ.
Анализ ликвора при серозном менингите показывает лимфоцитарный плеоцитоз (увеличение концентрации лимфоцитов) и повышение концентрации белковых фракций. Исследование белкового спектра ликвора проводится с целью определения степени проницаемости структур гематоэнцефалического барьера, при этом удается прогнозировать иммунный ответ со стороны нервной ткани.
Белковый спектр исследуют неоднократно в период течения заболевания для уточнения этиологии, тяжести патологического процесса, контроля над эффективностью терапии. Повторный анализ цереброспинальной жидкости при СМ спустя 2 недели после начала терапии обычно показывает отсутствие эффекта санации, что связано с длительным сохранением изменений воспалительного генеза. Вирусологический анализ цереброспинальной жидкости показывает вид возбудителя. Инструментальные методы:
- Электроэнцефалография.
- Эхоэнцефалография.
- КТ, МРТ.
При серозном менингите энтеровирусной этиологии проводится электрокардиография, что связано с распространенным нарушением у больных сердечной деятельности. Допплерография показывает характер и степень гемодинамических (связанных с током крови) нарушений.
Лечение
Учитывая важную роль в патогенезе арахидоновой кислоты, при лечении серозного менингита целесообразно применение противовоспалительных средств нестероидного типа (Ибупрофен, Нурофен), которые подавляют активность циклооксигеназ (участвуют в превращениях с образованием арахидоновой кислоты). В комплексной терапии применяют сосудистые и дегидратационные препараты.

При подозрении на герпесвирусную этиологию назначают препарат Ацикловир. Для лечения СМ, обусловленного ВИЧ-инфекцией, применяют антиретровирусные средства. Немедикаментозные мероприятия включают поддержание положения головы выше по отношению к уровню туловища, предотвращение попадания рвотных масс в пути дыхательной системы.
При гипертермии назначают препарат Парацетамол, при повторной рвоте показан препарат Метоклопрамид. Для коррекции судорожного синдрома и психомоторного возбуждения применяют препарат Диазепам. Реабилитация после менингита у взрослых и детей направлена на предотвращение развития поздних осложнений и восстановление функций ЦНС. Реабилитационные мероприятия включают лечебную гимнастику, физиотерапию, процедуры, укрепляющие иммунитет и улучшающие общее состояние здоровья.
Последствия
Последствия серозного менингита проявляются в течение 2-3 недель от начала заболевания. По данным клинических исследований, осложнения представлены синдромами: цереброастеническим (характеризуется ухудшением памяти и концентрации внимания, повышенной утомляемостью) в 45% случаев, астеноневротическим (характеризуется постоянным ощущением усталости, расстройством сна, болью в области мышц и суставов) в 30% случаев, гипертензионным (устойчивое повышение показателей внутричерепного давления) в 12% случаев.
У детей, перенесших СМ, часто выявляются признаки: повышенная раздражительность, капризность, склонность к немотивированному плачу, отсутствие аппетита, быстрая утомляемость, общая слабость. Последствия после серозного менингита, перенесенного в детстве, сохраняются в течение длительного времени. По данным исследований устойчивая неврологическая симптоматика наблюдается на протяжении 8-12 месяцев.
К примеру, признаки гипертензионного синдрома у 10% пациентов выявляются спустя 1 год после эпизода СМ. В резидуальный период церебральная гипертензия развивается на фоне спаечного процесса. Длительно текущие нарушения ликвородинамики приводят к повреждению зрительного нерва. В результате происходят атрофические изменения в диске-основании зрительного нерва или застой венозной крови.
Расстройство ликвородинамики оказывает повреждающее воздействие на структуры внутреннего уха, провоцируя развитие сенсоневральной тугоухости. Менингит опасен осложнениями, чем обусловлено длительное сохранение, иногда нарастание неврологических симптомов. В 3% случаев наблюдается прогрессирование неврологического дефицита в резидуальный период, что чаще проявляется усугублением ликвородинамических нарушений, развитием мигрени и эпилепсии.
Основные патогенетические механизмы, участвующие в развитии эпилепсии – гипоксически-ишемическое поражение вещества мозга и аллергические реакции, обусловленные инфекционно-токсическим воздействием. В ходе исследования в формате МРТ выявляются глиозные изменения в корковом слое головного мозга. При мигрени в ходе нейровизуализации выявляется расширение желудочков, что свидетельствует о гидроцефалии внутреннего типа.
Ишемия мозга провоцирует органическое повреждение нервной ткани с последующим нарушением ассоциативных нейрональных взаимодействий и соответствующими клиническими проявлении на протяжении до 3 лет. У 4,5% пациентов развивается диэнцефальный синдром с такими проявлениями, как вегетативная дисфункция, эндокринные и метаболические нарушения. Риск возникновения эпилепсии, резистентной (устойчивой) к лечению фармацевтическими препаратами, повышается при наличии у больного судорог в острый период течения СМ.
Отдаленные последствия серозного менингита обычно не коррелируют с угрозой для здоровья, большое значение имеет профилактика повторного заражения вирусной инфекцией. Прогноз при СМ чаще благоприятный, профилактика предполагает соблюдение правил личной гигиены (мытье рук и овощей, душ после купания в бассейнах, водоемах), избегание контактов с больными людьми, укрепление иммунитета.
Серозный менингит – форма патологии, которую чаще провоцируют вирусы, реже неинфекционные факторы и грибки. Отличается более легким течением в сравнении с гнойными бактериальными формами болезни.
Похожие темы научных работ по клинической медицине , автор научной работы — Сулейменова З.И., Ергалиева А.А., Байхожаева Р.Ж., Сейдулаева Л.Б., Кашим Ж.К.
При сравнении выборки детей (опытная и контрольная группа участников исследования) с популяцией новорожденных детей в целом по Омской области различий установлено не было (для массы тела ребенка свыше 2500 г: 92,8 и 93,7 %, ф = -0,7; р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Серозный бактериальный менингит 6-7 (4-11) 6-7 (5-16) 15 - Staph 25 - Strept 12, 24 - Yers 5 - Salm (5-26) 4/12 (22-71 кл)
Серозный менингит 9 (4-15) 9 (5-19) 11 (7-22) 10/16 (26-55 кл)
Приведенные результаты указывают на более продолжительное сохранение клиники при серозных менингитах и наличие у большего числа пациентов неполной санации ликвора к 11 дню терапии, что объясняется более тяжелым течением заболевания и отсутствием этио-тропной (противовирусной) терапии ввиду нерасшифрованной этиологии заболевания.
Заключение. Наиболее тяжело протекают
серозные менингиты: на фоне синдромальной терапии более длительная лихорадка, дольше сохраняются клинические симптомы заболевания и симптомы раздражения менингеальных оболочек, длительная регрессия показателей ликвора, у большего числа больных сохраняется неполная санация ликвора на момент выписки из стационара. Необходима этиологическая расшифровка всех менингитов.
О ПРОБЛЕМЕ ЖЕНСКОГО БЕСПЛОДИЯ В ОМСКОЙ ОБЛАСТИ
З.Б. Тасова, О.П. Голева
Омская государственная медицинская академия
Согласно определению ВОЗ, репродуктивное здоровье - это состояние полного физического, умственного и социального благополучия, а не просто отсутствие болезней или недугов во всех сферах, касающихся репродуктивной системы, ее функций и процессов.
В современных социально-экономических условиях проблема охраны репродуктивного здоровья в России имеет особое значение в связи с сохранением низкого уровня воспроизводства населения на фоне ухудшения показателей репродуктивного здоровья, которые, в свою очередь, приводят к невынашиванию беременности, осложнениям в период беременности и родов, а также к бесплодию.
Эффективность оказания медицинской помощи при бесплодии зависит от возраста женщины. Так, по данным Кулакова В.И., Нечае-
вой И.В., Обоскаловой Т.А., у женщин в возрасте до 25 лет при продолжительности лечения бесплодия в течение 2 лет положительный эффект достигается в 50 % случаев, а в более старших возрастных группах эффективность лечения снижается до 15-20 %. При такой низкой медико-демографической эффективности лечения бесплодия очевидна приоритетность его профилактики.
Актуальность данной проблемы становится все более очевидной с учетом распространенности женского бесплодия на территории Российской Федерации и Омской области.
В Омской области в 2011 г. (по данным Рос-стата) женщины 18 лет и старше составляют 46,5 % от общей численности населения территории, удельный вес женщин фертильного возраста (15-49 лет) составил 26,2 % от общей
Серозный и гнойный менингит
Менингит – воспалительное заболевание оболочек головного мозга.
Причины менингитов
По этиологии (причине возникновения) менингиты бывают инфекционные, инфекционно-аллергические – нейровирусные и микробные (серозные менингиты, гриппозный менингит, туберкулезный, герпетический), грибковые и травматические менингиты.
По локализации поражения выделяют панменингиты – поражаются все мозговые оболочки, пахименингиты – преимущественно поражается твердая мозговая оболочка, лептоменингиты – поражаются паутинная и мягкая мозговые оболочки. Преимущественное поражение паутинной оболочки – арахноидит – вследствие клинических особенностей выделяется в отдельную группу.
Менингиты делят на серозные и гнойные.
По происхождению различают первичные – к ним относят большинство нейровирусных менингитов, гнойный менингит и вторичные – гриппозный, туберкулезный, сифилитический.
По характеру ликвора – серозные, гнойные, геморрагические, смешанные.
По течению – молниеносные, острые, подострые, хронические.
По локализации – конвекситальные (поверхностные) и базальные (глубинные – на основании мозга).
По путям инфицирования мозговых оболочек – гематогенные, лимфогенные, периневральные, контактные (например, при заболеваниях придаточных пазух носа, воспалениях уха, зубов), при черепно-мозговых травмах.
При любом менингите имеет место менингеальный синдром - повышение внутричерепного давления – распирающая головная боль с чувством давления на глаза и уши, рвота, свет и звуки раздражают (светобоязнь и гиперакузия), высокая температура, возможны эпиприступы, сыпь. Симптомы и лечение менингитов различно.
Менингококк под микроскопом
Гнойный менингит
Гнойный менингит – тяжелое микробное воспаление мозговых оболочек. Это лептоменингит, вызываемый менингококковой инфекцией, стрептококками, стафилококками, пневмококками и другими микробами – микробы кишечной группы, синегнойная палочка…
Факторы риска гнойного менингита: интоксикация – курение, алкоголь, инфекции, стрессы, переохлаждение, инсоляция – все, что ослабляет защитные возможности организма.
Источник заболевания – носители первого порядка (не болеющие, но носят микроб), второго порядка (болеющие ОРЗ, ангины, фарингиты).
Болеют менингитом в любом возрасте.
Симптомы гнойного менингита
Гнойный менингит имеет бурное начало – быстро повышается температура, нарастает головная боль, тошнота, неоднократная рвота, возможно развитие эпиприступа, появляются симптомы поражения черепных нервов, поражаются все внутренние органы – менингококкцемия – перикардит, язва, пиелит, цистит, поражаются суставы. Больной принимает характерную позу с согнутыми ногами и запрокинутой головой. Возможны герпетические высыпания и геморрагическая сыпь, розеолезная сыпь на коже и слизистых. На 2-3 день может развиться кома.
Сыпь при менингите
Больного осматривает окулист – на глазном дне развиваются застойные явления. Ведущее значение имеет люмбальная пункция – определяется повышение давления ликвора, увеличивается содержание нейтрофилов.
Невролог видит менингеальные знаки – ригидность затылочных мышц (невозможность нагнуть голову и прикоснуться к грудине), симптом Кернига (невозможность разогнуть согнутую в тазобедренном и коленном суставах ногу), болезненность при надавливании на глазные яблоки, симптом Брудзинского (при попытке наклонить голову вперед в положении лежа ноги сгибаются в коленях, при надавливании на лобок ноги сгибаются в коленных суставах).
Необходимо исследование крови - обнаружится высокий лейкоцитоз и COЭ, сдвиг лейкоцитарной формулы влево. В тяжелых случаях, при снижении защитных сил организма - лейкопения.
Молниеносное течение чаще бывает у новорожденных – ребенок кричит, потрясающий озноб, высокая температура и умирает (от часов до 3 суток). У взрослых течение острое, подострое. Протекает 4-5 недель с хорошим выходом. Подострое течение чаще у пожилых людей – медленное развитие с длительным периодом предвестников. У пожилых людей возможно атипичное течение, присутствуют только симптомы назофарингита или эпиприпадок. Возможно легкое, средней тяжести и тяжелое течение менингита.
Характерная поза больного с запущенным менингитом.
Голова запрокинута назад
Осложнения гнойного менингита
Возможно развитие осложнений: сепсис, гидроцефалия, гипоталамический синдром, нарушения зрения, слуха, астено – невротический синдром, поражение внутренних органов.
Лечение гнойного менингита
Чем раньше установлен диагноз и начато лечение, тем благоприятнее исход заболевания. Поэтому не стоит затягивать обращение к врачу и заниматься самолечением.
При назначении лечения особо важную роль играет точное определение возбудителя. От этого зависит специфическая терапия и исход заболевания.
Лечат больных гнойным менингитом в инфекционных больницах массивными дозами антибиотиков (пенициллины, аминогликозиды, цефалоспорины), сульфаниламидных препаратов, проводят мощнейшую дегидратацию (гормоны, мочегонные), дезинтоксикацию. Симптоматическое лечение назначают терапевт, окулист, пульмонолог, лор.
Диспансерное наблюдение после выздоровления и выписки из инфекционной больницы осуществляет невролог.
Самолечение недопустимо и приведет к смертельному исходу. Средства народной медицины не применяются.
Профилактика гнойного менингита
В качестве профилактики уделяется внимание санации очагов хронической инфекции – заболевания полости носа и придаточных пазух, уха, зубов. Всех контактных с больным наблюдают, проводится дезинфекция помещения.
Вторичный гнойный менингит
Вторичный гнойный менингит имеет более мягкое течение, нет бурного начала, не так высока температура. Возникает при сепсисе, в послеоперационном периоде, остеомиелите, тяжелой пневмонии.
Острый лимфотарный менингит
Острый лимфотарный менингит – серозный менингит, встречается в виде эпидемических вспышек и спорадических случаев. Носителями вируса являются мыши (полевые и домашние), которые выделяют вирус с носовым секретом, мочей, калом и загрязняют окружающие человека предметы. При заражении – начало острое с желудочно – кишечными расстройствами (тошнота, рвота, понос, боли в животе), нормальной или высокой температурой и развитием менингеального синдрома. Возможны поражение 3 и 6 пар черепно – мозговых нервов (глазодвигательного и отводящего).
Течение отличается обратным развитием без остаточных явлений.
К группе серозных менингитов относятся менингит, вызванный полиомиелитоподобными вирусами Коксаки, ECHO. Они отличаются летне – осенней сезонностью и чаще поражают детей. Развитие острое – температура, менингеальный синдром, желудочно-кишечные расстройства. Возможно двухволновое течение.
Развитие серозного менингита возможно при паротите, гриппе, паротите, герпетической инфекции, грибковых заболеваниях, протозойных (малярия, токсоплазмоз).
При люмбальной пункции ликвор прозрачный, давление повышено, имеет место лимфоцитарный плеоцитоз. Из спиномозговой жидкости и носоглоточных смывов может быть выделен вирус серозного менингита. Вирус Коксаки может быть выделен кала. При паротитном менингите ищут возбудителя в слюне. Криптококк вызывает тяжелую форму менингита у больных СПИДом. При сифилисе развивается поздний сифилитический менингит.
Туберкулезный менингит – серозный лептоменингит.
Распространение в организме – гематогенно – ликворным путем.
Туберкулезный менингит – базисный процесс – 3 – 4 желудочек мозга, варолиев продолговатый мозг.
Течение туберкулезного менингита больше атипичное, чем типичное.
Различают туберкулезный менингит с острым течением, с эпилептичеким приступом, без менингеальных знаков, псевдоопухолевое развитие, субарахноидальное.
Диагностика крайне тяжелая. От формы туберкулеза не зависит. Может быть первым проявлением туберкулеза. Дифференциальный диагноз проводят с другими формами менингитов, субарахноидальным кровоизлиянием, опухолью. Обнаружение микобактерии особо важно для правильного и своевременного лечения. Без специфического лечения уровень смертности очень высок. До открытия ПАСКА в 1952 года от туберкулезного менингита была 100% смертность через 3 – 4 недели от начала заболевания.
Осложнения самые большие из всех менингитов – парезы, параличи, гидроцефалия, атрофия зрительных нервов, вестибулопатия, гипоталамические и мозжечковые расстройства, гиперкинезы, туберкуломы.
Лечение длительное, в туберкулезных диспансерах. Специфическое лечение назначает фтизиатр (ПАСК, фтивазид, тубазид, рифадин,изониазид). Неспецифическое – невролог. Используют гормонотерапию, дегидратацию, дезинтоксикацию, симптоматическое лечение, антихолинестеразные средства, витаминотерапию и нейропротекторы. Лечение длительное – до года – полутора лет. После стационарного используется санаторно – курортное лечение на ЮБК.
Проводится массовая профилактика заболеваемости туберкулезом – первичная вакцинация БЦЖ новорожденных еще в роддомах (впервые вакцина была введена новорожденному еще в 1921 году), контроль наличия иммунитета – реакция Манту для отбора пациентов на повторную вакцинацию, флюорографическое обследование всего населения. Необходимо полное лечение всех заболевших и контрольные наблюдения за всеми, перенесшими туберкулез для предотвращения эпидемии туберкулеза.
В 1993 году ВОЗ объявила туберкулез национальным бедствием, а день 24 марта – Всемирным днем борьбы с туберкулезом. О серьезности проблемы туберкулеза можно судить по существованию специальной программы ВОЗ, позволяющей выявлять и излечивать больных, которая работает в 180 странах мира.
Вакцинация, массово проводимая (согласно календаря прививок) предотвращает многие заболевания, способные вызвать менингит. Используются вакцины против гемофильной палочки, менингококковой инфекции, пневмококковой инфекции, кори, паротита, коревой краснухи, ветряной оспы, гриппа.
Консультация врача по теме менингит:
Вопрос: когда проводится при туберкулезном менингите люмбальная пункция?
Ответ: при наличии минимальных явлений менингизма – показана немедленная люмбальная пункция. Обнаружится высокое давление ликвора, увеличенное содержание белка, уровень сахара снижается, хлориды снижаются. Для высевания туберкулезной палочки анализируют три пробирки, в которых при отстаивании образуется пленка и в ней можно найти возбудителя. Ликвор берут два раза через день для диагностики, через 2-3 недели после назначенного специфического лечения для контроля назначенных доз, затем три раза перед выпиской для контроля выздоровления.
Вопрос: как можно защититься при контакте с больным менингитом?
Ответ: при контакте с больным необходимо использовать марлевые повязки, мыть руки с мылом, дезинфецировать посуду, лицам, находящимся в тесном контакте проводится химиопрофилактика – рифампицин, цефтриаксон, иммуноглобулин.
Вопрос: делают ли компьютерную томографию для диагностики менингита?
Ответ: да, делают, проведение дифференциального диагноза требует исключения серьезных заболеваний головного мозга – субарахноидального кровоизлияния, абсцесса мозга, опухоли мозга.
Вопрос: что такое менингизм?
Ответ: Менингизм – нерезкое проявление менингеальных симптомов на фоне инфекции, гриппа, интоксикации. Длится 2 – 3 дня и проходят. Чаще явления менингизма бывают у детей.
Врач невролог Кобзева С.В
Серозные менингиты
Главной особенностью этих различных по этиологии форм менингита является серозный характер воспаления. Серозные менингиты бывают, так же как и гнойные, первичными и вторичными. Первичные менингиты бывают тогда, когда процесс первично поражает мозговые оболочки без предшествующей общей инфекции, а вторичные менингиты — когда процесс в мозговых оболочках развивается на основе общего или как следствие местного инфекционного заболевания. Чаще всего возбудителями серозных менингитов, как первичных, так и вторичных, являются различные вирусы: вирусы Коксаки и ECHO , вирус хориоменингита, полиомиелита , эпидемического паротита ( свинки ), кори и т. п. Вирусы Коксаки, ECHO, хориоменингита вызывают, как правило, первичные серозные менингиты, характеризующиеся иногда склонностью к эпидемическим вспышкам с ясно выраженной очаговостью. Вирусы паротита и кори вызывают вторичные серозные менингиты. Вирусные серозные менингиты отличаются от гнойных доброкачественным течением. Они очень редко дают осложнения и смертельные исходы. Однако к серозным менингитам относится и туберкулезный менингит , который по своему характеру является вторичным серозно-фибринозным менингитом и прогностически является грозным заболеванием, если не начато специфическое лечение.
Клиническая картина . Первичные серозные менингиты начинаются обычно остро: с подъема температуры до 38—39°, головной боли, повторной рвоты. Головные боли могут быть очень сильными и сопровождаются болями в глазах. Рвота бывает повторная, многократная. Хороший эффект оказывает люмбальная пункция (см. Спинномозговая пункция ), значительно уменьшая или даже снимая головные боли и рвоту. Наряду с головными болями и рвотой с первого-второго дня заболевания выявляется менингеальный синдром. Однако при серозных менингитах он бывает не так сильно выражен, как при гнойных. Иногда при наличии воспалительных явлений в спинномозговой жидкости и головной боли и рвоте менингеальные симптомы могут даже отсутствовать или быть выраженными незначительно. Иногда отмечается двухволновый характер лихорадки. У маленьких детей заболевание может начаться с общих судорог. Особое значение для диагноза имеют изменения спинномозговой жидкости и особенно динамика этих изменений. Давление спинномозговой жидкости обычно бывает повышенным — до 300—400 мм вод. ст. Жидкость прозрачная и бесцветная, но иногда бывает опалесцирующей. Количество клеток увеличено от нескольких десятков до нескольких сотен и даже до 1000—2000 клеток в 1 мм 3 и, как правило, за счет лимфоцитов. Лишь при серозных менингитах, вызванных вирусами Коксаки и ECHO, в первые дни болезни цитоз бывает смешанным (лимфоциты и нейтрофилы), однако в дальнейшем быстро переходит в лимфоцитарный. Содержание белка или нормальное, или несколько снижено. Течение серозного менингита обычно бывает острое, доброкачественное, с быстрым обратным развитием симптомов и без остаточных явлении.
Диагноз . Очень важно дифференцировать серозный менингит от гнойного и туберкулезного менингита. Диагноз ставится на основании клинических симптомов острого серозного менингита (лихорадка, менингеальные симптомы) и характерных изменений спинномозговой жидкости.
Серозный менингит — серозное воспаление мягких мозговых оболочек различной этиологии. Процесс в оболочках может быть первичным, вызванным различными возбудителями, преимущественно вирусами, и может иметь вторичный характер, развиваясь при общих заболеваниях (туберкулез, корь, тифы, бруцеллез и др.), травмах и интоксикациях. В зависимости от этиологии выделяют ряд форм серозного М. Заболевание первичным серозным М. наблюдается в форме эпидемических вспышек и спорадических случаев.
При остром серозном М. макроскопически мягкие мозговые оболочки резко полнокровны, пропитаны серозной слегка мутноватой жидкостью, местами с мелкими очажками кровоизлияний. Извилины мозга сглажены, вещество его на разрезе полнокровно, отечно, в случаях менингоэнцефалита с мелкими фокусами размягчения и точечными геморрагиями. Сосудистые сплетения набухшие, полнокровные, с черноватыми участками кровоизлияний. Возможна умеренная гидроцефалия. Эпендима желудочков полнокровна. От отека мозговых оболочек картина серозного М. отличается выраженной гиперемией, наличием геморрагий и большей мутностью оболочек. Присутствие в мазках из экссудата клеток воспалительного инфильтрата помогает диагностике. Микроскопически оболочки при серозном М. утолщены, пропитаны гомогенной белковой жидкостью, иногда с примесью нитей фибрина. Среди клеточных элементов преобладают мононуклеары (лимфоидные и макрофагальные клетки), встречаются немногочисленные нейтрофилы. В периваскулярных зонах инфильтрация наиболее интенсивна. При хронических формах серозного М. оболочки уже макроскопически выглядят утолщенными, белесоватыми. В них развиваются склеротические изменения, приводящие к нарушению циркуляции спинномозговой жидкости. Отсюда возможность развития кист (листовидный серозный М.) и гидроцефалии.
Читайте также:


