Как отличить отит от менингита

Менингит представляет собой очень опасное для человека заболевание, которое вызывает воспаление мягкой оболочки головного мозга.
Заболевание носит инфекционный характер, то есть его вызывают бактерии и вирусы, грибы и простейшие. Заражение менингитом приводит к тому, что затрудняется всасывание и отток ликвора (спинномозговой жидкости). В связи с этим повышается внутричерепное давление.
При подозрениях на менингит нужно сразу же вызывать скорую помощь. Лечение осуществляется только в условиях стационара инфекционной больницы, так как менингит – заразное заболевание.
Основные виды болезни
Различают два вида заболевания:
- Вирусный менингит. Его могут вызывать инфекционные заболевания такие как корь, краснуха, герпес, гайморит. Обычно возникает на фоне слабого иммунитета. Вирус проникает в кровь и заносится в область черепа, оседая и размножаясь на оболочках мозга;
- Бактериальный менингит может проявиться вследствие попадания в головной или спинной мозг бактерий. Такое может произойти, например, из-за наличия в организме гнойного очага в виде пневмонии, а также попадания в рану инфекции.
В свою очередь бактериальный менингит бывает следующих видов в зависимости от возбудителя:
- Самым распространенным из бактериальных видов является менингококковый менингит. Симптоматически он похож на обыкновенную простуду с насморком и кашлем, но в дальнейшем инфекция быстро достигает головного мозга;
- Менингит, вызванный бактериями стафилококка и пневмококка, называют гнойным. Он возникает как осложнение хронического синусита или отита;
- На фоне туберкулеза может медленно развиваться туберкулезный менингит. Начиная с обычной слабости, болезнь может привести даже к потере зрения;
- Серозный менингит, как и менингококковый, похож на простуду. Слабость, рвота и повышение температуры – частые признаки этого вида заболевания.
Основными симптомами менингита являются: рвота, повышение температуры, головная боль, сопровождающаяся светобоязнью, озноб, общая слабость. Главное – вовремя выявить болезнь, суметь отличить ее от гриппа или простуды.
Симптомы разных стадий болезни
Предвещают заболевание следующие признаки у больного:
- Сильные судороги;
- Бледный цвет лица, посинение губ;
- Вялость, общая слабость;
- Боли в мышцах;
- Холодеют руки и ноги.
Для дальнейшего развития менингита характерно повышение температуры, головная боль и рвота (независимо от приема пищи).
Характерными симптомами менингита, которые свидетельствуют о высоком уровне воспалительного процесса, являются:
- Больной чувствует не проходящую головную боль, его тошнит и знобит. Наблюдается очень высокая температура тела;
- Появляется болезненное реагирование на свет;
- Больной почти все время ощущает слабость и сонливость;
![]()
- Пропадает гибкость в мышцах шеи. Пациент не может поворачивать и наклонять голову без острой боли. При наклоне головы непроизвольно сокращаются мышцы конечностей;
- Появляются боли в шее, затылочной части, спине;
- Высыпания на коже – характерный признак менингита;
- Наряду с появлением сильных судорог, происходит помутнение сознания;
- Давление резко падает, учащается пульс и дыхание, больной может задыхаться.
Коварство заболевания проявляется в том, что оно может возникнуть и стремительно развиться. Уже в течение 3-4 часов могут наблюдаться специфические симптомы менингита.
Какие еще признаки указывают на заболевание?
Уже один только показатель – высокая температура тела – должен послужить поводом к обращению к врачу для обследования и установления верного диагноза.
Менингит, в отличие от простуды, характеризуется стремительным развитием. Резко начинает болеть голова, боль переходит на затылок, шею, спину, начинают беспричинно болеть суставы и мышцы организма, также стремительно поднимается температура.
Больной принимает характерную для менингита позу: лежа на боку, подтягивает колени к животу и откидывает голову назад. При изменении положения он испытывает острые боли.
При подозрении на менингит обычно делается следующее упражнение. Больной ложится на спину. Врач или кто-то из близких людей одну ладонь кладет на верхнюю часть грудной клетки, а другую – на затылок больного. Надавливая на затылок, делается сгибательное движение в шее по направлению к ладони. В здоровом состоянии подбородок наклоняется, и человек может дотянуться до ладони, лежащей на грудной клетке. При менингите это сделать невозможно.
Менингит проверяется также с помощью симптома Кернига. Лежащему на спине больному сгибается нога в коленном и тазобедренном суставе, после чего пытаются разогнуть колено. При менингите это сделать не удастся. При этом будет сгибаться вторая нога.
Почему необходима срочная помощь?
Менингит – это реальная угроза для жизни, поэтому не нужно дожидаться появления тяжелейших симптомов развития этого заболевания. И при стремительном повышении температуры, головной боли и сыпи на теле – немедленно обратиться к врачу.
Определение заболевания у ребенка
Если у ребенка повысилась температура, первое что надо сделать – осмотреть кожу ног. Менингококковая инфекция в первые часы проявляется в виде сыпи. Она не бывает ярко выраженной и выпуклой. Малозаметные точечки обычно поднимаются от стоп к ягодицам и уже в дальнейшем – выше. При этом они имеют геморрагический характер, то есть не исчезают при надавливании или растягивании кожи. На месте покраснений не наблюдается шелушения или припухлостей.
Менингококковая сыпь со временем усиливается и увеличивается в размерах. Но ждать этого не нужно. При повышении температуры у ребенка и появлении характерной для менингита сыпи необходимо срочно обратиться в инфекционную больницу или, как минимум, вызвать скорую помощь.
В качестве профилактики детского менингита специалисты рекомендуют следующее:
- Не использовать для питья воду из под крана. Лучше всего – купить фильтр или пить очищенную покупную воду. Подойдет также кипяченая вода.
- Избегать купания в стоячих водоемах, озерах, прудах, где созданы благоприятные условия для размножения микроорганизмов.
- Соблюдать правила гигиены рук. Не менее 20 секунд мыть руки после улицы или туалета. Приучать к этой простой процедуре ребенка нужно с самого раннего возраста.
- Тщательно мыть овощи и фрукты, хорошо прожаривать мясо и рыбу.
- Укреплять иммунитет ребенка всеми доступными способами: прием витаминов, прогулки на свежем воздухе, занятия спортом, сбалансированное питание.
Таким образом, менингит может иметь те же симптомы, что и обычная простуда, но развиваться болезнь может стремительно. Поэтому при первых признаках заболевания необходимо срочно вызывать скорую помощь, не допуская появления симптомов выраженного менингита, к примеру, спутанности сознания. Особенно это касается маленьких пациентов, которые часто не могут даже объяснить, что конкретно их мучает. Нужно помнить о том, что болезнь излечима при своевременном обращении к врачу.
- Менингит в результате отита, причина возникновения
- Симптомы и течение менингита при отите
- Диагностика менингита при отите
- Лечение менингита при отите
Менингит в результате отита, причина возникновения
Менингит — это бактериальное или вирусное воспаление мягкой мозговой оболочки. Менингит при отите (отогенный) возникает в результате распространения инфекции в субарахноидальное пространство из полостей среднего и внутреннего уха или является следствием других внутричерепных осложнений (экстра-, субдуральный или мозговой абсцесс, тромбоз сигмовидного синуса).
Наиболее частыми возбудителями менингита при отите служат кокки (стрепто-, стафило-, дипло- и пневмококки), значительно реже — другие виды микробов. Однако нередко в спинномозговой жидкости не удается выявить какую-либо микрофлору.
Чаще всего инфекция при отогенном менингите распространяется контактным или лабиринтогенным путем. При первом обычно имеются выраженные изменения вплоть до разрушения в кости, отделяющей полости среднего уха от мозговых оболочек. При этом иногда лептоменингиту предшествует воспаление твердой мозговой оболочки (эпидуральный или субдуральный абсцесс). При лабиринтогенном менингите инфекция из пораженного лабиринта распространяется через водопроводы улитки и преддверия и внутренний слуховой проход. Этот путь инфекции при менингите встречается чаще, чем при других внутричерепных осложнениях.
Менингит возникает обычно при мастоидите, осложняющем острый гнойный средний отит, и хроническом гнойном отите (эпитимпаните), особенно осложненном холестеатомой.
В начальной стадии острого воспаления среднего уха менингит чаще всего является следствием гематогенного распространения инфекции (по сосудистым путям). Это так называемая молниеносная форма менингита, наиболее неблагоприятная. Патологическая анатомия. Начальные воспалительные изменения мягких мозговых оболочек (гиперемия, отечность) распространяются и на кору головного мозга. Серозный экссудат в субарахноидальном пространстве при менингите становится в дальнейшем гнойным. Одновременно в коре головного мозга при менингите иногда появляются участки размягчения и нагноения. Таким образом, каждый менингит является по существу менингоэнцефалитом.
Твердая мозговая оболочка при менингите также становится гиперемированной, напряженной. Воспаление оболочек при менингите чаще выражено на основании мозга (базальный менингит), иногда распространяется на полушария большого мозга или ограничивается только ими. Еще реже менингит наблюдается лишь в области мозжечка, иногда распространяясь и на оболочки спинного мозга. В особо тяжелых случаях гнойный воспалительный процесс при менингите распространяется на все субарахноидальное пространство большого мозга, мозжечка и спинного мозга.

Симптомы и течение менингита при отите
Головная боль при менингите часто интенсивная, почти постоянна. Головная боль при менингите появляется раньше других симптомов. Вначале головная боль при менингите может ограничиться областью затылка или лба, затем стать диффузной. Очень часто головная боль при менингите сопровождается тошнотой и рвотой.
Температура при менингите повышается до 39-40° С и выше и имеет характер continua. Пульс обычно ускорен, но иногда отмечается брадикардия. Общее состояние пациента при менингите тяжелое, лицо часто бледное, землистого цвета, измученное, язык сухой.
Сознание пациента при менингите спутанное, переходящее в бред. Больной апатичен, нередко отмечается двигательное возбуждение, усиливающееся при посторонних раздражениях (звук, свет). Характерно положение больного с запрокинутой головой, согнутыми в коленях ногами для устранения излишнего натяжения твёрдой мозговой оболочки.
Ригидность мышц затылка и симптомы Кернига и Брудзинского всегда выражены у пациента при менингите. Иногда отмечаются пирамидные симптомы (патологические рефлексы — Бабинского, Оппенгейма, Гордона и др.). Изредка бывают судороги конечностей.
Нередко при базальном менингите наблюдаются параличи отводящего, а иногда глазодвигательного и других черепных нервов. Редко возникают очаговые мозговые симптомы, заставляющие прибегнуть к безуспешной и даже небезвредной пункции мозга.
Спинномозговая жидкость (ликвор) выходит при люмбальной пункции обычно под значительно повышенным давлением. Она теряет прозрачность, становится мутной, иногда почти чисто гнойной. Плеоцитоз в ликворе значительно варьирует от умеренного повышения до такого числа клеток, которое невозможно сосчитать. Обычно преобладают нейтрофилы, при дальнейшем благоприятном течении отмечается лимфоцитарная реакция, но такое соотношение клеточных элементов далеко не постоянно, особенно при лечении антибиотиками. Содержание белка, как правило, повышено, часто значительно. Процентное содержание сахара и хлоридов, наоборот, понижено.

Использование антибиотиков привело к значительным изменениям клиники менингита. Симптомы стали стертыми, иногда даже невыраженными, другой характер приобрело течение менингита. Так, нередки случаи менингита с субфебрильной или нормальной температурой, с легкой головной болью, с мало выраженными менингеальными симптомами, нарушением сознания и другими мозговыми симптомами при общем удовлетворительном или даже хорошем состоянии. Нередко отмечающиеся значительные модификации в спинномозговой жидкости (снижение плеоцитоза, изменение клеточного состава в сторону лимфоцитоза и т. д.) и гемограмма также маскируют истинную картину заболевания.
Течение менингита при своевременном хирургическом вмешательстве, отсутствии других осложнений и рациональном применении антибиотиков и сульфаниламидных препаратов большей частью благоприятное, чаще всего заболевание по истечении 3-4 недели заканчивается выздоровлением. Однако наблюдается затяжное течение (до нескольких месяцев), обычно интермиттирующего характера (так называемые рецидивирующие менингиты). Эта форма менингита обусловлена рядом факторов:
- оставшиеся после операции на ухе гнойные очаги в лабиринте или верхушке пирамиды височной кости
- глубокие эпидуральные абсцессы
- отграниченные скопления гноя в субарахноидальном пространстве, не поддающиеся вследствие фибринозно-пластического осумкования воздействию антибиотиков (они же могут обусловить очаговые мозговые симптомы)
При перемежающемся течении менингита с рядом вспышек и затуханий постепенно возрастает резистентность бактерий. Прогноз при таком течении менингита большей частью плохой. Смертельный исход свойствен также гематогенной форме менингита, при которой нередко симптомы так молниеносно нарастают, что на вскрытии не удается установить видимых (макроскопически) изменений оболочек.
Диагностика менингита при отите
При наличии характерных менингеальных симптомов и картины спинномозговой жидкости диагноз несложен. Установив менингит, необходимо выяснить ряд обстоятельств — связан ли он с заболеванием уха, не является ли он эпидемическим цереброспинальным или туберкулезным менингитом, не является ли он следствием другого отогенного внутричерепного осложнения (например, экстрадурального или мозгового абсцесса).
Острое воспаление или обострение хронического гнойного воспаления среднего уха говорит в пользу отогенного характера менингита. Нахождение в спинномозговой жидкости менингококков или туберкулезных микобактерий выявляет характер менингита. Однако микобактерии высеваются при туберкулезе далеко не всегда. Для туберкулезного менингита характерны прозрачная жидкость, вытекающая при пункции под высоким давлением, лимфоцитарная реакция ликвора, выпадение пленки фибрина. Уточнению диагноза способствует выявление органного туберкулеза. Однако это удается далеко не всегда, а в то же время клиническое течение туберкулезного менингита может быть атипичным.
Наряду с туберкулезным менингитом следует дифференцировать отогенный менингит от цереброспинального менингита. Последний характеризуется внезапным началом, отсутствием всякой продромы, которая при отогенном менингите может быть в виде постепенно нарастающей головной боли за несколько дней до развитой картины заболевания. Если при гнойном менингите имеется картина острого среднего отита или обострения хронического гнойного среднего отита не следует медлить с операцией на ухе.
В преобладающем большинстве случаев операционные находки подтверждают правильность принятого решения. На операции чаще всего удается обнаружить и другие внутричерепные осложнения, если менингит возник на их почве. При отсутствии таких находок необходимо тщательное наблюдение за неврологической симптоматикой и динамикой изменений спинномозговой жидкости, учитывая прежде всего возможность нераспознанного абсцесса мозга. Подозрение в отношении абсцесса мозга должно возникнуть при отсутствии улучшения неврологического статуса с одновременной тенденцией к нормализации ликвора и при белковоклеточной диссоциации в ликворе (повышенное содержание белка при незначительном плеоцитозе).
Лечение менингита при отите
Операция на височной кости (простая или общеполостная в зависимости от характера отита) с широким обнажением твердой мозговой оболочки в средней и задней черепной ямке. При выявлении сопутствующего осложнения (эпидуральном или субдуральный абсцесс, абсцесс мозга, тромбофлебит сигмовидного синуса) производится соответствующее вмешательство. Вмешательство на лабиринте или верхушке пирамиды даже при осложнении необязательно. Очень часто явления гнойного лабиринтита или петрозита ликвидируются после обычной операции на височной кости и медикаментозного лечения. Однако при отсутствии успеха или неполном эффекте указанное вмешательство на лабиринте или верхушке пирамиды следует произвести.
Послеоперационное лечение состоит в применении антибиотиков и сульфаниламидов. Лечение необходимо сочетать с пероральным приемом нистатина во избежание развития кандидоза (по 500 000 ЕД 3-4 раза в день) и витаминотерапией (аскорбиновая кислота и комплекс витаминов группы В).
Для снижения внутричерепного давления проводят дегидратацию: 10-15 мл 25% раствора магния сульфата в/м, 10 мл 2,4% раствора эуфиллина в/в, капельно, 1-2 мл 2% раствора лазикса в/в или в/м или фуросемид (1-2 таблетки) внутрь. Производят люмбальные пункции (в тяжелых случаях через 2-3 дня, при начинающейся санации ликвора — через 4-5 дней), причем выпускается умеренное количество ликвора. При выраженном клиническом улучшении и приближении к нормализации ликвора пункции прекращают. В тяжелых случаях после удаления жидкости эндолюмбально вводят антибиотики.
При особо тяжелых формах менингита с угрожающим нарастанием внутричерепного давления, не поддающимся указанному лечению, в дополнение к произведенной операции показано вскрытие боковой цистерны мозга. В тяжелых случаях менингоэнцефалита применяют также введение антибиотиков через просвет сонных артерий.

Отогенный менингит — это заболевание, вызывающее воспаление мозговых оболочек. Его воздействию подвержены люди всех возрастов.
Врачи описывают данную болезнь как тяжелую, при неправильном лечении приводящую к множеству серьезных последствий.
В этой статье мы рассмотрим признаки данного заболевания, а также обратим внимание на первую помощь и лечение при отогенном менингите.
Что это такое?
Отогенный менингит – это вторичное воспалительное заболевание, поражающее мозговые оболочки и вызванное воспалением уха.
Различают два типа заболевания:
Оба типа вызваны одинаковыми возбудителями, но в случае серозного менингита болезнетворные микроорганизмы ослаблены. В связи с этим проявления серозного и гнойного менингитов сходны, но при серозном симптомы менее выражены.
Чем провоцируется?
Причина развития отогенного менингита – это хроническое воспаление среднего уха. При наличии долговременного очага воспаления в этой области инфекция нередко попадает в мозговые оболочки. Существует два способа проникновения инфекции:
![]()
Лабиринтогенный. При таком способе возбудитель попадает мозг из внутреннего уха.- Тимпаногенный. Инфекция проникает в оболочки из полости среднего уха через отверстия для сосудов в костях черепа.
Симптомы отогенного менингита
Возникновение отогенного менингита сопровождается следующими симптомами:
- головные боли;
- тошнота и рвота вне зависимости от приемов пищи;
- высокая утомляемость;
- повышение температуры тела;
- высокая частота пульса.
Кроме того, если на данном этапе провести пункцию спинно-мозговой жидкости, ее цвет еще не будет изменен, хотя давление, с которым она вытекает, уже повысится.
Клиническая картина
При описании отогенного менингита выделяют три группы симптомов:
- Общие, связанные с ухудшением самочувствия пациента.
- Очаговые, которые различаются в зависимости от пораженного участка.
- Менингиальные, характерные для всех видов воспаления мозговых оболочек.
В зависимости от тяжести заболевания интенсивность проявления общих симптомов различается. К ним относятся:
- повышение температуры;
- головные боли;
- головокружение;
- повышенная утомляемость.
При тяжелом течении болезни добавляются:
- помутнение сознания;
- бред;
- психомоторное возбуждение.
Данная группа признаков возникает, когда в процесс воспаления вовлекается мозговая ткань и черепно-мозговые нервы. Поражение нервов возможно при базальной локализации очага воспаления. Наиболее часто страдают глазодвигательные нервы, а именно отводящий, глазодвигательный и блоковый нервы. При этом, отводящий нерв наиболее уязвим для поражения.
Менингиальные симптомы – это такие признаки, которые появляются при любом типе воспаления оболочек мозга. К ним относятся:
- Ригидность мышц задней поверхности шеи и спины, из-за чего пациент не может наклонить голову вперед.
- Положительная реакция Кернига – разгибание колена при сгибе в тазобедренном суставе вызывает боль.
- Положительная реакция Брудзинского – неконтролируемое сгибание коленей при наклоне головы вперед.
- Повышенная чувствительность к свету, звукам и прикосновениям. При значительных раздражителях остальные симптомы усиливаются.
Диагностика
Для того, чтобы поставить диагноз, в первую очередь, выявляют наличие отита, как заболевания, спровоцировавшего воспаление мозговых оболочек. Кроме того, проводят следующие лабораторные анализы:
- Пункция спинномозговой жидкости. Данная жидкость имеет мутный цвет, высокое содержание белка и вытекает под большим давлением. Эти признаки говорят о воспалительном процесс в оболочках мозга. Также это позволяет выявить возбудителя заболевания.
- Анализ крови. Выявляют повышенное содержание лейкоцитов и увеличение СОЭ.
Помимо лабораторных анализов, врач проводит внешний осмотр пациента. О менингите свидетельствуют:
- положительная реакция на пробы Кернига и Брудзинского;
- ригидность мышц задней поверхности шеи и затылка.
Подробнее о процедуре и правилах диагностики читайте в этой статье.
Первая помощь и лечение
Первая помощь при отогенном менингите заключается в уменьшении болевого синдрома. Лечение проводится только в стационаре под надзором инфекциониста, невролога и отоларинголога и длится до шести недель. Самолечение исключено при данном заболевании, поскольку только специалист способен проконтролировать изменения состояния пациента и определить схему лечения.

Кроме того, при переходе серозной формы в гнойную показано оперативное вмешательство: мастоидэктомия – при остром отите, общеполостная с обнажением твердой оболочки средней и задней черепных ямок – при хроническом.
Терапия имеет следующие направления:
- Прием антибиотиков широкого спектра (пенициллин, стрептомицин, левомицетин) для снижения способности бактерий к размножению и их уничтожения.
- Снятие симптома интоксикации – капельница с физраствором и витаминами.
Осложнения и последствия
Данное заболевание при неправильном или недостаточном лечении приводит к развитию следующих последствий:
- ухудшение слуха и зрения;
- нарушение внимания;
- слабоумие.
Однако, если терапия была начата своевременно и проводилась в соответствии с состоянием пациента, прогноз благоприятен.
Профилактика
Профилактические мероприятия имеют два направления:
- Своевременное лечение отитов. Это предотвратит развитие вторичного менингита.
- Укрепление иммунитета.
У человека с хорошим иммунитетом гораздо ниже риск заболеть отитом, менингитом и каким-либо другим заболеванием. Для укрепления иммунитета хорошо зарекомендовали себя:
- правильное питание;
- витамины;
- закаливание;
- активный образ жизни;
- отказ от вредных привычек.
Заключение
Отогенный менингит, как ясно из названия, провоцируется воспалением уха и приводит к переходу воспаления на мозговые оболочки. Это серьезное заболевание, требующее безотлагательного лечения, а при тяжелом течении и оперативного вмешательства. Однако его возникновение можно предотвратить, если соблюдать простые правила.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Диагностика цереброспинального менингита для врача, хорошо знакомого с невропатологией, обычно не представляет трудности. Распознавание его основано на результатах неврологического исследования больного и анализа спинномозговой жидкости. Труднее отличить цереброспинальный менингит от отогенного, когда он сочетается с воспалением среднего уха. Клиническая картина менингококкового менингита может быть и бывает настолько схожей с отогенным, что отличить их друг от друга чрезвычайно трудно, несмотря на то, что этиопатогенез их различен. Первый преимущественно развивается путем гематогенного или лимфогенного (из носоглотки) заноса менингококковой инфекции в полость черепа, а второй, главным образом, в результате непосредственного перехода воспаления из уха, вызванного гноеродной инфекцией, на мозговые оболочки.
Дифференциальная диагностика цереброспинального и отогенного менингитов базируется исключительно на различии в клиническом течении и данных бактериологического исследования спинномозговой жидкости и се морфологии. Это различие невелико, но уловить его при тщательном наблюдении и анализе болезненных явлений возможно. Отиатру следует помнить, что у больного, страдающего средним отитом, может быть менингит другой этиологии, и в частности, цереброспинальный. Думая об этом, он должен обращать внимание на клинические и лабораторные признаки, отличающие одну форму менингита от другой.
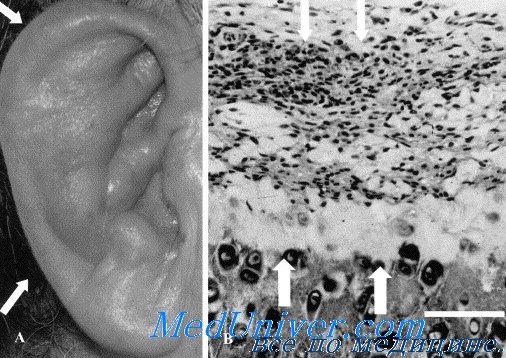
Цереброспинальный менингит характеризуется тем, что начинается ознобом. Лихорадка либо постоянного, либо ремитирующего характера. С падением температуры другие симптомы заболевания часто не утихают. Эта форма менингита имеет сезонный характер. Она встречается в виде эпидемий, главным образом, зимой и ранней весной. Спорадические заболевания наблюдаются в течение круглого года. Менингиту часто предшествуют катаральные явления со стороны верхних дыхательных путей. Поражение последних как будто подготавливает почву для развития менингита. Цереброспинальный менингит чаще наблюдается у детей, чем у взрослых.
Характерным для менингококкового менингита являются различные виды кожных высыпаний. Эти высыпания часто локализуются на губах и других участках тела. У взрослых они имеют характер герпеса.
Что касается отогенного менингита, то появление его не связано с временем года. Он встречается во все его периоды. Отогенный менингит часто начинается без озноба. Во всяком случае в картине болезни он регистрируется относительно редко. Температура при отоген-ном менингите высокая, постоянного типа. Снижение температуры литическое. Высыпаний на коже при этой форме не бывает.
Известное дифференциально-диагностическое значение имеет также такой признак, как глухота. Если при гнойном менингите наступает двусторонняя глухота, то это с несомненностью указывает на менингококковую природу процесса. Правда, не всегда удается выявить глухоту в разгаре болезни из-за тяжести последней. Глухота при цереброспинальном менингите наступает либо в первые дни заболевания, либо в более поздние сроки, например, на 2—3-й неделе и позже. В основе глухоты лежит, по нашему мнению, остро развивающийся лабиринтит.
Лабиринтит возникает вследствие распространения инфекции из субарахноидалного пространства через внутренний слуховой проход и водопровод улитки. Имеется и другая точка зрения, согласно которой заболевание внутреннего уха происходит в результате гематогенного заноса инфекции. В пользу этого говорит наблюдающееся иногда одновременное поражение мозговых оболочек и лабиринта. Одновременное поражение указанных образований объясняется особым сродством менингококка к спинномозговой жидкости и сходной с ней по составу — перелимфе. Наряду с этим следует привести и данные Е. Л. Шпайер. Она на основе своих патогистологических исследований слухового нерва и его центров в продолговатом мозгу пришла к заключению, что при цереброспинальном менингите изменяются главным образом ядра VIII пары черепномозговых нервов.
Читайте также:




