Менингит симптомы у детей симптом кернига брудзинского
Запущенные воспалительные заболевания головного мозга и его оболочек очень опасны. По этой причине их необходимо диагностировать и лечить на ранних стадиях. К сожалению, люди редко обращаются за медицинской помощью из-за головной боли. Только прогрессирование симптоматики заставляет большинство пациентов вызвать скорую помощь. Следует помнить, что такие патологии, как менингит и энцефалит, всегда начинаются с головной боли. Поэтому каждому важно знать специфические симптомы этих воспалительных процессов. Благодаря им можно распознать тяжёлые патологии.
При каких состояниях положительные симптомы Брудзинского
Головной мозг окружён 3 мозговыми оболочками:
- Сосудистой, или мягкой – прилегает к поверхности мозга, повторяя рельеф его, заходит в борозды и щели.
- Паутинной – не углубляется в борозды.
- Твёрдой – соприкасается с костями черепа изнутри.
Пространство между мягкой и паутинной оболочками головного мозга называется субарахноидальным (подпаутинным) и заполнено ликвором, или спинномозговой жидкостью. Давление ликвора в норме 100 – 180 мм вод. ст.
Патологические процессы, которые приводят к увеличению объёма тканей внутри черепа (абсцессы, кисты, опухоли, отёк, воспаление, кровоизлияние), вызывают повышение давления на мозговые оболочки. Это связано с тем, что кости черепа не могут раздвинуться. При отсутствии лечения сдавлению подвергаются участки мозга. При вовлечении жизненно важных центров в продолговатом мозге может наступить остановка дыхания.
Симптомы Брудзинского становятся положительными при следующих состояниях:
- Воспаление в головном мозге (энцефалит) и его оболочках (менингит), абсцесс мозга (очаговое скопление гноя). Инфекции могут иметь вирусный, бактериальный и аутоиммунный характер.
- Нарушения кровоснабжения мозга: кровоизлияние субарахноидальное (между оболочками) или внутри мозга.
- Черепно-мозговые травмы, которые также часто сопровождаются разрывом сосудов и отёком тканей.
- Объёмные образования, расположенные в задней черепной ямке: опухоли, кисты.
Основные причины развития симптома
Что касается основных причин, которые могут спровоцировать его появление, то, в первую очередь, необходимо выделить такую инфекцию, как бактериальный менингит. В этом случае симптом будет наблюдаться у человека спустя всего двадцать четыре часа после начала этого заболевания. Помимо этого, симптом Брудзинского может быть зафиксирован при острой форме артрита позвоночника. Также данный признак может быть определен через две-три минут после начала субарахноидального кровотечения. При этом и в последнем случае, и в случае менингита менингеальные нарушения отмечаются вследствие аккумуляции экссудата или давления крови вокруг нервных окончаний, расположенных в спинном мозге.
Симптомы внутричерепной гипертензии
При повышенном внутричерепном давлении человек отмечает сильную головную боль распирающего характера, интенсивность которой нарастает утром и в горизонтальном положении. Также беспокоит тошнота и рвота, иногда упорная икота. Характерной особенностью является то, что после рвоты степень выраженности головной боли уменьшается.
У больного человека могут быть сонливость, угнетение сознания, эпизоды нарушения зрения, двоения в глазах (из-за давления спинномозговой жидкости на зрительный и отводящий нервы). Определяются изменения сердечного и дыхательного ритма, повышение или колебания артериального давления.
Отмечается повышенная чувствительность к световым и звуковым раздражителям, прикосновениям к коже, болезненны многие точки выхода нервов в области головы.
Примечания
Как правильно проверить симптомы
Больной лежит на спине на ровной поверхности. Под голову врач подводит свою руку и пытается наклонить голову больного так, чтобы подбородок коснулся передней грудной стенки. В норме такое движение легко осуществить. Положительным считают симптом, если при сгибании в шейном отделе у больного подтягиваются ноги: непроизвольно сгибаются в коленных и тазобедренных суставах.
Бывают ситуации, когда невозможно и даже противопоказано проверять данный симптом. При травмах шейного отдела позвоночника, при угрозе вклинения (смещение ствола мозга вниз и сдавление его в большом затылочном отверстии, то есть в месте перехода позвоночника в череп. Это может привести к тяжёлым последствиям и даже к летальному исходу).
Больной лежит на спине, врач несильно надавливает своей рукой внизу живота сразу над лобковой костью. Положительной реакцией считают сгибание ног пациента в тазобедренных и коленных суставах.
Врач поднимает 1 ногу больному, который лежит на спине, и сгибает её в колене и тазобедренном суставе (так проверяют симптом Кернига). При этом сама собой сгибается вторая нога в тех же суставах.
Такую проверку проводят редко. При надавливании больному на щёку сгибаются руки в локтях и подтягиваются плечи ввех.
Другие менингеальные симптомы
Как правило, симптомы Брудзинского проверяют в комплексе с другими менингеальными симптомами.
При сгибании шейного отдела позвоночника и попытке достать подбородком грудной стенки врач чувствует своей рукой сопротивление мышц шеи пациента. Они напрягаются и не дают выполнить это пассивное движение. Возникает реакция со стороны организма в виде разгибания.
Это связано с тем, что при сгибании натягиваются корешки спинномозговых нервов, проходящие в отверстиях между позвонками. Стремление ослабить натяжение приводит к движению в обратном направлении.
Крайней степенью выраженности ригидности мышц является опистотонус – поза больного с переразгибанием позвоночника. Больной выгнут назад в виде дуги, голова запрокинута назад.
Следует исключить состояния, при которых спазм разгибательных мышц шеи связан с патологией шейного отдела позвоночника:
- миозит;
- остеохондроз шейный;
- опухоли позвоночника в шейном отделе;
- паркинсонизм и другие виды нарушения тонуса мышц (вовлечены все мышцы тела, не только шеи).
Больной лежит на спине. Врач поднимает 1 ногу больного. Сгибает её под углом 90 градусов в коленном и тазобедренном суставах. При разгибании ноги в колене у больного возникает боль по задней поверхности ноги, мышцы напрягаются. Врач, проверяющий симптом, не может разогнуть больному ногу.
Относится к менингеальным симптомам у детей. Если поднять ребенка, взяв его в области подмышечных впадин, у него поджимаются ножки к животу и держатся в таком положении.
Дополнительные методы исследования
Менингеальные симптомы могут отсутствовать в начальных стадиях менингита или при лёгких формах заболевания. Поэтому отрицательные симптомы не исключают наличия у больного диагноза. В таких случаях требуется подтверждение другими методами исследования.
Наиболее достоверный – спинномозговая пункция в области поясницы. Это исследование позволяет подтвердить повышение давления ликвора, изучить количество клеток и их соотношение, измерить концентрацию белка, сахара, определить цвет, прозрачность, относительную плотность жидкости. Эти данные необходимы для более точного определения причины заболевания.
Проведение процедуры противопоказано при объёмных процессах в головном мозге, так как может привести к резкому смещению структур мозга и ухудшению состояния. Поэтому её назначают только после рентгенографического обследования, КТ или МРТ головы.
На снимках КТ и МРТ обнаруживают признаки повышения внутричерепного давления: расширение субарахноидального пространства, увеличение объёма желудочков внутри мозга (тоже заполнены спинномозговой жидкостью).
Когда появляется симптом Кернига и Брудзинского
Продолжительность инкубационного периода зависит от типа инфекции и собственного иммунитета пострадавшего человека. Дополнительно на этот показатель влияет, насколько обширно успели распространиться болезнетворные микроорганизмы.
Заболевание имеет 5 различных форм в зависимости от типа возбудителя или их сочетания:
- бактериальный;
- грибковый;
- вирусный.
В первую очередь головной мозг подвержен разрушительному действию бактерии менингококка. Она относится к роду Neisseria, который включает менингококки и гонококки. Инфекция распространяется воздушно-капельным путем от носителей к реципиентам.
Самыми опасными в плане тяжести воспалительного процесса являются менингококки группы А. У детей чаще всего регистрируются случаи заражения энтеровирусами, которые проникают в организм ребенка с пищей, загрязненной водой и через посуду. На фоне ветряной оспы, кори или краснухи заболевание развивается с особенно высокой скоростью.
На начальных стадиях проявляется менингиальный синдром:
- общемозговые нарушения становятся следствием реакции мозговых тканей на внедрение инфекции и проявляются в виде отечности тканей и изменений текучести ликвора;
- на дальнейшей стадии отмечается его повышенная выработка и нарушения обратного всасывания;
- затем начинает повышаться внутричерепное давление, в ряде случаев это ведет к развитию гидроцефалии;
- со стороны нервов черепа, спинных корешков наблюдаются раздражения и выпадения из общей системы регуляции;
- температура тела повышается до критических значений, 40°С и выше.
Затем начинают развиваться более специфические симптомы, в том числе Кернига и Брудзинского.
Среди дополнительных методов диагностики выделяются другие подтверждающие диагноз тесты:
-
симптом Лесажа – если ребенка поднять, поддерживая за подмышки, он рефлекторно подтянет ноги к животу;
При этом следует знать, что у маленьких детей раннего возраста такие симптомы диагностируются достаточно трудно, поскольку в этот период все мышцы тела продолжают находиться в физиологическом тонусе. Поэтому решающее значение в этом случае имеет напряжение или выбухание большого родничка.
Симптом Кернига и Брудзинского относится к первым признакам острого нарушения мозгового кровообращения. Но в большинстве случаев симптоматика нарастает с такой скоростью, что подобные методы диагностики могут отнять те минуты, в течение которых можно было спасти жизнь пострадавшего. Поэтому использовать их можно только тогда, когда диагноз все еще стоит под сомнением врача.
Кроме непосредственно перфорации сосуда в головном мозге и последующего излития крови в окружающие ткани, выделяют несколько других типов ишемии, то есть кислородного голодания мозга.
- Атеротромботический вариант – развивается при закупорке оторвавшейся холестериновой бляшкой какого-либо сосуда в голове. Такая патология чаще всего встречается у пациентов старшего возраста, страдающих от повышенного уровня холестерина низкой плотности. В процессе циркуляции с током крови по организму отдельные молекулы постепенно слипаются и оседают на стенках сосудов.
По мере увеличения бляшки она способна оторваться и довольно быстро достигнуть отделов головного мозга. Поскольку сосудистая сеть в этой зоне особенно тонкая и узкая целая бляшка или ее частицы не могут преодолеть отдельно взятый сосуд и тем самым блокируют ток крови.
В результате в части мозга нарушается кровоснабжение и прекращается приток молекул кислорода, без которого неизбежно возникает ишемия и последующее отмирание тканей.
Площадь поражения может быть разной. Это также зависит от диаметра закупоренного сосуда. При ишемических атаках степень повреждений не столь высока, поэтому врач может просить выполнить некоторые пробы, включая определение симптома Кернига и Брудзинского.
- Кардиоэмболический вариант – в этом случае происходит закупорка пристеночных зон внутренних полостей сердца. Спровоцировать развитие патологии могут бактериальный эндокардит, пороки сердца, ревматизм и другие заболевания. Перебои сердечного ритма способствуют возникновению патологии. Кардиоэмболия развивается остро на фоне относительного благополучия.
Пострадавший может оставаться в сознании, но при слишком большой зоне нехватки кислорода состояние обычно быстро ухудшается. При вовремя оказанной медицинской помощи в последствии больной вынужден долго восстанавливаться из-за нарушения речевых функций и появления локальных параличей.
- Гемодинамический вариант – происходит в сочетании с пониженным артериальным давлением и дефектами сердечной проводимости на фоне слишком низкого пульса. Симптоматика при этом нарастает постепенно в состоянии сна или отдыха. При другом развитии событий признаки проявляются остро и внезапно.
- Лакунарный вариант – закупорка происходит в артериях малого сечения в сочетании с повышенными значениями артериального давления. Чаще всего симптоматика нарастает в течение нескольких часов. Патологические отклонения в мозге и менингиальные знаки не происходят. Характерные признаки наблюдаются в месте локализации проблемы. Среди них встречаются параличи 1 или 2 конечностей, снижение чувствительности тканей, ухудшение речевых функций и зрительные дефекты.
Заболевания, которые сопровождаются нарушениями функций печени, ведут к повышению свободного билирубина в крови. В дальнейшем это становится причиной развития желтухи.
Билирубин токсично действует на мозг и его оболочки, результатом чего становится выявление следующих симптомов:
- задние мышцы бедра испытывают постоянное напряжение;
- начинаются постоянные и интенсивные боли в голове;
- туловище принимает характерную выгнутую форму;
- напряженность мышечных тканей затылка;
- давление внутри черепа увеличивается;
- живот значительно втягивается;
- поза становится вынужденной.
Среди симптомов желтухи самым характерным показателем становится уровень свободного билирубина в крови, он достигает значений 70 мкмоль/л и выше. При сочетании с другими специфическими инфекционными агентами головной мозг испытывает существенные повреждения. Заболевание было открыто ученым, в честь которого ее стали называть болезнью Боткина.
Официальное название – гепатит группы А. Основные провоцирующие факторы развития патологии – это недостаточно высокий уровень гигиены. Но по сравнению с другими гепатитами желтуха носит временный характер и при адекватной терапии бесследно исчезает, не переходя в хроническую форму.
Для предотвращения инфицирования в настоящее время существует эффективная вакцина, после введения которой у человека начинается синтез защитных антител. При внедрении в организм они быстро уничтожают возбудителей.
При поражении оболочки головного и спинного мозга в результате менингеальной инфекции или кровоизлияния, важнейшими симптомами для установления первичного диагноза являются проявления, установленные благодаря трудам польских и российских врачей-педиатров —, Иозефа Брудзинского и Владимира Кернига.
Разработанные терапевтами методы первичной диагностики поражения мозговых оболочек позволяют в короткий срок оказать необходимое терапевтическое лечение, предотвратив страшные последствия заболевания. Рассмотрим подробнее признаки травмирования мозга в данной статье.
Характеристика синдрома
Методика определения Брудзинского и Кернига заключается в выявлении ранних признаков раздражения мозговых оболочек инфекционными возбудителями или травматическими повреждениями.
Синдром Кернига и Брудзинского составляет особую ценность, так как позволяет на ранних этапах определить наличие заболевания, опережая инструментальную и лабораторную диагностику.
Причинами положительного синдрома являются такие заболевания, как:
сепсис,
Ученые долгие годы исследовали влияние повреждений ЦНС на первичные рефлексы пациентов. В результате исследований, они обнаружили взаимосвязь между сопротивлением мышц шеи, нижних и верхних конечностей и поражением мозга.
Синдром Кернига
Разработанный в 20 веке симптом Кернига не теряет своей актуальности до сих пор и является подспорьем в диагностике серьезных патологий ЦНС.
Чтобы проверить положительный симптом Кернига пациента укладывают на спину и сгибают одну ногу под прямым углом в тазовом и коленном суставе.
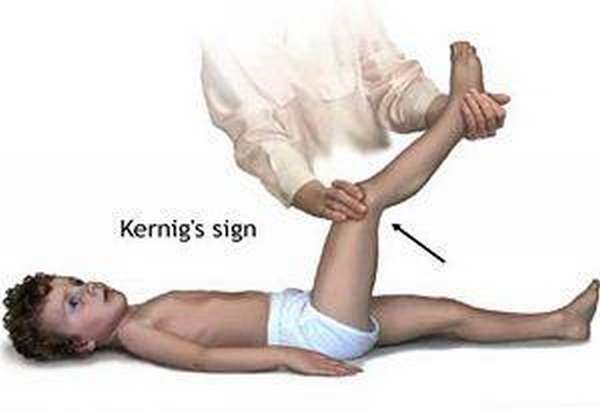
Далее, врач пытается пассивно разогнуть эту ногу в коленном сочленении, однако это оказывается невозможным из-за повышения ригидности разгибателей.
Данный симптом проявляется с обеих сторон тела пациента.
Исключение из правила составляют те случаи, когда у пациента помимо поражения оболочек мозга имеется парез —, мышечное ослабление, тогда, симптом Кернига может не быть отрицательным с обеих или одной стороны тела.
В пожилом возрасте мышцы-сгибатели склонны к повышению тонуса и контрактуре. В таком случае может быть отмечен ложно-положительный синдром.
Синдром Брудзинского
Брудзинский исследовал рефлексы других суставных сочленений при поражении мозговой оболочки. Для подтверждения синдрома требуется в положении пациента лежа на спине проверить непроизвольные сгибания коленных суставов.
Различают верхний, средний, нижний синдром Брудзинского.

Верхний симптом характеризует повышение тонуса мышц шеи. При попытке врача пассивно поднести подбородок пациента к грудной клетке, наблюдается подтягивание коленных суставов с одновременным сопротивлением в шее.
Средний или лобковый положительный симптом обнаруживается, если при надавливании на лобковую кость происходит непроизвольное сгибательное движение в ногах.
Нижний симптом был разработан совместно с Кернигом и точно повторяет ранее описанное явление: при пассивном сгибании ноги пациента, разогнуть ее в колене не представляется возможным.
Помимо этого, Брудзинский заметил, что при надавливании на нижнюю точку скуловой дуги, человек непроизвольно сокращает трапециевидную мышцу, подтягивая плечи к ушам, а также сгибает верхние конечности в локтях.
Что делать при положительной реакции
Положительный синдром Брудзинского и Кернига предполагает наличие патологий мозговых оболочек. Однако, первичный диагноз должен быть подтвержден общей клинической картиной, УЗИ, МРТ, КТ, анализами крови, люмбальным и физикальным исследованием.
На основании результатов диагностики, вида и степени заболевания врачом подбирается эффективное лечение.
Менингиальная инфекция требует приема антибиотиков, уменьшения реабсорбции воды и солей в тканях и их ускоренное выведение из организма, а также восстановление баланса электролитов.
При опухолевых новообразованиях пациенту положено хирургическое вмешательство и лучевая терапия.
При кровоизлиянии в мозг пациенту назначаются медикаменты, препятствующие образованию тромбов и повышенной свертываемости крови, предупреждающие повреждение нейронных сетей, ингибирующие окисление свободных радикалов и других токсичных веществ.
В тяжелых стадиях болезнь подвергается хирургическому вмешательству.
Заключение
Симптомы Кернига и Брудзинского позволяют на ранней стадии выявить патологию спинного и головного мозга. Благодаря своевременно начатому лечению инфекционных поражений, терапия в большинстве случаев оканчивается полным выздоравлением пациента. При выявлении злокачественных опухолей и тромбоза, раннее лечение не умаляет последствий заболевания, однако способно предотвратить некоторые симптоматические проявления.
Для предотвращения повреждения оболочки мозга специалисты рекомендуют прививаться от инфекционных возбудителей, вовремя лечить ОРВИ, грипп, бактериальные заболевания, регулярно заниматься спортом, следить за артериальным давлением и придерживаться здорового образа жизни.
Запущенные воспалительные заболевания головного мозга и его оболочек очень опасны. По этой причине их необходимо диагностировать и лечить на ранних стадиях. К сожалению, люди редко обращаются за медицинской помощью из-за головной боли. Только прогрессирование симптоматики заставляет большинство пациентов вызвать скорую помощь. Следует помнить, что такие патологии, как менингит и энцефалит, всегда начинаются с головной боли. Поэтому каждому важно знать специфические симптомы этих воспалительных процессов. Благодаря им можно распознать тяжёлые патологии.
При каких заболеваниях проверяют симптом Брудзинского
Неврологические патологии воспалительного характера довольно распространены, особенно – среди детей. Чаще всего они имеют вирусную или бактериальную природу. Пик заболеваемости приходится на осенние и зимние месяцы. К воспалительным процессам головного мозга и его оболочек относятся различные виды энцефалитов и менингитов. Они делятся между собой согласно этиологическому фактору развития заболевания. Кроме того, имеются отличия и в клинических проявлениях менингитов и энцефалитов. Но, несмотря на причину, вызвавшую заболевание, во всех случаях будет наблюдаться симптом Кернига, Брудзинского и другие оболочечные знаки.
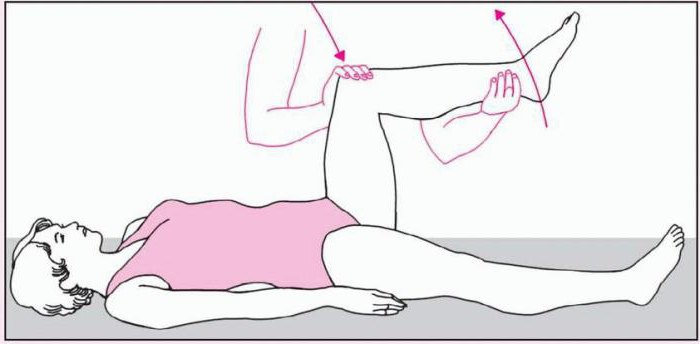
При некоторых патологиях специфические проявления выражены более сильно, при других – слабее. Тем не менее симптом Брудзинского при головной боли необходимо проверить в любом случае. Благодаря ему можно отличить воспалительные процессы от других патологий мозга.
О чём говорят положительный симптом Кернига, Брудзинского и Лессажа?
Известно, что оболочки головного мозга, как и его вещество, имеют тесную связь с нервными волокнами, проходящими по всему телу. Поэтому при поражении основного регулирующего аппарата изменения происходят в различных частях организма. Это подтверждают менингеальные симптомы. При их проведении необходимо обращать внимание на нижние конечности пациента, тем самым можно судить о состоянии мозговых оболочек. Самые распространённые из этих них – это симптомы Брудзинского, Кернига, ригидности затылочных мышц.
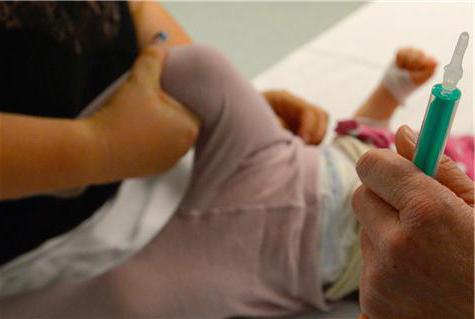
Чтобы определить воспалительное заболевание головного мозга у детей раннего возраста, используют другие приёмы. Например, симптом Лессажа. Также, у малышей проверяют множество рефлексов, которые при патологии могут исчезать или проявляться слабее. Если оболочечные симптомы положительны, то это необязательно говорит о менингите. В некоторых случаях в процесс может вовлекаться и серое вещество головного мозга. Тогда заболевание называется энцефалитом и является более грозным. Чаще всего менингеальные знаки резко положительны при гнойном воспалении мозговых оболочек или при геморрагическом инсульте.
Техника проверки симптомов Бруздинского
Симптомы Брудзинского проверяются при подозрении на любую неврологическую патологию. Они необходимы для подтверждения или исключения воспалительного процесса менингеальных оболочек. Симптом Брудзинского верхний выявляется у больных в большинстве случаев. Его проверка не составляет большого труда. Для этого необходимо уложить пациента на спину и попросить его наклонить голову вперед (к груди). Если при этом больной непроизвольно сгибает ноги, симптом считается положительным. Часто его проведение сочетают с проверкой ригидности мышц затылка. Средний симптом Брудзинского по-другому называется лонным. Положение больного не меняется, он также остается лежать на спине. При этом необходимо надавить на паховую область (лонный бугорок). Симптом положителен, если происходит сгибание ног. Этот признак наблюдается не всегда, а лишь в случае гнойного менингита. Нижний симптом Брудзинского проводится следующим образом: больному сгибают одну ногу в тазобедренном и коленном суставе, при этом вторая конечность приводится к животу самостоятельно. В этом случае результат расценивается как положительный.
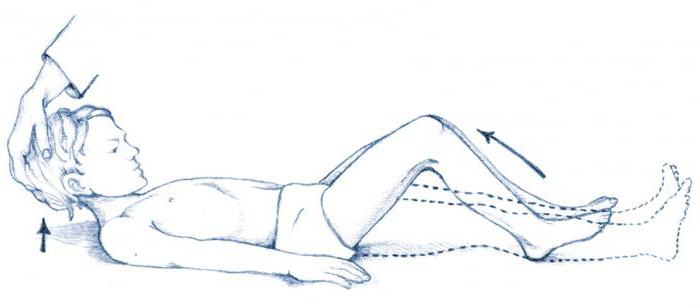
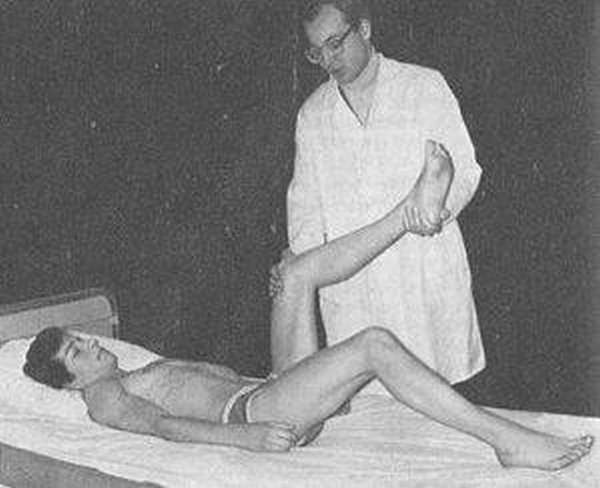
Симптом Кернига: как проверяется?
Симптом Кернига – это ещё один признак, по которому диагностируют мозговые патологии. Он может быть положительным не только при воспалительных заболеваниях. В некоторых случаях симптом Кернига наблюдается вследствие раздражения мозговых оболочек кровью. Так происходит при травмах головы или ОНМК по геморрагическому типу. Техника проведения симптома Кернига:
- Уложить человека на спину.
- Согнуть одну ногу в тазобедренном и коленном суставах.
- Попытаться выпрямить нижнюю конечность.

Симптом является положительным, если ногу невозможно полностью разогнуть.
Врачебная тактика при положительных менингеальных симптомах
Положительный симптом Брудзинского говорит о раздражении оболочек головного мозга. В этом случае доктор назначает дальнейшее обследование. В первую очередь при подозрении на менингит или энцефалит выполняется пункция спинномозговой жидкости. Анализ ликвора укажет на наличие бактериального или вирусного воспаления. При обнаружении в спинномозговой жидкости крови выполняется компьютерная томография головного мозга. Также она необходима при травмах головы.
Лечение при положительном симптоме Брудзинского
Если при осмотре выявлен хотя бы один положительный симптом Брудзинского, необходимо госпитализировать больного. Дальнейшее обследование поможет найти причину заболевания. При гнойных воспалениях мозгового вещества и оболочек проводится антибактериальная терапия. Серозные менингиты требуют противовирусного лечения. ОНМК по геморрагическому типу является показанием для немедленного оперативного вмешательства.
Менингит, известный также как воспаление оболочек головного или спинного мозга – грозное заболевание, представляющее серьезную опасность при несвоевременном или неправильном лечении, которое может привести летальному исходу.
Менингит может возникнуть как отдельное заболевание, так и как осложнение процессов, идущих в других органах и системах.
К возможным осложнениям при некачественном или несвоевременном лечении менингита относят:
- эпилептические припадки;
- гидроцефалия;
- частичная или полная глухота, слепота;
- снижение интеллектуальных способностей;
- стойкие головокружения.
Коварность осложнений после менингита состоит в том, что они могут проявляться даже при правильно проведенной и своевременной терапии. Возникать они могут и сразу после болезни, и периодически беспокоить впоследствии. Поэтому в целях минимизации осложнений менингита при первых симптомах заболевания больной нуждается в квалифицированном лечении в стационаре при помощи антимикробных, противогрибковых, стероидных или противовирусных средств.
Сущность заболевания

Наиболее подвержены внедрению вирусов и бактерий те, у кого слабый энцефалический барьер в силу его незрелости и ослабленная иммунная система:
- дети в возрасте до 5 лет (особенно часто вирусный менингит развивается у новорожденных);
- больные, испытывающие большую нагрузку на иммунитет, вследствие химиотерапии или интенсивного лечения.
Причиной заболевания служат всевозможные вирусы, проникающие сквозь гематоэнцефалический барьер:
- вирусы герпеса;
- энтеровирусы;
- вирус Западного Нила;
- вирус кори;
- вирусы гриппа и другие.
Бактериальная форма заболевания вызывается различными бактериями:
- менингококком;
- стрептококками (гнойный менингит);
- стафилококками;
- пневмококками;
- гемофильной палочкой;
- клебсиеллой;
- кишечной палочкой и другими микроорганизмами.
Грибковая форма менингита вызывается грибковыми инфекциями.

Он инициируется вирусом эпидемического паротита, путь передачи которого – воздушно-капельный. Особенно восприимчивы к нему дети дошкольного и школьного возраста в зимнее и весеннее время. Представители мужского пола болеют им в 1,5 раза чаще, чем женского. Вспышки менингита продолжительностью до 80-100 дней наблюдаются через 1-2 года. После введения прививки от паротита (свинки) удалось добиться резкого снижения заболеваемости. Источником инфекции может выступать только больной человек, за 1-2 дня до первых симптомов и 5 дней после них. При исчезновении симптомов заразность исчезает.
Менингит при вирусных формах гриппа манифестирует из-за гриппозных инфекций верхних дыхательных путей, с дальнейшим проникновением их в кровь, а следом — в оболочки мозга. Особую опасность он представляет для детей и людей старше 60 лет (среди них самая высокая смертность от этого вида менингита), характеризуется бурным нарастанием симптомов и необходимостью скорейшего лечения противобактериальными препаратами и кортикостероидами с целью минимизации осложнений.
Предрасполагающими к болезни могут быть:
- отиты, синуситы, фарингиты;
- инфекции дыхательных путей;
- ослабленный, незрелый и хронически слабый иммунитет;
- посещение мест массовых скоплений и детских коллективов в период эпидемий менингита.
Возбудитель попадает в кровь из желудочно-кишечного тракта, где размножается и разрушительно действует на центральную нервную систему. Самый распространенный вид вирусного менингита (85% от всех случаев), вызывается вирусами Коксаки и энтеровирусами. Вспышки происходят эпидемически, в основном летом и весной, и характеризуются высокой степенью заразности.

Симптомы серозного менингита специфичны субферильной температурой, общей слабостью, отсутствием аппетита, запором, рвотой и напряженностью в затылочной области. Начинается серозный менингит постепенно: признаки проявляются по нарастающей в течение 2-3 недель.
Вирусный менингит встречается чаще (11 случаев болезни на 100000 человек), чем бактериальный менингит (3 случая на 100000 человек) и грибковый, и вспышки этого заболевания обычно протекают в межсезонье. Наиболее часто случается вирусный менингит у детей и взрослых, не достигших возраста 35 лет. Само заболевание протекает иногда значительно легче, чем другие виды, однако представляет большую опасность возможными осложнениями, особенно у пожилых пациентов. Все виды характеризуются умеренным повышением температуры (4-7 дней), некоторыми измененными состояниями (бред, оглушенность) и схожими жалобами. Инкубационный период менингита всех видов длится от двух до четырёх суток.
Симптомы менингита у взрослых
Симптомы менингита и у взрослых больных, и у детей отличаются стремительным развитием и могут представлять собой следующие проявления:
- Начало заболевание сопровождается ознобом, быстрым повышением температуры тела.
- Первый признак менингита — менингеальный синдром, наблюдающийся в первые сутки-двое и включающий в себя упорную головную боль, головокружение, светобоязнь, рвоту, вялость и сонливость либо возбуждение. Могут присутствовать жалобы на боли в животе, кашель, насморк.

Далее развиваются: гастроэнтерологические нарушения (тошнота и рвота); повышенная чувствительность к разного рода раздражителям; изменения сознания, психические нарушения, галлюцинации, оглушенность; светобоязнь – взрослые больные укрываются одеялом и лежат, отвернувшись к стенке и откинув голову назад для расслабления мышц; сильная, распирающая головная боль, возрастающая при движениях, от громких звуков или ярких источников света; наблюдается менингизм – ригидность мышц затылка, не позволяющая голове совершать свободные движения.
При врачебном осмотре наблюдаются следующие симптомы, характерные только для менингита:
- Симптом Кернига, при котором больному невозможно привести в исходное положение ногу, согнутую ранее в тазобедренном и коленном суставах.
- Симптомы Брудзинского, которые характеризуются тремя видами:
- верхний: при наклоне головы больного к груди, ноги также непроизвольно сгибаются;
- средний: надавливание на область лонного сочленения также вызывает их непроизвольное сгибание;
- нижний: при проверке симптома Кернига у больного непроизвольно пытается согнуться свободная нога.
Симптомы менингита у детей
Клинические проявления менингита у детей выражены сильнее, чем у взрослых. К общим клиническим признакам, как сильное беспокойство, понос, возбужденность, лихорадка,
непереносимость прикосновений добавляются те, которые характерны сугубо для малышей. Это:
- обильные срыгивания;
- часто повторяющиеся судороги;
- учащенные дыхание и сердцебиение;
- снижение сосательного рефлекса у новорожденных и аппетита;
- стремление к неестественным позам тела, когда голова запрокидывается назад;
- бледность кожных покровов и синюшный носогубный треугольник;
- появление кожной сыпи.

Особое внимание следует уделять наличию в первые 1-2 суток заболевания сыпи на теле ребенка, которая исчезает при надавливании. Впоследствии она переходит в гемморагическую стадию, превращаясь в синяки. Данный симптом свидетельствует о начавшемся сепсисе (омертвении тканей) под влиянием менингококковой инфекции и ребенок подлежит срочной госпитализации.
К симптомам при менингите у подростков добавляются:
- плаксивость, вызванная головной болью,
- краснота лица при бледном носогубном треугольнике,
- приступы эпилепсии.
Вспышки менингита в России в 2017 году
Система вакцинации позволяет существенно снизить заболеваемость менингитом. Однако серьезные вспышки заболевания происходят регулярно: от менингита в Самаре, Омске в этом году пострадали сотни детей. С началом учебного года вирусы разгулялись не на шутку: за сентябрь заболело более 120 учеников. Несколько школ в этих городах пришлось закрыть на карантин.
Менингит в Челябинске в этом году разгулялся из-за энтеровирусной инфекции, или энтеровируса ЭСНО 30, открытого в 2013 г. Случаев только энтеровирусного менингита было зарегистрировано 45. Почти все детские сады города были закрыты, усилен по городу режим дезинфекции.
Профилактика менингита
Прививка от менингита делается детям в раннем возрасте. В настоящее время существует несколько вакцин от менингита:
- вакцина против бактериального менингита и пневмонии;
- менингококковая вакцина;
- тривакцина против кори, паротита и краснухи;
- пневмококковая вакцина;
- противооспенная вакцина.
Средством предупреждения менингита является химиопрофилактика, заключающаяся в использовании химпрепаратов (рифампицина, цефтриаксона) теми, кто находился в контакте с больными.
Неспецифические методы профилактики следующие:
- Необходимость воздержания от опасных контактов с заболевшими, так как основной путь передачи менингита – воздушно-капельный. Случаи менингита в школе или детском саду являются показанием для введения карантина по менингиту. В ином случае надлежит использовать марлевые повязки, респираторы и т.д.
- Частое мытье рук.
- Избегание поездок в потенциально проблемные местности по менингиту.
- Использование репеллентов от членистоногих и животных, являющихся переносчиками возбудителей менингита.
- Воздержание от купания в открытых водоемах.
Читайте также:


