Менингит вызванный гемофильной палочкой дифференцируют с
Гемофильный менингит – воспаление оболочки мозга, спровоцированное гемофильной палочкой. Заражение инфекцией происходит от больного человека или носителя.
Способ передачи – воздушно-капельный. По распространенности этот тип менингита занимает 3 место среди всех бактериальных менингитов. Вспышки заболеваемости обычно фиксируются осенью и зимой. Чаще остальных с гемофильным менингитом сталкиваются дети младше 4 лет.
Патогенез
Входными воротами для патогена являются слизистые оболочки органов дыхания. Там гемофильная палочка может на протяжении длительного времени бессимптомно персистировать. Именно с этим месторасположением возбудителя связано развитие эпиглоттитита, синусита и отита.
Если иммунитет человека значительно ослаблен, возбудитель болезни преодолевает барьер в виде слизистой оболочки и проникает в кровоток. В результате этого возможно возникновение сепсиса, артрита и остеомиелита. Если бактерия проникает через гематоэнцефалический барьер – развивается менингит. При этом иммунитет, как правило, ограничиваются фагоцитозом, что и объясняет высокий риск смертельного исхода при отсутствии своевременной и правильной терапии. Активное размножение патогенных микроорганизмов и их последующее разрушение с выделением эндотоксина приводит к инфекционно-токсическому шоку, нарушению мозгового кровообращения и гипоксическому отеку мозга.
Важно! Впервые гемофильную палочку удалось выделить Рихарду Пфайфферу в период эпидемии гриппа в 1989 году. Тогда она была ошибочно принята за возбудителя гриппа.
Симптомы
Гемофильный менингит обычно имеет подострое течение. Болезнь начинается с кашля, насморка и увеличения температуры тела до 38–39 °С. В ряде случаев отмечается нарушение работы пищеварительных органов. Данный этап длится около 4 суток. Затем самочувствие резко усугубляется: температура доходит до 39–41 °С, появляются признаки интоксикации и позывы к рвоте, возникает цефалгия и судороги, развиваются менингеальные симптомы, происходит нарушение сознания. Спустя пару дней после этого присоединяются очаговые симптомы.
При остром течении патологии катаральных явлений может не быть. Менингит начинается со скачка температуры до 39 °С и выше, рвоты, цефалгии. Ярко выраженный менингеальный синдром возникает на второй день заболевания. Лихорадка при гемофильном менингите практически всегда ремиттирующая или неправильная. Она присутствует даже тогда, когда лечение гемофильного менингита уже началось. Уровень лихорадки в этом случае выше, нежели при бактериальных менингитах иной этиологии. Иногда на теле возникает сыпь.
По статистике у 80% пациентов с гемофильной инфекцией имеется фарингит и у 50% – насморк. Несколько реже у них диагностируется бронхит и лишь изредка – воспаление легких. Довольно часто наблюдается увеличение печени и селезенки, анорексия, рвота, срыгивание пищи, расстройство стула (может проявляться как в виде запора, так и в виде диареи). У многих пациентов развивается нарушение сознания, адинамия и истощение.
В запущенных ситуациях бывает сопор и кома (благодаря правильному лечению восстановить сознание удается в период от 5 часов до 3 дней). Выраженный отек главного органа ЦНС присутствует у четверти пациентов. Однако симптомы дислокации мозга выявляют намного реже.
Очаговый неврологический дефицит присутствует более чем у 50% больных. Часто возникают парезы черепных нервов, тугоухость, парциальные судороги, расстройство координации движений, атония и несколько реже – парезы ног и рук.
Менингеальный синдром (в т. ч., выбухание родничка), и симптом подвешивания проявляются мягко. Ригидность мышц шеи чаще возникает у детей старше 1 года. Симптомы Брудзинского и Кернига у некоторых пациентов либо стерты, либо вовсе отсутствуют.
Важно! Гемофильная палочка присутствует на слизистых носа и горла у 90% здорового населения.
Диагностика
Заподозрить наличие менингита специалист может после опроса и осмотра больного. Для подтверждения своих предположений он назначит дополнительные исследования.
При воспалении мозговых оболочек в анализе крови будет выявлено повышенное количество лейкоцитов и ускоренная СОЭ. При люмбальной пункции – спинномозговая жидкость белая с зеленоватым оттенком, мутная. Вытекает она под повышенным давлением. Присутствует нейтрофильный плеоцитоз (100–500 клеток в 1 мкл). Уровень белка увеличен до 2-4 г/л. Характерно уменьшение количества глюкозы в ликворе.
Для выявления возбудителя патологии проводят бактериологический посев крови и спинномозговой жидкости. Чтобы подобрать подходящий способ терапии после посева выполняют тест на чувствительность к антибиотикам.
Кроме этого возможно проведение анализа парных сывороток.
В ходе диагностики важно не спутать гемофильный менингит со стрептококковым менингитом, стафилококковым и пневмококковым, так как они имеют похожую симптоматику.
Когда нужна госпитализация
Госпитализация необходима пациентам, у которых имеется менингеальный синдром, дыхательная недостаточность, стеноз гортани и местные гнойно-воспалительные процессы (например, остеомиелит или целлюлит).
Важно! Вопреки распространенному мнению, прямой связи между ношением шапки и менингитом нет. Само переохлаждение менингит не вызывает, однако оно может ослабить иммунитет, в результате чего организм станет уязвим перед инфекцией.
Терапия
К лечению пациентов с гемофильной инфекцией нужно подходить комплексно. Только так можно добиться быстрого выздоровления и избежать рецидивов.
В период терапии менингита пищу рекомендуется употреблять понемногу, но часто (до шести раз в сутки). Предпочтение стоит отдать легким блюдам. Диета при данной патологии должна выполнять такие функции:
- Устранять отравление, которое возникает из-за ядов патогена и продуктов распада белков.
- Поддерживать метаболические процессы в организме на должном уровне.
- Не допускать развитие авитаминоза.
Диетологи рекомендуют в разные периоды болезни соблюдать разные лечебные деты. Так, при остром течении болезни рекомендуется диета №13, а при осложненном менингите – нулевая диета. Если пациент находится без сознания – ему показана зондовая диета. Во время реабилитации нужна диета №2 и №15. Если организм больного сильно истощен, но он уже полностью выздоровел, ему подойдет диета № 11.
Среди рекомендованных продуктов можно выделить:
- нежирное белое мясо, приготовленное на пару и измельченное в блендере;
- отварная или приготовленная на пару рыба;
- яйца всмятку, омлеты на пару;
- кисломолочные продукты;
- измельченные в блендере овощи и фрукты;
- нежирные бульоны;
- сухари, подсушенный хлеб;
- разваренные или перетертые каши;
- котлеты на пару.
Важно! В период лечения необходимо употреблять много жидкости. Это может быть не только вода, но и черный чай с лимоном, чай из шиповника, компоты, а также разбавленные водой фреши.
Одновременно с этим следует ограничить потребление или вовсе отказаться от:
- жирного мяса (оно провоцирует нарушение кислотно-щелочного баланса);
- жареной пищи;
- копченостей;
- консервации;
- соленого.
Не желательно употреблять пищу, которая содержит в себе быстрые углеводы. Например, кондитерские изделия и мед. Они провоцируют брожение в кишечнике и развитие аллергии, способствует усугублению воспалительного процесса.
Чтобы устранить гемофильный менингит, причины его возникновения необходимо уничтожить в первую очередь. Для этого используют антибиотики. Практика показывает, что гемофильная палочка наиболее чувствительна к Азитромицину, Левомицитину, Рифампицину и Гентамицину. При этом устойчивость патогена имеется к Оксациллину и Линкомицину. Иногда больным назначают комбинацию сразу двух антибиотиков.
Если не будет уничтожена гемофильная инфекция, менингит продолжит прогрессировать, и спровоцирует тяжелые последствия.
Кроме этого проводится симптоматическая терапия. Для выведения ядовитых веществ из организма назначают энтеросорбенты. Как правило, Атоксил или Энтеросгель. Чтобы устранить аллергические реакции и купировать неприятную симптоматику менингита используют антигистаминные средства (Супрастин, Кларитин). Избавиться от рвотных позывов обычно получается при помощи Мотилиума и Церукала. При подъеме температуры тела до 39°С и более применяются жаропонижающие медикаменты (Нурофен, Парацетомол).
При повышенной нервной возбудимостью необходим прием седативных лекарств на натуральной основе (Пустырник, Валериана). Для улучшения оттока лишней жидкости из организма используют мочегонные препараты (Диакарб, Уроглюк). Улучшить качество и функциональность ликвора удается при помощи Цитофлавина.
Важно! Даже если признаки болезни исчезли, сокращать курс терапии, назначенной врачом, нельзя. Иначе будет рецидив.
Прогноз
Летальность при гемофильном менингите составляет 5-30%. Примерно в 30 % случаев у больного остаются очаговые симптомы поражения нервной системы. Они проявляются в виде нарушения координации движений, частичного паралича одной половины тела, снижения остроты зрения и глухоты.
Диспансерное наблюдение
Пациенты, перенесшие гемофильную инфекцию должны состоять на учете у невропатолога в течение 1 года. Это нужно чтобы вовремя выявить осложнения болезни и при возможности устранить их.
Профилактика
Менингит, вызванный гемофильной палочкой можно предотвратить. Сама профилактика инфекции бывает двух видов: экстренная и плановая. Первая проводится после контакта с больным, и она заключается в употреблении антибиотика Рифампицина. О кратности и продолжительности приема лекарства нужно проконсультироваться с врачом. Самостоятельно использовать медикамент нельзя.
Что касается плановой профилактики, то она подразумевает собой вакцинацию. Она доступна гражданам РФ с 2011 года бесплатно. Сегодня зарегистрированы такие вакцины:
- Акт-Хиб;
- Хиберикс;
- Пентаксим;
- Инфанрикс Гекса.
Иммунопрофилактику выполняют не всем. В приоритете дети в возрасте от 3 месяцев до 2 лет. Это наиболее опасный период в жизни ребенка, когда заражение гемофильной палочкой может закончиться серьезными осложнениями. Для достижения хорошего результата необходимо трехкратное введение препарата с интервалом в 45 дней. Ревакцинацию выполняют в 18 месяцев. Таким образом, удается достичь 100% защиты от патогена. Детям старше 1 года и взрослым пациентам вакцину вводят однократно.
Бесплатно прививают не только младенцев, но и всех, кто находится в зоне риска. Вакцинация в детских коллективах позволяет снизить частоту гемофильной инфекции среди детей, которые часто болеют. Благодаря вакцинации частота носительства снижается с 40% до 5%. Это хорошо видно на примере вакцинации детей в различных областях России.
Гемофильная инфекция – это группа бактериальных инфекций, вызываемых палочкой инфлюэнцы (Пфейффера). Наиболее часто поражаются органы дыхания, головной мозг, опорно-двигательная система; при генерализации возникает сепсис. Около трети переболевших остаются пожизненными инвалидами либо имеют стойкие нарушения работы ЦНС, суставов, ЛОР-органов. Диагностика гемофильной инфекции строится на обнаружении возбудителя (молекулярно-генетическое, бактериологическое исследование), растущего титра антител к патогену (ИФА). Лечение: этиотропная антибиотикотерапия, патогенетические меры, симптоматическая терапия.
МКБ-10
- Причины
- Факторы риска
- Патогенез
- Классификация
- Симптомы гемофильной инфекции
- Осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение гемофильной инфекции
- Показания для госпитализации
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Гемофильная инфекция (Хиб-инфекция) представляет собой патологический процесс, вызываемый условно-патогенными микроорганизмами. Возбудитель был открыт в 1892 г. немецким иммунологом Р. Пфейффером (палочка носит его фамилию). Инфекция распространена повсеместно, заболеваемость повышается в зимне-весенний период. До трети всех менингитов детского возраста вызывается гемофильной палочкой. Преимущественно страдают дети младше 5 лет, гендерных различий нет. По некоторым данным, до 40-70% детей, посещающих дошкольные учреждения, являются носителями бактерии.

Причины
Возбудитель инфекции – бактерия рода Haemophilus (вид Н. influenzae), наиболее часто поражения у человека вызывает палочка H. influenzae типа b. Микроорганизм является условно-патогенным представителем нормальной микрофлоры слизистых оболочек респираторного тракта человека. Источником инфекции могут быть здоровые носители, а также больные люди. Пути передачи – воздушно-капельный, у детей нередко сочетается с контактным (через общие игрушки, столовые приборы).
Группу высокого риска составляют проживающие в домах престарелых, интернатах, лица после спленэктомии, новорожденные дети на искусственном вскармливании, ВИЧ-инфицированные, пациенты, длительно получающие системные глюкокортикостероиды, онкологические больные. Основные факторы риска:
- возраст: до 2-х лет и старше 60-ти;
- вредные зависимости: алкоголизм, наркомания;
- иммуносупрессия;
- недоношенность;
- пороки сердца;
- гипогаммаглобулинемия;
- неудовлетворительные санитарно-гигиенические условия.
Патогенез
Патогенез инфекции окончательно не изучен. При попадании внутрь организма человека бактерия длительно персистирует во входных воротах, находясь вне- и внутриклеточно. Колонизация может происходить типируемыми и нетипируемыми штаммами с динамической сменой микробного пейзажа. У серотипа b имеются протеазы, способные инактивировать секреторные иммуноглобулины слизистой. Белки оболочки-капсулы гемофильной палочки могут блокировать фагоцитоз.
При снижении резистентных свойств организма (сопутствующее вирусное поражение, стресс, переохлаждение) возникает активация размножения возбудителя и местное воспаление. Гемофильная палочка может пенентрировать слизистую, попадать в системный кровоток, распространяться по органам-мишеням (головной мозг, легкие, мягкие ткани). Бактерия способна размножаться в крови, формируя бактериемию с вторичными очагами, а затем септическое состояние.
Классификация
Гемофильная инфекция чаще представляет собой болезнь, связанную с переходом латентной патологии в манифестную после бессимптомной колонизации верхних дыхательных путей микроорганизмами. Хиб-инфекцию можно классифицировать по клиническим проявлениям:
- Инвазивная. Включает эпиглоттит, менингит, пневмонию, поражения костей, суставов, подкожно-жировой клетчатки. Более 85% случаев выявляется у детей младше 4-х лет.
- Неинвазивная. Часто вызывается нетипируемыми штаммами, протекает как рецидивирующий синусит, отит, конъюнктивит. Поражаются как дети, так и взрослые.
- Сепсис. Характерно бурное течение, высокая летальность, отсутствие вторичных очагов. Обычно заболевают младенцы в возрасте 6-12 месяцев, роженицы. Больные погибают от септического шока.
Симптомы гемофильной инфекции
Хиб-инфекция обладает коротким инкубационным периодом ‒ 2-4 дня. Симптомы разнятся в зависимости от поражаемого органа, но в типичных случаях начинаются остро с повышения температуры тела более 38,5°C, озноба, слабости. При воспалении надгортанника страдает способность к речи, глотанию, возникает слюнотечение, нехватка воздуха на вдохе. Дыхание становится шумным, кожа приобретает синюшный оттенок. Пациенты сидят, вытянув подбородок и подавшись вперед.
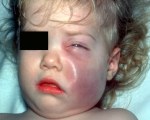
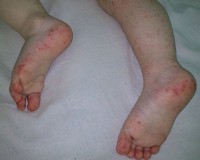
Для начала менингита характерны проявления, сходные с ОРВИ: кашель, насморк, лихорадка более 38°C. Затем возникают заторможенность, выраженные головные боли с рвотой на высоте болевого пика, ригидность затылочных мышц, светобоязнь. Появляются бред, галлюцинации, сонливость. Присоединение сепсиса манифестирует геморрагической сыпью на различных участках тела. На лице, шее возникают болезненные красные уплотнения (целлюлит, флегмона).
Симптомы пневмонии – насморк, сухой кашель, першение в горле. Через несколько суток возникает учащение кашлевых толчков, появление скудной мокроты, боли в грудной клетке при вдохе, лихорадка более 39°C. Пациенты отмечают нарастающую нехватку воздуха, бледность, а затем синюшность кожи, обильное потоотделение. Одышка поначалу заметна только при физической нагрузке, со временем появляется в покое. Нарастает слабость, требуется вынужденное положение.
Осложнения
Гемофильная инфекция имеет ряд осложнений, основным из которых является острая дыхательная недостаточность. Она развивается вследствие асфиксии либо из-за отека респираторной ткани. До 70% случаев пневмоний, вызванных гемофильной бактерией, у детей осложняются плевритом. Часто возникают абсцессы надгортанника. Опасным осложнением менингита является отек головного мозга.
Сепсис вызывает симптомы полиорганной недостаточности у 20% больных. Отдаленные последствия перенесенной гемофильной инфекции: хронические патологии ЛОР-органов (отиты, синуситы, глухота), слепота после менингита и эндофтальмита, остеомиелит. До 50% детей, переболевших гемофильным менингитом, получают группу инвалидности. Редкими осложнениями являются хронические перикардиты, артриты.
Диагностика
Диагностика гемофильной инфекции осуществляется врачами различных специальностей, чаще педиатрами, инфекционистами. Важен тщательный сбор эпидемиологического анамнеза, особенно вакцинальной истории ребенка либо взрослого. Основные лабораторно-инструментальные и клинические признаки болезни:
- Физикальные данные. Объективно выявляются симптомы ДН: одышка, изменение оттенка кожи, втягивание межреберных промежутков, вынужденное положение. На коже туловища и конечностей при сепсисе определяется геморрагическая сыпь. Неврологические проявления включают ригидность мышц затылка, положительный симптом Ласега, Кернига, Брудзинского. Гнойные поражения кожи выглядят гиперемированными, флюктуирующими, отекшими, резко болезненными.
- Ларингоскопия. Симптомы эпиглоттита требуют осмотра ЛОР-врача с проведением визуальной оценки состояния дыхательных путей. При непрямой ларингоскопии выявляется гиперемия зева, большое количество слюны, слизи. Надгортанник увеличен в размерах, багрово-синюшного оттенка, вход в гортань сужен из-за отека стенок.
- Лабораторные исследования. Определяется лейкоцитоз с резким сдвигом формулы влево, ускорение СОЭ. При сепсисе возникает анемия, тромбоцитопения, регистрируется рост активности печеночных трансаминаз, мочевины, креатинина, а также билирубина, Д-димера, гипоальбуминемия. В ОАМ – увеличение плотности, протеинурия, эритроцитурия. Ликворограмма характеризуется нейтрофильным плеоцитозом.
- Идентификация инфекционных агентов. Обнаружение бактерии производится путем микроскопии и посева на питательные среды смывов из носоглотки, зева, мокроты, ликвора, крови или гнойного отделяемого. Наиболее быстрым методом детекции инфекционной палочки является ПЦР. Серологическая диагностика (ИФА) проводится в парных сыворотках с интервалом не менее 14 дней, служит для ретроспективного подтверждения диагноза.
- Инструментальные методы. Необходимо проведение рентгена органов грудной клетки либо низкодозовой КТ легких. Рентгенография шеи в боковой проекции применяется при подозрении на эпиглоттит. В тяжелых случаях возможно выполнение оптиковолоконной ларингобронхоскопии. Рекомендуется УЗИ мягких тканей, брюшной полости. При симптомах менингита обязательна люмбальная пункция.
Дифференциальная диагностика проводится с гнойными менингитами и пневмониями иной этиологии (часто различия только лабораторные, определяются при выделении возбудителя). Эпиглоттит клинически сходен с паратонзиллярным, заглоточным абсцессами. Похожую клинику имеют инородные тела гортани, ожоги кислотами, щелочами, однако в этих случаях обычно известны подробности анамнеза. Может потребоваться исключение острого стенозирующего ларингита, истинного дифтерийного крупа.
Лечение гемофильной инфекции
Показания для госпитализации
Хиб-инфекция в форме эпиглоттита, флегмоны, поражения жировой клетчатки на лице или менингита – показание для экстренной госпитализации, нередко в отделение интенсивной терапии. Стационарное лечение рекомендовано проводить, исходя из тяжести состояния. Так, пневмония без дыхательной недостаточности может купироваться амбулаторно. Существуют эпидемические показания для госпитального прохождения терапии.
До 5-7 дня нормальной температуры тела при менингитах и воспалении надгортанника назначается строгий постельный режим, проводится профилактика пролежней, гипостатической пневмонии. Рекомендуется высокобелковая, витаминизированная диета, увеличение водной нагрузки (в отсутствие противопоказаний).
Пациенты с гемофильной инфекцией обязательно должны получать антибактериальные средства, которые необходимо вводить с первых часов подтверждения диагноза. Лечение лучше начинать с инфузионного введения лекарств. Важно проводить санацию контактных лиц, поскольку у 70% ухаживающих за больными выявляются патогенные гемофильные палочки. Лечебная тактика включает:
- Этиотропное лечение. Назначаются антибиотики широкого спектра действия с учетом растущей антибиотикорезистентности. Препараты выбора: защищенные пенициллины, цефалоспорины, можно использовать макролиды, карбапенемы и фторхинолоны.
- Патогенетические средства. Проводится массивная инфузионная дезинтоксикация гидроксиэтилкрахмалами, кристаллоидами, введение растворов альбумина, свежезамороженной плазмы. Возможно назначение НПВС, реже глюкокортикостероидов.
- Симптоматическая терапия. Включает жаропонижающие, обезболивающие, седативные и другие препараты – муколитики, противокашлевые. Используются диуретики, оксигенотерапия, противосудорожные средства. Проводится коррекция кислотно-щелочного баланса, компенсирование хронических патологий.
Осуществляется в случае возникновения флегмон и абсцессов, особенно на лице. У половины больных с гнойными артритами плечевых и тазобедренных суставов возникает необходимость в лечебной артроскопии. Местное лечение после широкого иссечения гнойного очага состоит в промывании, применении антисептиков для повязок в растворимых, реже мазевых формах. Нередко для улучшения проходимости респираторного тракта осуществляется трахеостомия.
Прогноз и профилактика
Прогноз всегда серьезный и зависит от формы гемофильной инфекции. Летальность достигает 10-20%. Разработана специфическая профилактика. Вакцины разрешены к введению с 3-х месяцев жизни, по схеме 3-4,5-6 месяцев, ревакцинация проводится в 1,5 года. Применяются как в виде многокомпонентных (Пентаксим, Инфанрикс Гекса), так и монопрепаратов (АктХИБ, Хиберикс). После 5-ти лет вакцинация здоровым детям не проводится.
Неспецифическими мерами является санитарно-просветительская работа с населением, санация бактерионосителей в очагах, улучшение условий проживания. Важным звеном профилактики является изоляция больных и контактных лиц на дому или стационаре, карантинные мероприятия в детских учреждениях (до 10 дней). Экстренная антибиотикопрофилактика показана лицам из групп риска.
Что такое гемофильная инфекция?
Гемофильная инфекция (ХИБ-инфекция) — это группа острых инфекционных заболеваний, вызываемых палочкой Пфейффера, с аэрогенным механизмом заражения, поражающая преимущественно детскую возрастную группу. Возбудитель этой инфекции является причиной тяжелых
- гнойных менингитов (воспаление головного мозга);
- эпиглоттитов (воспаление надгортанника);
- сепсиса (заражения крови);
- пневмоний (воспаление легких);
- отитов (воспаление уха);
- артритов (воспаление суставов);
- острых респираторных заболеваний (ОРЗ) и др.
Гемофильная инфекция — достаточно распространенное заболевание в детской возрастной группе. Заболеваемость гемофильной инфекцией высока, однако статистически полноценно вычислить ее сложно. Одной из причин является плохая регистрация, ведь клинически ОРЗ гемофильного происхождения мало отличается от пневмококковой или стафилококковой инфекции. Поэтому могут учитываться только тяжелые случаи с развитием пневмонии, менингита и других проявлений.
Возможность здорового носительства при гемофильной инфекции вызывает опасения, так как является неконтролируемым с эпидемиологической точки зрения процессом. В ряде стран частота носительства в детских дошкольных коллективах достигает 40%, что объясняет высокую заболеваемость ОРЗ в детских садах. Однако наличие специфической профилактики спасает данную ситуацию вплоть до снижения заболеваемости в виде единичных случаев в ряде Европейских стран.
Эпидемиология
Заболеваемость ХИБ-менингитом в России оценивается как 16,9 на 100 тыс. детей 0-5 лет, летальность при этой болезни составляет 15-20%, у 35% развиваются стойкие дефекты. В России инфекция регистрируется с 2007 г. (единичные сообщения). В Москве в 2005-2007 гг. из расшифрованных 83 случаев гнойного менингита 47 (57%) были вызваны гемофильной инфекцией.
Возбудитель гемофильной инфекции
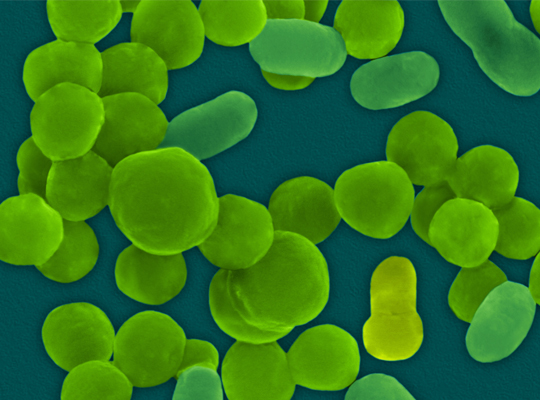
Возбудитель — гемофильная палочка Афанасьева-Пфейффера (Haemophilus influenzae) типа В (отсюда и название ХИБ-инфекция). В настоящее время выделяют около 16 видов гемофильной палочки и 6 антигенно различных типов (от A до F), однако наиболее патогенной для человека является именно тип В. Это микроорганизм очень мелких размеров (диаметр до 1 мкм), способный образовывать защитную полисахаридную капсулу. Именно эта капсула позволяет гемофильной палочке длительно выживать в организме человека, уклоняясь от иммунной системы, а также от действия антибактериальных препаратов.
Причины распространения гемофильной инфекции
Источником инфекции является больной клинически выраженной формой заболевания (от ОРЗ до воспаления легких, менингитов и сепсиса). Также источником инфекции являются здоровые носители гемофильной палочки. В очаге гемофильной инфекции частота носительства может достигать 70% у детей и 30-40% взрослых.
Механизм заражения — аэрогенный, а путь — воздушно-капельный (распространение возбудителя происходит при чихании, кашле, разговоре со слизью бронхиального дерева — мокротой, а также слизью рото- и носоглотки).
Наибольшая вероятность инфицирования у лиц, находящихся в непосредственной близости с источником инфекции (3 метра и менее). Больной становится заразен с появлением симптомов болезни. Носитель внешне здоров, следовательно, с эпидемиологической стороны наиболее опасен, однако у таких людей выделяют наименее заразные типы гемофильной палочки. Дополнительный путь инфицирования — контактно-бытовой (через предметы обихода — полотенца, посуду, игрушки).
Группы риска по восприимчивости к гемофильной инфекции:
- Возрастная группа детей с 6 мес до 5-и лет.
- Лица преклонного возраста старше 65 лет.
- Дети, находящиеся на искусственном вскармливании.
- Иммунодефициты (онкологические заболевания, заболевания крови, ВИЧ-инфекция и др.).
- Лица после удаления селезенки.
- Социальный иммунодефицит (хронический алкоголизм, наркомания).
- Дети из закрытых учреждений (дома ребенка, детские дома).
Входные ворота инфекции — слизистая оболочка носоглотки, где возбудитель может находиться длительное время. Дальнейшее развитие процесса во многом зависит от местной сопротивляемости слизистой (снижение сопротивляемости могут вызвать частые простудные инфекции, переохлаждение, стрессы). При слабой сопротивляемости происходит размножение палочки, ее накопление и проникновение в кровь (бактериемия). А дальше инфекция распространяется по излюбленным органам и тканям (легкие, придаточные пазухи носа, костная система, центральная нервная система, и другие) с возможностью развития сепсиса (множественные гнойные очаги).
Симптомы гемофильной инфекции
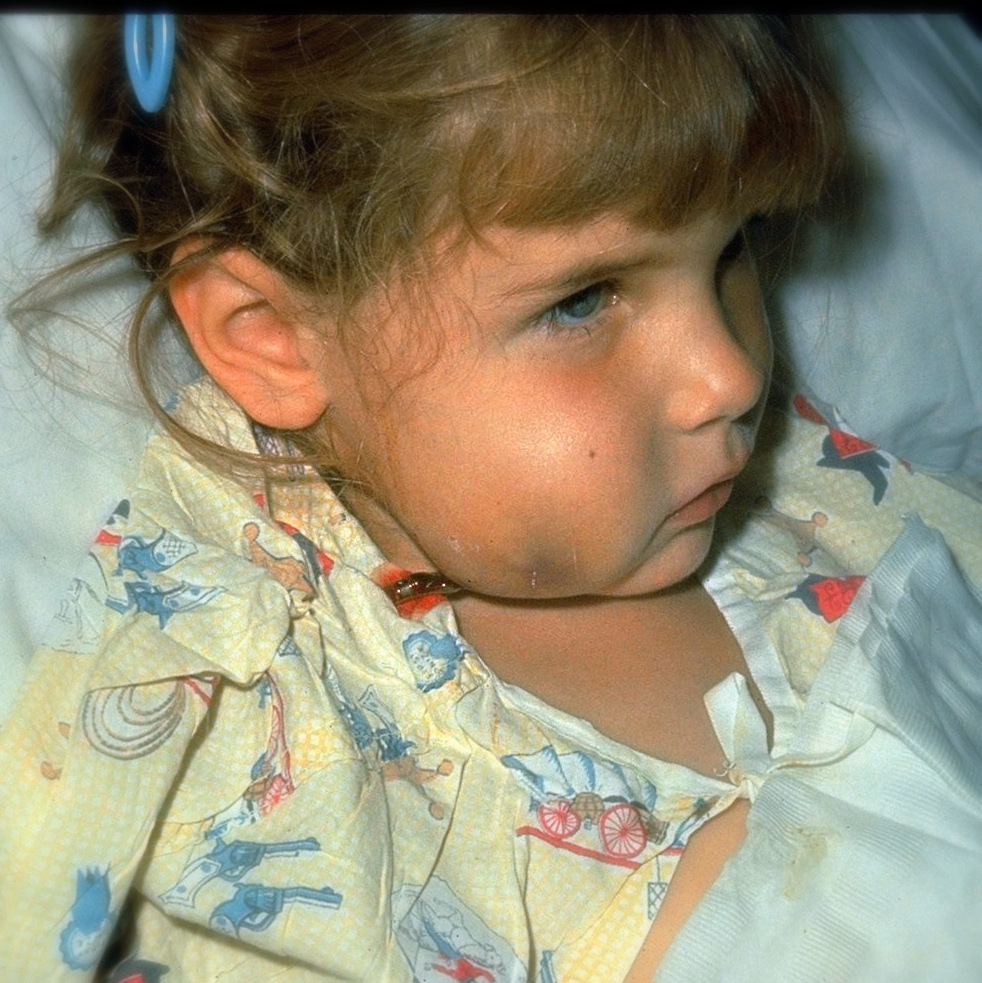
Инкубационный период (с момента инфицирования до появления первых симптомов болезни) определить практически невозможно, ведь гемофильная палочка может длительно находиться на слизистой носоглотки, не вызывая никаких изменений (бессимптомное течение) и только при снижении защитных сил начинает размножаться.
Начало инфекции может быть схожим с острым респираторным заболеванием (ОРЗ), затем наступает генерализация процесса (палочка проникает в кровь и разносится по организму) и возникает одна из клинических форм.
Выделяется несколько типичных форм гемофильной инфекции:
- Гнойный менингит (воспаление мягкой мозговой оболочки)
- Острая пневмония (воспаление легких)
- Сепсис, в частности одна из его форм — септицемия (системное заболевание)
- Целлюлит или панникулит (воспаление подкожной клетчатки)
- Эпиглоттит (поражение на дгортанника)
- Острый артрит (поражение суставов)
- Более редкие формы (отиты, синуситы, перикардиты, поражения дыхательных путей и прочие).
Гнойный менингит гемофильной этиологии является самой частой причиной менингитов в детской возрастной группе от 6 мес до 5-ти лет. Чем моложе возраст пациента, тем тяжелее протекает болезнь. Процент неврологических осложнений высок — до 40%, летальность чуть больше 10%. Симптомы объединены в три синдрома:
- инфекционно-токсический синдром (особенностью является постепенное начало с ОРЗ, высокая температура до 38-39° и более, покраснение лиц и шеи);
- общемозговая симптоматика (головные боли выраженные, тошнота, рвота, часто повторная, повышенная чувствительность ко всем видам раздражителей);
- менингеальный синдром (ригидность затылочных мышц — невозможность пассивного сгибания головы в положении лежа, симптомы Кернига, Брудзинского). Течение гемофильного менингита длительное, волнообразное.
Особенности у детей первого года жизни:
Что должно заставить обратиться к врачу? Стойкая высокая температура, головная боль или постоянный плач ребенка, рвота или срыгивания, мышечные подергивания. Не нужно выжидать, срочно вызывайте скорую.
Острая пневмония. Одной из частых причин воспаления легких у детей является гемофильная палочка. Пневмония может быть очаговой или крупозной (с поражением доли легкого или нескольких долей), часто осложняется плевритом (воспаление плевры — оболочки легкого) — до 70% случаев у детей. У пациента наблюдается:
- высокая температура;
- слабость;
- вялость;
- кашель сначала сухой или малопродуктивный, а затем становится влажным (мокрота гнойная с желтоватым оттенком).
Нередко нарушения дыхательной экскурсии, что проявляется одышкой. Течение пневмонии затяжное, трудно поддается лечению, может быть волнообразным.
К врачу заставит обратиться:
- высокая лихорадка;
- вялость ребенка;
- отказ от еды;
- сонливость;
- срыгивание;
- кашель и рвота.
Септицемия — системное заболевание, вызванное проникновением гемофильной палочки в кровь, имеющее различные клинические проявления. Чаще гемофильный сепсис возникает среди детей 6-12 мес. Протекает без возникновения вторичных гнойных очагов, тяжело, даже молниеносно. Высока вероятность развития септического шока и летального исхода.
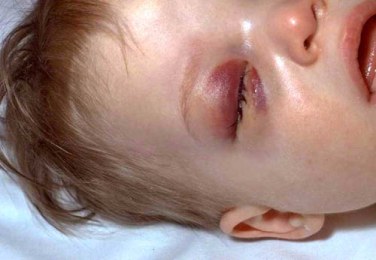
Характеризуется гемофильный сепсис:
- высокой температурой (до 40°);
- увеличением селезенки;
- быстрыми нарушениями гемодинамики (падение АД, увеличение частоты пульса);
- появляются нарушения микроциркуляции (кровоизлияния на коже туловища, конечностей, лица).
Летальность при септицемии высокая.
Что заставит обратиться к врачу? Высокая температура, вялость ребенка отказ от еды, сонливость, бледность кожных покровов, посинение губ, учащенное сердцебиение, появление кровоизлияний на коже от мелких до крупных, уменьшение частоты мочеиспусканий. Срочно вызывайте скорую.
Целлюлит чаще развивается у детей до года. На фоне картины ОРЗ появляется припухлость в пораженной области (чаще лицо, реже конечности). В зоне очага поражения покраснение кожи с синеватым оттенком, отек, болезненность при прощупывании. Иногда может сопровождаться и другими симптомами (например, воспалением среднего уха — отитом). Температура в большинстве случаев небольшая (37-37,5°).
Эпиглоттит в основном встречается у детей с 2х до 4-5 лет и характеризуется тяжелым течением. На фоне высокой температуры появляются сильнейшие боли в области горла, проблемы с глотанием, нарушения дыхания по причины сужения гортани в области воспаленного надгортанника. У пациента наблюдается:
- нарушение речи (дисфония);
- бледность кожных покровов;
- избыточное слюнотечение;
- запрокидывание головы.
Если вовремя не оказать помощь, возможна полная закупорка гортани в области воспаления вплоть до потери сознания и летального исхода.
К врачу обратиться при: появлении сильной боли в горле и запрокидывании головы ребенка, одышки на этом фоне, невозможности проглотить глоток воды и произнести слово, высокой температуры.
Острый артрит — редко бывает изолированным. На фоне ОРЗ появляется поражение одного или нескольких суставов конечностей. Иногда артриты осложняются воспалением костной ткани (остеомиелит).
Осложнения
- Отек головного мозга вследствие развития гемофильного менингита с синдромом вклинения миндалин мозжечка в большое затылочное отверстие и летальным исходом.
- Острая дыхательная недостаточность вследствие острой пневмонии.
- Асфиксия (непроходимость дыхательных путей) вследствие эпиглоттита с развитием дыхательной недостаточности и летального исхода.
- Септический шок вследствие септицемии с развитием нарушений гемодинамики, микроциркуляции и летальным исходом.
После перенесенной инфекции формируется стойкий продолжительный иммунитет. Повторные заболевания возможны только у иммуноскомпроментированных лиц.
Диагностика
Врачи обычно диагностируют ХИБ-инфекцию с помощью одного или нескольких лабораторных тестов. Наиболее распространенные методы тестирования используют образец жидкости организма (кровь или спинномозговая жидкость).
Лечение гемофильной инфекции
Гемофильная ХИБ-инфекция плохо поддается лечению, поскольку гемофильная палочка рекордно устойчива к антибиотикам. По этой причине даже своевременное лечение современными антибиотиками зачастую оказывается безрезультатным. Пенициллиновые антибиотики, эритромицин, левомицетин, тетрациклин — процент устойчивости гемофильной палочки к ним составляет 80-100% (от числа выделенных образцов бактерий).
Без этиотропной терапии некоторые формы гемофильной инфекции (менингит, эпиглоттит) почти всегда заканчиваются смертью больного. Необходимо как можно раньше начать лечение от гемофильной инфекции.
Прогноз
Даже при соответствующем лечении некоторые инфекции H. influenzae могут привести к долговременным проблемам или смерти. Например, инфекции крови (бактериемия) могут привести к потере конечностей. Менингит (инфекция ткани, покрывающей головной и спинной мозг) может вызвать повреждение мозга или потерю слуха. Небольшое количество (от 3 до 6 из 100) детей с менингитом, вызванным ХИБ-инфекцией, умирают от этой болезни.
Профилактика гемофильной инфекции
Низкая эффективность антибиотиков против гемофильной палочки привела к необходимости создать другие методы воздействия на микроорганизм. Оптимальной защитой на сегодня считается своевременная вакцинация против инфекции.
Поэтому в странах Запада вакцинация внесена в Национальный календарь прививок уже более 25 лет. В России с 2011 года у родителей появилась возможность защитить своих детей, прививку от гемофильной инфекции делают бесплатно в детской поликлинике.
Иммунопрофилактику проводят не всем детям. Приоритет отдаётся малышам с трёх месяцев и до пяти лет. Это самый опасный период в жизни ребёнка, когда гемофильная палочка может привести к развитию наиболее опасных инфекций.
Вакцинация обеспечивает практически 100% защиту от развития ХИБ-инфекции.
Гемофильная палочка может долго и безмолвно существовать в организме человека, но при первом удачном случае она старается проникнуть в самые отдалённые его уголки.
ХИБ-инфекция чаще проявляется в раннем детском возрасте, поэтому вакцинация этой группе населения не просто показана, это важный этап защиты маленького человека от грозных последствий. В борьбе с такими заболеваниями чаще проигрывает человек. Поэтому сомнения по поводу нужна ли прививка от гемофильной инфекции малышу — это всего лишь результат нехватки информации у его родителей.
Читайте также:


