Менингит вызванный вирусами простого герпеса
- Что такое Герпетический менингит
- Что провоцирует Герпетический менингит
- Патогенез (что происходит?) во время Герпетического менингита
- Симптомы Герпетического менингита
- Диагностика Герпетического менингита
- Лечение Герпетического менингита
- К каким докторам следует обращаться если у Вас Герпетический менингит
Что такое Герпетический менингит
Возбудителем герпетического менингита могут быть вирус простого герпеса 2-го типа (ВПГ-2) и вирус ветряной оспы и опоясывающего лишая.
ВПГ-2 - прежде всего возбудитель генитального герпеса. Асептический менингит возникает у 16 % больных на фоне первого обострения генитального герпеса. Реже менингит возникает при повторных обострениях генитального герпеса. Диагностика менингита, вызванного ВПГ-2, облегчается при выявлении везикулезных высыпаний в области половых органов, а также при наличии жалоб на затрудненное болезненное мочеиспускание, пояснично-крестцовые корешковые боли, парестезии и анестезию в аногенитальной зоне.
В организм человека возбудитель проникает преимущественно воздушно-капельным путем. В дальнейшем возбудитель пожизненно персистирует в различных нервных ганглиях с периодической реактивацией инфекционного процесса у лиц с иммунодефицитом.
Герпетический менингит нередко наблюдается на фоне первичной генитальной инфекции – у 36% женщин и 13% мужчин. У большинства больных герпетические высыпания в среднем за неделю предшествуют признакам менингита. Герпетический менингит может вызывать осложнения в виде нарушений чувствительности, корешковых болей и др. В 18–30% случаев описаны рецидивы заболевания.
Таким образом, наиболее характерным неврологическим проявлением инфекции, вызываемой ВПГ-2, является сочетание рецидивирующего менингита и пояснично-крестцового радикулита.
Герпетический серозный менингит (0,5-3% всех серозных менингитов) развивается чаще улиц с первичным генитальным герпесом. Повышается температура тела, появляется головная боль, светобоязнь, менингеальные симптомы, в цереброспинальной жидкости умеренный цитоз с преобладанием лимфоцитов.
Головная боль нарастающая, упорная, диффузная или с локализацией в лобно-височной области. Рвота многократная, не связана с приемом пищи. В начале болезни выявляются менингеальные симптомы (ригидность затылочных мышц, симптомы Кернига и Брудзинского). Часто первым проявлениям менингита предшествуют признаки ОРВИ, везикулезные высыпания на коже и слизистых оболочках. Однако чаще заболевание протекает в виде менингоэнцефалита. На 2 4 сутки появляются симптомы отека головного мозга: нарушение сознания в виде спутанности, отсутствие ориентации во времени и пространстве. Больные нередко становятся агрессивными. Появляются зрительные, слуховые галлюцинации, локальные или генерализованные судороги; очаговые симптомы в виде моно- или гемипарезов, расстройства координации движения, статическая атаксия.
Течение менингита острое. Температура тела нормализуется в течение недели, исчезают головные боли и менингеальные симптомы. При крайне тяжелых формах менингита и менингоэнцефалита возможен летальный исход.
Герпетический менингит, вызываемый вирусом опоясывающего лишая, проявляется лихорадкой, головной болью и очень легкими менингеальными симптомами. Начало заболевания острое, температура тела иногда достигает 38-39 °С. Спутанность, сопор, кома наблюдаются крайне редко.
При исследовании ЦСЖ обычно обнаруживаются лимфоцитарный плеоцитоз (300-400 клеток в 1 мкл), увеличение уровня белка. Содержание глюкозы может быть нормальным или сниженным.
Для подтверждения менингита вирус герпеса должен быть выделен из ликвора и крови. Экспресс-методы позволяют быстро и в ранние сроки определить наличие антигена ВПГ в ликворе и крови (ИФА) или ДНК вируса (ПЦР). С целью определения специфических антител в крови и ликворе используют РН, РСК в динамике. Антитела появляются при первичном инфицировании на 2 неделе и достигают максимума на 3 неделе. В дальнейшем они могут сохраняться на протяжении всей жизни.
Ликворный синдром при герпетическом менингите, вызванного опоясывающим лишаем возникает крайне редко. Ликворный синдром характеризуется преимущественно лимфоцитарным плеоцитозом (от 25 до 150 клеток в 1 мкл). Плеоцитоз снижается от первых дней к 6-й неделе заболевания. По сравнению с другими серозными менингитами для герпетического характерны более длительные сроки санации ЦСЖ. Лимфоцитарный плеоцитоз встречается в 40-80 % случаев манифестной инфекции, вызываемой вирусом опоясывающего лишая.
При менингите, вызванном ВПГ-2 и вирусом опоясывающего лишая, показано назначение ацикловира (5 мг/кг внутривенно капельно 3 раза в день в течение 5 дней).

Герпетический менингит проявляется воспалительным заболеванием головного и спинного мозга вирусом простого герпеса. Без лечения болезнь способна вызвать тяжелые отклонения, инвалидность и даже смерть. Заболевание характерно развитием сильной и упорной боли, непохожей на другую. Диагностируется примерно в 30% случаях заражения вирусом.
Причины болезни, патогенез
Возбудитель попадает в организм воздушным капельным, реже — гематогенным путем (через кровь). Менингитом можно заразиться непосредственно от носителя патологии. В группе риска состоят:
- недоношенные дети;
- пациенты с черепно-мозговой травмой в анамнезе;
- люди, страдающие патологическими состояниями нервной системы.

Вирус герпеса, однажды попав в организм, навсегда остается в нем. Периодически он активизируется во время иммунодефицитных состояний. Примерно у трети больных герпетический менингит развивается на фоне болезней, распространяющихся половым путем.
Активизируясь в нервных корешках и оболочках мозга, вирус вызывает их воспаление. Оно достаточно быстро поражает ткани, нарушает работу нервной системы.
Симптомы
Герпетический менингит проявляется такими симптомами:
- выраженное повышение температуры;

- светобоязнь;
- повышенная реакция организма на слишком громкие звуки;
- тошнота;
- рвота;

- сильная боль головы, усиливающаяся в результате прикосновения к ней;
- сильное беспокойство и чувство тревоги;
- повышение частоты сердечных сокращений;
- одышка;

- резкая напряженность затылка;
- невозможность прижать голову к груди;
- подтягивание ног к туловищу при попытке нагнуть голову;
- сложность в распрямлении согнутой в коленном суставе конечности в результате повышения мышечного тонуса;

- снижение аппетита, иногда отказ от еды;
- значительное понижение давления крови;
- замкнутость, агрессивность;
- ощущение жажды;

- появление галлюцинаций;
- развитие судорог тела (локальных и генерализованных);
- озноб, лихорадка.

При герпетической инфекции болезненность носит постепенно нарастающий характер. Может локализоваться в лобной и затылочной области или же распространяться на всю голову. Из-за раздражения нервов больной страдает от очень сильной чувствительности. Поэтому даже прикосновение к телу вызывает очень сильную болезненность.
У ребенка признаки ригидности мышц выражены несколько слабее. Они подтягивают ноги к животу в момент удерживания за подмышки.
Герпетический менингит протекает очень остро. Указанная симптоматика исчезает примерно через неделю. При тяжелом варианте болезни симптомы сохраняются еще дольше.
Молниеносная форма менингита
Эта болезнь характеризуется стремительным, молниеносным течением. Состояние больного тяжелое:
- изнуряющая и продолжительная рвота;
- появление острых, режущих болей в области живота;
- напряжение мышц затылка, шеи, ног (из-за этого больной все время находится в позе с запрокинутой назад головой);
- сильные судороги;
- резкая мышечная и головная боль;
- сверхчувствительность к свету, звуку и прикосновению.

Температура тела при молниеносном герпетическом менингите превышает 40 градусов. При поражении черепных нервов развивается паралич лица, косоглазие. Из-за повышения проницаемости сосудов появляются кровоизлияния. На коже выскакивает сыпь черного цвета, моча тоже обретает темную окраску.
Диагностика патологии
Диагностика состоит в проведении лабораторных исследований крови, мочи, спинномозгового ликвора. Проводится серологическое обследование с целью определения возбудителя. Типичные показатели крови:
- увеличение количества белых кровяных телец преимущественно за счет нейтрофилов;
- изменение лейкоцитарной формулы влево;
- рост СОЭ (свыше 10 мм в течение часа);
- падение гемоглобина;
- падение числа эритроцитов;
- тромбоцитопения;
- повышение уровня креатинина и мочевины;
- нарушение баланса электролитов.

Дополняют результаты анализов такие исследования: рентгенография, компьютерная томография, люмбальная пункция.
Неврологические обследование включает:
- пальпацию мышц;
- определение положительных признаков Кернига, Брудзинского, Лессажа;
- обследование на наличие признаков Мондонези, Бехтерева;
- изучение рефлексов черепно-мозговых нервов.

Лечение
Терапия направлена на устранение возбудителя инфекции, ликвидацию отека мозга и отдельных симптомов менингита.
С целью подавления активности возбудителя больному назначают Ацикловир и его аналоги.
Это эффективный противовирусный медикамент, который убивает вирусы, цитомегаловирусы и возбудителя Варицелла-зостер. Пациенту дают 10 мг Ацикловира на 1 килограмм веса внутривенно, каждые 8 ч. Длительность приема Ацикловира — 10 суток. Другого лечения герпетического менингита нет.

При появлении у пациента конвульсий назначают такие лекарства: Диазепам, Аминазин, Аминазин в комплексе с Димедролом, Фенобарбитал.
Оксигенотерапию (лечение кислородом) проводят уже с первых минут поступления в стационар. Пациенту дают газовую смесь, обогащенную кислородом. Этот метод хорошо устраняет симптомы кислородного голодания и не допускает развитие отека мозга. Кислородотерапию проводят с помощью маски или интубации.
В период выздоровления большое значение имеет диета. Полезны нежирное мясо и рыба, овощи, фрукты, молокопродукты, бульоны нежирные. Приносят пользу организму, ослабленному герпетическим менингитом, кефир, простокваша, яйца. А вот употребление жиров животного происхождения нужно свести к минимуму.
Восстановление после герпетического менингита включает в себя: лечебную физкультуру, физиотерапевтическое лечение (электрофорез, стимуляцию мышц, массажи, водные процедуры), назначение седативных препаратов, психологическую реабилитацию, санаторно-курортное лечение.

Профилактика заболевания состоит в недопущении переохлаждения, стрессовых ситуаций и переживаний, нормализации режима работы. Следует исключать все факторы, способствующие реактивации герпесного вируса.
При наличии рецидивирующего полового герпеса следует тщательно соблюдать гигиену интимных контактов. Важное внимание стоит уделить правильному питанию.
Он нередко стает причиной инвалидности и даже гибели пациента. Именно поэтому болезнь вызывает массу вопросов: как вовремя распознать, откуда берется, можно ли обезопасить организм, и главное, как правильно лечиться?
Что это за заболевание?
Патологии в МКБ присвоен номер В00.3 (G02.0*). Герпетическим менингитом называют воспалительные процессы в участках, главным образом мягких тканей, головного и спинного мозга. Следовательно, поражаются основные отделы центральной нервной системы.
Вызваны очаги воспаления вирусом простого герпеса (ВПГ) 1 и 2 типа. ВПГ-1 является источником орального герпеса, ВПГ-2 – генитального. Не редко заболевание развивается на фоне ветряной оспы. То есть, варицелла-вирус, который является герпесвирусом человека 3 типа, также может стать причиной развития дегенеративных процессов в тканях головного и спинного мозга.
Менингит, возбудителем которого является вирус герпеса встречается чаще патологии, вызванной бактериями. Является проблемой международного масштаба, поскольку быстро выявить первопричину вирусной патологии достаточно проблематично.
Причины
Для того, чтобы человек заболел герпетическим менингитом, в его организме должны присутствовать непосредственно вирус простого герпеса. Он остается после того, как впервые попал в организм, даже, если прошло уже 10, 20 или 30 лет. ВПГ 1 и ВПГ 3 передаются воздушно-капельным путем, ВПГ 2 – половым.
Только после того, как состояние здоровья пошатнется, вирус активизируется, а поскольку его расположение – нервные ткани, именно по ним и происходит основной удар, который быстро переходит непосредственно к мозговым оболочкам. Поэтому, факторами риска, которые могут привести к такому типу заболевания, относят:
- снижение уровня иммунитета;
- стрессы, психические расстройства;
- алкоголизм;
- длительный прием иммуносупрессоров;
- переохлаждение;
- аутоиммунные патологии;
- инфекции, вирусы;
- переутомление, хроническая усталость;
- черепно-мозговые травмы;
- невриты, невралгия.
Наиболее частым предшественником появления воспалительного процесса в тканях мозга считаются нейрохирургические вмешательства в ликворную систему, наличие гнойных процессов в грудной клетке.
Неправильное питание, когда в рационе отсутствуют или присутствуют по минимуму полезные вещества для организма, также может привести к активации возбудителя.
Если в организме присутствует генитальный герпес, то провоцирующими развитие патологии могут стать несоблюдение личной гигиены, употребление антибиотиков, которые изменили микрофлору слизистой. Заражение другими болезнями, которые передаются половым путем, также может вызвать активацию возбудителя герпеса.
Важно! Этот вид воспаления мягких тканей головного мозга чаще развивается по причине первичного заражения генитальным герпесом, причем у женщин вдвое чаще, чем у мужчин.
Герпетический менингит у детей развивается реже, до 10% от общего количества заболевших. В зону риска входят в первую очередь недоношенные дети.
Как развивается патология
После того как герпесный патоген оказывается в тканях нервных волокон, зависимости от состояния здоровья человека, он может распространяться по лимфатической и гематологической системам, поражая весь организм. Ответ иммунной системы при увеличении клеток ВПГ – увеличение лимфоцитов, что и приводит к воспалительному процессу.
Возбудитель одной патологии начинает образовывать очаги воспаления, развивая другую, более серьезную. Воспалительный процесс в мягких тканях головного и спинного мозга влечет отечность и полнокровие сосудов соответствующих участков.
Патогенез сразу после пагубного воздействия на участки головного мозга возбудителя выглядит так:
- Повышение проницаемости гематоэнцефалического барьера (комплекс структур, который регулирует транспортировку и усвоение веществ между кровяным агентом и тканями мозга).
- Повреждение эндотелия капилляров.
- Нарушение микроциркуляции крови.
- Повреждение метаболитических процессов.
- Развитие гипоксии мозга.
После этого высока вероятность развития обширного отека головного мозга, отмирания большого количества нейронов. Это опасное осложнение, которое нередко приводит к инвалидности и летальному исходу.
Симптомы и течение патологии
Начало развития заболевания легко спутать с обычным ОРЗ, характеризующимся появлением у человека общего недомогания. Будущий пациент испытывает сильную усталость, раздражается по любому поводу, появляется вялость и нежелание к любой активности. После этого поднимается температура, иногда до 390. Подобные признаки держатся до 3-х дней, затем состояние здоровья ухудшается.
Заподозрить именно развитие менингита можно по таким симптомам:
- увеличение лимфатических узлов шейного отдела;
- светобоязнь;
- лихорадка;
- неприятные ощущения в суставах и мышцах;
- рези и жжение в глазах;
- головные боли и головокружения;
- нарушение координации;
- тошнота;
- рвота;
- снижение артериального давления;
- снижение аппетита;
- потеря веса;
- постоянная жажда;
- сыпь на обширных участках кожного покрова и слизистой;
- нарушение сердечного ритма;
- одышка.
На фоне таких неприятных ощущений у человека развивается чувство беспокойства за собственное здоровье, раздражительность, агрессия.
Далее начинаются проблемы, связанные именно с воспалением в мягких тканях мозга:
- слуховые или зрительные галлюцинации;
- спутанность сознания;
- ориентированность в пространстве и времени отсутствует;
- судороги, локальные и очаговые;
- эпилептические припадки;
- паралич.
Окружающие могут заметить очевидные симптомы патологии: заболевший не может подвести голову к груди, а при попытке наклонить голову в положении лежа, он подтягивает ноги к животу. Также он жалуется на резкую напряженность затылка. У него появляется увеличенная чувствительность, поэтому он чувствует мучительные боли при любом прикосновении к нему.
Симптоматика развивается на протяжении 1-1,5 недели, но если организм подвергся молниеносному герпетическому менингиту, то признаки появляются стремительно и отличаются высокой интенсивностью:
- беспричинная продолжительная рвота до 15 раз в день;
- сильные судороги;
- резкие боли в животе;
- сильная мышечная боль;
- головные боли в затылке и височной области.
Из-за перенапряжения в мышцах, заболевший принимает несвойственные позы ранее, в особенности всегда держит голову запрокинутой. Наблюдается гипертермия выше 400, паралич лицевых нервов. На кожных покровах появляются признаки кровоизлияний, черная сыпь. Моча также имеет темные оттенки.
Диагностика
Отличительными признаками нарушения нормального состояния мозговых оболочек являются симптомы Брудзинского. Врач проведет своеобразный тест, который поможет ему подтвердить наличие патологии:
- Заболевший, если пытается согнуть голову лежа на постели непроизвольно сгибает нижние конечности и поджимает их к животу.
- При надавливании на лобок ноги сгибаются и подтягиваются к зоне нажатия. Если надавить на нижнюю область щеки, заболевший непроизвольно поднимает плечи к голове и сгибает руки.
- Пациенту, который лежит на боку, сгибают ногу в тазобедренном суставе, вторая нога рефлекторно поджимается к животу.
Также еще одним помощником в предварительном определении менингита является симптом Кернига. Врач лежащему пациенту на спине сгибает одну ногу в тазобедренном и коленом суставе, затем просит пациента разогнуть конечность. При наличии воспалительного процесса в мозговых тканях, сделать этого он не сможет. Невозможность разогнуть ногу обусловлена повышением тонуса мышц.
Также подвергаются диагностике кровь, ликворная жидкость и моча пациента.
Показатели крови при развитии патологии следующие:
- высокий уровень креатинина, мочевины, СОЭ, белых кровяных телец;
- понижение уровня гемоглобина, числа эритроцитов;
- лейкоцитарная формула претерпевает изменения влево.
Количество тромбоцитов также понижается, что приводит к нарушению свертываемости крови.
- КТ;
- рентген;
- любмальная пункция.
При исследовании цереброспинальной жидкости выявляется увеличение белка и аномальное повышение лейкоцитов. Также необходимо выявить возбудителя, для этого определяют наличие антител к ВПГ или ДНК вируса в крови и ликворе.
Методы лечения
Когда диагноз подтвержден, врач выбирает оптимальную программу лечения в зависимости от течения патологии, индивидуальных особенностей организма пациента.
Наиболее эффективным методом остается медикаментозная терапия, в первую очередь назначают противовирусные препараты, чтобы ликвидировать активность вируса. Чаще применяют Ацикловир, или его аналог Зовиракс, внутривенно или перорально.
Далее прибегают к снятию мучительной симптоматики, поэтому пациенту назначают:
- противовоспалительные и обезболивающие;
- диуретики;
- спазмолитики;
Иммуноглобулины и интерфероны применяют для восстановления иммунной системы. Также для поддержки организма всегда назначают витаминные комплексы. Прием противогерпетических лекарственных средств обычно не превышает 10 суток, длительность курса других препаратов зависит от индивидуальных особенностей человека.
Вместе с медикаментозным лечением применяют в обязательном порядке оксигенотерапию, насыщение кислородом. Таким образом предотвращают кислородное голодание мозга и его отек.
После того, как риск развития осложнений сведен к нулю, назначают восстановительную терапию, обычно используют физиопроцедуры:
- электрофорез с успокоительными;
- талассотерапию;
- грязевые ванны и аппликации с грязью;
- магнитотерапию;
- УВЧ.
Корректировка питания пациента также важна. Необходимо исключить из рациона копчености, сладости, соленое и жирное. Включить овощи и фрукты, нежирное мясо, рыбу, кисломолочную продукцию с низким содержанием жирности. Лечебная физкультура и массажи помогут быстрее прийти в форму.
Важно! Народную медицину также используют в качестве вспомогательного компонента программы лечения, но врачи советуют принимать исключительно общеукрепляющие отвары и настои и только под контролем специалистов.
Последствия
При отсутствии грамотного лечения последствия критичны: в результате отмирания клеток головного мозга нарушается двигательная функция, развивается паралич локальный или частичный. Смерть в результате заболевания наступает в 35% случаев. Последствия герпесного менингита у взрослых развиваются реже, чем у детей, поскольку незрелому иммунитету сложно противостоять проблеме.
При правильно выбранном курсе терапии и ответственности самого пациента за собственное здоровье болезнь отступает без осложнений полностью за 4-6 недель.
Что такое вирусный менингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Вирусный менингит — группа острых и/или хронических инфекционных заболеваний, вызываемых вирусами, которые на фоне общего ослабления защитных свойств организма вызывают воспаление оболочек головного и спинного мозга и проявляются общими симптомами поражения мозга и специфическими менингеальными симптомами различной степени выраженности, однако, как правило, при своевременно начатом лечении не приводят к тяжелым необратимым последствиям.

Энтеровирусный менингит — острое инфекционное заболевание, вызываемое различными серотипами энтеровирусов (Коксаки А и В, ECHO, серотипы 68, 71), которые, вызывая в значительном большинстве инцидентов проявления общего заболевания (различных органов и систем), нередко поражают центральную нервную систему, проявляясь в виде серозного менингита (лихорадка, значительные головные боли, многократная рвота). При проведении лечения течение заболевания обычно доброкачественное.
Заболевание встречается как в виде единичных случаев, так и в виде массивных эпидемических вспышек. Достаточно характерна сезонность патологии (июнь–сентябрь), тропность к коллективам детей и организованным группам (чаще в городах). Источник инфекции — это больные различными формами энтеровирусной инфекции и неактивные носители вирусов, роль которых может достигать 50% (возможно, имеются латентные формы заболевания, ошибочно принимаемые за ношение). [1] Превалирующий механизм передачи — фекально-оральный (несоблюдение правил гигиены, недостаточная обработка пищи), меньшее значение имеет воздушно-капельный и контактный механизм распространения, описана трансплацентарная передача от матери плоду.
Герпетический менингит — острое инфекционное заболевание, индуцируемое в основном вирусами герпеса 1, 2 и 3 типов, которые на фоне скомпрометированного иммунного статуса (у ВИЧ-инфицированных в стадии СПИДа, онкологических больных, получающих тяжелые иммунодепрессанты, грудных детей) вызывают поражение мозговых оболочек и/или вещества головного мозга. При отсутствии адекватного лечения может приводить к тяжёлым последствиям, в том числе смерти.
Чаще всего развитию заболевания предшествует ОРВИ различной степени выраженности или герпетические высыпания на коже и слизистых оболочках, которые могут быть как проявлением первичного инфицирования (чаще у грудных детей), там и обострения вторичной инфекции (ВИЧ-инфицированные, иммунокомпрометированные лица).
Каналы передачи и распространения — гематогенный и невральный (ретроаксональный).
Лимфоцитарный хориоменингит (ЛХМ) — острое или хроническое инфекционное зооантропонозное заболевание, индуцируемое РНК-содержащим вирусом из семейства ареновирусов, который, поражая мягкие мозговые оболочки и сосудистую сеть желудочков мозга, вызывает специфическое, как правило, доброкачественное заболевание.
Резервуар патогена — грызуны, в основном синантропные мыши, выделяющие патоген во внешнюю среду с отходами жизнедеятельности. Инфицирование человека возникает при употреблении загрязненной пищи, воды, возможно заражение аэрозольным и контактным путями, трансплацентарно. [3]
Симптомы вирусного менингита
Хотя в основной массе случаев при вирусных менингитах отсутствует четкая клиническая дифференциация с определенным видом возбудителей, некоторые характерные особенности вполне можно проследить.
Инкубационный период в среднем длится около недели, хотя описаны случаи инкубации до 12 дней. Поражению ЦНС в типичных случаях предшествуют общие (различной выраженности и интенсивности) симптомы энтеровирусного поражения (кожные высыпания, дискомфорт в животе, послабление стула, афтозный стоматит, ринит, фарингит и др.) Вирус, вторгаясь в целостный организм через ЖКТ или носоглотку, обуславливает начальные проявления заболевания (лихорадку, симптомы поражения желудочно-кишечного тракта, дискомфорт во рту), далее проникает через кровь и гематогенно заносится в нервную систему, поражая чаще всего мозговые оболочки (до 85% всех энтеровирусных поражений нервной системы). Вначале литически повышается температура тела до 40 градусов по Цельсию, появляется беспокойство, нарушение сна, на высоте головной боли диффузного распирающего характера отмечается повторная рвота, не приносящая облегчения, светобоязнь. Истинно менингеальные симптомы отсутствуют или неярко-выраженны (в основном ригидность мышц затылка). Следует отметить гиперемию лица больного, инъекцию склер, бледный носогубный треугольник. Нередко указанные симптомы идут параллельно с высыпаниями, болями в мышцах, что позволяет врачу заподозрить этиологическую роль энтеровируса. Пик заболевания протекает на протяжении 4-5 дней, затем при благоприятном течении (наиболее частом на фоне лечения) происходит снижение температуры тела, регресс клинической симптоматики. Нетривиальной особенностью энтеровирусного менингита является возможность рецидива, которая реализуется в 10-40% случаев и сигнализирует литической гипертермией тела и возвратом общемозговых и менингеальных сигналов. Смертельные случаи наблюдаются редко и фиксируются в основном у детей раннего возраста, однако связаны чаще не с нарушениями в системе ЦНС, а с развитием энтеровирусного миокардита и острым нарушением функции печени. [5] После перенесенного заболевания наступает выздоровление, у части больных в дальнейшем некоторое время могут наблюдаться остаточные явления в виде астении и головных болей умеренной интенсивности. Иммунитет строго типоспецифичен и не защищает от повторных заболеваний, вызванных другими типами энтеровирусов.
Каналы передачи и распространения — гематогенный и невральный (ретроаксональный). Имеются некоторые различия в патогенезе и клинических проявлениях менингитов, вызванных различными типами герпесвирусной инфекции. Так, при менингите, вызванном вирусом простого герпеса 1, 2 типов, как правило, имеет место субфебрильная температура тела, медленное нарастание общемозговых и менингеальных симптомов с явной диссоциацией оболочечного синдромокомплекса — значительно выраженное напряжение мышц затылочной области при слабо выраженных именных синдромах. Выявляется светобоязнь, головная боль нарастает, не снимается приёмом анальгетиков, сопровождается многократной рвотой. Зачастую подключаются признаки энцефалита, больные становятся агрессивными, появляется спутанность сознания, галлюцинации, расстройства координации, очаговая симптоматика. При адекватном лечении в типичных случаях возможен медленный регресс клинической симптоматики с выздоровлением. При тяжёлых случаях, особенно в условиях выраженной иммуносупрессии, возможен летальный исход. [4]
При менингите, индуцированном вирусом опоясывающего герпеса (VVZ) течение заболевания более яркое — на фоне предшествующих герпетических высыпаний отмечается нагнетание температуры тела до 39 градусов Цельсия, резко обозначенные головные боли, рвота. Достаточно выражены оболочечные симптомы, очаговая симптоматика. Нарушение со стороны сознания, ориентации, галлюцинации выявляются редко. [6]
Распространение инфекции идёт гематогенным путём, после проникновения через гематоэнцефалический барьер происходит поражение мягких мозговых оболочек, лимфоцитарную инфильтрацию и гиперпродукцию цереброспинальной жидкости, некротические изменения клеток. При остром виде ЛХМ скрытый период может составлять от 6 до 14 дней. После непродолжительного неярко выраженного продромального периода резко повышается температура тела до 40 градусов Цельсия, резкая головная боль, рвота, нарушения сознания. Возможны брадикардия в поздний период, нистагм, нарушения координации. При осмотре выражена ригидность затылочных мышц, симптомы Кернига и Брудзинского. При офтальмоскопии отмечается застойные изменения глазного дна. Симптомы в типичных случаях продолжаются в течение 14 дней с последующим медленным обратным развитием заболевания. Иногда остаются остаточные явления в виде астении. [7]
Патогенез вирусного менингита
В патогенезе вирусного менингита играет роль комплекс факторов, таких как:
- характеристика возбудителя;
- реакция организма человека;
- фон, на котором происходит взаимодействие конкурирующих организмов.
Серьёзную роль играет вирулентность возбудителя (от лат. Virulentus — ядовитый) — степень способности данного вируса заражать данный организм), его нейротропность — способность вируса избирательно проникать в нервную ткань и вызывать её поражение, и другие особенности. В реакции человеческого организма значительную роль имеет возраст, характер питания, социально-бытовые условия, имеющиеся заболевания, проведенное ранее лечение, иммунологическая реактивность и др. Условия окружающей среды предполагают наличие физических факторов, например, влажности, повышения или понижения температуры, солнечной радиации, контактов с живыми существами и растениями, переносчиками возбудителей инфекционных заболеваний и др.
Инфекционный агент может вторгаться в оболочки мозга разными путями:
- через кровь;
- лимфогенно;
- периневрально (через щелевидную полость, расположенную вокруг нервного ствола);
- контактно (при наличии гнойного очага, расположенного неподалёку от мозговых оболочек – отита, гайморита, абсцесса мозга). [1]
Нормальные и активированные лимфоциты с разбросанными макрофагами при вирусном менингите
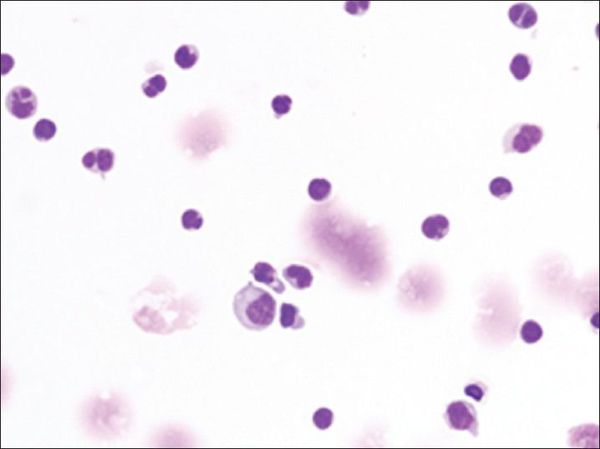
Классификация и стадии развития вирусного менингита
1. По этиологии:
- вызванный различными типами герпесвирусов;
- коревой;
- вызванный вирусом эпидемического паротита;
- вызванный энтеровирусами ECHO, Коксаки и др.;
- аденовирусный;
- лимфоцитарный хориоменингит и др.
2.По патогенезу:
- первичные — менингит развивается как основное заболевание, без предшествующего процесса;
- вторичные — как осложнение основного инфекционного заболевания.
3. По характеру течения:
- острые;
- подострые;
- хронические.
4. По путям передачи:
- воздушно-капельный;
- контактный;
- водный.
5. По степени тяжести:
- легкая;
- средняя;
- тяжелая;
- крайне тяжелая (бывает редко).
Осложнения вирусного менингита
При поздно начатом лечении энтеровирусного менингита есть риск развития необратимых изменений структуры головного мозга, нарушения психического развития, слуха.
Последствия герпетического менингита зависят от выраженности процесса, тяжести течения и времени начала интенсивного лечения. При нетяжелых формах и имеющихся иммунных резервах организма возможно полное выздоровление, при тяжёлых запущенных процессах, особенно в условиях выраженного иммунодефицита часто выявляются стойкие резидуальные явления в виде нарушения психического здоровья, нарушения слуха и координации и др.
Отдельное внимание следует применить к медленной (хронической) форме лимфоцитарного хориоменингита, когда после острого начала и мнимого улучшения с течением времени появляются слабость, повышение утомляемости, головокружения. Заболевание носит прогрессирующий характер, сопровождается изнуряющими головными болями, угнетением психики, возможным развитием парезов и параличей и в течение 10 лет заканчивается смертью. [7]
Врожденный ЛХМ является медленно прогрессирующим процессом, сопровождающимся гидроцефалией, развивающейся в большинстве случаев в первые недели после рождения. В дальнейшем присоединяется хориоретинит, дети не реагируют на окружающую обстановку, лежат с вытянутыми перекрещенными ногами и приведенными к туловищу руками. Смерть наступает на 2-3 году жизни. [8] [10]
Диагностика вирусного менингита
Диагностика энтеровирусного менингита строится по основным принципам распознавания инфекционного заболевания с поражением ЦНС (эпидемиологические, клинические, лабораторные, в т. ч. вирусологические исследования).
- В клиническом анализе крови выявляется повышение СОЭ, лейкопения или нормоцитоз, лимфо- и моноцитоз.
- При анализе спинномозговой жидкости обращает на себя внимание цитоз лимфоцитарного характера (не с первого дня!), снижение количества белка.
- Наиболее информативным является проведение исследования СМЖ методом ПЦР для определения РНК энтеровирусов.
В распознавании герпетического менингита имеют значение данные о социальном и иммунологическом статусе пациента, наличии сведений о недавно перенесенном ОРВИ, высыпаниях герпесвирусного характера.
- В клиническом анализе крови характерны лейкопения, лимфо и моноцитоз, нейтропения.
- Некоторую информацию может дать исследование крови методами ИФА или ПЦР, однако первенство имеет исследование спиномозговой жидкости, полученной в ходе пункции. Отмечается рост давления до 300 мм вод. ст., невысокий лимфоцитарный или лимфоцитарно-нейтрофильный плеоцитоз, умеренное повышение количества белка, неизмененный уровень сахаров.
- При исследовании СМЖ методом ПЦР выявляются нуклеиновые кислоты возбудителя (HSV1,2, VVZ).
При диагностике лимфоцитарного хориоменингита при исследовании СМЖ методом ПЦР выявляются нуклеиновые кислоты возбудителя (HSV1,2, VVZ).
- При анализе цереброспинальной жидкости отмечается лимфоцитарный плеоцитоз, умеренное повышение белка, снижение уровня сахара.
- Этиологическая диагностика осуществляется путем обнаружения IgM и IgG-антител в CSF и сыворотке крови.
- Вирус может быть обнаружен путем выделения ПЦР или вируса в CSF во время острой стадии болезни.
Лечение вирусного менингита
Лечение энтеровирусного менингита включает обязательную немедленную госпитализацию в инфекционное отделение. Показан постельный режим, дезинтоксикационная, инфузионная терапия, применение средств противовоспалительного ряда, улучшения микроциркуляции, понижения внутричерепного давления и др. Благотворное действие оказывает спинномозговой прокол, приводя к снижению внутримозгового давления (одно из ключевых звеньев патогенеза) и коррекции состояния. На постгоспитальном этапе переболевший нуждается в наблюдении невролога, приёме витаминов и ноотропных препаратов.
Лечение герпесвирусного менингита проводится в стационаре инфекционного или неврологического профиля. Показан постельный режим (при тяжелых формах ОРИТ), в качестве этиотропной терапии назначается внутривенное или внутрилюмбальное введение парентеральных форм Ацикловира или его производных, при тяжелом течении возможно применение Видарабина, препаратов интерферона и его индукторов. Важное значение имеет проведение комплекса патогенетической терапии, включающей профилактику и лечение отёка мозга, поддержание гомеостаза организма, купирование болевого синдрома и др.
Лечение лимфоцитарного хориоменингита (ЛХМ) осуществляется в условиях стационара, показано проведение люмбальной пункции, инфузионная терапия, введение гипоксических и ноотропных средств, иммуномодуляторов. Высокоэффективных средств прямого противовирусного действия не существует.
Прогноз. Профилактика
Профилактика энтеровирусного менингита:
- тщательное соблюдение правил личной гигиены;
- мыть овощи и фрукты;
- ограничение купания в открытых неприспособленных водоёмах. [3]
Профилактика развития герпетического менингита ввиду инфицированности подавляющего большинства населения планеты вирусами герпеса 1, 2, 3 типов достаточно сложна.
- поддержание должного уровня иммунитета (здоровый образ жизни);
- недопущение заражения ВИЧ (в т. ч. использование контрацепции и отказ от парентеральных наркотиков);
- вакцинация;
- раннее начало противогерпетической терапии при опоясывающем лишае и обострении простого герпеса;
- избегание контактов новорожденных с больными активными формами герпетической инфекции (обострение).
Менингиты при ОРВИ и гриппе не имеют четких диагностических отличий от менингитов герпесвирусной этиологии, имеется связь с переносимым или недавно перенесенным респираторным заболеванием. [4] [6]
Профилактика лимфоцитарного хориоменингита заключается в проведении дератизационных мероприятий, тщательном соблюдении правил приготовления пищи. [3]
Читайте также:


