Менингококковая инфекция менингококковый менингит дифференциальная диагностика
| Симптомы | Диагностический коэффициент при отсутствии симптома | Диагностический коэффициент при наличии симптома |
| Повышение температуры тела | -5.5 | 37.1-38 С -4.4. 38.1-39 С +1.5 Выше 39 с +1.2 |
| Озноб | -2.5 | Познабливание +0.1 Выраженный +0.3 |
| Аппетит | -3 | Снижение +1 Отсутствие +4 |
| Нарушение сна | -3.2 | Имеется +3.9 |
| Боли в глазных яблоках | -4.4 | Имеются +3.1 |
| Головная боль | -2.8 | Слабая +0.3 Умеренная в лобно-височных областях +2.7 Сильная разлитая +9.3 |
| Боли в мышцах | -2.5 | В икроножных мышцах и пояснице +0.3 В мышцах и костях всего тела +2 |
| Тошнота | -3.1 | Имеется +2.3 |
| Рвота | Имеется +4.1 | |
| Повышенная потливость | +4.8 | Имеется –3 |
| Общая гиперестезия | -1.6 | Светобоязнь -0.2 Светобоязнь, гиперакузия, гиперестезия кожи +5.2 |
| Оглушенность или возбуждение | -0.3 | Имеется +7.1 |
| Изменения брюшных и сухожильных рефлексов | -3.7 | Имеются +8.7 |
| Экзантема | -0.2 | Пятнистая +3.4 Геморрагическая +7.4 |
| Ринофарингит | +1.8 | Появился с первых часов болезни -1.5 Имелся за 2-5 суток до ухудшения состояния +4.2 |
| Ларингит | +0.4 | Имеется -7.5 |
| Трахеит | +0.6 | Имеется -7.5 |
| Бронхит | +0.1 | Имеется -3.2 |
| Ригидность затылочных мышц | -3.5 | Слабая +9.4 Умеренная +15.4 |
| Симптом Кернига | -2.6 | Слабовыраженный +8.7 Умеренный +13.2 |
Примечание. Порог принятия решения ±20.
Заподозрить менингококцемию позволяет острое начало, резко выраженный синдром общей интоксикации (озноб, повышение температуры до высоких цифр, отсутствие аппетита, головная боль, тошнота и рвота, жажда), характерная геморрагическая сыпь, появляющаяся с первых часов болезни, данные гемограммы.
При менингококковом назофарингите симптомы интоксикации выражены слабо, имеются катаральные явления в верхних дыхательных путях, нейтрофильный лейкоцитоз, возможно ускорение СОЭ.
Во время эпидемических вспышек большое значение дли диагностики имеют данные эпидемиологического анамнеза.
В инфекционном отделении госпиталя. Для окончательного подтверждения диагноза менингита необходимо исследование спинномозговой жидкости, которую получают путем люмбальной (спинномозговой) пункции.
Показаниями для выполнения спинномозговой пункции являются: лихорадка 38 – 40 ºС, сильнейшая головная боль, рвота, признаки общей гиперестезии, появление менингеальных симптомов, даже если они слабо выражены или сомнительны.
Противопоказания к проведению спинномозговой пункции:
- выраженные нарушения гемодинамики и (или) дыхания;
- признаки отека и набухания головного мозга с развитием синдромов дислокации и вклинения; начальными проявлениями последнего является синдром Кушинга (сочетание артериальной гипертонии и брадикардии), нарушение зрачковых реакций, угнетение сознания, прогрессирующая очаговая неврологическая симптоматика и судорожный синдром.
- локальная неврологическая симптоматика, свидетельствующая о возможном внутричерепном объемном процессе. Спинномозговая пункция особенно опасна при внутричерепных объемных процессах – опухоли, абсцессе, гематоме. При очаговой неврологической симптоматике следует осмотреть глазное дно и при наличии отека соска зрительного нерва отказаться от проведения люмбальной пункции.
Давление ликвора у больных менингококковым менингитом повышено до 200-600 мм вод.ст. Жидкость вытекает частыми каплями, нередко — струей. В тех случаях, когда спинномозговая жидкость приобретает характер густого гноя, она вытекает из иглы редкими каплями или даже полностью закрывает просвет иглы. В первые часы болезни ликвор становится опалесцирующим, затем мутным. Резко увеличивается цитоз - до 10000 клеток в 1 мкл и более, с явным преобладанием нейтрофилов (80-100% от общего числа лейкоцитов). Повышается содержание белка - до 1—3 г/л иногда, в тяжелых случаях до 10-15 г/л и более. У большинства больных выявляется клеточно-белковая диссоциация: сравнительно небольшое количество белка при очень высоком цитозе. Глобулиновые реакции (Панди, Нонне-Аппельта) резко положительны. Уменьшается содержание в ликворе сахара и хлоридов.
В первые часы болезни изменения ликвора могут быть еще нехарактерными для менингококкового гнойного менингита: спинномозговая жидкость еще не мутная, а лишь слегка опалесцирует, число клеток не превышает 1000 в 1 мкл, нет четкого преобладания нейтрофилов.
Диагностическое значение для менингококковой инфекции имеет выявление в периферической крови высокого лейкоцитоза, нейтрофилеза с резким сдвигом влево, а со вторых суток болезни — резкое повышение СОЭ.
Большое значение в диагностике имеют результаты бактериологических исследований спинномозговой жидкости, крови, соскобов из геморрагических элементов сыпи, слизи из носоглотки, а также выявления роста противоменингококковых антител в сыворотке крови.
Однако отрицательные результаты бактериологических исследований на менингококк ни в коей мере не исключают диагноза менингококковой инфекции, если заболевание протекает клинически в типичной форме. На фоне эпидемической вспышки вполне возможен клинико-эпидемиологический диагноз и в случае легких форм менингитов. Диагноз менингококкового назофарингита и спорадических случаев менингококкового менингита, протекающего в легкой форме, должен документироваться обнаружением менингококка.
Клиническая диагностика менингококкового менингита не вызывает особых затруднений в случае сочетанного течения менингита и менингококцемии. При изолированном течении менингита, вызванного N. meningitidis, лишь анамнестические и эпидемиологические сведения (предшествующий назофарингит, больной из очага) косвенно могут указать на этиологию заболевания.
Менингококковый менингит необходимо дифференцировать с менингитами иной этиологии (см. таблицу 3).
В первые сутки заболевания может потребоваться дифференциальная диагностика с менингизмом, а также с серозными менингитами.
Менингизм может наблюдаться при остром течении многих инфекционных заболеваний (грипп, острые респираторные инфекции, пневмонии, дизентерия, брюшной и сыпной тифы и др.). Менингеальные симптомы в этих случаях напоминают менингит, однако, при исследовании спинномозговой жидкости, кроме повышенного давления, никаких патологических изменений не обнаруживается. После выпускания жидкости до нормального ликворного давления состояние больных улучшается, менингеальные симптомы исчезают.
Дифференциальная диагностика с серозными менингитами вирусной этиологии (вирусы эпидемического паротита, группы Коксаки, ЕСНО) полиомиелита, доброкачественного лимфоцитарного хориоменингита, клещевого энцефалита и др.) обычно не вызывает особых трудностей. Необходимо учитывать эпидемиологическую ситуацию, клинические данные и результаты исследования спинномозговой жидкости в динамике заболевания.
Важнейшие ликворологические дифференциально-диагностические признаки бактериальных гнойных менингитов, серозных менингитов вирусной и бактериальной этиологии, субарахноидального кровоизлияния и менингизма
| Признаки | Нормальный ликвор | Менингизм | Серозные вирусные менингиты | Серозный бактериальный (туберкулезный) менингит | Менингококковый и другие гнойные бактериальные менингиты | Субарахноидальное кровоизлияние |
| Цвет и прозрачность | Бесцветный, прозрачный | Бесцветный прозрачный | Бесцветный, прозрачный, опалесцирующий | Бесцветный, ксантохромный, опалесцирующий | Белесоватый, или зеленоватый, мутный | Кровянистый, по отстаивании ксантохромный |
| Давление(мм. Вод. Ст.) и скорость вытекания ликвора из пункционной иглы (число капель в 1 мин) | 130-180 (40-60) | 180-250 (60-90) | 200-300 (80-120) | 250-500 Струей | 250-500 Струей. При поздней диагностике в связи с вязкостью и блоком ликворных путей – редкими каплями | 250-500 Больше 80 или струей |
| Цитоз(кол-во клеток в 1 мкл) | 0-3-6 | 2-12 | 20-800 | 200-700 | 1000-20000 и более | Пропорционален примеси крови. С 5-7 суток б-ни 100-500 |
| Цитограмма (%) Лимфоциты Нейтрофилы | 80-85 3-5 | 80-85 3-5 | 80-100 0-20 | 40-60 20-50 | 0-60 40-100 | С 5-7 суток болезни преобладают лимфоциты, |
| Сахар (г/л) | 0.55-0.65 | 0.55-0.65 | 0.55-0.65 | Снижается на второй-третьей неделе | Резко снижается | - |
| Реакция на выпускание СМЖ | При выпускании большого кол-ва – головная боль | Облегчение | Выраженное облегчение, часто переломный момент болезни | Выраженное кратковременное облегчение | Умеренное кратковременное облегчение | Значительное облегчение |
| Белок (г/л) | 0.25-0.33 | 0.16-0.45 | 0.16-1.0 | 1.0-3.3 | 0.66-16.0 | 0.66-16.0 |
| Осадочные реакции (Панди, Ноне-Апельта в +) | - | - | +(++) | +++(++++) | +++(++++) | +++ |
| Диссоциация | Нет | Нет | Клеточно-белковая на низком уровне, а с 8-10 дня белково-клеточная | Белково-клеточная | Клеточно-белковая | Нет |
| Фибриновая пленка | - | - | В 3-5% | В 30-40% | Часто грубая в виде осадка | Редко |
Туберкулезный менингит в большинстве случаев отмечается постепенным началом и медленным развитием. Температура в первые дни обычно субфебрильная, общее самочувствие мало нарушено. Менингеальный синдром становится отчетливым лишь к 5—6 суткам болезни. В ликворе при сравнительно невысоком лимфоцитарном цитозе определяется большое количество белка и снижение уровня сахара. Увеличение СОЭ отмечается лишь после десятых суток болезни. Следует учитывать наличие первичного туберкулезного очага, контакт с больным туберкулезом, результаты бактериологических и серологических исследований.
В отдельных случаях возникает необходимость дифференциальной диагностики менингококкового менингита с мозговыми и субарахноидальными кровоизлияниями, исключить которые позволяет кровянистый характер спинномозговой жидкости.
Наиболее часто менингококковый менингит приходится дифференцировать с гнойными менингитами иной этиологии (чаще всего это Streptococcus pneumoniae, Haemophilus influenzae, Staphylococcus aureus, Staphylococcus epidermidis, Listeria monocytogenes.). Следует учитывать при этом, что стрептококковые и стафилококковые гнойные менингиты имеют, как правило, вторичное происхождение, так как являются метастатическими очагами острых и хронических гнойных процессов (отиты, мастоидиты, синуситы, гнойники на коже, остеомиелиты, бронхоэктазы, пневмонии, абсцессы легких и т.д.), а также развиваются у больных сепсисом, бактериальным эндокардитом. Факторами, способствующими развитию менингита, нередко являются травмы черепа.
При менингите, вызванном Haemophilus influenzae (палочка Афанасьева-Пфейффера), также отмечается поражение других органов (отиты, бронхиты, пневмонии, конъюнктивиты), волнообразное течение с выраженной интоксикацией и гепатолиенальным синдромом, резкое помутнение ликвора при умеренном цитозе (до 1—2 тыс. в 1 мкл) за счет огромного количества возбудителей, находящихся в спинномозговой жидкости.
Очень трудно отличить менингококковый менингит от пневмококкового, при котором первичный очаг может отсутствовать. В дифференциальной диагностике может помочь исследование ликвора. При пневмококковом менингите цвет ликвора может быть желтоватым или желтовато-зеленым. При менингококковом менингите цвет ликвора только беловатый.
Гнойные менингиты иной этиологии (вызванные различными типами сальмонелл, палочкой Фридлендера, синегнойной палочкой, грибами) встречаются редко. При менингите, вызванном синегнойной палочкой, характерный сине-зеленый цвет ликвора позволяет предположить этиологию заболевания. Следует также учитывать, что геморрагическая сыпь, характерная для менингококковой инфекции не встречается при гнойных менингитах иной этиологии. Однако решающая роль в дифференциальной диагностике различных гнойных менингитов принадлежит бактериологическим исследованиям.
Экстренная бактериоскопия с окраской мазков крови и ликвора по Граму имеет неоценимое значение и является обязательной для диагностики бактериальных менингитов (менингоэнцефалитов) и назначения стартовой эмпирической антибактериальной терапии (Таблица 4).
Распознавание менингококкового менингита при остром начале заболевания, высокой температуре, выраженном менингеальном синдроме и характерных изменениях спинномозговой жидкости в условиях эпидемии не представляет затруднений. Гораздо сложнее поставить диагноз вне эпидемии, когда в клинике заболевания отмечаются те или иные атипические симптомы.
В дифференциально-диагностическом отношении надо иметь в виду гнойные менингиты другой этиологии (стрептококковые, диплококковые и др.), почти всегда имеющие вторичное происхождение. Некоторые трудности представляет отогенный менингит, так как при эпидемическом менингите как осложнение нередко развивается гнойный отит, вызываемый иногда менингококком. Анамнестически важно выяснить время появления отита, который при менингококковом менингите возникает в течение самой болезни, при других же гнойных менингитах он предшествует заболеванию мозговых оболочек. Иногда воспалительный процесс в среднем ухе затихает, клинически ничем не проявляется, но тем не менее может остро возникнуть отогенный менингит.
Тромбофлебиты синусов, особенно у детей, представляют для диагностики известные трудности, иногда их трудно отличить от менингококкового менингита. В этих случаях имеют значение застойные явления в периферических венах лица и головы (отек лица), местное поражение уха и сосцевидного отростка и исследование спинномозговой жидкости, которая вытекает под высоким давлением, прозрачна и не содержит форменных элементов.
При уточнении диагноза необходимо подробное соматическое обследование больного для выявления первичного гнойного очага (пневмония, гнойные процессы на коже или в каком-либо другом органе).
Поражение мозговых оболочек палочкой инфлюэнцы может носить первичный характер, без сопутствующей пневмонии. В. А. Власов наблюдал несколько случаев такого менингита, который начинался у детей грудного возраста внезапно, протекал остро, как менингококковый менингит, и сопровождался также кожными сыпями и припухлостью суставов.
Течение гнойных менингитов обычно острое, клиническая симптоматика отчетливо выявляется с первых дней болезни, в отличие от менингококкового менингита выступают значительные изменения септического характера во многих органах (сердце, печень, селезенка и др.). При современных методах лечения гнойные менингиты сравнительно чаще, чем менингококковые, ведут к летальному исходу. Ведущим фактором в диагнозе являются данные исследования спинномозговой жидкости. Стрептококки и диплококки нередко обнаруживаются бактериоскопически в жидкости и только в относительно редких случаях приходится производить посев жидкости на питательные среды. Сама жидкость чаще, чем при менингококковом менингите, носит характер гнойного эксудата.
При абсцессе мозга, находящемся вблизи мозговых оболочек, выявляется менингеальный синдром, но при этом, помимо очаговых симптомов со стороны головного мозга, спинномозговая жидкость стерильна и обнаруживает небольшой, обычно лимфоцитарный, цитоз.
Что касается серозных менингитов, то дифференциальный диагноз с менингококковым менингитом затруднен в случаях абортивного течения последнего и в период исходного его состояния. В это время спинномозговая жидкость прозрачна и содержит преимущественно лимфоциты. Известные затруднения при постановке диагноза бывают в спорадических и атипических случаях. Здесь надо иметь в виду наиболее часто встречающийся туберкулезный менингит. Если у взрослых и в старшем детском возрасте для туберкулезного менингита характерным является постепенное начало заболевания, то у детей грудного возраста он может, как и эпидемический менингит, начаться внезапно, протекать остро и сопровождаться высокой температурой. Во всех случаях надо учитывать наличие первичного очага туберкулеза в организме, состояние бронхиальных желез, положительную реакцию Пирке и, конечно, результаты исследования спинномозговой жидкости. При туберкулезном менингите она прозрачна с лимфоцитарным цитозом, нередко может оказаться мутной и содержать значительное число полинуклеаров, которое, как правило, все же не достигает таких высоких цифр, как пр« менингококковом менингите (за исключением случаев смешанной инфекции). Надо учитывать также и относительно высокое содержание белка в жидкости при туберкулезном менингите, что реже отмечается при менингококковом. При менингококковом менингите часто наблюдается высокий лейкоцитоз и лимфопения, а при туберкулезном — кровь обычно мало изменена. Наконец, течение менингококкового менингита, постепенно затихающее или волнообразное со снижением остроты страдания, или нарастающее, длительное с вовлечением в процесс черепномозговых нервов и относительно поздно наступающим улучшением (при современных методах лечения), характерное для туберкулезного менингита, позволяет отдифференцировать эти два заболевания друг от друга. Решающим в диагнозе является обнаружение в жидкости менингококка или туберкулезной палочки либо результаты прививок спинномозговой жидкости морской свинке.
Дифференциальный диагноз между острым первичным серозным и менингококковым менингитом ввиду сходства острого начала заболевания, сопровождающегося высокой температурой и быстрым развитием менингеального синдрома, обычно неясен до первого исследования спинномозговой жидкости. Резко преобладающий лимфоцитарный цитоз и прозрачная жидкость указывают на острый первичный серозный менингит. Менингококковый менингит, характеризующийся лимфоцитарным цитозом, находит свою расшифровку в эпидемиологическом анамнезе, подробных сведениях о течении заболевания. В данном случае необходимо поставить реакцию связывания комплемента на наличие антител лимфоцитарного менингита. Во всех случаях серозного менингита вторичного происхождения, возникающего в клинике острых инфекционных заболеваний (сыпной тиф, бруцеллез и др.), дифференциальный диагноз основывается на серологических реакциях, подробных лабораторных анализах, имеющих целью установить характер первичного страдания, на клинической симптоматологии и на результатах исследования спинномозговой жидкости. Сюда же нужно отнести сифилитический менингит, отграничение которого от менингококкового менингита, учитывая серологические исследования крови и жидкости (реакция Вассермана, Кана и др.), анамнез, а также прозрачную, с небольшим лимфоцитозом, спинномозговую жидкость, вряд ли представит какие-либо затруднения. Затяжные формы менингококкового менингита, протекающие с кахексией при субфебрильной температуре с периодическими обострениями, поражением суставов и кожными высыпаниями при дифференциальной диагностике с туберкулезом и сепсисом неменингококковой этиологии представляют известные трудности. Анамнез, клиническое наблюдение и ряд дополнительных исследований (рентгеноскопия, рентгенография, заражение морской свинки, анализы мочи, крови, посевы крови и пр.) позволяют отдифференцировать эти заболевания друг от друга и уточнить диагноз.
В раннем детском возрасте встречаются и другие диагностические затруднения. Нередко менингококковая инфекция, как и многие другие инфекции, у грудных детей начинается диспепсией парентерального характера и диагностируется как токсическая диспепсия. Поводом к ошибке в диагнозе могут быть и судороги, обычно расцениваемые как проявление спазмофилии, между тем судороги у детей могут возникать в начале заболевания менингитом.
Дифференциальными признаками являются следующие: спазмофилия обычно сочетается с рахитом, протекает при нормальной температуре и сопровождается симптомами Хвостека и Труссо.
Иногда ушибы головы и развивающийся непосредственно после этого менингеальный синдром могут быть ошибочно приняты за сотрясение мозга. Мы уже ранее указывали, что травма нередко играет роль фактора, способствующего доступу менингококка к мозговым оболочкам.
В таких случаях необходима диагностическая спинномозговая пункция.
Тяжелая пищевая интоксикация в раннем детском возрасте развивается остро и протекает при высокой температуре, рвоте и даже потере сознания. Такое развитие заболевания присуще и менингококковому менингиту, поэтому для решения вопроса необходимо сделать спинномозговую пункцию.
Дифференциальную диагностику следует проводить с энцефалитом и полиомиелитом в детском возрасте. Уточнить характер заболевания позволяют данные исследования спинномозговой жидкости (прозрачная, обычно с небольшим лимфоцитарным цитозом при энцефалите) и дальнейшее течение болезни с характерным ранним появлением параличей черепномозговых нервов и конечностей для энцефалита и поздним возникновением этих симптомов при осложненном эпендиматитом менингококковым менингите.
При менингеальной форме полиомиелита спинномозговая жидкость иногда бывает мутноватой и содержит повышенное количество белка и много клеток, но обычно преобладают лимфоциты, причем никогда не имеется гноя, микробов. Дальнейшее клиническое течение заболевания, выражающееся в относительно быстром обратном развитии менингеального синдрома, падении температуры и появлении парезов, дает возможность правильно поставить диагноз.
Мозговые и субарахноидальные кровоизлияния у детей нередко сопровождаются судорогами, повышением температуры и в той или иной степени выраженными менингеальными явлениями. Кровянистая спинномозговая жидкость исключает мысль о менингококковом менингите. Полученная при спинномозговой пункции (не в первые дни болезни) ксантохромная жидкость указывает на цереброспинальный менингококковый менингит. Однако в таких случаях надо помнить, что при этом менингите такая жидкость бывает в поздний период заболевания, когда развивается эпендиматит, кроме того, она содержит как результат блока белок в больших цифрах и почти нормальное количество форменных элементов. При субарахноидальном кровоизлиянии в ксанто-хромной жидкости белка немного, отмечается наличие плеоцитоза.
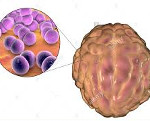
Менингококковый менингит – это форма менингококковой инфекции, которая характеризуется гнойным воспалением мягкой и арахноидальной оболочек головного мозга. Заболевание сопровождается типичной триадой клинических признаков (головной болью, лихорадкой и рвотой), менингеальными знаками, общемозговыми и общетоксическими симптомами. Менингит может сочетаться с менингококцемией, осложняться инфекционно-токсическим шоком, недостаточностью надпочечников, энцефалитом. Решающее значение в диагностике играют методы лабораторной идентификации возбудителя. Основу лечения составляет антибактериальная и патогенетическая терапия.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы менингококкового менингита
- Осложнения
- Диагностика
- Лечение менингококкового менингита
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины
Этиологическим фактором менингококкового менингита является менингококк – Neisseria meningitidis. Это парно расположенная шаровидная грамотрицательная бактерия (диплококк), окруженная капсулой с ресничками. Возбудитель обладает низкой устойчивостью к факторам внешней среды, быстро погибает под действием ультрафиолетовых лучей, высоких и низких температур. Менингококки относятся к аэробам, чувствительны к показателям pH, дезинфицирующим агентам.
Микроб имеет сложную антигенную структуру. Различают 13 серогрупп N. meningitidis, отличающихся составом специфического капсульного полисахарида. Наиболее распространены штаммы групп A, B, C, в последнее время регистрируют рост частоты выявления бактерий с антигенами Y и W-135. Возбудителю присуща высокая изменчивость: он подвергается L-трансформации с потерей капсулы, показывает гетероморфный рост, приобретает резистентность к химиопрепаратам.
Главным фактором патогенности менингококка считается эндотоксин – липоолигосахаридный комплекс, выделяющийся при разрушении микробной клетки. Возбудитель способен вырабатывать и ряд других повреждающих веществ (гемолизин, протеазы, гиалуронидазу), проникать сквозь гематоэнцефалический барьер. Фиксация к назофарингеальному эпителию происходит благодаря ресничкам, а капсула защищает бактерию от механизмов фагоцитоза.
Предрасположенность к развитию менингококкового менингита формируется в условиях снижения местной и общей резистентности организма. Факторами риска признаются врожденный дефицит комплемента, ВИЧ-инфекция, анатомическая или функциональная аспления. Слизистая оболочка носоглотки повреждается при курении и ОРВИ, что повышает риск бактериальной инвазии. Распространению инфекции способствует большая скученность населения.
Патогенез
Передача возбудителя происходит воздушно-капельным путем от больных менингококковой инфекцией или бессимптомных носителей. Входными воротами становится слизистая носоглотки, где развивается первичный воспалительный процесс. В 10-20% случаев микробы, преодолев защитные механизмы, проникают в кровоток, где размножаются, инициируя кратковременную бактериемическую фазу. В субарахноидальные пространства головного мозга нейссерии заносятся гематогенным путем, реже – лимфогенно, периваскулярно и периневрально через пластинку решетчатой кости.
При размножении менингококка развивается вначале серозно-гнойное, затем гнойное воспаление мягкой и паутинной оболочек. Чаще всего поражаются конвекситальные поверхности и основание головного мозга, иногда процесс распространяется в спинальном направлении. Макроскопически мягкая оболочка выглядит отечной, гиперемированной, мутной, поверхность мозга будто покрыта шапочкой из гноя. Микроскопическая картина представлена выраженной инфильтрацией полиморфноядерными мононуклеарными клетками. Спаечный процесс может вызвать закупорку путей ликворооттока.
Классификация
Согласно клинической классификации менингококковой инфекции, менингит относится к ее генерализованным формам. С учетом выраженности патологического процесса инфекция может протекать в легкой, среднетяжелой, тяжелой или крайне тяжелой формах. Менингит, вызванный N. meningitidis, является гнойным. Клинически он представлен следующими вариантами:
- Классический. Инфекционный процесс имеет изолированный характер, поражаются только мягкая и паутинная оболочки головного мозга.
- Смешанный. Картина менингита дополняется признаками воспаления мозгового вещества (менингоэнцефалита), бактериемией (менингококцемией).
- Осложненный. Сопровождается развитием локальных и системных осложнений, обусловленных влиянием воспалительных изменений или токсинов возбудителя.
По длительности патологический процесс бывает острым (до 3 месяцев), затяжным (до полугода), хроническим (свыше 6 месяцев). В зависимости от локализации пораженных церебральных структур менингит подразделяется на конвекситальный (большие полушария), базальный (нижняя поверхность) и спинальный. Дополнительно выделяют ограниченную и тотальную формы.
Симптомы менингококкового менингита
Началу болезни обычно предшествует назофарингит, но симптомы могут возникнуть внезапно, на фоне полного благополучия. С большим постоянством в клинической картине обнаруживают так называемую менингеальную триаду – головные боли, лихорадку, рвоту. Температура резко поднимается до 40-42° C, сопровождается сильным ознобом. Мучительные головные боли носят диффузный давяще-распирающий или пульсирующий характер, локализуются преимущественно в лобно-теменной области, усиливаются в ночное время, при перемене положения головы, действии внешних раздражителей.
Среди объективных симптомов на первое место выходят менингеальные знаки, которые появляются в самом начале заболевания и быстро прогрессируют. Наиболее постоянными являются ригидность затылочных мышц, симптомы Кернига и Брудзинского (верхний, средний, нижний). У детей отмечают признак Лесажа, выбухание и пульсацию родничка. Пациент принимает вынужденную позу – лежа на боку с запрокинутой назад головой и подтянутыми к животу коленями. Выраженность менингеального синдрома может не соответствовать тяжести патологии.
При неврологическом осмотре часто выявляют асимметрию сухожильных и кожных рефлексов, ослабляющихся по мере нарастания интоксикации, патологические стопные знаки. Базальные менингиты сопровождаются поражением черепных нервов, особенно III, IV, VII, VIII пар. Наличие стойкого красного дермографизма говорит о сопутствующих вегетативных расстройствах. Признаками интоксикации являются вначале тахикардия, а затем относительная брадикардия, гипотония, приглушенность сердечных тонов. У пациентов учащается дыхание, язык обложен грязно-коричневым налетом, сухой.
Осложнения
Крайне неблагоприятным вариантом является молниеносное течение болезни с отеком-набуханием головного мозга. Ситуация угрожает вклинением стволовых структур в большое затылочное отверстие черепа, что ведет к нарушению витальных функций. Медленное разрешение гнойного воспаления опасно развитием гидроцефалии, у детей младшего возраста могут возникать церебральная гипотония, субдуральный выпот.
Результатом тяжелых или сочетанных форм менингококкового менингита становятся инфекционно-токсический шок, острая надпочечниковая недостаточность. При запоздалом или неадекватном лечении гнойный процесс переходит на эпендиму желудочков и мозговое вещество, осложняясь вентрикулитом (эпендиматитом), энцефалитом. В поздние сроки отмечается риск глухоты, эпилепсии, задержки психомоторного развития у детей.
Диагностика
Установить происхождение менингококкового менингита на основании клинических данных удается при его сочетании с бактериемией. На вероятную этиологию изолированных форм болезни косвенно указывает эпидемиологическая и анамнестическая информация (наличие назофарингита, контакт с больным). Точную верификацию патологии обеспечивают лабораторно-инструментальные методы:
- Клинические анализы. Гемограмма показывает выраженный лейкоцитоз со сдвигом формулы влево, анэозинофилию, ускорение СОЭ. В спинномозговой жидкости отмечается полиморфноядерный плеоцитоз, снижение концентрации глюкозы, повышение белка. Изменения в анализе мочи неспецифичны, свидетельствуют о токсических явлениях.
- Бактериоскопия и посев. Менингококки выявляются в нейтрофилах при прямой бактериоскопии окрашенных по Граму мазков. Посев ликвора на сывороточный агар или другие питательные среды дает возможность уточнить культуральные, ферментные, антигенные свойства возбудителя, определить его чувствительность к антибиотикам.
- Серологические тесты. После выделения менингококка идентифицировать его по серогруппам можно при постановке реакции агглютинации. Для обнаружения антител в крови применяют РНГА, экспресс-диагностику проводят с помощью ИФА, методов встречного иммуноэлектрофореза.
- Молекулярно-генетический анализ. В дополнение к стандартным процедурам используют ПЦР, позволяющую выявить бактериальную ДНК. Это быстрый и чувствительный диагностический тест. Особую ценность он приобретает при невозможности выделить возбудителя из ликвора или крови.
- Нейровизуализация. Показаниями для церебральной томографии могут быть нарушения сознания, очаговые неврологические симптомы. КТ головного мозга подтверждает ликворную гипертензию, внутримозговые кровоизлияния, церебральный отек. МРТ с контрастированием предпочтительнее, так как лучше визуализирует менингеальную оболочку, субарахноидальное пространство.
В качестве дополнительного исследования при судорогах для регистрации биоэлектрической активности мозга назначают ЭЭГ. Помощь в диагностическом поиске оказывают офтальмолог (осмотр глазного дна), инфекционист. Заболевание необходимо дифференцировать с менингитами иной этиологии, эпидуральным абсцессом, субдуральной эмпиемой. Следует исключать энцефалиты, острый рассеянный энцефаломиелит, субарахноидальную гематому.
Лечение менингококкового менингита
Любые формы генерализованной инфекции сопряжены с высокой опасностью летального исхода и тяжелых осложнений. Поэтому менингококковый менингит должен рассматриваться как неотложное состояние, требующее срочной госпитализации в профильный стационар. Обычно пациенты сразу попадают в палату интенсивной терапии под круглосуточное наблюдение специалистов. Им показан строгий постельный режим. Основой лечения является фармакотерапия:
- Этиотропная. Центральное место отводится антибиотикотерапии препаратами пенициллинового (бензилпенициллином, ампициллином) или цефалоспоринового ряда (цефтриаксоном, цефотаксимом). Альтернативными медикаментами выступают карбапенемы, хлорамфеникол. Сначала назначается эмпирическая терапия, которая затем корректируется с учетом данных антибиотикочувствительности.
- Патогенетическая. Для купирования отека головного мозга используются глюкокортикоиды, осмотические и петлевые диуретики (маннитол, фуросемид). Гемодинамическая нестабильность и токсикоз требуют инфузионной поддержки (кристаллоидами, коллоидами, плазмой), введения вазопрессоров, оксигенотерапии. В тяжелых случаях проводят экстракорпоральную детоксикацию.
- Симптоматическая. В комплексном лечении менингококкового менингита применяют симптоматические препараты. При судорожной активности показаны антиконвульсанты (диазепам, натрия оксибутират). Высокую лихорадку купируют жаропонижающими средствами.
Выписка из стационара осуществляется при полном клиническом выздоровлении. Все пациенты, перенесшие менингококковый менингит, должны находиться под диспансерным наблюдением невролога с прохождением регулярного обследования. Последствия и остаточные явления устраняются комплексной реабилитацией, которая включает физиотерапию, лечебную гимнастику, когнитивную коррекцию.
Прогноз и профилактика
При своевременной специфической терапии менингококкового менингита прогноз относительно благоприятный, сочетанные и осложненные формы существенно ухудшают исход. Генерализованная инфекция всегда сопряжена с риском жизнеугрожающих состояний – даже на фоне лечения уровень летальности составляет 10-15%. Плохими прогностическими факторами считают очаговую неврологическую симптоматику, нарушение сознания, лабораторные сдвиги (анемию, тромбоцитопению, лейкопению).
Профилактика подразумевает воздействие на все звенья эпидемического процесса. В отношении источника инфекции проводят раннее выявление, изоляцию и лечение больных, санацию носителей. Разорвать механизмы передачи помогают санитарно-гигиенические мероприятия, дезинфекция в очаге. Для создания специфического иммунитета у восприимчивых лиц рекомендуют вакцинацию против менингококковой инфекции. Повышению неспецифической резистентности способствует закаливание, своевременная терапия респираторных заболеваний.
Читайте также:


