Наиболее часто встречающиеся возбудители гнойного менингита
Гнойный менингит – заболевание воспалительного характера, при котором поражаются оболочки мозга. Это приводит к существенному ухудшению состояния человека. При отсутствии лечения больной может стать инвалидом либо умереть.

Развитие болезни зависит от микроба-возбудителя и от состояния иммунной системы человека. При игнорировании болезненных симптомов патология приводит к необратимым последствиям.
Механизм заражения
Гнойный менингит – болезнь бактериального характера, при которой воспаляются оболочки мозга. Главной причиной возникновения гнойного менингита является проникновение в организм возбудителя болезни – Neisseria meningitidis – менингококковой инфекции. В зависимости от способа проникновения микробов выделяют первичный и вторичный менингит.
При первичном менингите патогены попадают в организм при контакте с инфицированным человеком. Микроорганизмы проникают в мозговую оболочку через носоглотку. Прямое заражение может произойти при черепно-мозговых травмах, несоблюдении асептических правил во время операций.
Интересно! На сотню носителей менингококковой инфекции приходится 1 заболевший человек.
Вторичный менингит развивается вследствие инфицирования стафилококковой, стрептококковой инфекцией, кишечной, гемофильной палочкой. Бактерии попадают в мозг через околоносовые пазухи, поражённые кариесом зубы, воспалённые уши. Микробы способны проникать через барьеры при воспалении лёгких, фурункулёзе, болезнях желудка.
Проникновению гноеродных бактерий через барьер содействует ослабление иммунной защиты, которое происходит вследствие повторяющихся простудных заболеваний, стрессов.
Заболевание диагностируется у людей всех возрастов, но дети до 5 лет наиболее подвержены патологии. Гнойный менингит у маленьких детей обычно развивается на фоне пониженного иммунного статуса.
Классификация видов
В зависимости от тяжести течения болезнь проявляется в лёгкой, среднетяжёлой и тяжёлой форме. Тяжёлое течение патологии фиксируется при резком понижении иммунного статуса и у людей с отсутствием селезёнки.

По особенностям прогрессирования классифицируют абортивный, молниеносный, рецидивирующий и острый гнойный менингит. Последний вид диагностируется чаще других и сопровождается характерными симптомами. При молниеносном течении стремительно отекает головной мозг, провоцируя нарушение сознания. Абортивная разновидность характеризуется отсутствием характерной симптоматики, проявляются только признаки отравления. Рецидивирующий менингит возникает при несвоевременном лечении острой формы и при наличии гноеродной инфекции.
В зависимости от возбудителя заболевания различают менингококковый, пневмококковый и гемофильный менингит.
Менингококковая разновидность появляется вследствие воздействия различных менингококков. Эти патогены провоцируют воспаление чаще всего, поскольку они имеют капсулу, защищающую от разрушительного воздействия иммунитета. Такое свойство позволяет микробам беспрепятственно реплицироваться, что приводит к образованию нагноений.
Пневмококки вызывают пневмококковую форму болезни, которая диагностируется редко. Проявляется образованием гноя и интенсивным развитием очага воспаления.
Гемофильная палочка чаще всего поражает малышей до года. Бактерия оказывает токсическое воздействие на организм, что способствует мгновенному развитию воспалительного процесса.
Симптоматика заболевания
Болезнь проявляется развитием менингеального синдрома, который выражается в инфекционном поражении цереброваскулярной жидкости. Первые признаки менингита схожи с симптомами гриппа. Но по прошествии нескольких часов нарушается сознание, напрягаются мышцы затылка, развивается рвота.
Инкубационный период продолжается от 2 до 5 дней. В первые сутки гнойный менингит проявляется следующим образом:
- резкое повышение температуры тела;
- нарастание головной боли;
- озноб;
- рвота;
- спутанность сознания;
- расстройства психического характера.
Наиболее информативными признаками являются оболочечные признаки: ригидность мышц затылка, симптом Брудзинского и Кернига. Они проявляются тем, что больной не может наклонить голову к груди, а запрокидывает её назад, чтобы унять боль в затылке. Пациент также не способен разогнуть нижние конечности, коленные суставы сгибаются бесконтрольно.

На 3-е сутки прогрессирования воспаления происходит сбой в работе зрительного нерва, что вызывает косоглазие, ухудшение зрения. Фиксируется снижение слуха, галлюцинации, нарушение речевых умений. Обычно заболевание сопровождается судорожным синдромом. Появляются геморрагические высыпания на коже.
Нарастание симптомов свидетельствует о прогрессировании воспаления и о его распространении на головной мозг. Вследствие этого появляется сосудистая дисфункция, обусловленная спазмами мозговых капилляров. Развивается менингоэнцефалит, который вызывает паралич, нарушения речи.
Диагностические методы
Для постановки диагноза необходимо собрать анамнез: выявить очаг инфекции, определить сопутствующие болезни, узнать о контакте с инфицированными.
Самое важное исследование – анализ спинальной жидкости. При гнойном менингите ликвор будет мутным, с жёлтым либо зелёным оттенком. Цвет жидкости указывает на определённого возбудителя. Результаты показывают возрастание цитоза, белковой концентрации.
Помимо исследования спинномозгового материала, пациент должен пройти такие обследования:
- клинический анализ крови для выявления лейкоцитоза;
- анализ мочи;
- компьютерную томографию;
- рентген лёгких, черепа.
Также понадобится проконсультироваться с инфекционистом, неврологом.
Терапевтические мероприятия
Лечение гнойного менингита проводится в условиях медицинского учреждения. После экстренного проведения люмбальной пункции назначается антибактериальная терапия. Обычно применяется Ампициллин с Цефотаксимом. При тяжёлом течении заболевания препараты вводятся внутривенно. Для снижения отёка мозга и устранения гидроцефалии в качестве дегидратационных средств используют Маннитол, Фуросемид.
Примечание! В результате исследований установлено, что показатели заболеваемости среди маленьких пациентов составляют 10 случаев на 100 тысяч детей.
Также важно правильно выбрать симптоматическое лечение, исходя из причины болезни. При расстройствах сна назначаются седативные препараты, при судорожном синдроме – Диазепам, Хлорпромазин. При развитии анафилактического шока проводят инфузионное лечение. В реабилитационный период рекомендуется принимать поливитаминные комплексы, нейропротекторные медикаменты.

Вакцинация является самым эффективным методом, позволяющим не допустить развития менингеальной инфекции. Прививки делаются против возбудителей патологии: менингококков, пневмококков, гемофильной палочки. Особенно важно вовремя вакцинировать детей (с 3 месяцев до 5 лет), так как заболевание вызывает высокую смертность среди новорождённых. Из-за простоты передачи гнойного менингита взрослым рекомендуется проходить вакцинацию при наличии иммунодефицита, частых пневмоний, отитов.
От врачей требуется своевременно изолировать больного, чтобы минимизировать риск распространения инфекции.
Возможные осложнения и прогноз
Воспаление мозговых оболочек является самым опасным состоянием для жизни взрослого и ребёнка. Ведь даже при оказании необходимых терапевтических мероприятий у людей с ослабленным иммунитетом развивается множество последствий, одно из которых – смерть.
Неврологические осложнения после менингита фиксируются у 20% больных, основную часть составляют пожилые люди и дети.
При тяжёлом течении болезни развивается отёк головного мозга, провоцирующий клиническую смерть. Для недопущения этого состояния требуется вводить в организм электролитные растворы.
Среди других серьёзных осложнений выделяются:
- сепсис;
- гидроцефалия, вызывающая повышение внутричерепного давления;
- полиорганная недостаточность, при которой поражается сердечная мышца, почки;
- несимметричность лица, косоглазие вследствие поражения нервов черепа;
- аритмия, к которой приводит распространение патогенов на внутренних сердечных оболочках;
- эмпиема, при которой гной затекает под основание черепа;
- продолжительный судорожный синдром;
- тугоухость;
- коматозное состояние.
При отсутствии терапии уровень смертности составляет 50%. Наиболее неблагоприятный прогноз характерен для пневмококкового вида менингита: летальный исход диагностируется в 20% случаев.
После выздоровления необходимо регулярно посещать невролога. Требуются грамотные реабилитационные мероприятия, включающие приём препаратов, ЛФК, массаж, лечебные ванны. Комплексный подход в лечении способствует минимизации нежелательных последствий.
Менингит – острое инфекционное заболевание центральной нервной системы с преимущественным поражением паутинной и мягкой оболочек мозга. При этом заболевании могут развиться ситуации, создающие угрозу жизни пациента (нарушения сознания, шок, судорожный синдром). В Юсуповской больницы созданы все условия для лечения. Пациентов помещают в одноместные изолированные палаты с притяжно-вытяжной вентиляцией и кондиционированием воздуха. Медицинский персонал внимательно относится к пожеланиям пациентов, обеспечивает уход и диетическое питание.

Обследование пациентов проводят с помощью аппаратуры ведущих мировых производителей. Профессора и врачи высшей категории придерживаются европейских и американских рекомендаций, стандартов оказания медицинской помощи пациентам с гнойно-воспалительными заболеваниями центральной нервной системы. Неврологи индивидуально подходят к выбору антибактериальной терапии каждому больному.
Причины возникновения гнойного менингита
Гнойный менингит развивается при проникновении в организм бактерий – менингококков, стрептококков, листерий, гемофильной палочки и микобактерии туберкулёза. Способствуют развитию воспалительного процесса в оболочках головного и спинного мозга переохлаждение, снижение иммунитета, перенесенные инфекционные заболевания. Гнойный менингит развивается у пациентов с открытой черепно-мозговой травмой, после нейрохирургических операций или воспалительных заболеваний среднего уха, воздухоносных пазух носа. Источник инфекции может находиться на слизистых оболочках носоглотки, в кариозных зубах или поражённых хроническим воспалительным процессом миндалинах.
В условиях сниженной иммунологической реактивности бактерии из очагов инфекции или возбудители, проникшие в организм извне, попадают в кровь. При инфицировании патогенными бактериями из внешней среды (менингококками, пневмококками) или в случаях, когда возбудители-сапрофиты, обитающие в организме пациента, становятся патогенными, острые воспалительные заболевания оболочек мозга развиваются по механизму быстро возникающей бактериемии. Источником этих процессов могут являться патогенные очаги, связанные с инфицированием имплантированных инородных тел (искусственных клапанов сердца, аллопластических протезов сосудов, искусственных водителей ритма). В мозговые оболочки заноситься также инфицированные микроэмболы. Бактерии могут попадать в мозговые оболочки гематогенным путём не только по артериям, но и по венозным сосудам. Так развивается восходящий гнойный тромбофлебит вен лица, внутричерепных вен и синусов твёрдой мозговой оболочки.
В механизме развития менингита имеют значение следующие факторы:
- общая интоксикация организма;
- воспаление и отёк мозговых оболочек;
- избыточная продукция спинномозговой жидкости и нарушение её обратного всасывания;
- раздражение мозговых оболочек;
- ликворная гипертензия (повышение внутричерепного давления).
Причины и последствия гнойного менингита у детей
У детей гнойный менингит преимущественно развивается при менингококковой инфекции. Источником микроорганизмов является больной человек или бактерионоситель. Микроорганизмы локализуются в носоглотке. Основной путём передачи инфекции – воздушно-капельный. Входными воротами являются слизистые оболочки верхних дыхательных путей.
Инкубационный период при менингококковом гнойном менингите от 3 до 20 суток (чаще 5 - 7 дней). Заболевание начинается остро, с резкого озноба и повышения температуры тела до 38 - 40 градусов. До возникновения признаков менингита у части пациентов наблюдаются симптомы назофарингита (заложенность носа, першение и боль в горле, насморк). Появляется общая слабость, боль в лобно-височных и затылочных областях, в глазных яблоках. Головная боль быстро нарастает, становится мучительной.
У детей возникает тошнота, рвота, не приносящая облегчения. Наблюдается повышенная чувствительность к внешним раздражителям, вялость, заторможенность, нарушение сна. Появляются признаки воспаления мозговых оболочек. В первые дни заболевания у части детей появляются высыпания в виде кровоизлияний звёздчатой неправильной формы и различной величины. Сыпь локализуется чаще на ягодицах, нижних и верхних конечностях, в паховых и подмышечных областях, реже на лице.
Неадекватная и несвоевременная терапия менингита у детей приводит к непредсказуемым последствиям. После перенесенного гнойного менингита у пациентов часто сохраняются регулярные головные боли, снижение уровня слуха, значительное ухудшение зрения. Иногда возникают эпилептические припадки. У детей после гнойного менингита может произойти задержка умственного развития, нарушиться основные функции центральной нервной системы.
Осложнения гнойного менингита
Основным клиническими проявлениями гнойного менингита являются:
- менингеальный синдром;
- признаки острой инфекции (повышение температуры тела и резко выраженные воспалительные изменения со стороны крови);
- неврологические очаговые симптомы (двоение в глазах, разные размеры зрачков, опущение верхнего века, косоглазие, парез лицевого нерва).
Часто снижается тонус мышц, возникает угнетение сознания. В крови отмечается высокая скорость оседания эритроцитов, нейтрофильный лейкоцитоз. Спинномозговая жидкость мутная, молочно-белого или желтовато-зеленоватого цвета, вытекает под повышенным давлением. Грозным осложнением гнойного менингита является инфекционно-токсический шок. Он проявляется геморрагической сыпью с омертвлением участков кожи, учащением пульса, а затем падением артериального давления и комой. В механизме развития шока в настоящее время придают значение синдрому менингоэнцефалита, а при сверхострых формах заболевания – быстрому набуханию и отёку головного мозга с субдуральным выпотом.
Менингоэнцефалит при гнойном менингите проявляется симптомами поражения мозга:
- частичными параличами;
- очаговыми судорогами;
- нарушениями речи.
Отёк и набухание мозга вследствие дислокационных явлений приводят к развитию стволовой симптоматики (расстройствам дыхания и сердечно-сосудистой деятельности). Для субдурального выпота характерна дислокационная клиническая симптоматика. При этом менингеальные признаки уменьшаются, а общемозговая и очаговая симптоматика нарастают. На глазном дне появляются застойные диски зрительного нерва.
Лечение гнойных менингитов
Антибактериальную терапию при гнойном менингите врачи Юсуповской больницы начинают как можно раньше. Первоочередными антибиотиками, которые применяют при воспалении мозговых оболочек, являются препараты бензилпенициллина. Их вводят внутримышечно по 3-6 млн ЕД каждые 4 часа. При крайне тяжёлом состоянии пациента назначают до 30-40млн ЕД бензилпенициллина в сутки. Препарат вводят внутривенно по 8-10 млн ЕД каждые 4 часа. В качестве препарата второй линии используют левомицетина сукцинат по 1 грамму 3 раза в сутки. Антибиотик вводят внутривенно.
Внутривенно вводят водорастворимый сульфаниламид сульфалена меглюмин, перорально применяют сульфамонометоксин. Однократное внутривенное введение 10 мл 18,5 % раствора сульфалена меглюмина обеспечивает достаточный уровень концентрации препарата в цереброспинальной жидкости в течение 3 суток, а двух грамм – в течение семи суток. Сульфамонометоксин назначают внутрь в первые сутки заболевания по 2 г.
При пневмококковом менингите лечение начинают натриевой солью бензилпенициллина. Антибиотик вводят внутривенно капельно по 5 млн ЕД каждые 4 часа. Пациентам предписывают внутримышечные инъекции ампициллина по 3 грамма каждые 3 часа или канамицина сульфат по 250 мг 2 раза в сутки. Применяют комбинацию ампициллина и сульбактама (уназин) по 2-3 грамма каждые 6 часов. У детей суточная доза препарата составляет 150 мг на килограмм массы тела. В качестве альтернативных антибактериальных препаратов используют левомицетина сукцинат растворимый, гентамицина сульфат, цепорин (цефамезин), цефтриаксон. Все названные препараты вводят внутривенно.
При стафилококковом менингите к средствам первой очереди выбора относят метациклин, натриевую соль бензилпенициллина, оксациллина натриевую соль, цепорин, комбинацию ампициллина и сульбактама. В качестве средств второй линии используют левомицетина сукцинат, цепорин, цефтриаксон, латамоксеф и амикацин. Антибиотикотерапию отменяют в случае:
- резкого улучшения состояния пациента;
- обратного развития менингеального синдрома;
- уменьшения концентрации клеток в спинномозговой жидкости до 100 в одном микролитре при содержании лимфоцитов не менее 75 %.
Параллельно с противомикробным лечением, врачи Юсуповской больницы проводят патогенетическую и симптоматическую терапию, направленную на борьбу с интоксикацией, нарушениями со стороны сердечно-сосудистой и дыхательной систем, отёком мозга. При инфекционно-токсическом шоке применяют левомицетина сукцинат. Для устранения гиповолемии (уменьшения объёма циркулирующей крови) внутривенно капельно вводят коллоидные растворы – полиглюкин, реополиглюкин, реоглюман, 5 % альбумин. Одновременно проводят инфузионную терапию 5% раствором глюкозы, вводят глюкокортикоидные гормоны (дексаметазон). Применяют полиионные смеси и салуретики (фуросемид). Для борьбы с метаболическим ацидозом под контролем осмолярности крови капельно внутривенно вводят 4 % или 8,2 % раствора бикарбоната натрия или трисамина. Применяются сердечные средства – сульфокамфокаин, строфантин, коргликон.
Реабилитация пациентов после перенесенного менингита
В восстановительном периоде пациенты занимаются лечебной физкультурой в клинике реабилитации Юсуповской больнице. Физиотерапевты применяют лечение, направленное на улучшение микроциркуляции и метаболизма нервной ткани, восстановление нормальной циркуляции спинномозговой жидкости. Улучшают метаболические процессы и микроциркуляцию в нервной ткани следующие физиотерапевтические методы:
- аэротерапия;
- лекарственный электрофорез с препаратами, улучшающими обмен веществ, сосудорасширяющими средствами;
- трансцеребральная УВЧ-терапия;
- талассотерапия;
- гальванизация;
- грязелечение.
Тонизирующим действием обладает лекарственный электрофорез с препаратами, оказывающими нейростимулирующим эффектом, аэротерапия, массаж, неселективная хромотерапия. Пациентам с возбуждением отпускают седативные процедуры: ванны с йодом, бромом, хвоей, лекарственный электрофорез с успокоительными средствами, франклинизацию, проводят лечение по методике электросна. Для стимуляции иммунной системы применяется ультрафиолетовое облучение, радоновые ванны, лекарственный электрофорез с препаратами, повышающими иммунитет, магнитотерапия. Для уменьшения отёка мозга и внутричерепного давления назначают пресные, хлоридно-натриевые ванны, проводят сеансы низкоинтенсивной дециметровой терапии.
При подозрении на менингит позвоните по телефону Юсуповской больницы в любое время суток, так как пациентов госпитализируют ежедневно и кругл. Врачи проводят адекватную терапию, позволяющую предотвратить нежелательные последствия менингита.
Гнойный менингит — воспалительный процесс, возникающий в мягкой оболочке головного мозга при проникновении в нее гноеродных микроорганизмов (пневмококков, менингококков, стрептококков и пр.). Гнойный менингит характеризуется высокой температурой тела, интенсивной головной болью, тошнотой, рвотой, нарушениями со стороны черепно-мозговых нервов, ранним появлением менингеальных симптомов, гиперестезией, расстройством сознания, психомоторным возбуждением. Диагностировать гнойный менингит можно на основании типичной клинической картины и данных анализа цереброспинальной жидкости. Гнойный менингит является показанием к обязательному проведению антибиотикотерапии. Применяются противоотечные препараты, глюкокортикостероиды, транквилизаторы, противосудорожные средства и пр. симптоматическая терапия.
МКБ-10
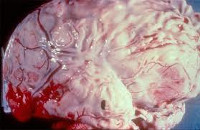
- Причины возникновения гнойного менингита
- Классификация гнойного менингита
- Симптомы гнойного менингита
- Осложнения гнойного менингита
- Диагностика гнойного менингита
- Лечение гнойного менингита
- Прогноз гнойного менингита
- Профилактика гнойного менингита
- Цены на лечение
Общие сведения
Гнойный менингит — это воспаление мозговых оболочек (менингит), имеющее бактериальную этиологию. Гнойный менингит встречается с частотой 3,3 случаев на 100 тыс. населения. Заболеванию подвержены все возрастные категории, но наиболее часто гнойный менингит развивается у детей до 5 лет. Отмечено, что гнойный менингит часто возникает на фоне ослабленного состояния иммунной системы. Повышение заболеваемости наблюдается в зимне-весенний период. С начала 90-х годов прошлого века произошло существенное снижение заболеваемости гнойным менингитом, уменьшение числа летальных исходов и случаев развития тяжелых осложнений.

Причины возникновения гнойного менингита
К развитию гнойного менингита может приводить не только менингококковая инфекция, но также пневмококки, гемофильная палочка и другие бактерии. Почти половина случаев гнойного менингита приходится на долю гемофильной палочки. В 20% причиной гнойного менингита является менингококк, в 13% случаев — пневмококк. У новорожденных гнойный менингит зачастую возникает в результате стрептококковой инфекции, сальмонеллеза или инфицирования кишечной палочкой.
В зависимости от механизма проникновения возбудителя в оболочки головного мозга в неврологии выделяют первичный и вторичный гнойный менингит. Первичный гнойный менингит развивается при гематогенном распространении возбудителя из полости носа или глотки, куда он попадает из внешней среды. Заражение происходит от больных лиц и носителей воздушно-капельным и контактным путем. Прямое инфицирование мозговых оболочек возможно при переломе черепа и открытой черепно-мозговой травме, открытых повреждениях сосцевидного отростка и придаточных пазух носа, недостаточно тщательном соблюдении правил асептики в ходе нейрохирургических вмешательств.
Вторичный гнойный менингит возникает на фоне имеющегося в организме первичного септического очага, инфекция из которого проникает в оболочки головного мозга. Контактное распространение гноеродных микроорганизмов может наблюдаться при абсцессе головного мозга, остеомиелите костей черепа, септическом синустромбозе. Гематогенное и лимфогенное распространение возбудителя возможно из инфекционного очага любой локализации, но наиболее часто происходит при длительно протекающих инфекциях лор-органов (остром среднем отите, хроническом гнойном среднем отите, синуситах).
Проникновению возбудителей гнойного менингита через гематоэнцефалический барьер способствует ослабленное состояние иммунной системы организма, которое может быть вызвано частыми ОРВИ, гиповитаминозом, перенесенным стрессом, физическими перегрузками, резкой сменой климата.
Классификация гнойного менингита
В зависимости от тяжести клинических проявлений гнойный менингит классифицируется на легкую, среднетяжелую и тяжелую формы. Тяжелые формы заболевания наблюдаются в основном на фоне резкого снижения иммунитета и у пациентов с удаленной селезенкой.
По особенностям течения выделяют молниеносный, абортивный, острый и рецидивирующий гнойный менингит. Наиболее часто встречается острый гнойный менингит с типичными общемозговыми и оболочечными симптомами. Молниеносное течение гнойного менингита с первых часов заболевания характеризуется быстрым нарастанием отека головного мозга, приводящего к нарушению сознания и витальных функций. Абортивный вариант отличается стертой клинической картиной, в которой на первый план выходят симптомы интоксикации. Рецидивирующий гнойный менингит может наблюдаться при недостаточном или запоздалом лечении острой формы заболевания, а также при наличии в организме хронического очага гнойной инфекции.
Симптомы гнойного менингита
Инкубационный период первичного гнойного менингита в среднем длится от 2 до 5 суток. Типично острое начало с резкого повышения температуры тела до 39-40°С, сильного озноба, интенсивной и нарастающей головной боли, тошноты и многократной рвоты. Могут наблюдаться психомоторное возбуждение, бред, нарушения сознания. В 40% случаев гнойный менингит протекает с судорожным синдромом. Специфичные для менингита оболочечные симптомы (симптом Кернига, Брудзинского, Гийена, ригидность затылочных мышц) выражены с первых часов заболевания и усиливаются на 2-3-й день. Типичны выраженная гиперестезия и снижение брюшных рефлексов на фоне общего повышения глубоких рефлексов. Возможно появление диффузной сыпи геморрагического характера.
Очаговая симптоматика, сопровождающая гнойный менингит, чаще всего заключается в нарушении функций различных черепно-мозговых нервов. Наиболее часто наблюдается поражение глазодвигательных нервов, приводящее к двоению, развитию косоглазия, опущению верхнего века и появлению разницы в размере зрачков (анизокории). Реже отмечается неврит лицевого нерва, поражение тройничного нерва, расстройство функции зрительного нерва (выпадение полей зрения, снижение остроты зрения) и преддверно-улиткового нерва (прогрессирующая тугоухость). Более тяжелая очаговая симптоматика свидетельствует о распространении воспалительных изменений на вещество головного мозга или о развитии сосудистых нарушений по типу ишемического инсульта, обусловленных васкулитом, рефлекторным спазмом или тромбозом сосудов головного мозга.
При переходе воспалительного процесса на вещество мозга говорят о развитии менингоэнцефалита. При этом гнойный менингит протекает с присоединением характерной для энцефалита очаговой симптоматики в виде парезов и параличей, нарушений речи, изменений чувствительности, появления патологических рефлексов, повышения мышечного тонуса. Возможны гиперкинезы, галлюцинаторный синдром, нарушения сна, вестибулярная атаксия, расстройства поведенческих реакций и памяти. Распространение гнойного процесса на желудочки мозга с развитием вентрикулита проявляется спастическими приступами по типу горметонии, сгибательными контрактурами рук и разгибательными ног.
Осложнения гнойного менингита
Ранним и грозным осложнением, которым может сопровождаться гнойный менингит, является отек головного мозга, приводящий к сдавлению мозгового ствола с расположенными в нем жизненно важными центрами. Острый отек головного мозга, как правило, возникает на 2-3-й день заболевания, при молниеносной форме — в первые часы. Клинически он проявляется двигательным беспокойством, нарушением сознания, расстройством дыхания и нарушениями со стороны сердечно-сосудистой системы (тахикардия и артериальная гипертензия, в терминальной стадии сменяющиеся брадикардией и артериальной гипотонией).
Среди прочих осложнений гнойного менингита могут наблюдаться: септический шок, надпочечниковая недостаточность, субдуральная эмпиема, пневмония, инфекционный эндокардит, пиелонефрит, цистит, септический панофтальмит и др.
Диагностика гнойного менингита
Типичные клинические признаки, наличие менингеальных симптомов и очаговой неврологической симптоматики в виде поражения черепно-мозговых нервов, как правило, позволяют неврологу предположить у пациента гнойный менингит. Более затруднительна диагностика в случаях, когда гнойный менингит имеет абортивное течение или возникает вторично на фоне симптомов существующего септического очага другой локализации. Чтобы подтвердить гнойный менингит необходимо произвести люмбальную пункцию, в ходе которой выявляется повышенное давление ликвора, его помутнение или опалесцирующая окраска. Последующее исследование цереброспинальной жидкости определяет увеличенное содержание белка и клеточных элементов (в основном за счет нейтрофилов). Выявление возбудителя производится в ходе микроскопии мазков цереброспинальной жидкости и при ее посеве на питательные среды.
С диагностической целью производят также анализ крови и отделяемого элементов кожной сыпи. При предположении о вторичном характере гнойного менингита проводятся дополнительные обследования, направленные на поиск первичного инфекционного очага: консультация отоларинголога, пульмонолога, терапевта; рентгенография околоносовых пазух, отоскопия, рентгенография легких.
Дифференцировать гнойный менингит необходимо от вирусного менингита, субарахноидального кровоизлияния, явлений менингизма при других инфекционных заболеваниях (сыпном тифе, лептоспирозе, тяжелых формах гриппа и др.).
Лечение гнойного менингита
Все имеющие гнойный менингит пациенты подлежат лечению в условиях стационара. Таким больным должна быть неотложно проведена люмбальная пункция и бактериоскопическое исследование ликвора. Сразу же после установления этиологии менингита пациенту назначается антибиотикотерапия. В большинстве случаев она представляет собой сочетание ампициллина с препаратами цефалоспоринового ряда (цефтриаксоном, цефотаксимом, цефтазидимом). При гнойном менингите неустановленной этиологии стартовая терапия заключается во внутримышечном введении аминогликозидов (канамицина, гентамицина) или их комбинации с ампициллином. Тяжело протекающий гнойный менингит может потребовать внутривенного или интратекального введения антибиотиков.
С целью уменьшения гидроцефалии и отека мозга при гнойном менингите назначают дегидратационную терапию (фуросемид, маннитол). Патогенетическое лечение гнойного менингита также включает применение глюкокортикостероидных препаратов (дексаметазона, преднизолона), дозы которых зависят от тяжести заболевания. Наряду с этим производится необходимая симптоматическая терапия. При нарушениях сна назначаются транквилизаторы; для купирования психомоторного возбуждения и судорог — литические смеси (хлорпромазин, дифенгидрамин, тримеперидина), диазепам, вальпроевая кислота; при гиповолемии и развитии инфекционно-токсического шока проводится инфузионная терапия.
В восстановительном периоде после перенесенной острой фазы гнойного менингита рекомендован прием ноотропных и нейропротекторных препаратов, витаминотерапия и общеукрепляющее лечение. Лечение пациентов, имеющих вторичный гнойный менингит, должно включать ликвидацию первичного септического очага, в том числе и путем хирургического вмешательства (санирующая операция при среднем отите, фронтотомия, этмоидотомия, сфенотомия, удаление внутримозгового абсцесса и т. п.).
Прогноз гнойного менингита
По некоторым данным в 14% случаев гнойный менингит приводит к летальному исходу. Однако при своевременно начатом и корректно проведенном лечении гнойный менингит имеет в основном благоприятный прогноз. После перенесенного менингита может наблюдаться астения, ликворно-динамические нарушения, нейросенсорная тугоухость, отдельные слабо выраженные очаговые симптомы. Тяжелые последствия гнойного менингита (гидроцефалия, амавроз, глухота, деменция, эпилепсия) в наше время являются редкостью.
Профилактика гнойного менингита
На сегодняшний день наиболее эффективным способом, позволяющим предупредить гнойный менингит, является вакцинация. Прививки проводится против основных возбудителей гнойного менингита: гемофильной палочки, менинго- и пневмококков. В России эти вакцины не считаются обязательными и вводятся по показаниям или по желанию пациентов.
Вакцинация против гемофильной инфекции проводится в основном детям в возрасте от 3 месяцев до 5 лет и людям, страдающим иммунодефицитными состояниями в результате ВИЧ-инфекции, проведения иммуносупрессивной терапии онкозаболеваний, удаления тимуса или селезенки и т. п. Вакцинация против менингококковой инфекции рекомендована детям после 18 месяцев и взрослым. Детям до 18 месяцев вакцинация проводится по эпидемическим показаниям (например, если менингококковый гнойный менингит диагностирован у одного из членов семьи). В регионах, опасных по менингококковому гнойному менингиту, вакцинация должна проводиться пациентам с иммунодефицитом и людям, имеющим анатомические дефекты черепа. Вакцинация против пневмококковой инфекции показана часто болеющим детям, пациентам с частыми пневмониями и отитами, в случаях пониженного иммунитета.
Читайте также:


