Профилактика менингита специфическая и неспецифическая
Любое заболевание лучше предупредить, чем лечить. Это относится и к менингиту, который является смертельно опасным заболеванием и может быть вызван многими бактериями и вирусами. Причем каждый из этих микробов способен проникать в организм разными путями.

Менингитом может заболеть любой человек, достаточно в его организм попасть очень агрессивному микробу, обладающему способностью проникать через защитные барьеры прямо на оболочки мозга. Вот, кто находится в группе риска:
- Дети, имеющие врожденные дефекты иммунитета или инфицированные ВИЧ.
- Дети, у которых еще во время беременности или родов произошло нарушение формирования или развилось заболевание центральной нервной системы (детский церебральный паралич, постгипоксические кисты в головном мозге, внутриутробная цитомегаловирусная или Эпштейн-Барр-инфекция).
- Пожилые люди с нарушением кровоснабжения мозга и ослабленным иммунитетом также попадают в группу риска данного заболевания.
- Молодые люди, а именно:
- спортсмены, которые постоянно получают травмы головы;
- люди, которые часто болеют заболеваниями уха, горла, носа;
- те, кто перенес пластические операции на костях черепа;
- люди, у которых имеет место постоянное течение спинномозговой жидкости из носа или уха.
Бактериальный менингит может быть вызван:
Отсюда следует, что для предупреждения такого заболевания, как менингит, профилактика должна быть разносторонней:
- учитывающая пути попадания микроба и его свойства (неспецифическая);
- та, которая заключается в приеме специальных препаратов – вакцин (специфическая).
Первый вид профилактики должен соблюдать каждый, в особенности ее правила важно привить детям. Второй вид согласовывается с врачом-инфекционистом в каждом конкретном случае.

Это соблюдение правил личной гигиены, мытье рук, запрет на пользование общими полотенцами, мочалками, общей посудой в коллективах. Энтеровирусный менингит можно получить при употреблении некипяченой воды или молока, реже (в основном у детей) через немытые руки и при пользовании общими полотенцами
От аденовирусного и многих других менингитов можно частично уберечься, если одеваться по погоде, закаляться, не иметь близкого контакта с людьми, которые кашляют или чихают, просто выглядят больными (с покрасневшими глазами, жалуются на недомогание или повышение температуры). Нужно иметь ввиду, что простудное заболевание, протекающее без соплей и кашля, также является заразным. Поэтому, если вы не уверены, что здоровы, надевайте дома маску, которую надо менять каждые 3-4 часа.
Профилактика бактериальных менингитов заключается в том, что необходимо вовремя лечить отит, гайморит, другой синусит, кариозные зубы, пневмонию, другие инфекции.
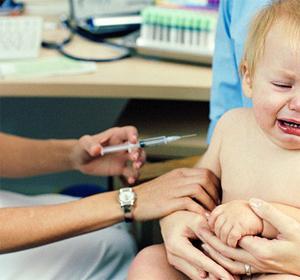
Она заключается в проведении вакцинации. От многих болезней предусмотрено плановое проведение прививок: от краснухи, паротита, кори, гемофильной инфекции. Есть также внеплановые прививки, например, от пневмококковой или менингококковой инфекции, необходимость проведения которых решается родителями в отношении ребенка индивидуально. Такая профилактика менингита у детей может быть необходима в следующих случаях:
- для детей с ослабленным иммунитетом;
- если была удалена селезенка;
- если ребенок будет находиться в интернате, жить в общежитии;
- для детей с врожденными или приобретенными патологиями ЦНС перед тем, как пойти в детский сад или школу.
Такие прививки делаются раз в три-четыре года, о целесообразности их проведения и возможных осложнениях и противопоказаниях необходимо предварительно проконсультироваться с инфекционистом.
Данное заболевание возникает вследствие тяжелого инфекционного поражения нервной системы организма, сопровождающегося характерными воспалительными изменениями церебральной жидкости. Без своевременного лечения патологический процесс может повлечь серьезные последствия – задержку умственного развития, эпилепсию, смерть.
Первичный и вторичный менингит
Заболевание может носить самостоятельный характер без наличия инфекционных очагов в других органах. В этом случае диагностируют первичный менингит. Патологии центральной нервной системы (ЦНС), хронические заболевания, такие как саркоидоз, сифилис, лептоспироз, отит, эпидемический паротит – могут служить своеобразным толчком к вторичному воспалению оболочек мозга.
Возраст не является значимым критерием в подверженности заболеванию. Определяющую роль играет состояние организма.
Развитие конкретной формы воспаления может быть обусловлено множеством причин, что определяет характер предпринимаемых профилактических мер.
Основным фактором развития воспалительного процесса является проникновение патогенных микроорганизмов. Менингококковая инфекция (Neisseria meningitidis) – самая частая причина. Заражение происходит при непосредственном контакте с носителем. Передача инфекции осуществляется воздушно-капельным путем. Кроме того, воспаление мозговых оболочек может быть вызвано:
Несвоевременное или неправильное лечение некоторых заболеваний, например, гайморита, фронтита может повлечь распространение инфекционно-воспалительного процесса на мягкие оболочки головного мозга. Наибольшую опасность представляют гнойные образования, находящиеся выше губ. Среди прочих причин вторичной формы специалисты называют:
- острый, хронический отит;
- абсцесс легкого;
- остеомиелит черепных костей.
Меры предупреждения болезни
Профилактика болезни может быть специфической и неспецифической. Что касается первой, то она целесообразна только в случае бактериальных форм заболевания. Сегодня созданы иммунобиологические препараты для профилактики менингококкового, гемофильного и пневмококкового менингитов.
Меры неспецифической профилактики значимы для борьбы с вирусным менингитом. Сегодня не существует других способов предупреждения этой формы заболевания. Вирусный менингит у детей предотвращается путем соблюдения личной гигиены.
Такого рода профилактика направлена на повышение защитных сил и предупреждение контактов с инфицированными. Закаливание повышает устойчивость организма к негативному воздействию внешних факторов. Начинать лучше с обливаний прохладной водой (+30 °С), постепенно понижая температуру до нижней границы – +10 °С. Помните, при составлении графика процедур важно учитывать индивидуальные особенности организма.
Сбалансированное питание является важным условием профилактики менингита. Активное сопротивление организма бактериям и вирусам невозможно без достаточного поступления жиров, белков, углеводов и витаминов. С целью профилактики воспалительного процесса необходимо включить в рацион:
Растительный и животный белок
Синтезируемые из белков антитела помогают организму противостоять инфекциям.
Повышают выносливость организма, снабжают его полиненасыщенными жирными кислотами.
Сложные углеводы, клетчатка
Обеспечивают поступление в организм витаминов группы В.
Являются природными антиоксидантами.
Естественный стимулятор иммунитета.
Способствует увеличению количества иммунокомпетентных клеток.
Активизирует синтез Т-лимфоцитов.
Обеспечивают нормальную работку кровеносной системы.
Магний, кальций, калий
Необходимы для укрепления иммунитета.
Медикаментозные способы профилактики менингита тоже активно применяются. Прием адаптогенов способствует повышению неспецифической устойчивости организма к широкому спектру вредных воздействий химической, физической и биологической природы. Кроме того, с целью профилактики целесообразно:
- применять интраназальные мази в период межсезонья;
- принимать витамин Д;
- пройти курс иммуномодулирующей терапии.
Соблюдение правил гигиены – неотъемлемая часть профилактики вирусного менингита.
Овощи, фрукты перед употреблением в пищу нужно обдать кипятком. Руки перед едой необходимо мыть с мылом. Нельзя использовать чужие средства личной гигиены (полотенце, зубную щетку).

Предотвратить бактериальное поражение мозговых оболочек помогает вакцинация полисахаридными или конъюгированными антигенами. Первую применяют для прививания взрослых и детей старшего возраста. Иммунная система ребенка до двух лет не распознает полисахаридные антигены, что ограничивает ее применение у маленьких детей. Конъюгированный антиген распознается иммунной системой малышей. На территории России зарегистрированы следующие вакцины:
Против менингококковой инфекции
Против гемофильной инфекции
Против пневмококковой инфекции
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Менингит представляет собой сильный воспалительный процесс, происходящий в оболочках спинного и головного мозга.
Менингит способен появиться как самостоятельно, так и в качестве занесения инфекции из другого очага. В зависимости от вида или степени заболевания назначают соответствующее лечение менингита.
Болезнь различают, как пахименингит (воспаление твердой оболочки мозга) и лептоменингит (воспаление мягкой и паутинной оболочек мозга). По статистике, часто встречается воспаление мягких мозговых оболочек, которое и обозначают, как “менингит”.
Что такое менингит
Болезнь менингит – это группа заболеваний, характеризующаяся воспалением оболочек головного и спинного мозга. Мозговые оболочки – это те структуры, которые покрывают головной мозг и выполняют определенные функции (защитную, продукцию мозговой жидкости).

Возбудителями болезни являются различные микроорганизмы. Это простейшие бактерии, вирусы или грибки. Реже могут встречаться протозойные менингиты. Менингитом часто заболевают люди преклонного возраста, подростки или дети.
Недуг имеет 5 различных форм, он может быть бактериальным, вирусным, грибковым. По характеру воспалительного процесса – гнойный или серозный менингит. Детей дошкольного возраста очень часто поражает именно серозный менингит. Вирусный менингит имеет более легкие симптомы по сравнению с бактериальным менингитом.
Если есть хоть малейшее подозрение на развитие менингита взрослого или ребенка необходимо как можно быстрее доставить в больницу, так как лечение менингита проходит только в стационаре под присмотром опытных специалистов.
Лечение менингита следует начинать с момента выявления самых первых признаков воспалительного процесса. Если не обращать внимание на симптомы и не лечить менингит сразу, то последствия могут быть очень опасны для человека.
Причины менингита
Менингит способен развиваться как самостоятельное заболевание (первичный менингит), так и как осложнение другой инфекции (вторичный менингит).
Основным фактором и причиной появления менингита является попадание внутрь организма, в головной мозг, кровь и цереброспинальную жидкость всевозможной инфекции. Лечение менингита будет зависеть от того, какой именно возбудитель спровоцировал появление воспаления.

Вирусы – энтеровирусы, эховирусы (ECHO — Enteric Cytopathic Human Orphan), вирус Коксаки;
Бактерии – пневмококки (Streptococcus pneumoniae), менингококки (Neisseria meningitidis), стрептококки группы В, стафилококки, листерия моноцитогенес (Listeria monocytogenes), пропионибактерии акне (Propionibacterium acnes), гемофильная палочка типа b (Hib), кишечная палочка, туберкулезные микобактерии, диплококки.
Грибки — cryptococcus neoformans, coccidioides immitis (кокцидиоидес иммитис) и грибов рода Candida (кандида).
Спирохеты:
– бледная трепонема (возбудитель сифилиса), чаще всего при вторичном сифилисе;
– боррелия (возбудитель болезни Лайма);
Другие причины менингита:
– малярийный плазмодий (возбудитель малярии);
– токсоплазма (возбудитель токсоплазмоза)
Простейшие – амеба.
К другим причинам появления менингита можно отнести ослабленный иммунитет, выполняющий защитную функцию от попадания инфекций.
– какие либо перенесенные заболевания. Это могут быть грипп, пневмония, ОРЗ, ангина, отит и другие;
– заболевания хронического характера. ВИЧ-инфекция, туберкулез, саркоидоз, цирроз печени, бруцеллез, токсоплазмоз, синуситы и сахарный диабет;
– травмы головы или спины;
– слишком частое употребление алкогольных напитков и применение наркотических средств;
– бездумный прием лекарственных препаратов.
Как и многие другие инфекционные заболевания, менингит может предаваться достаточно большим количеством путей, но наиболее частыми из них являются:
- воздушно-капельный путь (через кашель, чиханье);
- контактно-бытовой (несоблюдение правил личной гигиены), через поцелуи;
- орально-фекальный (употребление немытых продуктов, а также прием пищи немытыми руками);
- гематогенный (через кровь);
- лимфогенный (через лимфу);
- плацентарным путем (заражение происходит при родах);
- через попадание внутрь организма загрязненной воды (при купании в загрязненных водоемах или употребление грязной воды).
Симптомы менингита
Вне зависимости от того, какова этиология заболевания, симптомы менингита, как правило, сходны при разных формах болезни.
Какие признаки или симптомы менингита? Все видимые признаки болезни головного или спинного мозга связаны с какими-либо инфекционными проявлениями. Стоит уделить внимание на самые первые признаки менингита, чтобы не допустить развитие заболевания и не потерять время на остановку развивающейся инфекции.

Основные и самые первые признаки менингита:
– достаточно резкий подъем температуры тела;
– отсутствие аппетита;
– головная боль;
– частая рвота или тошнота;
– (онемение мышц шеи, трудность поворота и наклонов головы;
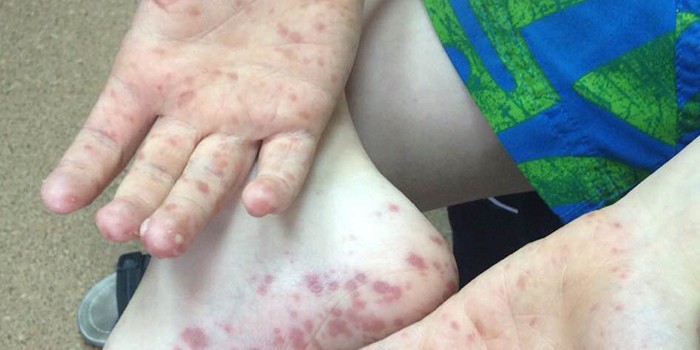
– может появляться сыпь розоватого или красного оттенка;
– недомогание или общая слабость;
– диарея (в большинстве случаев у детей);
– возможно появление вялости, излишней возбужденности, галлюцинации.
– Головная боль;
– Очень высокая температура тела – до 40°С, озноб;
– Гиперестезия (повышенная чувствительность к свету, звуку, касаниям);
– Головокружения, нарушения сознания (даже до состояния комы);
– Отсутствие аппетита, тошнота, рвота;
– Диарея;
– Давление в области глаз, конъюнктивит;
– Воспаление лимфатических желез;
– Боль при надавливании на область тройничного нерва, середину бровей или под глазом;
– Симптом Кернига (из-за напряжения задней группы мышц бедра, нога в коленном суставе не разгибается);
– Симптом Брудзинского (ноги и другие части тела рефлекторно движутся при надавливании на различные части тела или же при наклоне головы);
– Симптом Бехтерева (простукивание по скуловой дуге вызывает сокращения лицевых мышц);
– Симптом Пулатова (простукивание черепа вызывает в нем боль);
– Симптом Менделя (надавливание на область наружного слухового прохода вызывает боль);
– Симптомы Лесажа (большой родничок у маленьких детей напряжен, выбухает и пульсирует, а если его взять под мышки, малыш запрокидывает головку назад, в то время как его ножки рефлекторно поджимаются к животику).

– Снижение зрительной функции, двоение в глазах, косоглазие, нистагм, птоз;
– Снижение слуха;
– Парез мимической мускулатуры;
– Боль в горле, кашель, насморк;
– Боль в животе, запор;
– Судороги тела;
– Эпилептические приступы;
– Тахикардия, брадикардия;
– Повышенное артериальное давление;
– Увеит;
– Сонливость;
– Высокая раздражительность.
– Потеря слуха;
– Эпилепсия;
– Гидроцефалия;
– Нарушение нормального умственного развития детей;
– Эндокардит;
– Гнойный артрит;
– Нарушение свертываемости крови;
– Летальный исход.
Виды менингита
В зависимости от вида заболевания, могут назначать различные методы лечения менингита.
Классификация менингита включает в себя следующие виды данной болезни:
По темпу течения заболевания:
- молниеносные;
- острые;
- подострые;
- хронические.
Вирусный менингит. Возникает из-за попадания в различных организм вирусов — энтеровирусов, эховирусов, вируса Коксаки. Данный вид менингита проявляется повышенной температурой, сильной головной болью, общей слабостью, но без расстройств сознания.

Бактериальный менингит. Проявляется заболевание в результате попадания в организм таких бактерий, как: пневмококков, стрептококков группы В, менингококков, диплококков, гемофильной палочки, стафилококков и энтерококков. Менингит бактериального характера имеет сильно выраженное течение с признаками интоксикации, сильным жаром и другими клиническими проявлениями. Иногда бактериальный менингит заканчивается летальным исходом.
Есть некоторые виды менингита, входящие в группы “бактериальный менингит”:
– Грибковый менингит. Появляется заболевания в результате попадания таких грибков, как: криптококки (Cryptococcus neoformans), Coccidioides immitis (Кокцидиоидес иммитис) и грибов рода Кандида (Candida);
– Протозойный менингит. Способен поразить спинной и головной мозг простейшими организмами, к примеру, амебой;
– Смешанный менингит. Воспаляется спинной и головной мозг при одновременном воздействии на организм инфекции, которая может иметь различную этиологию;
– Неспецифический менингит. Возникновение данного вида заболевания пока точно не уставлено.
Первичный менингит. Это самостоятельное заболевание. Развивается без наличия каких-либо очагов инфекции в других органах человека.
Вторичный вид менингита. Способен развиваться с другими инфекционными заболеваниями. Сюда можно отнести: сифилис, туберкулез, ВИЧ-инфекции, корь, свинка.
Гнойный менингит. Заболевание представляет собой тяжелое течение, имеющее гнойный процесс в мозговых оболочках. Причиной гнойного менингита является бактериальная инфекция.
Серозный менингит. Представляет собой менее тяжелое течение без каких-либо гнойных образований. Причиной появления данного вида заболевания является вирусная инфекция.
Группа серозных менингитов:
– Туберкулезный;
– Сифилитический;
– Гриппозный;
– Энтеровирусный;
– Паротитный и другие.
Виды менингита по течению:
Фульминантный (молниеносный) менингит. Развитие данного вида менингита происходит очень быстро. Больной может умереть буквально на первый день, после того, как попал вирус.
Острый менингит. После поражения может пройти несколько дней с острой клинической картиной. После этого человек может умереть.
Хронический менингит . Развитие может происходить, усиливаясь в симптоматике.
Базальный. Воспаление сосредоточено на основании головного мозга.
Конвекситальный. Воспаление сосредоточено на выпуклых частях головного мозга.
Тотальный. Воспаление поражает все части мозга.
Спинальный. Воспаление сосредоточено на основании спинного мозга.
Лёгкая степень менингита;
Средне-тяжёлая степень;
Тяжёлая степень.
Лечение менингита
Основой лечения менингита представляет собой антибактериальная, противовирусная или противогрибковая терапия. Все будет зависеть от возбудителя болезни, и только в условиях стационара.
Как лечить менингит? Лечение менингита необходимо проводить комплексно и должно включать в себя некоторые виды терапии:

1. Госпитализация;
2. Постельный и полупостельный режим;
3. Медикаментозная терапия, в зависимости от типа возбудителя:
3.1. Антибактериальная терапия;
3.2. Противовирусная терапия;
3.3. Противогрибковая терапия;
3.4. Детоксационная терапия;
3.5. Симптоматическое лечение.
Помните!
Лечение менингита у взрослых и детей должно носить комплексный характер и обязательно проводиться в стационаре. Чтобы поставить правильный диагноз и выявить возбудитель менингита, выполняется спинномозговая пункция.
Если это бактериальный менингит, то больной должен быть немедленно госпитализирован. Будет использована комплексная терапия. Что это значит? Лечение менингита проводится большими дозами дозами антибиотиков, кортикостероидами, которые помогут снизить возникшее воспаление. Для устранения судорог используются различные транквилизаторы. Бактериальный менингит и его симптомы вылечивают чаще.
Если заболевание вирусного происхождения, то лечение менингита антибиотиками будет мало эффективно. Заболевание будет проходить в умеренном темпе и организм больного будет излечиваться самостоятельно. В данном случае, лечить менингит надо так, чтобы полностью устранить болезненные симптомы.
Внимание!
Если менингит сопровождается конвульсиям, психомоторным возбуждением, беспокойством, то назначается противосудорожная терапия.
Если своевременно обратиться к врачу, то лечение менингита увеличит шансы на полное излечение болезни. Будет зависеть от самого человека, насколько быстро он отреагирует на первые симптомы и получить правильную схему лечения от специалиста.
Профилактика менингита
Профилактика менингита должна включать в себя такие превентивные меры:
— Соблюдение правил личной гигиены;
— Избегание тесного контакта с инфицированными менингитом людьми;
— Употребление в пищу продукты, богатые минералами и витаминами;
— В периоды вспышек сезонных ОРЗ-заболеваний, стоит избегать пребывания в местах с большим количеством людей, особенно в закрытых помещениях;
— Влажная уборка помещений не менее 2-3х раз в неделю;
— Закаливание (если нет противопоказаний);
— Избегайте стрессов, переохлаждения организма;
— Побольше двигайтесь, займитесь спортом;
— Не пускайте на самотек различные заболевания, особенно инфекционной природы, чтобы они не перешли в хроническую форму;
— Стоит отказаться от алкоголя, курения, употребления наркотических средств;
— Не принимайте бесконтрольно, без рекомендаций врача лекарственные препараты, особенно антибактериального и противовоспалительного ряда.
Всегда стоит понимать, что ни одно заболевание не будет так опасно, как менингит и профилактика в данном случае играет очень большую роль. Симптомы и лечение менингита очень важны и необходимо правильно отнестись к данной проблеме.
Одной из главных мер по профилактике менингита специалисты считают прививку от менингита. Если проведена вакцинация, то лечение практически не требуется. Делать прививку можно для ребенка с 3-х месяцев, но обычно делают до пятилетнего возраста.
Была рассказано, как определить, диагностировать и лечить менингит. Стоит не забывать, что при появлении первых симптомов необходимо своевременно обратиться к специалисту или получить консультации от участкового терапевта.
Никогда не болейте!
Версия: Клинические рекомендации РФ (Россия) 2013-2017
Общая информация
Союз педиатров России
Год утверждения (частота пересмотра): 2017 (пересмотр каждые 3 года)
Этиология и патогенез
Эпидемиология
Клиническая картина
Диагностика
Главный метод диагностики заболеваний, вызванных менингококковой инфекцией, - культуральный посев крови, спинномозговой жидкости (СМЖ). Проводят микроскопию с окраской по Грамму всех биологических жидкостей, которые могут содержать возбудитель (кровь, СМЖ, петехии). В биологических жидкостях (сыворотке, моче, синовиальной жидкости, СМЖ) можно обнаружить капсульный полисахарид патогенного микроорганизма. Для этого чаще всего применяют встречный иммуноэлектрофорез и латекс-агглюцинацию. Также ДНК менингококка в образцах можно выявить с помощью полимеразной цепной реакции.
Профилактика
До недавнего времени использовались только полисахаридные менингококковые вакцины, для которых и формулировались показания. Появление конъюгированных вакцин позволило существенно расширить эти показания. Согласно позиции ВОЗ, массовая вакцинация против МИ рекомендована в высоко эндемичных (заболеваемость ГФМИ >10 на 100 тыс. населения) и эндемичных регионах (заболеваемость 2-10 на 100 тыс.), а также лицам, выезжающим в эпидемиологически неблагополучные регионы из стран с низкой заболеваемостью МИ [1].

Рис. 1. Т независимый тип иммунного ответа при использовании полисахаридной вакцины (на рисунке вакцина представлена в виде полисахаридных молекул).
В результате усовершенствования полисахаридных вакцин путем конъюгации с белком-носителем иммунный ответ становится Т зависимым (см. рис. 2). Взаимодействие В клеток с Т клетками приводит к выработке антител преимущественно IgG1 типа, обладающих более высоким уровнем бактерицидной активности. Кроме того, происходит выработка В клеток памяти и прайминг для последующей ревакцинации, что выражается в очень быстром нарастании титра антител при последующей иммунизации конъюгированной вакциной.

Рис. 2. Т зависимый тип иммунного ответа при использовании конъюгированной полисахаридной вакцины (на рисунке вакцина представлена в виде комплекса белка-переносчика с молекулами полисахаридов).
Сравнительная характеристика полисахаридных и конъюгированных вакцин отражена в таблице 1.
| Полисахаридная вакцина | Конъюгированная вакцина |
| Очищенный капсулярный полисахарид | Капсулярный полисахарид, конъюгированный с белком-носителем |
| Т-независимый иммунный ответ | Т-зависимый иммунный ответ |
| Нет выработки иммунологической памяти | Выработка иммунологической памяти |
| Выработка преимущественно антител класса IgM | IgG-антибактериальная активность сыворотки |
| Низкая эффективность бустерных доз (эффект слабого ответа) | Подходит для проведения ревакцинаций |
| Используется при вакцинации в целях контроля вспышек | Применяется для плановой иммунизации и контроля вспышек, включена в Национальные программы иммунизации некоторых стран |
Вакцины для профилактики менингококковой инфекции, зарегистрированные в Российской Федерации, представлены в таблице 2.
| Вакцина | Тип вакцины | Состав | Дозировка и схема введения |
| Вакцина менингококковая А, НПО Микроген, Россия | ПС | Полисахариды серогруппы А (25/50 мкг) | Детям 1-8 лет доза 0,25 мл, лицам 9 лет и старше доза 0,5 мл |
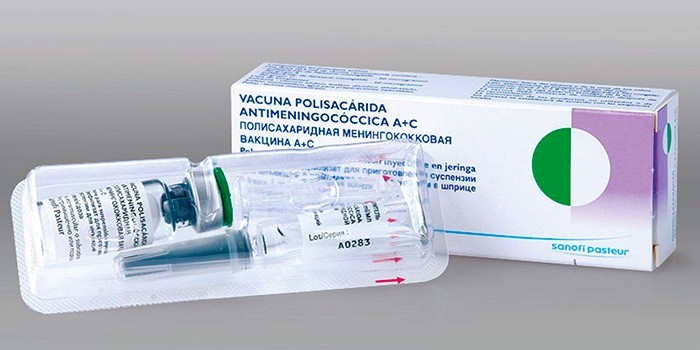
| Полисахаридная менингококковая А+С Санофи Пастер С.А., Франция | ПС | Полисахариды серогрупп А и С (по 50 мкг) | Детям с 2 лет и взрослым 1 доза 0,5 мл |
| Менцевакс АСWY -ГлаксоСмитКляйн Байолоджикалз с.а., Бельгия | ПС | Полисахариды серогрупп А, С,W135, Y (по 50 мкг) | Детям старше 2 лет и взрослым 1 доза 0,5 мл |
| Менюгейт - Новартис Вакцинс энд Диагностикс С.р.л., Италия | К | Олигосахариды серогруппы С (10 мкг), конъюгированные с белком CRM197 Cl. diphteriae | Детям с 2 мес. - 3 дозы (по 0,5 мл) с интервалом 4-6 нед., подросткам и взрослым – 1 доза |
| Менактра - Санофи Пастер Инк., США | К | Полисахариды серогрупп А, С,W135, Y (по 4 мкг), конъюгированные с дифтерийным анатоксином | Детям в возрасте 9-23 мес. 2 дозы (по 0,5 мл) с интервалом не менее 3 мес., лицам 2-55 лет – однократно |
| Менвео - Новартис Вакцинс энд Диагностикс С.р.л., Италия | К | Олигосахариды серогруппы А (10 мкг), С, Y, W135 (по 5 мкг), конъюгированные с белком CRM197 Cl. diphteriae | Детям с 2 до 23 мес - 3 дозы (по 0,5 мл) с интервалом 2 мес и ревакцинацией в 12-16 мес, детям с 7 до 23 мес - 1 доза (по 0,5 мл) с повторной дозой на 2-м году жизни, детям старше 23 мес и взрослым – 1 доза |
ПС – полисахаридная вакцина; К – конъюгированная вакцина
Вакцинацию в очаге инфекции проводят не ранее чем, через 3 дня после окончания химиопрофилактических процедур.
Способ и схема введения: вакцина вводится однократно внутримышечно или подкожно в дельтовидную мышцу плеча. Ревакцинация проводятся не раньше, чем через 3 года после вакцинации. Целесообразность ревакцинации в интервале от 2 до 4 лет после вакцинации может рассматриваться, если в момент вакцинации пациент был в возрасте до 4-х лет и сохраняется угроза эпидемии или предполагается контакт с носителем Neisseria meningitidis группы С. В тоже время, если не возможно точно установить дату вакцинации, то риск контакта с возбудителем выходит на первое место при рассмотрении необходимости проведения ревакцинации.
Способ и схема введения: вакцина вводится однократно подкожно в дельтовидную мышцу плеча. Ревакцинация проводятся не раньше, чем через 3 года.
При введении МКВ С следует учитывать потенциальный риск апноэ и необходимости дыхательного мониторинга в течение 48 – 72 часов у глубоко недоношенных детей (рожденных ранее 28 недели беременности) и особенно у детей с незрелостью дыхательной системы в анамнезе.
Необходимость проведения ревакцинации в настоящее время не определена.
Вакцина может применяться для ревакцинации лиц, привитых ранее другими конъюгированными или полисахаридными вакцинами. Необходимость проведения ревакцинации в настоящее время не определена.
Для обеспечения наиболее эффективной защиты ревакцинация конъюгированной менингококковой вакцины показана детям, страдающим аГУС или ПНГ, в возрасте до 10 лет - каждые 3 года; детям старше 10 лет - каждые - 5 лет.
Пациентам младше 9 мес допускается назначение конъюгированной менингококковой вакцины, несмотря на ограничение в инструкции по применению, так как риск инфекции превышает риск тяжелых осложнений от введения вакцины.
- лица, общавшиеся с больным в общежитиях, при возникновении заболевания в коллективах, укомплектованных иностранными гражданами [2].
Изучение безопасности вакцинопрофилактики менингококковой инфекции среди беременных женщин не проводилось. Однако, вакцинация в период беременности и лактации, как полисахаридными, так и конъюгированной менингококковыми вакцинами, не является категорически противопоказанной и может проводиться в случае высокого риска инфицирования, т.е. в период эпидемии.
В поствакцинальном периоде МОКВ4 очень часто регистрируются жалобы на бессоницу и головную боль, развиваются местные реакции в виде боли и уплотнения в месте введения вакцины; часто у привитых отмечается нарушение аппетита, тошнота, рвота, диарея, а также сыпь, боли в суставах и мышцах.
Возможность одновременной вакцинации с другими вакцинами
Менингококковые полисахаридные вакцины (МПВ2 АС, МПВ4 ACWY) можно вводить детям одновременно (в один день) с любыми вакцинами Национального календаря профилактических прививок, кроме вакцины БЦЖ (БЦЖ-м). Вакцину МПВ А разрешено применять в один день с любыми инактивированными вакцинами Национального календаря профилактических прививок. Вводить вакцины при одновременном применении следует в разные участки тела.
Менингококковую конъюгированную моновалентную вакцину МКВ С разрешено применять одновременно со следующими вакцинами (в разные участки тела): полиомиелитной (инактивированной и живой), АКДС-вакцинами (цельноклеточной и ацелюлярной), вакциной против гемофильной и пневмококковой инфекций, гепатита В, комбинированными вакцинами АКДС-Гепатит В-Полио-Хиб, против кори-краснухи-паротита (как комбинированными, так и моновакцинами).
Дети первых 2-х лет жизни, вакцинируемые МОКВ4, могут быть одновременно привиты с другими педиатрическими вакцинами (АаКДС, против гепатита В, гемофильной, пневмококковой и ротавирусной инфекций, против кори, краснухи, паротита и ветряной оспы, против гепатита А). Подросткам старше 11 лет иммунизация МОКВ4 может проводиться одновременно с АаКДС, АС и вакциной против папилломавирусной инфекции. Для детей в возрасте от 2 до 10 лет безопасность и иммуногенность других вакцин при одновременном введении с МОВ4 не подтверждена.
6. Курс аллерген-специфической иммунотерапии можно начинать через 2 недели после вакцинации, и наоборот, вакцинацию можно выполнить через 2-4 недели после введения очередной дозы аллергена.
(согласно Санитарным правилам СП3.1.2.2512-09) [3, 6].
Читайте также:


