Сальмонеллезный менингит у детей
Похожие темы научных работ по клинической медицине , автор научной работы — Фалалеева С.О., Вшивков Д.А., Лещенко И.А., Богаченко С.А., Покровская C.Н.
можно было судить по значительному нарастанию коли- общем анализе крови лейкоцитов до 19,8 • 109/л, нейтро-чества пневмококка в слюне — до 5-106 и увеличению в фильному сдвигу до 70,5%, нарастанию СОЭ до 65 мм/ч.
С.О. Фалалеева, Д.А. Вшивков, И.А. Лещенко, С.А. Богаченко, С.Н Покровская СЛУЧАЙ САЛЬМОНЕЛЛЕЗНОГО МЕНИНГИТА У РЕБЕНКА 2 МЕСЯЦЕВ
ГОУ ВПО Красноярская государственная медицинская академия, краевая детская больница, г. Красноярск, РФ
сердечных тонов, судорожная готовность. В ЦРБ были проведены экстренные мероприятия: увлажненный кислород, преднизолон парентерально, цефазолин и реланиум. В течение 10 мин состояние ребенка улучшилось в виде купирования цианоза. На рентгенограмме легких затемнений легочного рисунка не выявлено. В анализе периферической крови НЬ 114 г/л, л. 4,4-109/л, СОЭ 33 мм/ч. В последующие 2 дня пребывания в ЦРБ отмечалось улучшение в статусе, температура тела нормализовалась в течение дня, но в ночные часы выявлено ее повышение до 38°С. Продолжает получать цефазолин. 25.06. в 9:30 наблюдается резкое ухудшение в виде появления генерализованных судорог, которые были купированы релани-
Рис. 1. Схема истории болезни Кости Т., 2 мес. 21 день.
С.О. Фалалеева, Д.А. Вшивков, И.А. Лещенко, С.А. Богаченко, С.Н Покровская
Рис. 2. МТР-изображение головного мозга в сагиттальной (а, б), горизонтальной и коронарной (в, г) проекциях: визуализируется спаечный процесс по конвекситальной поверхности лобных и теменных долей (указано стрелками).
Рис. 3. ПЭГ прямой (а) и боковых левой (б) и правой (в) проекций: визуализируются множественные мелкие арахноидальные кисты в передней части меж-полушарной борозды и крупные перивентрикуляр-ные кисты в области переднего рога левого и правого полушариев (указано стрелками).
Учитывая результаты МРТ, с противовоспалительной целью назначен преднизолон 1 мг/кг/сут per os и решено было выполнить пневмоэнцефалографию (ПЭГ) для разрыва сформированных спаек и предотвращения образования новых. 15.07 в асептических условиях под общим внутривенным наркозом кетамином проведена люмбальная пункция между L и L . Давление ликвора
около 300 мм вод. ст. В течение 15 мин введено 15 мл воздуха и выведено 7 мл ликвора. Выполнены рентгенсним-ки в стандартных проекциях (рис. 3), которые подтвердили наличие спаечного процесса по конвекситальной поверхности лобно-теменной локализации, а также мелких и средних арахноидальных перивентрикулярных кист.
20.07 (5-й день после ПЭГ) проведена контрольная спинно-мозговая пункция, получен ликвор коричневого цвета, при анализе которого выявлено резкое возрастание цитоза до 704/мкл нейтрофильного характера, полностью нивелировавшегося через 3 дня (рис. 1). Данное событие явилось результатом разрыва сформированных спаек и улучшением дренажной функции с конвекситальной поверхности головного мозга. Таким образом, планируемая лечебная цель ПЭГ была достигнута. Несмотря на временное нарастание плеоцитоза в ликворе, клинического ухудшения в состоянии пациента не отмечено, продолжалась положительная динамика. К 08.07 мальчик стал активно следить за ухаживающими, к 09.07 периоды бодрствования достигли до 2 ч, к 14.07 полностью восстановилось психомоторное развитие, к 20.07 регрессировал правосторонний гемипарез. 27.07 отменены цефобид и преднизолон. 28.07 ребенок выписан из стационара с клиническим диагнозом: сальмонеллезный менингит, осложненный кис-тозно-спаечным конвекситальным арахноидитом и сообщающейся компенсированной гидроцефалией.
Катамнестический осмотр пациента в возрасте 4 лет не выявил патологической общей и очаговой неврологической симптоматики. Психомоторное и эмоциональное развитие ребенка даже несколько опережало возрастные нормативы.
1. Учайкин В.Ф. Руководство по инфекционным болезням у детей. — М., 1998. — 809 с.
![]()
Эшерихиозный менингит
Менингит, вызванный патогенными кишечными палочками, встречается редко, преимущественно у детей раннего возраста. Наиболее часто он развивается у новорожденных как осложнение сепсиса. Входными воротами инфекции могут быть пупочные сосуды, инфицированная плацента при заболевании матери пиелитом или пиелоциститом.
![]()
Предрасполагающими факторами к поражению мозга могут быть родовая травма, недоношенность, предшествующие инфекционным и соматическим заболеваниям. На фоне повышения температуры, анорексии, рвоты, нарастающей интоксикации состояние новорожденного внезапно ухудшается, появляются приступы клонико-тонических судорог, мышечная гипо- и атония, сменяющаяся тоническим напряжением конечностей, взгляд становится безразличным, иногда с выражением испуга. Рефлексы новорожденного угнетены. Большой родничок может быть запавшим, наблюдаются диспепсические явления — жидкий, умеренно учащенный стул.
СМЖ с умеренным цитозом, нейтрофильного характера и высоким содержанием белка — от 6 до 30 г/л. Диагноз подтверждается выявлением возбудителя в СМЖ. Течение тяжелое. Наряду с гнойным менингитом могут появляться гнойные очаги в других органах (пиелонефрит, плеврит и др.). Рано нарастает дистрофия. Часто развиваются церебральная гипотензия и эксикоз.
Прогноз чрезвычайно серьезен. После выздоровления нередко имеют место тяжелые органические поражения ЦНС.
Сальмонеллезный менингит
Встречается достаточно редко, чаще у детей возрастом до полугода, в основном у новорожденных, но иногда болеют и взрослые. Сальмонеллезный менингит наиболее часто регистрируется в роддомах, детских стационарах, в период вспышек сальмонеллеза внутри больницы. Вспышка сальмонеллеза внутри больницы является очень опасной, так как источником сальмонелл могут стать больные дети, матери, медперсонал. Травма у новорожденного, полученная во время родов, может стать предрасполагающим фактором к развитию сальмонеллезного менингита.
Данная форма менингита может быть вызван любым серотипом сальмонелл. У старших детей менингит развивается остро на фоне типичной клиники гастроэнтерита, менингеальный синдром выявляется с первых дней болезни. У грудных детей, наоборот, болезнь развивается постепенно, диспепсические явления могут полностью отсутствовать, либо выражаться очень умеренно. Характерны токсикоз, септицемия или септикопиемия, увеличение печени и селезенки, сыпь, гиперлейкоцитоз в крови Часто развивается церебральная гипотензия. СМЖ имеет разнообразный вид: прозрачная с относительно небольшим количеством клеток или гнойная, содержащая одни полинуклеары. Течение тяжелое, особенно у маленьких детей, часто с летальным исходом.
Менингит, вызванный синегнойной палочкой
Менингит этой этиологии раньше встречался редко. Увеличение числа случаев менингита, вызванного синегнойной палочкой (Pseudomonas aeruginosa) связывают с широким применением антибиотиков, приводящим к дисбактериозу, при котором исчезают менее устойчивые бактерии и выживают устойчивые виды, в том числе си- негнойная палочка. В большинстве случаев синегнойный менингит — проявление сепсиса, возникающего как суперинфекция после различных оперативных вмешательств (особенно на черепе) или манипуляций (пункция, катетеризация). Встречается во всех возрастных группах. Клиническая картина характеризуется признаками тяжелого менингоэнцефалита с тенденцией к образованию пиоцефалии.
СМЖ мутная, иногда зеленовато-голубого оттенка. Цитоз (нейтрофильный) достигает 2—3- 109/л, содержание белка увеличено, сахара — снижено. Диагноз ставится на основании клинической картины и бактериологического исследования СМЖ.
Чаще наблюдается длительное волнообразное течение менингита, но описаны случаи острого течения с летальным исходом в течение нескольких дней. Прогноз тяжелый. Исход заболевания во многом определяется сроками начала лечения и правильным подбором антибиотика с учетом антибиотикограммы. Возбудитель устойчив к большинству антибиотиков.
Стрептококковый менингит
Стрептококковый менингит — заболевание в последние годы редкое. Встречается во всех возрастных группах, чаще всего у новорожденных, как проявление сепсиса. Может возникать также у больных эндокардитами в результате септической эмболии сосудов мозговых оболочек.
Течение стрептококкового менингита, его клиническая картина аналогичны таковым при менингококковом менингите. Исключение составляют больные с септическим эндокардитом, у которых менингит начинается внезапно и сопровождается ранним появлением очаговых неврологических симптомов. Другой особенностью гнойного менингита при септическом эндокардите является частое поражение сосудистой стенки, приводящее к суба- рахноидальным кровоизлияниям.
Листериозный менингит
Листериозный менингит вызывается Listeria monocytogenes. Носителями листерий в природе являются грызуны. Заражение происходит различными путями, возможно и внутриутробное. Заболевание встречается во всех возрастных группах, но чаще всего болеют новорожденные, у которых менингит может быть одним из проявлений септицемии. Болезнь развивается остро, менингеальный синдром обычно четко выражен, часто имеют место симптомы очагового поражения ЦНС — менингоэнцефалит. СМЖ может быть прозрачной или мутной, опалесцирующей. Лейкоцитарно-лимфоцитарнын цитоз составляет от 0,2—0,3 до 2-3- 109/л. Содержание белка увеличено. Диагноз ставится на основании выделения листерий из СМЖ серологического исследования крови. Заболевание при правильной и своевременной терапии обычно заканчивается полным выздоровлением. Возможны летальные исходы.
Менингиты другой этиологии
Еще реже встречаются менингиты, вызванные протеем, клебсиеллами (палочка Фридлендера) и другими микробами; в большинстве случаев они являются проявлением дисбактериоза, развивающегося в результате нерационального использования антибиотиков, к которым эти возбудители устойчивы. Заболевают обычно дети первых месяцев жизни. Развитию болезни предшествует септицемия. При менингите, вызванном клебсиеллами. первичным очагом инфекции могут быть пневмония, гнойный отит, трахеобронхит. Нередко этот менингит развивается после нейрохирургических вмешательств. Клинические симптомы могут быть нерезко выраженными. СМЖ мутная с повышенным содержанием белка и умеренным нейтрофильным цитозом. Течение тяжелое, часты остаточные явления.
Заболевание головного и спинного мозга, характеризующиеся воспалением его оболочек, отеком и набуханием, протекает очень тяжело - это менингит. Одно известие об этой болезни может вселить испуг даже в самого смелого человека. Из этой статьи вы узнаете о том, какие бывают основные виды заболевания, их симптомы, причины и способы диагностики.
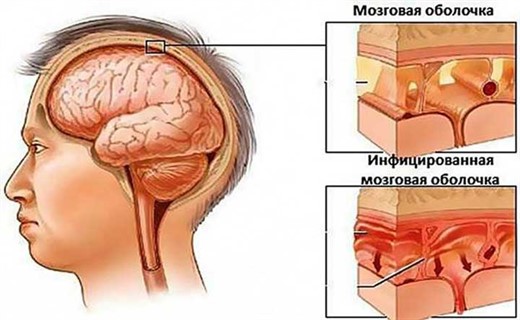
Бруцеллезный менингит
Симптомы этого вида менингита: острый вид заболевания проявляется головными болями, повторной рвотой, повышением температуры тела, ознобом, проливным потом, выраженной слабостью и отчетливыми оболочечными симптомами. Температура тела имеет ремиттирующий или волнообразный характер и по окончании острого периода может длительно сохраняться на субфебрильных цифрах.
При хронической форме этот вид менингита характеризуется вялым течением и слабо выраженными оболочечными симптомами.
Диагностика: для нее имеют значение общие симптомы бруцеллеза, в том числе увеличение печени и селезенки, артралгии, бурситы, миозиты, тендовагиниты, увеличение лимфатических узлов, а также частые признаки поражения периферической нервной системы (полиневриты). При лабораторной диагностике используют серологические реакции (Райта и Хеддлсона, РСК и РПГА), а также методы, позволяющие выделить возбудитель из ликвора.
Давление цереброспинальной жидкости повышено, жидкость содержит лимфоциты 150-200 клеток в 1 мкл и 0,6- 1,0 г/л белка.
Иерсиниозный менингит
Одним из проявлений генерализованной иерсиниозной инфекции является иерсиниозный менингит. В 70% случаев возбудитель - Y. pseudotuberculosis, 30% - Y. enterocolitica. Им болеют дети дошкольного, чаще школьного возраста. Для заболевания характерны два эпидемических подъема: весной и осенью.
Симптомы: начинается остро с повышения температуры тела до 38-39° С, резко выраженных симптомов интоксикации: общей слабости, бледности кожи, периорбитального цианоза. Ребенок вялый, отказывается от еды и питья; жалуется на сильную головную боль, иногда - на боли в животе и суставах; появляется повторная рвота, не связанная с приемом пищи. Со 2-3-го дня выявляются менингеальные симптомы, характерна их диссоциация (чаще выражены ригидность затылочных мышц и симптом Кернига, реже - симптомы Брудзинского). В тяжелых случаях поражение мозговых оболочек сопровождается энцефалической реакцией в виде нарушения сознания (возбуждение, оглушенность, сопор) и/или кратковременных судорожных приступов клонико-тонического характера. При осмотре выявляют фаринготонзиллит, полиаденопатию, гепатомегалию; возможна полиморфная сыпь.
Симптомы интоксикации и повышенная температура тела сохраняются в течение 4 - 6 дней. При адекватной терапии быстро прекращаются рвота и головная боль, менингеальные симптомы становятся отрицательными с 5 - 7-го дня. Состав цереброспинальной жидкости нормализуется к 7 - 10-му дню.
Опорно-диагностические признаки этого вида менингита:
- характерный эпиданамнез;
- высокая температура тела;
- резко выраженные симптомы интоксикации;
- сильная головная боль;
- повторная рвота;
- менингеальные симптомы;
- полиморфизм клинических проявлений (полиаденопатия, гепатомегалия, сыпь, артралгии, абдоминальный синдром).
Лабораторная диагностика: при люмбальной пункции цереброспинальная жидкость прозрачная, вытекает струей или частыми каплями, характерен смешанный плеоцитоз до 300-500 клеток в 1 мкл, содержание белка не изменено или повышено до 0,6 г/л.
В анализе крови - лейкоцитоз с нейтрофильным сдвигом, повышенная СОЭ.
С целью идентификации возбудителя проводят бактериологическое исследование (посев кала на твердые питательные среды) и экспресс-диагностику (обнаружение антигена возбудителя в кале, моче, слюне, ликворе методом ИФА). Серологическая диагностика иерсиниозного менингита проводится с помощью РА и РИГА позволяет выявить нарастание титра специфических антител в крови и ликворе в динамике заболевания.
Прогноз лечения благоприятный. В редких случаях возможны остаточные явления в виде гипертензионно-гидроцефального, астеновегетативного (нарушение сна, снижение внимания, памяти, успеваемости, эмоциональная лабильность) синдромов.
Лептоспирозный менингит
Менингеальный синдром при лептоспирозе отмечается у 10 - 15% больных. Выраженность поражения ЦНС достигает максимума на 2 - 5-й день болезни, однако менингеальный синдром может проявляться и в более поздние сроки.
Симптомы менингита: Состояние больных тяжелое, характерны резкая головная боль и рвота. Симптомы Кернига, Брудзинского, ригидность затылочных мышц выражены умеренно, отмечаются боли в глазных яблоках, светобоязнь, возбуждение.
Диагностика: для нее имеет значение эпидемиологический анамнез, клинические синдромы, лабораторные данные (микроскопические, биологические и серологические методы исследования).
Цереброспинальная жидкость чаще прозрачная или опалесцирующая. При исследовании ликвора выявляют смешанный лимфоцитарно-нейтрофильный плеоцитоз в пределах 100-2000 клеток в 1 мкл. Количество белка умеренно повышено.
Листериозный менингит
Причины вида менингита: поражение нервной системы наблюдается у 5-10% больных листериозом и проявляется менингитом или менингоэнцефалитом. При этом, наряду с интоксикацией, лихорадкой, увеличением лимфатических узлов, гепатолиенальным синдромом, выражены ригидность затылочных мышц, симптомы Кернига и Брудзинского, гиперрефлексия, гиперестезия.
Симптомы менингита: в ряде случаев преобладает симптоматика очаговых поражений черепных нервов (птоз, анизокория, страбизм), патологические рефлексы, параличи, психические расстройства.
Диагностика: с целью этиологической диагностики проводят исследование крови и ликвора методом люминесцентной микроскопии, посевы на питательные среды, а также используют серологические реакции. При спинномозговой пункции ликвор может быть прозрачный или мутный, вытекает под повышенным давлением, отмечаются увеличение белка, плеоцитоз смешанного (нейтрофильно-лимфоцитарного) характера.
Менингит, вызванный синегнойной палочкой
Причины: в большинстве случаев данный вид менингита у малыша является проявлением сепсиса, возникшего как суперинфекция после оперативных вмешательств или длительной антибактериальной терапии. Встречается во всех возрастных группах.
Заболевание часто протекает в виде тяжелого менинго-энцефалита с тенденцией к образованию пиоцефалии. Характерно длительное волнообразное течение с высокой летальностью.
Паротитный менингит
Возбудитель этого вида: в структуре поражений нервной системы, обусловленных вирусом эпидемического паротита, преобладают серозные формы болезни (80-90%).
Паротитным менингитом чаще болеют ребята дошкольного и школьного возраста. Сезонность - зимне-весенняя.
Симптомы вида менингита: у большинства больных рассматриваемый вид болезни возникает на 3-6-й день от начала эпидемического паротита и сочетается с другими проявлениями болезни: увеличением слюнных желез, панкреатитом, орхитом; в отдельных случаях может быть изолированное поражение мозговых оболочек. Отмечается:
- повторный подъем температуры тела до 38° С и выше;
- сильная головная боль, преимущественно в лобно-височных отделах;
- многократная рвота;
- интоксикация выражена незначительно.
В тяжелых случаях развиваются генерализованные судороги с потерей сознания. Острый период продолжается 5-7 дней. Температура тела снижается литически к 3 - 5-му дню, головная боль и рвота прекращаются ко 2 - 3-му дню, менингеальные симптомы исчезают к 5 - 7-му дню болезни. Однако нормализация состава цереброспинальной жидкости происходит поздно - не ранее 21-го дня болезни (за счет малых и средних лимфоцитов, обладающих повышенной стойкостью к цитолизу). В большинстве случаев прогноз, которым заканчивается паротитный вид менингита - благоприятный. Нередко отмечаются остаточные явления: церебростенический синдром (длительность до 1-2 лет), гипертензионный синдром (с различной степенью компенсации).
Диагностика паротитного менингита
- характерный эпиданамнез;
- острое начало;
- повышение температуры тела до 38° С и выше;
- сильная головная боль;
- повторная рвота;
- менингеальные симптомы;
- частое сочетание с поражением других органов (паротит, панкреатит, орхит).
Лабораторная диагностика паротитного менингита
При исследовании цереброспинальная жидкость прозрачная, вытекает под повышенным давлением; выявляется лимфоцитарный плеоцитоз, иногда значительный до 500-1000 кл в 1 мкл; содержание белка у большинства больных нормальное или умеренно повышенное (0,3 - 0,6 г/л), содержание сахара и хлоридов не изменено.
В клиническом анализе крови - лейкопения, умеренный лимфоцитоз, нормальная или незначительно повышенная СОЭ.
Специфическая диагностика основана на выявлении противопаротитных антител в крови и ликворе. Диагностическим является нарастание титра специфических антител в 4 раза и более в динамике заболевания. Диагностический титр при однократном исследовании крови и ликвора составляет 1:80.
Сальмонеллезный менингит
Причины менингита: это вид может быть вызван любым серотипом сальмонелл, особенно внутрибольничными штаммами. Характерен контактно-бытовой путь передачи возбудителя. Встречается редко, преимущественно у грудничков первых 6 мес. жизни и новорожденных. Чаще возникает в холодные месяцы года.
Симптомы сальмонеллезного вида менингита: развитие этого вида начинается постепенно, на фоне высокой лихорадки со значительными колебаниями в течение суток, резко выраженных симптомов интоксикации, частого жидкого стула, гепатоспленомегалии, тромбогеморрагического синдрома, формируются гнойные метастатические очаги, в том числе и в мягких мозговых оболочках. Часто возникает синдром ликворной гипотензии. У старших ребят этот вид менингита развивается остро, вместе с типичными проявлениями гастроэнтерита: гипертермией, выраженной интоксикацией, многократной рвотой и частым жидким стулом. С первых дней болезни выявляется умеренный синдром, особенно - ригидность затылочных мышц.
Течение затяжное, рецидивирующее, с развитием резидуальных явлений. У малышей раннего возраста - часто с летальным исходом.
Сифилитический менингит
Этот вид чаще возникает во вторичном периоде сифилиса, реже - третичном. Для вторичного периода сифилиса характерно развитие ранних сифилитических менингитов. Заболевание начинается постепенно. Появляются резкие головные боли, головокружение, слабость, бессонница. Очаговая симптоматика скудная; непостоянны и очень слабо выражены оболочечные симптомы.
Течение сифилитического менингита
В третичном периоде клиника более разнообразна - могут наблюдаться менингомиелиты, цереброспинальный сифилис, солитарные гуммы головного или спинного мозга, базиллярный гуммозный менингит.
Заболевание развивается при нормальной или субфебрильной температуре тела, характеризуется сильными головными болями, нарастающими в ночное время. и поражением III, IV, VI пар черепных нервов. Патогномоничен для нейросифилиса симптом Аргайла-Робертсона: отсутствие реакции зрачков на свет при сохранении реакции на аккомодацию и конвергенцию. Менингеальные симптомы слабо выражены или отсутствуют.
Диагностика менингита: решающее значение в диагностике имеет исследование ликвора. Во вторичном периоде он прозрачен, бесцветен, давление повышено умеренно. При микроскопии - лимфоцитарный плеоцитоз; количество белка нормальное или несколько повышено. В третичном периоде в ликворе - лимфоцитарный плеоцитоз до 150- 1500 клеток в 1 мкл, увеличение содержания белка до 1-2 г/л.
Диагноз этого вида менингита подтверждается обнаружением бледной трепонемы в реакциях иммобилизации и иммунофлюоресценции; положительными серологическими реакциями Вассермана и Закса-Витебского.
Стафилококковый менингит
Причины: возбудителем является золотистый стафилококк. Данный вид отмечается во всех возрастных группах, но чаще - у новорожденных и малышей первых 3-х мес. жизни. Группы риска - дети, получающие химиопрепараты и цитостатики, длительную антибактериальную терапию.
Симптомы вида менингита: клиническая картина развивается на фоне тяжелого септического состояния больного. Характерны острое начало, гектический характер температурной кривой, слабо выраженный менингеальный синдром, прогрессирующее нарушение сознания вплоть до глубокой комы. Часто наблюдаются очаговые симптомы. У новорожденных отмечается быстрое ухудшение состояния, общая гиперестезия, тремор рук, частые срыгивания, отказ от еды. Особенностью заболевания являются склонность к абсцедированию (к 7 - 10-му дню от начала болезни в головном мозге имеются четко отграниченные множественные гнойные полости, сообщающиеся между собой) и частое образование блока ликворных путей с развитием гидроцефалии.
Течение нередко затяжное, рецидивирующее, что обусловлено появлением полирезистентных штаммов стафилококка и сочетанием с грибковым поражением ЦНС за счет экзальтации (лавинообразное размножение и усиление патогенности одного возбудителя в присутствии другого). Летальность достигает 60%.
Туберкулезный менингит
При данном виде болезни начало постепенное на фоне имеющихся очагов с медленным прогрессированием.
Симптомы: у больных выявляют: нарастающую головную боль, вялость, сонливость, анорексию, рвоту, постепенное повышение температуры тела, брадикардию, стойкий красный дермографизм, парез глазодвигательных нервов, своеобразные изменения психики. Менингеальные симптомы при туберкулезной форме определяются к концу 1-й нед., а судороги и нарушения сознания - после 10-го дня болезни. Довольно часто отмечают изменения на глазном дне в виде специфического хориоретинита, неврита, атрофии и застоя сосков зрительных нервов.
Лабораторная диагностика менингита: изменения в цереброспинальной жидкости характеризуются легкой опалесценцией ликвора, возможен его желтый цвет. Содержание белка повышается до значительных цифр (20 г/л и выше), особенно при развитии лепто- и пахименингита. Глобулиновые реакции при туберкулезном менингите резко положительны. Цитоз редко превышает 200-300 клеток в 1 мкл. Содержание сахара и хлоридов снижено. При стоянии цереброспинальной жидкости через 12 - 24 часов выпадает нежная пленка, состоящая из фибрина, в которой можно обнаружить микобактерии. Большое значение для диагностики этого вида имеют данные рентгенологического обследования легких и результаты постановки туберкулиновых проб.
Эшерихиозный менингит
Рассматриваемый вид заболевания вызывается энтеропатогенными эшерихиями. Встречается редко, чаще у новорожденных и малышей раннего возраста.
Симптомы менингита: клиническая картина характеризуется внезапным ухудшением состояния, повышением температуры тела, на фоне постепенно нарастающей интоксикации, анорексии, рвоты, частого, жидкого стула. Отмечаются приступы тонико-клонических судорог, мышечная гипо- и атония, сменяющаяся тоническим напряжением конечностей. Наряду с заболеванием, могут появляться гнойные очаги в других органах (почки, легкие и др.) Часто развивается синдром ликворной гипотензии (коллапс мозга).
Прогноз лечения чрезвычайно серьезен. Нередко в исходе болезни формируются тяжелые органические поражения ЦНС.
Теперь вы знаете о том, какие бывают виды менингита у детей. Здоровья вашему ребенку!

Гнойный менингит – заразное заболевание, которое характеризуется поражением оболочек мозга различными возбудителями гнойных процессов. В 90% случаев это бактерии: менингококки, гемофильная палочка, стрептококки, пневмококки, реже стафилококки, эшерихии, сальмонеллы, синегнойная палочка, клебсиеллы, листерии, грибы рода Кандида и др.
Причиной менингита может стать любой гнойный очаг в организме - пневмония, инфицированный ожог, ангина, разнообразные абсцессы и т. п., при условии, если возбудитель попадет в кровь и с током крови достигнет оболочек мозга. Определить причину, по которой один ребенок заболевает менингитом, а другой нет, практически невозможно. Даже у здоровых детей часто в носоглотке можно найти бактерии, которые вызывают менингит. Однако есть дети, у которых заболеть этим опасным заболеванием больше шансов, чем у других. В группу риска можно отнести:
- Новорожденных в возрасте до 2-х месяцев.
- Детей с рецидивирующей инфекцией пазух носа.
- Детей с недавней серьезной травмой головы или переломом черепа.
- Детей, которые перенесли операцию на головном мозге.
К первичным гнойным менингитам относится менингококковый эпидемический цереброспинальный менингит. Заражение инфекцией происходит воздушно-капельным путем, чаще всего в зимне-весенний период. Чаще всего болеют дети до 5 лет.
Вторичные гнойные менингиты могут быть следствием травмы черепа, результатом попадания инфекции при гнойном отите или гайморите на оболочки мозга либо результатом метастазирования инфекции из отдаленных гнойных очагов.
Основные возбудители у новорождённых детей – стрептококки группы В или D, кишечная палочка, Listeria monocytogenes, гемофильная палочка. Основной путь заражения - контактно-бытовой. Заболевание начинается с резкого ухудшения общего состояния, головной боли, повышения температуры, озноба. Рано возникают менингеальные симптомы. Наступает нарушение сознания, сопровождающееся возбуждением, галлюцинациями, судорогами.
Чаще всего обусловлен послеоперационными осложнениями и часто развивается у детей первых 3-х месяцев жизни. В группе риска дети, получающие длительную антибактериальную терапию, химиопрепараты и др. К сожалению, для младенцев это заболевание смертельно опасно, так как может поражать центральную нервную систему (ЦНС). У новорожденных наблюдается быстрое ухудшение состояния, повышенная чувствительность к раздражителям, воздействующим на органы чувств, тремор рук, частые срыгивания, отказ от еды. Течение болезни затяжное. В 60% случаев дети погибают.
Встречается редко, однако новорожденные и дети раннего возраста с неустойчивой имунной системой подвержены заболеванию. Характеризуется внезапным повышением температуры на фоне постепенно нарастающей интоксикации, отказа от воды и пищи, рвоты, частого, жидкого стула. Появляются приступы судорог, мышечная гипо- и атония, сменяющаяся тоническим напряжением конечностей. Наряду с менингитом, могут появляться гнойные очаги в других органах (почки, легкие и др.). Прогноз чрезвычайно серьезен, так как в результате болезни у ребенка могут возникать тяжелые органические поражения ЦНС.
Может быть вызван любым серотипом сальмонелл, особенно внутрибольничными штаммами. Заражение происходит контактно-бытовым путем. Встречается преимущественно у детей первых 6 месяцев жизни и новорожденных. Чаще возникает в холодные месяцы года. У грудных детей болезнь развивается постепенно: неустойчивая повышенная температура тела в течение суток, резко выраженные симптомы интоксикации, частый жидкий стул, увеличение селезенки и печени, гнойные очаги на коже, повышено внутричерепное давление. У грудных детей отмечается высокая смертность.
У детей старшего возраста заболевание развивается остро вместе с типичными проявлениями гастроэнтерита (гипертермией, выраженной интоксикацией, многократной рвотой и частым жидким стулом). С первых дней болезни выявляется умеренно выраженный менингеальный синдром, особенно - ригидность затылочных мышц. Течение болезни длительное.
В большинстве случаев является проявлением сепсиса, возникшего как суперинфекция после оперативных вмешательств или длительной антибактериальной терапии. Встречается у детей во всех возрастных группах, особенно поражает ослабленных детей грудного возраста, чаще в период болезни, возникшей в связи с гнойным отитом или бронхопневмонией. В более редких случаях заражение инфекцией может произойти в больнице во время спинномозговой пункции. Для заболевания характерно длительное волнообразное течение с высокой смертностью.
Основным в лечении гнойных менингитов является использование эффективных и качественных антибиотиков, способных проникать в спинномозговую жидкость. При своевременном использовании антибактериальных препаратов есть шансы на успех.
Читайте также:


