Антидепрессант венлафаксин при мигрени
Н. В. Латышева
Е. Г. Филатова, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва
Хроническая ежедневная головная боль (ХЕГБ) беспокоит пациентов более 15 дней в месяц на протяжении более трех месяцев. ХЕГБ не является самостоятельной нозологической формой, а представляет синдром, включающий различные первичные и вторичные головные боли (ГБ). Распространенность ХЕГБ в популяции составляет примерно 3–5%, а в специализированных клиниках доля пациентов с ежедневной или почти ежедневной ГБ достигает 70–80%. Заболевание обуславливает значительное снижение качества жизни, нарушает социальную активность пациентов и их трудоспособность, а также представляет собой сложную проблему с точки зрения терапии.
Самыми частыми формами ХЕГБ являются хроническая мигрень (ХМ), хроническая ГБ напряжения (ХГБН) и абузусная ГБ. ХЕГБ в большинстве случаев является осложнением длительно существующей эпизодической ГБ и лишь у немногих пациентов с момента своего дебюта принимает ежедневный или почти ежедневный характер.
Среди факторов хронизации ГБ описаны ожирение, женский пол, исходно частая ГБ (более 1 раза в неделю), чрезмерное употребление анальгетических препаратов (более 10 дней в месяц) и эмоциональный стресс. У более чем половины пациентов с ХЕГБ выявляются нарушения сна и расстройства настроения депрессивного и тревожного характера.
Патогенез ХЕГБ в настоящее время изучен недостаточно. Предполагаются два основных механизма, которые могут лежать в основе хронизации разных форм ГБ — сенситизация ноцицептивных структур и снижение активности антиноцицептивных отделов центральной нервной системы (ЦНС).
При мигрени периферическая сенситизация происходит в сенсорных нейронах, иннервирующих внутримозговые сосуды и оболочки. Центральная сенситизация (ЦС) описана в спинномозговом ядре тройничного нерва, куда стекаются импульсы от мозговых оболочек и кожи лица. Многие пациенты испытывают неприятные ощущения во время и между приступами мигрени при бритье, расчесывании волос, ношении очков и украшений. Ощущение боли при воздействии неболевого раздражителя обозначается как аллодиния, которая в настоящее время часто коррелирует с центральной сенситизацией. Различают статическую (от давления или укола) и динамическую (от поглаживания) аллодинию. При дальнейшем течении некупированного приступа мигрени включаются более центральные отделы ноцицептивной системы. Уже при активации таламуса аллодиния становится двусторонней, ее зона может с головы и лица переходить на руку. При эпизодической мигрени в течение 72 часов включаются антиноцицептивные системы, которые приводят к купированию мигренозного приступа.
Со временем признаки ЦС исчезают не полностью после окончания приступа, и постепенно формируется стабильная ЦС, которая поддерживает боль в хроническом состоянии. При этом нейроны в ЦНС становятся слабо или совсем нечувствительными к периферическим воздействиям. На этом этапе терапевтические воздействия должны быть направлены на усиление нисходящих антиноцицептивных влияний — on/off-нейроны в околоводопроводном сером веществе (ОСВ), антиноцицептивная функция которых нарушена при ХЕГБ.
В настоящее время для профилактики ГБ активно используются антидепрессанты. Показано, что анальгетическое действие трициклических антидепрессантов (ТЦА) не зависит от их антидепрессивного действия и обусловлено их сочетанным серотонинергическим и норадреналинергическим действием. В то же время более безопасные селективные ингибиторы обратного захвата серотонина (СИОЗС) недостаточно эффективны в лечении мигрени и ХГБН [21].
Венлафаксин, структурно новый антидепрессант, по химической структуре отличен от ТЦА, однако также угнетает обратный захват серотонина (5-HT) и норадреналина. Кроме того, по сравнению с амитриптилином препарат действует более специфично на эти рецепторы. Венлафаксин облегчает головную боль так же эффективно, как и ТЦА, но вызывает гораздо меньше побочных эффектов. В ходе двойного слепого исследования профилактического эффекта СИОЗС и венлафаксина при мигрени было показано, что процент пациентов, у которых было достигнуто значительное улучшение в группе венлафаксина, превысил этот показатель в группе СИОЗС.
Эффективность венлафаксина неоднократно доказана в исследованиях пациентов с различными формами нейропатической боли: при диабетической полинейропатии, нейропатии после химиотерапевтического лечения и др. Проведен также ряд исследований профилактического действия венлафаксина при хронической мигрени и ХГБН.
Целью настоящей работы явилось изучение феномена ЦС при ХЕГБ, ее роли в хронификации ГБ и эффективности венлафаксина для ее урежения.
Материал. В исследовании приняли участие 69 пациентов с ХЕГБ и 30 пациентов с эпизодической мигренью (ЭМ) в соответствии с критериями ICHD-2, а также 15 участников группы контроля с ГБ не чаще 1 дн./мес. Группа ХЕГБ была представлена пациентами с ХМ, ХГБН и пациентами со смешанными формами ГБ.
Методы исследования. Всем пациентам была предложена анкета для изучения демографических данных, анамнеза и клинической картины головной боли. Кроме того, пациенты заполняли анкету для изучения симптомов аллодинии.
Статическая аллодиния (СА) исследовалась при помощи альгометра в 5 парах симметричных точек на голове и шее (лоб, висок, темя, задняя поверхность шеи, плечо/трапециевидная мышца).
Порог боли от давления определяется как сила давления, которая необходима для вызывания субъективно неприятного/болезненного ощущения. Использовался ручной альгометр (Commander Algometer™, JTech). В каждой точке выполнялось два последовательных измерения с интервалом в 20 секунд. Для анализа использовалось среднее значение.
СА также измерялась при помощи уколов механическим стимулято ром (Neuropen®, Owen Mumford) с нанесением силы укола в 40 г в тех же точках. Выраженность боли или неприятного ощущения измеря лась по 100-бальной шкале.
Феномен wind-up (временная суммация боли) исследовался при помощи нанесения серии из 10 уколов на участок кожи площадью 1 см 2 на лбу, виске и шее стимулятором Neuropen®. Участники исследования оценивали силу единичного укола и всей серии.
Мигательный рефлекс (МР) вызывался при помощи электрической стимуляции правого надглазничного нерва, подаваемой через поверхностные электроды диаметром 5 мм. Катод располагался над наглазничным отверстием, а анод приблизительно на 2 см выше на коже лба. Наносились одиночные электрические стимулы прямоугольной формы длительностью 0,2 мс с произвольными интервалами не менее 30 секунд для минимизации габитуации и регистрировались четкие R1-, R2- и R3-компоненты мигательного рефлекса. В работе анализировались пороги возникновения позднего компонента R3, для которого описан полисинаптический путь, проходящий от ствола головного мозга до спинального ядра тройничного нерва и затем в латеральную ретикулярную формацию.
Ноцицептивный флексорный рефлекс (НФР) регистрировался при стимуляции правого икроножного нерва трендами длительностью 20 мс и частотой 300 Гц с произвольными интервалами не менее 15 секунд. Катод располагался в проекции нерва, а анод на 2 см ниже в области латеральной лодыжки. Референтный электрод располагался над сухожилием двуглавой мышцы бедра, а заземляющий — на середине голени. Регистрировался порог возникновения R3-ответа и порог субъективной болевой чувствительности (когда пациент болевое ощущение оценивал на 5 баллов по 10-бальной шкале ВАШ). Также рассчитывалось соотношение порог боли/порог рефлекса. R3-компонент замыкается через ретикулярную формацию ствола мозга.
Результаты анализировались при помощи компьютерного пакета Statistica (U-тест Манна–Уитни для сравнения групп, корреляционный тест Спирмена, точный тест Фишера для сравнения пропорций, например, распространенности аллодинии). Все показатели приведены в формате Х ± SD.
Результаты исследования
1. Клинические и демографические характеристики пациентов
Группа ХЕГБ была представлена 28 пациентами с ХМ, 31 пациентом с ХГБН и 10 пациентами со смешанными формами ГБ (ХМ или ХГБН в сочетании с цервикогенной ГБ) в соответствии с критериями ICHD-2. В группу вошли 57 женщин и 12 мужчин, средний возраст 40 лет. Средняя частота ГБ составила 25 дн./мес, сила боли 7 баллов. При общей длительности ГБ в анамнезе в 19 лет, наши пациенты страдали ХЕГБ в среднем 6 лет. О злоупотреблении анальгетическими препаратами сообщили 33% пациентов (табл. 1).
Таблица 1
Клинические и демографические характеристики пациентов и контроля
| ХЕГБ | ЭМ | Контроль | |
| Число пациентов | 69 | 30 | 15 |
| Пол, ж:м | 57:12 | 28:2 | 10:5 |
| Возраст, лет | 40,1 ± 12,3 | 37,3 ± 10,5 | 43,1 ± 18,1 |
| Частота ГБ, дн./мес | 25,2 ± 6,0 | 4,7 ± 1,3 | |
| Сила боли, ВАШ | 7,1 ± 1,9 | 7,7 ± 1,2 | |
| Длительность ГБ, лет | 18,2 ± 12,7 | 16,3 ± 9,7 | |
| Длительность ХЕГБ, лет | 5,7 ± 7,0 | – | |
| ХМ:ХГБН:Смеш. | 28:31:10 | – | |
| Абузус | 20 (33%) | 1 | |
| Кожная аллодиния (анкета) | 79% | 46% | |
| Сила боли во время исследования, ВАШ | 2,3 ± 1,9 | 0 |
По данным анкеты аллодинии, в группе ХЕГБ распространенность ЦС во время интенсивной ГБ составила 79%.
2. Статическая аллодиния, феномен wind-up и порог R3 МР и НФР у пациентов с ХЕГБ
Чувствительность к боли от давления достоверно выше в группе ХЕГБ во всех точках, кроме висков, к боли от укола и wind-up во всех точках, кроме лба, по сравнению с группой контроля.
Для удобства расчетов использовался индекс альгометрии. Это сумма порогов боли от давления во всех точках. Так как нет данных о том, какой порог боли от давления указывает на аллодинию, мы использовали группу контроля для получения нормативных данных. Об аллодинии свидетельствует индекс, выше которого указали свои пороги 95% участников группы контроля (в нашем исследовании пороговый индекс альгометрии составил 41,9 фунта). Таким образом, распространенность ЦС во время наименьшей боли в группе ХЕГБ составила 70%. Группа ХЕГБ достоверно отличалась от контроля по индексу альгометрии.
Более того, отсутствие различий в болевых порогах справа и слева, независимо от преимущественной стороны боли при ее усилениях, говорит о стабильности ЦС, так как в приступе мигрени аллодиния всегда развивается на стороне боли и переходит на противоположную сторону, шею и плечи только при длительных приступах.
Для определения нормативных данных порога R3 МР это исследование было проведено на 15 участниках группы контроля. По нашим данным, порог R3-компонента составил 9,6 ± 1,5 мА. В группе ХЕГБ выявлено достоверное снижение порога R3 мигательного рефлекса (7,6 ± 2,16 мА). Нормативный порог НФР составил 10,3 ± 1,7 мА, порог боли 9,8 ± 1,8 мА. В группе ХЕГБ выявлено достоверное снижение порога НФР (9,0 ± 2,2 мА) и порога боли (6,2 ± 1, мА).
3. Статическая аллодиния, феномен wind-up в группе сравнения с ЭМ
Для изучения закономерностей развития ЦС и ее влияния на хронизацию ГБ была исследована группа пациентов с ЭМ с частотой ГБ более 2 дн./мес и менее 15 дн./мес. Возраст пациентов, длительность заболевания и сила боли не отличались в группах ЭМ и ХЕГБ. Средняя частота приступов составила 5,2 дн./мес.
У пациентов группы ЭМ выявлены достоверно более высокие пороги боли от давления и укола во всех точках по сравнению с группой ХЕГБ. Пороги боли при ЭМ достоверно не отличались от показателей контрольной группы испытуемых, что свидетельствует об отсутствии СА при эпизодической мигрени в межприступном периоде. Средний индекс wind-up, напротив, достоверно не различался при ЭМ и ХЕГБ.
Таким образом, группа ЭМ отличается от контроля только по индексу wind-up и от ХЕГБ по остальным показателям сенситизации.
Пациентов с ЭМ можно разделить на 2 подгруппы по индексу wind-up: с высоким и низким индексом. Точка раздела была определена аналогично точке раздела для альгометрии и составила 14,1. В подгруппе с более высоким wind-up выявлена более высокая частота приступов (7,5 дн./мес vs. 3,5 дн./мес) и меньшая длительность заболевания (12,1 года vs. 19,1 года). В подгруппе пациентов, указывающих на признаки кожной аллодинии в анамнезе, выявлена большая частота приступов.
4. Терапия венлафаксином
В качестве профилактического лечения головной боли 18 пациентам из вышеописанной группы пациентов с ХЕГБ был назначен прием венлафаксина (Велафакс®) курсом продолжительностью 1,5 месяца. Схема дозирования: 37,5 мг (18,9 мг × 2 раза в сутки) в течение 7 дней с последующим повышением до 75 мг (37,5 мг × 2 раза в сутки).
5 пациентов (28%) закончили исследование преждевременно: 3 пациента (17%) из-за побочных эффектов, развившихся на стадии титрования препарата и помешавших поднять дозу до минимальной терапевтической; 2 пациента (11%) — из-за отсутствия эффекта от лечения. 13 пациентов прошли полный курс лечения и были включены в анализ. Им также было проведено повторное обследование (аналогичное описанному выше) после окончания 6-недельного курса лечения.
По результатам лечения было достигнуто достоверное снижение средней силы боли (с 6,6 до 4 баллов) и ее частоты (с 26 до 12 дн./мес). У 10 пациентов (77%) частота боли снизилась достоверно, а 54% пациентов отметили как минимум 50%-ное урежение ГБ. У 70% пациентов было достигнуто урежение ГБ более чем на 10 дн./мес (табл. 2).
Таблица 2
Результаты лечения венлафаксином
| До лечения | После лечения | р | |
| Сила боли, ВАШ | 6,6 ± 1,1 | 4,0 ± 2,0 | 0,0005* |
| Частота ГБ | 26,0 ± 4,7 | 12,0 ± 10,7 | 0,0001* |
| Количество анальгетиков | 21,8 ± 22,7 | 5,1 ± 9,3 | 0,005* |
| Индекс альгометрии | 40,6 ± 12,8 | 53,8 ± 13,1 | 0,0003* |
| Индекс боли от укола | 48,2 ± 49,8 | 25,3 ± 42,2 | 0,117 |
| Индекс wind-up | |||
| Аллодиния | 3,7 ± 1,6 | 1,1 ± 1,2 | 0,003* |
| МР R3 | 7,3 ± 1,9 | 9,2 ± 3,0 | 0,023* |
| НФР порог боли | 6,6 ± 4,13 | 7,6 ± 2,6 | 0,100 |
| НФР порог рефлекса | |||
| НФР боль/рефлекс | 0,57 ± 0,2 | 0,8 ± 0,2 | 0,002* |
* достоверные различия.
Заметное снижение частоты и интенсивности ГБ позволило пациентам сократить количество принимаемых анальгетиков (с 21,8 до 5,1 таблетки в месяц), что значительно снижает риск развития абузусной ГБ.
Кроме того, в ходе лечения было достигнуто достоверное повышение индекса альгометрии до нормальных значений и уменьшение выраженности и распространенности аллодинии. У 54% пациентов клинические признаки аллодинии исчезли полностью.
По данным нейрофизиологических исследований, порог R3 МР достоверно повысился и достиг нормального диапазона значений (с 7,3 до 9,2 мА). Пороги боли и рефлекса НФР, а также соотношение порог боли/порог рефлекса также имели тенденцию к повышению, но не достигли нормальных значений.
78% пациентов указали на наличие побочных эффектов в ходе лечения. Наиболее частыми среди них были: тошнота, урежение стула, нарушение концентрации внимания, снижение аппетита. У большинства пациентов эти эффекты были легкими и быстро проходящими. Они развивались в большинстве случаев в течение первой недели приема (на субтерапевтической дозе в 37,5 мг) и исчезали в среднем через 5–7 дней, что не препятствовало повышению дозы до терапевтической.
Обсуждение
В группе пациентов с ХЕГБ выявлена сенситизация центральных ноцицетивных структур — статическая аллодиния, которая сохраняется даже в период наименьшей боли или ее отсутствия. В то же время при ЭМ у большинства пациентов в межприступном периоде аллодиния отсутствует. Однако в группе ЭМ выявляются также пациенты с повышенным индексом wind-up, т. е. те, у кого признаки сенситизации проявляются даже в межприступном периоде. У таких пациентов отмечена более высокая частота приступов и меньшая длительность заболевания. Можно сделать вывод о том, что со временем элементы ЦС не полностью исчезают после окончания мигренозного приступа и пациент становится более восприимчивым к следующему приступу, т. е. встает на путь хронизации ГБ. После того как боль приобретает ежедневный или почти ежедневный характер, она существует самостоятельно, независимо от наличия или отсутствия провоцирующих факторов, и поддерживается в результате центральной сенситизации ноцицептивных структур.
Более низкая длительность ЭМ в подгруппе с высоким wind-up говорит о том, что сам фактор длительности заболевания не приводит к хронизации ГБ. Из клинического опыта известно, что некоторые пациенты могут в течение многих лет страдать ЭМ с неизменной частотой приступов. У другой части пациентов частота приступов начинает неуклонно нарастать вскоре после дебюта заболевания. Таким образом, измерение феномена wind-up позволяет выделить пациентов, у которых началась динамика ЭМ в направлении хронизации и трансформации ГБ.
По нашим данным, пациентов с ГБ можно разделить на несколько стадий вне зависимости от диагноза по критериям ICHD-2 (рисунок):
- эпизодическая ГБ с признаками аллодинии только во время приступа;
- эпизодическая ГБ, при которой повышение wind-up сохраняется между приступами;
- ХЕГБ со стабильными признаками ЦС во время усилений боли, фоновой ГБ и безболевом периоде.
Рисунок. Стадии развития ГБ
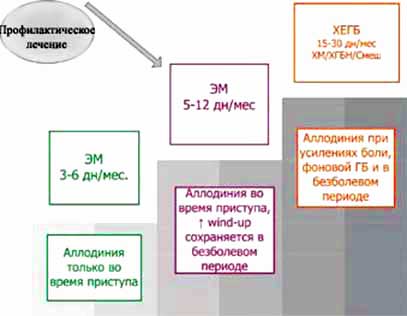
Выявление ЦС с помощью простого метода wind-up у пациентов с эпизодической ГБ в межприступном периоде позволяет выделить группу риска, уже вступившую на путь хронизации ГБ, и является показанием к началу профилактического лечения.
В ходе исследования было показано, что венлафаксин является эффективным и безопасным средством для урежения ГБ. Профилактическое лечение Велафаксом приводит к выраженному клиническому облегчению состояния пациентов, сокращению приема анальгетиков. Позитивный эффект препарата подтверждается уменьшением выраженности аллодинии, а также нормализацией порога болевого R3-компонента мигательного рефлекса, который отражает функциональное состояние стволовых структур и спинномозгового ядра тройничного нерва, участвующих в поддержании ЦС.
По вопросам литературы обращайтесь в редакцию.
I. Введение
Мигрень (М) – хроническое заболевание, которое характеризуется периодическими приступами головной боли с тошнотой, иногда рвотой, фото- и фонофобией. Это одна из самых распространенных форм первичной головной боли, которой страдает около 10-15% популяции. М не является фатальным заболеванием, однако, она может значительно снижать качество жизни пациентов и нарушать их адаптацию. Тяжесть заболевания во многом определяется интенсивностью головной боли и частотой приступов. Если количество дней с головной болью в месяц больше 15, то говорят о хронической мигрени (ХМ). Распространенность ХМ составляет 1,4 – 2,2% [1] %, при этом в России этот показатель в несколько раз выше и достигает 6.8% [2, 3]. Ежегодно у 2,5% пациентов М из эпизодической формы переходит в хроническую [4]. Частые приступы головной боли значительно снижают качество жизни пациентов, ведут к социальной дезадаптации. Доказано, что ХМ не только значительно ухудшает качество жизни пациентов, но и сопровождается высокими затратами для здравоохранения и экономическими потерями для общества [5].
М является неизлечимым заболеванием в силу своей наследственной природы. Главной целью лечения является облегчение течения М, предотвращение хронизации заболевания и улучшение качества жизни пациентов. Пациентам, у которых наблюдается 3 или более интенсивных приступа ГБ в течение месяца или 8 и более дней в месяц с ГБ, а также с ХМ назначают профилактическую терапию для уменьшения частоты и интенсивности приступов. Согласно Американским, Европейским, а также Российским рекомендациям наибольшую эффективность для профилактики М имеют бета-блокаторы, антиконвульсанты, антидепрессанты (АД), а также антигипертензивные средства (блокаторы ангиотензина II) 9.
Низкая приверженность пациентов лечению является существенной проблемой при лечении хронических заболеваний, в том числе и М [10]. В крупном исследовании, включавшем более 8500 пациентов с ХМ, показано, что постоянно принимают профилактическую терапию только 26-29% пациентов (6 месяцев терапии) и 17-20% (12 месяцев терапии). Наиболее часто для профилактики М используют антидепрессанты (45%), антиконвульсанты (40%) и антигипертензивные препараты (15%).
Не было получено статистически значимых различий в приверженности к лечению при сравнении групп пациентов, получавших антидепрессанты, антиконвульсанты и антигипертензивные средства [11]. Эти данные свидетельствуют о безопасности приема антидепрессантов и антиконвульсантов, и прекращение их приема не связано с побочными эффектами, привыканием, психической и физической зависимостью. В этом же исследовании показано, что у пациентов с ХМ часто наблюдаются различные коморбидные заболевания: на третьем месте среди коморбидных ХМ заболеваний была депрессия (18%), что возможно отчасти и объясняет высокую частоту использования АД с целью профилактики М и уменьшения прогрессирования заболевания.
II. Механизм анальгетического действия антидепрессантов
Эффективность АД при лечении хронических болевых синдромов по данным различных авторов достигает 75% [12]. Известно, что противоболевой эффект реализуется несколькими путями: в связи с редукцией коморбидной депрессии, благодаря способности потенцировать действие как экзогенных, так и эндогенных (опиоидных пептидов) анальгетиков, и что наиболее важно, в результате активации антиноцицептивных систем [12]. Активация серотонинергичесих, норадренергических и дофаминергических антиноцицептивных систем в результате приёма АД приводит к уменьшению центральной сенситизации, которая в настоящее время является общепризнанным механизмом поддержания болевых синдромов в хроническом состоянии [13].
К группе АД относится множество лекарственных средств с различной химической структурой, разными механизмами антидепрессивного и анальгетического действия. Помимо ингибирования транспортера серотонина (SERT), норадреналина (NAT) и дофамина (DAT) антидепрессанты могут взаимодействовать с сигма-рецепторами, серотониновыми рецепторами, ингибировать синтазу оксида азота (NOS), тем самым проявляя свои индивидуальные терапевтические свойства. Блокирование мускариновых холинорецепторов, гистаминовых Н1, а также α-адренорецепторов объясняет наличие некоторых специфических побочных эффектов [14] (см. табл. 1).

Лечение АД опосредованно приводит к уменьшению плотности бета-адренорецепторов и адреналин-стимулированного ответа циклической АМФ. При длительном лечении антидепрессантами также уменьшается плотность 5-НТ2 (но не 5-НТ1) рецепторов [15].
Другие нейрохимические взаимодействия АД включают увеличение активности ГАМК-В рецепторов, влияние на гистаминовые рецепторы и усиление нейрональной чувствительности к субстанции Р. Они также взаимодействуют с эндогенной аденозиновой системой, ингибируют нейрогенный обратный захват аденозина в результате чего усиливают электрофизиологическую активность. Это обеспечивает антиноцицептивный эффект в следствие активации аденозиновых А1 рецепторов (в результате ингибирования аданилатциклазы) [16].
Наиболее изученной группой АД являются ТЦА. Механизм их анальгетического действия представлен в таблице 2.

Изначально считали, что механизм действия селективных ингибиторов обратного захвата серотонина (СИОЗС) связан с ингибированием транспортера серотонина (SERT) в результате чего увеличивалась концентрация серотонина в синаптической щели. Однако впоследствии выяснилось, что препараты из группы СИОЗС имеют сложный механизм действия. Было установлено, что SERT находится не только на аксоне серотонинергического нейрона, но также на соматодендритной части этого нейрона. В начале терапии СИОЗС ингибируется SERT соматодендритной части нейрона, что приводит к увеличению концентрации серотонина в ней. Затем происходит десенситизация соматодендритной части мембраны серотонинергического нейрона – уменьшается количество серотониновых ауторецепторов. На следующем этапе восстанавливается нормальная импульсная активность нейрона, что усиливает аксональный транспорт серотонина и приводит к увеличению концентрации в аксональной синаптической щели. Далее происходит десенситизация серотониновых постсинаптических рецепторов и восстанавливается нормальная работа серотонинергического синапса.
Все вышеперечисленные стадии восстановления работы серотонинергического синапса требуют некоторого времени, поэтому при приеме СИОЗС вначале проявляются только побочные эффекты лекарственного препарата, связанные с постепенным восстановлением нормальной работы синапса.
Однако, СИОЗС осуществляют свое противоболевое действие через один нейромедиатор – серотонин. В многочисленных исследованиях (см. ниже) СИОЗС уступают по эффективности АД с двойным действием – селективным ингибиторам обратного захвата серотонина и норадреналина (СИОЗСН). Действие на две моноаминовые системы приближает их по эффективности к ТЦА, однако отсутствие действия на другие рецепторы (см. табл. 1) выгодно отличает их от ТЦА отсутствием многих побочных эффектов, свойственных данной группе препаратов.
Несмотря на вышеперечисленные свойства антидепрессантов, механизм профилактического действия в отношении приступов М остается неясным. Безусловно, что анальгетическое действие АД не зависит от их прямого антидепрессивного эффекта, так как антидепрессанты для профилактики болевых синдромов назначают в небольших дозах (по сравнению с теми, что используют при лечении депрессии), и противоболевой эффект развивается значительно раньше, чем антидепрессивный [18].
III. Антидепрессанты в профилактике мигрени: обзор эффективности
Впервые анальгетический эффект был обнаружен у ТЦА. Они показали хорошую эффективность в отношении многих нозологических форм, сопровождающихся хроническим болевым синдромом. Метаанализ, опубликованный в 2010 году, включивший 37 исследований и 3176 пациентов с головной болью, продемонстрировал уменьшение болевого синдрома на 50% у 40-70% пациентов при приеме ТЦА. Также отмечено нарастание анальгетического эффекта со временем: на 6 месяце оно было выше по сравнению с первым месяцем терапии [19]. Важной информацией для клиницистов является одинаковая эффективность ТЦА как для головной боли напряжения (ГБН) и мигрени (М), так и для смешанной головной боли. В реальной клинической практике, особенно при головной боли ежедневного характера, могут возникать значительные трудности в точной дифференциальной диагностике типа головной боли; ТЦА могут быть назначены при любой из перечисленных головных болей. Проведенный метаанализ позволил также сделать вывод о том, что, несмотря на большое количество побочных эффектов: сухость во рту, неустойчивость, желудочно-кишечные проблемы и др., пациенты, принимающие ТЦА, не отказываются от их приёма чаще, чем при использовании других АД [19].
Одним из первых ТЦА, который стал использоваться для профилактики М, является амитриптилин. Исследования данного препарата ведутся с 1968 года и, несмотря на его побочные эффекты, он остается одним из самых эффективных препаратов [20]. Амитриптилин не только воздействует на болевой синдром при мигрени, но и уменьшает некоторые сопровождающие симптомы. Так, показана высокая эффективность амитриптилина у пациентов с вестибулярной М – при его применении уменьшалась не только частота и тяжесть приступов, но и выраженность головокружения [21].
По данным финских исследователей препаратами первой линии для профилактики М является амитриптилин и кандесартан [22]. Японское общество головной боли и Американская неврологическая ассоциация подтверждают эффективность амитриптилина как препарата первой линии [23] для лечения М. В небольшом российском исследовании [24] сравнивали эффективность амитриптилина (12,5-25 мг/сут), флуоксетина (10-20 мг/сут) и мапротилина (10-25 мг/сут) у пациентов с М. После курса лечения в течение 12 недель были получены результаты: количество приступов М уменьшилось на 50% и более у 71% пациентов из группы, получавшей амитриптилин, 56% в группе, получавшей флуоксетин и 38% у пациентов, получавших мапротилин. Эффективность флуоксетина показана и в других исследованиях, в одном из которых [25] пациентов с М разделили на 2 группы одна из которых получала флуоксетин в дозе 20 мг/сут, а другая плацебо; через 3 месяца в группе, получавшей флуоксетин, был отмечен положительный результат (по сравнению с плацебо). В научной литературе обсуждалась идея комбинированного применения амитриптилина и флуоксетина с целью профилактики М. В исследовании Krymchantowski A.V. и соавт. применяли амитриптилин в дозе 40 мг/сут в одной группе пациентов с хронической М, в другой – амитриптилин 40 мг/сут и флуоксетин 40 мг/сут [26]. Через 45 дней было достигнуто значительное уменьшение выраженности приступов М, однако значения индекса головной боли (частота приступов х интенсивность приступов) в двух исследуемых группах были статистически незначимыми (Р>0,207). В своем исследовании Tarlaci S. сравнивал эффективность венлафаксина (75-150 мг/сут) и эсциталопрама (10-20 мг/сут) [27]. В исследовании участвовало 93 пациента с М (группа венлафаксина n=35, группа эсциталопрама n =58). Через 3 месяца лечения в группе венлафаксина было отмечено уменьшение частоты (P венлафаксин обладает рядом дополнительных преимуществ. Во многих исследованиях была показана эффективность препарата в лечении тревоги и депрессии — состояний, высококоморбидных с хронической болью. Кроме того, венлафаксин предоставляет возможность гибкого дозирования. В клинических испытаниях была показана эффективность большого диапазона доз венлафаксина — от 75 до 225 мг в сутки. В дополнение количество препаратов, с которыми может возникнуть нежелательное взаимодействие, у венлафаксина меньше, по сравнению с ТЦА, что делает возможным комбинацию венлафаксина с препаратами других групп для усиления терапевтического эффекта и коррекции коморбидных и сопутствующих заболеваний [30, 31]. Другой АД из группы СИОЗСН дулоксетин, хорошо зарекомендовавший себя при лечении болевой диабетической полинейропатии, также показал эффективность при профилактике М [32]: в исследовании авторы изучали действие этого препарата у пациентов с эпизодической М (4-10 приступов в месяц). Все пациенты (n=22) получали дулоксетин в дозе 60-120 мг/сут (средняя доза 110 мг/сут). Значительное снижение интенсивности, частоты (с 9,2 ± 2,7 в месяц до 4.5 ± 3.4) и продолжительности приступов было отмечено уже через месяц терапии. У 52% пациентов отмечалось уменьшение приступов на 50% и более. Таким образом, профилактика высокими дозами дулоксетина может быть использована у пациентов с мигренозными приступами без аффективных расстройств (депрессии). В другом исследовании Curone M. С соавт. изучали эффективность дулоксетина у пациентов с ХМ и абузусным компонентом. Установлено, что у ряда пациентов (n=14) было выявлено обсессивно-компульсивное расстройство (ОКР) и эффективность данного препарата в этой группе пациентов была равна 0. В то время как у пациентов без ОКР (n=36) эффективность через месяц терапии составила 77% (уменьшение выраженности головной боли на 50% и более) [33]. В российском исследовании Артеменко А.Р. с соавт. получены данные об эффективности дулоксетина у пациентов с ХМ и злоупотреблением лекарственными препаратами (n=46) [34]. После 3 месяцев терапии дулоксетином (60 мг/сут) удалось достичь уменьшения дней с головной болью с 25,8±5,3 в месяц до 10,5±3,9 (p сертралина оценивалась в двойном слепом плацебо контролируемом исследовании (50 мг/сут в течение первых 4 недель, затем в дозе 100 мг/сут также в течение 4 недель). К сожалению, в данном исследовании (и других таких исследованиях) не было получено достоверного положительного результата в отношении улучшения приступов М при использовании сертралина [35]. В научной литературе представлено описание случая 25-летнего пациента с М и большой депрессией. При попытке назначения многих АД происходила экзацербация приступов М. Применение низких доз миртазапина привело к выраженному клиническому эффекту как в отношении депрессии, так и уменьшения выраженности мигренозных приступов [36]. В своем исследовании Engel E.R. с соавт. оценивали эффективность милнаципрана у пациентов с эпизодической (n=38, кол-во дней с головной болью 9,9) и хронической М (n=7, количество приступов 5,9) [37]. Все пациенты принимали препарат в дозе 100 мг/сут. Через 4 недели были получены следующие результаты: уменьшилось количество дней с головной болью (-4.2 дня; P флувоксамин с амитриптилином у пациентов с ХМ. После курса лечения были получено достоверное уменьшение приступов головной боли и её интенсивности в обеих группах по сравнению с исходным уровнем [38]. В исследовании Colucci D'Amato C. с соавт. сравнивали эффективность флунаризина (5 мг/сут) и циталопрама (20 мг/сут) у 30 пациентов без клинически выраженной депрессии [39]. В группе пациентов, получавших циталопрам, через два месяца лечения было отмечено значительное улучшение течения приступов М, а максимальный результат наблюдался с третьего месяца терапии. Сопоставимый результат был получен в группе, получавшей флунаризин, через 1 месяц терапии с развитием максимального эффекта ко второму месяцу терапии. Пароксетин (20 мг/сут) также показал свою эффективность в отношении профилактики М [40]. Причем противотревожный эффект пароксетина вносил незначительный вклад в отношении уменьшения частоты приступов (уменьшал количество приступов как у пациентов с тревожными расстройствами, так и без них). Применение ингибиторов МАО значительно ограничено их побочными эффектами, а также необходимостью соблюдения специальной диеты. Для профилактики болевых синдромов они практически не применяются. Для всех препаратов, применяемых для профилактического лечения М установлено, что минимальный курс лечения составляет 3 – 6 месяцев [41].
IV. Клинические рекомендации
В США Консорциум по головной боли классифицировал АД на 5 групп по эффективности и доказанности их применения для профилактики ХМ (см. табл. 3).
Читайте также:


