Антиконвульсанты при головной боли напряжения
Карбамазепин (тегретол, финлепсин). Начинают прием с дозы 100 мг два раза в сутки и увеличивают суточную дозу на 100 мг каждые 3 дня. При необходимости можно повысить дозу до 200 мг три раза в сутки, однако, возможен прием меньших доз при появлении положительного эффекта или, наоборот, развитии побочных явлений. Часто наблюдается лейкопения. Приемлемым считается количество лейкоцитов не менее 2,5х109/л с абсолютным гранулоцитозом. Развитие гипонатриемии ограничивает прием препарата. Уровень карбамазепина в крови можно увеличить, одновременно принимая пропоксифен, эритромицин и циметидин.

Вальпроат натрия (депакот, депакин). Начинают прием с дозы 125 мг два раза в сутки и один раз в 3—4 дня увеличивают дозу на 125 мг пока не будет заметен положительный эффект или не появятся побочные эффекты. Если даже при самых низких дозах пациента беспокоят симптомы со стороны желудочно-кишечного тракта, то назначают депакот в виде спрея с дозатором, установленным на 125 мг. Дополнительный прием баклофена может повысить эффективность препарата. Частыми побочными эффектами являются увеличение массы тела и периферические отеки. При высоких дозах могут появиться тремор и выпадение волос, а иногда тромбоцитопения, требующая снижения дозы или отмены препарата.
Габапентин. Начинают прием с 300 мг/сут. и увеличивают до 300 мг 2—3 раза в сутки по мере необходимости и переносимости. Побочных эффектов обычно не отмечается. Изредка наблюдаются седативный эффект, головокружение или атаксия. Эти явления можно свести к минимуму, если начальная суточная доза составляет не 300, а 100 мг (в капсулах), и наращивание дозы производится медленно. Габапентин плохо связывается с белками и выводится почками, поэтому он почти не имеет нежелательных реакций взаимодействия с другими лекарствами, в отличие от других противосудорожных средств.
Их эффективность связывают с центральными механизмами действия, а также с уменьшением периферической передачи сенсорных импульсов.
Многие практические врачи стараются избегать назначения нейролептиков, т. к. при длительном применении они вызывают дискинезии. Для лечения боли используются очень небольшие дозы препаратов, поэтому риск развития дискинезии невелик. Больший риск нейролептики представляют для лиц старших возрастных групп, которые не должны принимать препараты более 1 года. К другим побочным эффектам нейролептиков относятся паркинсонизм, дистония, нарушение когнитивных функций, седативный эффект и ортостатическая гипотензия. Нейролептики могут также нарушать сердечную деятельность и способствуют появлению нарушений ритма у пациентов с патологией сердца. Реже нейролептики подавляют костномозговое кроветворение или функцию печени. Иногда отмечается злокачественный нейролептический синдром.
В целом считается, что следует избегать назначения анксиолитиков для лечения хронических болевых синдромов. Исключение может составить буспирон. Однако если тревожность является ведущим нарушением у больного, то необходимо назначение бензодиазепинов. Основные принципы лечения этими препаратами следующие.
Сначала используют нефармакологические методы лечения, например, физические упражнения, биологическую обратную связь, тренировку релаксации.
Бензодиазепины назначают коротким курсом, при необходимости — повторяют.
Прием следует начинать с небольшой дозы и постепенно ее наращивать. Отмена препарата тоже должна быть постепенной.
Следует помнить о возможности усиления эффекта при взаимодействии с другими психотропными средствами.
Эти препараты не назначают больным, злоупотребляющим наркотиками или их передозировкой в анамнезе.
Мигрень и головные боли напряжения являются двумя наиболее распространенными состояниями головной боли и вызывают значительные страдания и функциональные нарушения у миллионов людей каждый год. Мигрень в настоящее время рассматривается как хроническое заболевание с эпизодическими проявлениями, которые могут сохраняться или прогрессировать с течением времени в зависимости от биологических, психологических и экологических воздействий. Неврологи и психиатры Юсуповской больницы благодаря комплексному подходу к каждому пациенту подбирают оптимальные эффективные схемы лечения головной боли, включающие и современные антидепрессанты.
Проведя анализ многочисленных исследований, было выявлено, что препараты для лечения депрессии – антидепрессанты – эффективны в профилактике и лечении головной боли даже у людей, которые не страдают депрессией. Антидепрессанты обладают некоторыми обезболивающими свойствами и могут снизить частоту возникновения головных болей и их длительность.
На сегодняшний день существует такие виды антидепрессантов:
- трициклические антидепрессанты,
- ингибиторы моноаминоксидазы,
- селективные ингибиторы обратного захвата серотонина,
- ингибиторы обратного захвата серотонина и норэпинефрина.
Люди, которых беспокоят частые приступы головной боли, в пять раз чаще страдают от депрессии и беспокойства, потому они, принимая определенные группы антидепрессантов для лечения депрессии, также снижают частоту возникновения приступов головной боли.
Использование антидепрессантов для профилактики головной боли первоначально основывалось на случайных открытиях и предположениях об общих механизмах действия. Однако эффективность при профилактике головных болей в различных группах антидепрессантов варьирует.

Механизм действия препаратов
То, как антидепрессанты действуют на предотвращение головной боли, до конца не изучено, но развитие депрессии и головной боли связаны со снижением уровня серотонина, а эффективность препаратов, повышающих центральный уровень серотонина, предполагает косвенные доказательства общей серотонинергической дисфункции. Они также эффективны при купировании болей, при хронических болях, в более низкой дозировке, чем та, которая нужна для лечения депрессии.
Проведя ретроспективный анализ исследований, было выделено два антидепрессанта из двух разных групп, а именно: амитриптилин (трициклический антидепрессант) и венлафаксин (ингибитор обратного захвата серотонина и норэпинефрина) как самые эффективные препараты из группы антидепрессантов для лечения и купирования мигрени, головной боли напряжения и уменьшения их частоты их возникновения.
Были проведены многочисленные плацебоконтролируемые исследования и была доказана эффективность трициклических антидепрессантов, а именно амитриптилина. Амитриптилин является первой линией лечения с целью профилактики головной боли (доказательство класса А), и он является единственным антидепрессантом любого вида, получившим такой уровень доказательной эффективности.
Использование других препаратов из группы трициклических антидепрессантов и их эффективность основаны, главным образом, на клиническом опыте. Так, была выявлена эффективность нортриптилина, который имеет меньший седативный эффект и может вызывать меньшее увеличение веса. Другие препараты из группы трициклических антидепрессантов изучались гораздо реже, чем амитриптилин, и не обладают такой же эффективностью для лечения мигрени и головных болей напряжения.
Антидепрессанты из группы селективных ингибиторов обратного захвата серотонина являются одними из наиболее часто назначаемых препаратов от депрессии из-за низкой частоты развития нежелательных побочных эффектов и низкой токсичности, однако доказательств, подтверждающих их использование в качестве профилактики головной боли, мало. Проведя анализ по эффективности препаратов данной группы для профилактики головной боли, была выявлена их малоэффективность, но достоверность данных была ниже оптимальной.
Рандомизированные исследования с использованием венлафаксина (ингибитор обратного захвата серотонина и норэпинефрина) для лечения мигрени и головной боли напряжения представили доказательства того, что этот препарат эффективен в снижении частоты головной боли и может лучше переноситься, чем амитриптилин.
Препараты из группы ингибиторы моноаминоксидазы редко используются для профилактики головной боли из-за необходимости соблюдения диетического режима, побочных эффектов и лекарственных взаимодействий.
Список препаратов для лечения головной боли
Большинство антидепрессантов, которые используют для предотвращения головной боли, доступны в качестве генериков (копии лекарственных препаратов с доказанной эффективностью). Их можно найти в капсулах, таблетках и жидких формах.
Трициклические антидепрессанты включают в себя:
- амитриптилин (Элавил® и Ванатрип ®),
- нортриптилин (Авентил® и Памелор®).
Ингибиторы обратного захвата серотонина и норэпинефрина включают в себя:
- дулоксетин (Симбалта®, Иренка ®),
- венлафаксин (Эффексор®).
При хронической боли
Хроническая боль представляет собой одну из наиболее важных проблем здравоохранения, и в дополнение к классическим анальгетикам антидепрессанты являются неотъемлемой частью в лечении хронической боли. Антидепрессанты могут применяться для лечения хронической боли; а именно: невропатической боли, боли в пояснице, фибромиалгий, синдрома раздраженного кишечника (СРК) и раковой боли. Были получены данные, подтверждающие использование трициклических антидепрессантов при нейропатической боли, боли в пояснице, фибромиалгии и СРК.
Эффективность новых ингибиторов обратного захвата серотонина и норэпинефрина имеет меньшую доказательную базу, но может быть рекомендована при нейропатической боли, мигрени и фибромиалгии.
На сегодняшний день данные не подтверждают анальгетический эффект ингибиторов обратного захвата серотонина, но при некоторых хронических болевых состояниях сообщалось о положительном влиянии на самочувствие.

Побочные эффекты
Побочные эффекты характерны различных групп антидепрессантов. Однако эти лекарства могут использоваться в более низких дозах для профилактики головной боли, что снижает количество и тяжесть побочных эффектов для пациентов. К побочным эффектам можно отнести:
- нарушение сердечного ритма,
- сонливость,
- сухость во рту, болезненное мочеиспускание,
- увеличение веса,
- сексуальная дисфункция,
- головокружение,
- затуманенное зрение,
- запор,
- бессонница,
- нервозность,
- головные боли.
Принимая препараты группы селективных ингибиторов обратного захвата серотонина, нужно быть предельно внимательным к тем, кто их принимает, так как они могут быть связаны с повышенным риском суицидальных мыслей и поведения у детей и подростков.
Во время приема трициклических антидепрессантов нужно уделять внимание подбору дозировки препарата, так как передозировка препаратами может вызвать смертельный исход.
При приеме антидепрессантов нужно избегать взаимодействия с другими препаратами, так как это может повлечь за собой развитие серьезных осложнений.
Возможно развитие такого нежелательного эффекта как сонливость, поэтому не желательно садиться за руль автомобиля, не выяснив влияние препарата на свой организм.
Никогда не следует внезапно прекращать прием антидепрессантов. По окончании лечения доза препарата снижается постепенно, в течение определенного времени, для того чтобы избежать развития синдрома отмены.
Серотониновый синдром является опасной для жизни острой реакцией, которая может развиться у пациентов, принимающих препараты, повышающие серотонинергическую активность. Признаки и симптомы включают когнитивные (изменения психического состояния, спутанность сознания, возбуждение), вегетативные (дрожь, потливость, лихорадка, диарея, тахикардия) и соматические (миоклонус, гиперрефлексия, тремор) проявления, которые чаще всего развиваются через несколько часов после начало нового режима приема лекарств.
Про все возникшие нежелательные симптомы, которые развились во время приема антидепрессанта, нужно сообщать своему лечащему врачу во избежание развития более тяжелых и стойких к коррекции осложнений.
Если у вас возникли вопросы по поводу лечения головной и хронической боли антидепрессантами, в Юсуповской больнице работают специалисты, высшей категории и имеют научную степень, с многолетним опытом работы, они могут дать ответ, на все интересующие вас вопроси, по поводу лечение, реабилитации. Врачи Юсуповской больницы уделяют особое внимание каждому пациенту, собрав и проанализировав все данные по поводу жалоб пациента, проведя дифференциальную диагностику с заболеваниями, имеющими сходные симптомы, и исключив заболевания. Для более точной постановки диагноза при необходимости выполняется осмотр пациента смежными специалистами, а для обследования используется современное оборудование. И только после постановки точного диагноза подбирается оптимальное эффективное лечение для каждого пациента. В Юсуповской клинике все госпитализированные пациенты находятся под круглосуточным наблюдением дежурного врача и медсестры.
Механизм действия этих препаратов при профилактике мигрени не изучен. Вероятно, они блокируют высвобождение 5-НТ (серотонина), что препятствует развитию нейрогенного воспаления или инициации распространяющейся корковой депрессии, приводящей к появлению симптомов ауры. В некоторых случаях развитие ауры связывают с врожденной патологией кальциевых каналов (например, семейная гемиплегическая Мигрень, -и; ж. Приступы сильной пульсирующей головной боли, часто в одной половине головы, к-рые могут сопровождаться (или предваряться) зрительными, неврологическими или желудочно-кишечными симптомами; значительно чаще страдают женщины (80-90% случаев); обычно первый приступ возникает в возрасте 10-30 лет, после 50 лет мигрень иногда проходит самопроизвольно. Франц. migraine от греч. hemikrania—гол. боль, охватывающая половину головы.
" data-tipmaxwidth="500"data-tiptheme="tipthemeflatdarklight"data-tipdelayclose="1000"data-tipeventout="mouseout"data-tipmouseleave="false"data-tipcontent="html" title="Тремор">тремор , желудочно-кишечные нарушения (включая запор), периферические отеки, ортостатическую гипотензию и брадикардию. Доза верапамила при профилактическом лечении мигрени составляет 240-480 мг/сут, амлодипин назначается в дозе 5-10 мг/сут.
Антиконвульсанты или нейромодуляторы. Антиконвульсанты подавляют нейро-нальную активность посредством различных механизмов. Некоторые из этих препаратов обладают антимигренозной и противоболевой активностью, включая вальпроаты, топирамат, габапентин, леветирацетам и зонисамид.
а. Вальпроаты (препараты вальпроевой кислоты). Вальпроаты — первые противосудорожные средства, которые были разрешены к применению FDA США в качестве препаратов для профилактики мигрени. Механизм действия вальпроатов в профилактике мигрени обусловлен усилением ГАМКергических тормозных влияний в головном мозге. Обычно терапевтическая доза дивальпроата натрия при применении формы с замедленным высвобождением составляет 500-1000 мг/сут 1 .
Наиболее распространенные побочные эффекты включают тошноту (42%), аллергические реакции (39%), выпадение волос (31%), тремор (28%), астению (25%), диспепсию (25%), сонливость (25%), а также иногда регистрируется снижение или повышение веса. Вальпроаты не оказывают значительного влияния на когнитивные функции и редко вызывают седативный эффект. В редких случаях прием вальпроатов ассоциируется с такими серьезными побочными реакциями, как гепатит или панкреатит, гиперандрогенизм, поли-кистозные изменения в яичниках и тромбоци-топения. Вальпроаты обладают выраженной тератогенностью и поэтому не должны применяться как препараты первого выбора для профилактического лечения мигрени у женщин детородного возраста.
б. Топирамат. Топирамат — нейромодулятор, который был разрешен к применению FDA США в качестве препарата для профилактики мигрени в 2004 году. Топирамат имеет раз-
личные механизмы действия, которые могут играть роль в профилактике мигрени, включая усиление тормозной активности ГАМК, блокирование кальциевых каналов и ингибирование карбоангидразы.
Топирамат хорошо переносится, если лечение начинается с низкой дозы, обычно составляющей 15 или 25 мг/сут, и затем доза повышается еженедельно до 100 мг, что составляет рекомендуемую дозу. Прием топирамата ассоциируется со снижением веса (3,3-4,1%). Топирамат вызывает транзиторные парестезии в дистальных отделах конечностей. Менее распространенные побочные эффекты включают Когнитивные нарушения (англ. cognition познание) -нарушения познавательных функций. К когнитивным функциям относятся наиболее сложные функции мозга, такие как память, речь, мышление, восприятие (гнозис) и осуществление целенаправленных движений (праксис).
" data-tipmaxwidth="500"data-tiptheme="tipthemeflatdarklight"data-tipdelayclose="1000"data-tipeventout="mouseout"data-tipmouseleave="false"data-tipcontent="html" title="Когнитивные нарушения">когнитивные нарушения и развитие острой за-крытоугольной глаукомы (эти эффекты носят обратимый характер при отмене препарата), а также образование камней в почках (1,5%). Описаны олигогидроз и гипертермия, которые представляют собой очень редкие побочные эффекты и встречаются преимущественно в подростковом возрасте.
в. Габапентин и его производные. Габапентин и прегабалин оказывают модулирующее влияние на функцию глутамата и ГАМК, а также регулируют поступление кальция в клетку (см. главу 3). Эффективность габапентина в качестве препарата для профилактики мигрени изучалась в одном крупномасштабном рандомизированном контролируемом исследовании. Результаты исследования подтвердили эффективность габапентина в отношении уменьшения частоты мигренозных приступов при приеме препарата в средней терапевтической дозе 2400 мг/сут. Наиболее распространенные побочные эффекты, связанные с приемом габапентина, включают головокружение и сонливость.
г. Леветирацетам. Новый антиэпилептический препарат, механизм действия которого недостаточно изучен. В двух небольших исследованиях, посвященных эпизодической профилактике мигрени, эффективность препарата не была доказана, однако представляется перспективным прием леветирацетама в лечении хронической ежедневной головной боли.
д. Зонисамид. Зонисамид — производный сульфонамида — по химическому составу и структуре отличается от других антиконвульсантов. Имеются отдельные сообщенияэффективности препарата при эпизодическойпрофилактике мигрени, однако рандомизированных контролируемых исследований эффективности зонисамида для профилактики мигрени не проводилось. По механизму действия и режиму дозирования зонисамид напоминает топирамат, и иногда препарат применяется у пациентов, у которых отмечена эффективность топирамата в сочетании с плохой переносимостью. Побочные эффекты зонисамида включают парестезии, утомляемость, тревогу и снижение веса. Сообщалось также о развитии тревожной дисфории и трудностей концентрации внимания.
Несмотря на доказанную эффективность антиконвульсантов при профилактическом лечении мигрени, следует иметь в виду при их назначении, что наилучшее соотношение между ценой препарата и его эффективностью отмечено у больных с высокой частотой мигренозных приступов и с сопутствующими заболеваниями.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лечение головной боли напряжения
Только комплексный подход, направленный на нормализацию эмоционального состояния пациента (лечение депрессии) и устранение дисфункции перикраниальных мышц (уменьшение мышечного напряжения), позволяет облегчить течение головной боли напряжения и предотвратить хронизацию цефалгии. Важнейший фактор успешного лечения головной боли напряжения - купирование, а по возможности и предотвращение лекарственного абузуса.
- Лечение и профилактика эмоционально-личностных нарушений: депрессии, тревоги, фобий, соматоформных расстройств и др.
- Лечение и профилактика мышечного напряжения (напряжения перикраниальных мышц).
- Купирование/предотвращение лекарственного абузуса.
Вследствие этих мер уменьшается болевой и мышечно-тонический синдром, предотвращается трансформация эпизодической головной боли напряжения в хроническую и улучшается качество жизни.
Группы препаратов, используемых для лечения головной боли напряжения (в основном частой эпизодической и хронической головной боли напряжения), перечислены ниже.
- Фармакотерапия.
- Антидепрессанты [амитриптилин, селективные ингибиторы обратного захвата серотонина (пароксетин, флуоксетин, сертралин и др.), селективные ингибиторы обратного захвата серотонина и норадреналина (милнаципран, дулоксетин, венлафаксин)].
- Миорелаксанты (тизанидин, толперизон).
- НПВС (ацетилсалициловая кислота, диклофенак, кетопрофен, напроксен).
- При сочетании головной боли напряжения с мигренью - препараты для профилактического лечения мигрени (бета-адреноблокаторы, блокаторы кальциевых каналов, антиконвульсанты).
- Немедикаментозные методы.
- Релаксационная терапия.
- Поведенческая терапия (развитие копинг-стратегий).
- Биологическая обратная связь.
- Акупунктура, массаж, мануальная терапия.
- Контроль за количеством принимаемых обезболивающих препаратов!
Наиболее эффективны антидепрессанты, миорелаксанты и препараты из группы НПВС (последние следует назначать с осторожностью из-за риска лекарственного абузуса). Для лечения тяжёлых случаев хронической головной боли напряжения в последнее время наряду с амитриптилином и селективными ингибиторами обратного захвата серотонина применяют антидепрессанты из группы селективных ингибиторов обратного захвата серотонина и норадреналина (милнаципран, дулоксетин), а также антиконвульсанты (топирамат, габапентин и др.). При сочетании мигрени и головной боли напряжения следует применять традиционные средства для профилактики мигрени: бета-адреноблокаторы, блокаторы кальциевых каналов, антиконвульсанты.
В ряде исследований показана эффективность ботулинического токсина при головной боли напряжения, сочетающейся с напряжением перикраниальных мышц.
У многих пациентов, особенно при наличии выраженной депрессии, стойкого психологического конфликта и мышечного напряжения, хороший эффект оказывают немедикаментозные методы: психотерапия, психологическая релаксация, биологическая обратная связь, прогрессивная мышечная релаксация, массаж воротниковой зоны, фитнес, водные процедуры и др.
В большинстве случаев эпизодическая головная боль напряжения имеет легкую или умеренную интенсивность. У большинства больных достаточно эффективны обычные безрецептурные анальгетики (такие какацетаминофен) или нестероидные противовоспалительные средства. Если боль не слишком продолжительна (не более 4 часов) и возникает не чаще, чем 1 раз в неделю, то практика эпизодического приема этих препаратов вполне оправдана. Но если головные боли возникают чаще, чем 1 раз в неделю, то анальгетики следует использовать с осторожностью ввиду риска рикошетной головной боли. Хотя для лечения головной боли напряжения эмпирически иногда используют миорелаксанты (например, диазепам, баклофен, дантролен, циклобензаприн), их эффективность не доказана в клинических испытаниях. Теоретически эти препараты могут уменьшить боль, расслабляя перикраниальные мышцы, но на практике они часто оказываются неэффективными.
Профилактическое лечение головной боли напряжения
Профилактическая лечение показана в том случае, когда головная боль напряжения отмечается чаще, чем 3 дня в неделю. Препаратами выбора в этом случае являются трициклические антидепрессанты, прежде всего амитриптилин. Используют также нестероидные противовоспалительные средства, вальпроевую кислоту, другие антидепрессанты (например, доксепин, мапротилин, флуоксетин), а также анксиолитик буспирон.

Как справиться с приступами головной боли, которые могут длиться от 3 часов до 3 суток? Что делать, если привычные таблетки не помогают? В 2019 году появилась новая терапия мигрени. Чтобы избавиться от приступов, достаточно одной инъекции в месяц.
Каковы современные методы лечения мигрени? Как не обрести зависимость от таблеток? Об этом рассказал врач-невролог клиники лечения боли ГКБ им. В. В. Виноградова Пётр Соков.
— Для начала разберемся, что такое мигрень. Головную боль можно назвать мигренью, если на протяжении жизни было пять или более нарушающих повседневную активность и ничем не спровоцированных приступов интенсивной головной боли, продолжающейся от 3 часов до 3 суток, сопровождающейся тошной или повышенной чувствительностью к свету и звукам. Чаще всего головная боль при мигрени пульсирующая, затрагивает одну половину головы. У четверти пациентов приступу предшествует так называемая аура — это может быть чувство онемения, слабости, различные обонятельные или слуховые нарушения. Далее возникает сам приступ головной боли и после — состояние постдромы, когда приходит ощущение опустошения, может также возобновляться чувство онемения, тошноты и т. д. Такая стадийность характерна для мигрени.

Приступ мигрени обычно провоцируют прием различных продуктов (красное вино, горький шоколад, кофе, орехи и др.), сильный запах, физический или эмоциональный стресс. Пациенту нужно стараться избегать этих запускающих мигрень факторов.
В зависимости от интенсивности и частоты возникновения боли назначаются различные препараты. Первая линия терапии — анальгетики и нестероидные противовоспалительные препараты. В более тяжелых случаях назначаются триптаны, могут применяться наркотические анальгетики. Кроме того, в отдельных случаях хронической мигрени врач может назначить регулярный приём лекарств. Для систематической терапии применяются препараты из группы бета-блокаторов, антиконвульсанты, антидепрессанты. Ещё один метод купирования тяжелых приступов головной боли — лечебные блокады. Они безопасны и эффективны. Кому-то требуется несколько процедур, есть случаи, когда боль проходит после одного укола.
С 2019 года появилась новая терапия мигрени — введение блокаторов CGRP рецепторов. Инъекцию делают подкожно один раз в месяц. Несколько препаратов уже вышли на российский рынок. Проведены клинические испытания, доказавшие, что эта терапия действительно снижает интенсивность приступов и уменьшает их частоту. Единственный минус — пока высокая цена. Но, как и все новые препараты, впоследствии они будут более доступны.

Что нужно знать человеку, у которого часто болит голова?
Заведите дневник головной боли. Записывайте, когда боль возникла, что ей предшествовало, какой был пульс и давление, что помогло избавиться от боли. Это нужно не только врачу с точки зрения диагностики, но и помогает самому пациенту лучше бороться с болью. Во многих случаях при помощи ведения дневника головной боли можно избавиться от головной боли, установив провоцирующие ее факторы.
Не терпите боль. Таблетку нужно выпить как можно раньше от начала приступа головной боли. Отложенный прием снижает эффективность проводимой терапии.
Не при всякой головной боли нужны лекарства. Если головная боль не сильная, возникла на фоне стресса, длительного статического положения и общего напряжения организма, не стоит сразу принимать таблетки. Нужно попробовать расслабиться, принять удобную позу, по возможности исключить стрессовые факторы. И головная боль может отступить.
Головная боль может быть вызвана неправильным и слишком длительным приемом обезболивающих лекарств. Формируется патологический круг: пациент пьет обезболивающее и тем самым провоцирует приступ головной боли. Это достаточно частая причина обращений к неврологу. Некоторые пациенты принимают до 60-70 таблеток обезболивающего в месяц — по 1-2 в день.
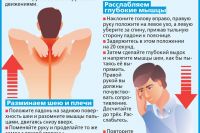
Стоит обратиться к специалисту, если:
— сильная головная боль возникла впервые, на фоне полного здоровья;
— умеренная головная боль продолжается длительное время, и не помогают простые препараты, которые вы принимаете самостоятельно;
— головная боль стала другой, непривычной;
— вы не может обойтись без таблетки и принимаете их каждый день;
— головная боль сопровождается слабостью в руке или ноге, головокружением, рвотой, нарушением речи или зрения.
Головная боль напряжения (код по МКБ-10 — G44.2) — неврологическое заболевание с первичным возникновением головной боли. Болевые ощущения носят двусторонний характер и умеренную интенсивность. Физическая нагрузка не приводит к их усилению. В процессе обследования пациента и постановки диагноза врач исключает органические патологии центральной нервной системы в виде злокачественных новообразований, энцефалита и др. Выбор того, чем и как лечить ГБН зависит от выраженности клинических симптомов и наличия сопутствующих заболеваний.
Общая информация

Среди всех случаев первичной ГБ, наиболее часто встречается головная боль напряжения. Это патология, которая проявляется болевыми эпизодами различной продолжительности. В неврологии используют синонимы: головная боль мышечного напряжения, психомиогенная или стрессовая ГБ и др.
По данным Всемирной организации здравоохранения описываемое состояние в течение жизни встречается у 80% людей. Как правило, оно имеет вид кратковременных диффузных болевых ощущений. Единичные приступы не требуют проведения терапии и устраняются при исключении причинных факторов развития патологии.
Виды заболевания
Клинические рекомендации в неврологии относят ГБН к первичным и доброкачественным цефалгиям. Это состояния, которые не связаны с какими-либо органическими изменениями головного мозга и анатомическими образованиями, расположенными в области шеи и головы.
В процессе диагностики используют следующую классификацию заболевания:
- Эпизодическая ГБН — в течение 1 месяца выявляется не более 15 дней с болевыми ощущениями или 180 дней в течение 1 года. Дополнительно, эпизодическую ГБН разделяют на частую и не частую.
- Хроническая — более 15 дней в течение 1 месяца больной жалуется на ГБ.
Причины и механизмы развития
Длительное время считалось, что заболевание развивается в связи с психогенными факторами. Психосоматика головной боли напряжения активно изучалась на протяжении последнего десятилетия. Однако в современной медицине считают, что основные причины имеют нейробиологическое происхождение.
Центральный и периферический компонент
К центральному относят повышенную чувствительность нейронов тройничного нерва, а также снижение болевого порога и понижение активности антиноцицептивной (противоболевой) системы. Основной периферический компонент — нарушение функции перикраниальных мышц. При их повышенном тонусе возникает стойкая боль. У пациентов с эпизодической формой заболевания связано с периферическим компонентом, а у больных с хронической — с центральным.
Мышечный компонент
Не менее важны триггерные факторы. К ним относят:
- плохое общее состояние здоровья;
- неспособность психологического и мышечного расслабления;
- небольшое количество сна ночью;
- острый или хронический эмоциональный стресс;
- необходимость длительного сохранения неудобной позы шеи и головы.
Головная боль напряжения может переходить в хроническую форму. Это наблюдается в результате избыточного использования обезболивающих, в первую очередь бесконтрольного, а также при наличии сопутствующих психических расстройств — депрессии, повышенной тревожности и др. Кроме этого, ряд лекарственных препаратов (Левофлоксацин и т. п.) способны приводить к болевым ощущениям в качестве побочного эффекта.
Клинические признаки
Симптомы имеют вид эпизодов болевого синдрома с разной продолжительностью — от 30 минут до нескольких дней. У некоторых пациентов боль может присутствовать постоянно в течение суток.

Диагностические мероприятия
Диагностикой головной боли напряжения занимается врач-невролог. Постановка диагноза основывается на диагностических критериях, которые включают оценку имеющихся у пациента жалоб, анамнеза заболевания и данных неврологического осмотра. Проведение инструментальных и лабораторных методов обследования показано только при подозрении на симптоматический, т. е. вторичный патогенез болевых ощущений.
Основные критерии для постановки диагноза следующие:
- Длительность приступа — от 30 минут до 1 недели.
- ГБ имеет минимум две характеристики: двухсторонняя локализация, давящий, сжимающий, но не пульсирующий характер, интенсивность слабая или умеренная, физическая активность не влияет на выраженность симптома.
- Наличие обоих признаков: тошнота или рвота отсутствует, а также присутствует только фонофобия или фотофобия.
- Возможность постановки другого диагноза в рамках международной классификации головной боли отсутствует.
При внешнем осмотре неврологический дефицит отсутствует, что позволяет исключить органические поражения нервной системы. У больных возможно выявление повышенной тревожности и гипервентиляция. Пациент не может расслабиться психологически. Обязательно проводится пальпация мышц на голове и шеи: грудино-ключично-сосцевидных, жевательных, височных, ременных и нижних косых. Мышечный тонус при этом может быть повышен, что свидетельствует о наличии напряжения перикраниальных мышечных групп. Больной при этом может активно сопротивляться пальпации из-за резкого усиления болевого синдрома.
Форму ГБН устанавливают при подсчете числа дней с ГБ. Пациента просят вести дневник, где отмечается наличие, а также продолжительность болевых ощущений. Минимальная продолжительность дневниковых наблюдений — 1 месяц. Этот простой метод позволяет определить эпизодический или хронический характер патологии.
Для исключения вторичных форм ГБН назначают электроэнцефалографию, компьютерную или магнитно-резонансную томографию, ангиографию и другие инструментальные методы. Эти процедуры позволяют выявить органические изменения в головном мозге и установить первопричину.
Инструментальные и лабораторные методы диагностики не имеют диагностической ценности. Их используют в тех случаях, когда имеются подозрения на вторичный характер болевых ощущений. Для большинства больных обследование включает только изучение жалоб и анамнеза заболевания.
Вылечить головную боль напряжения возможно лишь при правильной постановке диагноза. В неврологии при болевых синдромах важно исключить схожие заболевания, благодаря дифференциальной диагностики. В случае ГБН необходимо подтвердить отсутствие у пациента легкой формы мигрени, а также головной боли, связанной с венозной дисфункцией внутричерепных сосудов. Если цефалгия носит односторонний характер, то исключается цервикогенная головная боль.

Больные с хронической формой мигрени часто отмечают постоянные болевые ощущения, которые сохраняются в межприступный период. В процессе диагностики важно отличать оба состояния. У больных с мигренью на начальных этапах развития болезни имелись характерные мигренозные приступы, возникающие после воздействия триггерных факторов. Также, у больных возникает облегчение состояния в период беременности и выявляется наследственный анамнез.
Наибольшую трудность в диагностике представляет выявление ГБН, связанной с бесконтрольным приемом обезболивающих средств. В этом случае важное значение имеет анамнез заболевания, выявленный факт длительного применения анальгетиков или их комбинаций при опросе страдающего.
Подходы к лечению
Лечение головной боли напряжения основывается на двух подходах: купировании болевых эпизодов и профилактическое воздействие. С этими целями используют лекарственные препараты, психотерапию, физиотерапевтическое воздействие и пр. Важно отметить, что лечение народными средствами или гомеопатией недопустимо. Оба подхода не имеют доказательств своей эффективности и безопасности.
Перед терапией с больным проводят поведенческую терапию. Она включает следующие аспекты:
- Пациенту объясняют, что ГБН — это заболевание с доброкачественным прогнозом. Понимание причин его развития и механизмов возникновения головной боли, позволяет человеку адекватно воспринимать свое состояние и уменьшить уровень эмоционального стресса.
- Объясняется важность устранения причинных факторов: хронического стресса, длительного пребывания в однообразной позе, тревоги и депрессии. Необходимо обеспечить их устранение, а также обучить пациента мышечной и психологической релаксации.
- При длительном применении обезболивающих препаратов, необходимо сократить их использование.
- Объяснение важности комплексного подхода к терапии. Помимо лекарственных препаратов, следует посещать психотерапевта, физиотерапевтические сеансы и соблюдать все назначения лечащего врача.
Поведенческая терапия в начале лечебных мероприятий позволяет повысить их эффективность, а также приверженность пациента лечению. Это улучшает долгосрочный прогноз и снижает риски рецидивов эпизодов ГБН.
Как снять головную боль напряжения при острых эпизодах?
Наибольшей эффективностью обладают препараты, относящиеся к простым анальгетикам и нестероидным противовоспалительным средствам. Их рекомендуется использовать в случаях, когда количество приступов не превышает 2-х в течение недели, или 8 в течение месяца. Если число болевых эпизодов больше, то имеется риск лекарственного усиления боли.
Используют Ибупрофен, Кеторолак, Напроксен, Диклофенак и другие препараты. Дозировки подбирает лечащий врач, однако они находятся в пределах терапевтических доз. Парацетамол среди средств указанных групп имеет наименьшую эффективность.
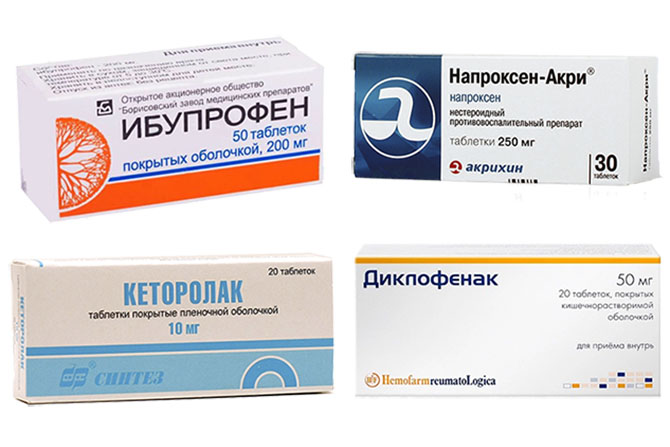
Анальгетики и нестероидные противовоспалительные средства для купирования головной боли
Применять простые анальгетики разрешено в течение 14 дней. При превышении этого срока снижается лечебный эффект и увеличивается риск развития лекарственной ГБН. В течение лечения больной контролирует эффективность приема препаратов в своем дневнике.
Головную боль напряжения лечат любыми средствами из группы НПВС и анальгетиков, однако применение средств на основе метамизола натрия (Анальгин, Баралгин и др.) противопоказано. Они имеют высокий риск развития побочных эффектов. Кроме того, для устранения болевых эпизодов не рекомендуется применять триптаны, наркотические анальгетики, а также барбитураты и таблетки с кофеином (Андипал и пр.).
Постоянная головная боль напряжения и частые эпизоды периодической ГБН требуют профилактического лечения. Оно основывается на следующих подходах:
- поведенческое воздействие, основанное на указанных выше принципах;
- пациенту объясняют механизм действия и возможные негативные последствия используемых лекарственных препаратов (особенно важно это при приеме средств, не имеющих обезболивающий эффект, например, антидепрессантов);
- дозировка препаратов подбирается постепенно, терапию всегда начинают с небольшой дозы, добиваясь исчезновения симптомов;
- при использовании лекарственных средств не следует нарушать рекомендуемые сроки их приема;
- эффективность лечения оценивают каждые 4-12 недель, в зависимости от выраженности симптоматики, если препараты не приводят к значимому эффекту, их меняют на другие медикаментозные средства;
- терапия может быть прекращена через 6-12 месяцев после исчезновения эпизодов головной боли, более ранняя отмена лекарств обуславливает частые рецидивы ГБН.
Основная группа препаратов для профилактики расстройства — антидепрессанты, которые обладают обезболивающим эффектом при длительном использовании. Наибольшую эффективность отмечают у Амитриптилина. Известно, что его антидепрессивный эффект наступает позже противоболевого при применении низких доз. Меньшая эффективность наблюдается у других препаратов: Дулоксетин, Флуоксетин, Миртазапин и др.
Амитриптилин назначают принимать с минимальной терапевтической дозы. Каждую неделю ее повышают на 5-10 мг, добиваясь клинического эффекта или развития побочных эффектов. Как правило, после изменения дозировки, доза устанавливается в значении средней терапевтической — 30-75 мг в сутки. При длительном применении антидепрессантов следует помнить об их побочных эффектах. Амитриптилин может стать причиной сухости во рту, сонливости, запоров и головокружений.
Терапия с их применением продолжается от 6 до 12 месяцев.
Помимо анальгетиков и антидепрессантов возможно использование лекарственных средств других фармакологических групп:
- противосудорожные (Габапентин, Топирамат) нормализующие мышечный тонус, их применяют на фоне отсутствия или слабой выраженности эффекта от Амитриптилина и других антидепрессантов;
- миорелаксанты (Тизанидин и его аналоги) могут использоваться до 2 месяцев, разрешено использовать одновременно с другими препаратами;
- ноотропы (Пирацетам, Пикамилон и др.) имеют низкую степень доказательств эффективности, но показаны больным со снижением способности к вниманию и других когнитивных функций;
- противотревожные средства по типу Афобазола или Атаракса, повышенный уровень тревоги приводит к усилению мышечного спазма и прогрессированию патологии, использование транквилизаторов (Стрезам и др.) позволяет снизить выраженность тревожности у пациента.
Лекарственные препараты назначаются только лечащим врачом. Ни в коем случае не стоит заниматься самолечением. Это чревато прогрессированием симптомов и развитием стойких болевых ощущений.
В терапии также активно используют немедикаментозные методы. Больным важно знать, что они не являются самостоятельным лечением, а всегда применяются в комбинации с Амитриптилином и другими медикаментами.
Клинические исследования показывают, что максимальный лечебный эффект наблюдается от метода обратной биологической связи. Эта процедура позволяет уменьшить количество эпизодов ГБН, а также уровень тревожности. Дополнительное значение имеет когнитивно-поведенческая психотерапия и обучение больного методам психологической и мышечной релаксации. Указанные подходы направлены на избавление от нервного напряжения и нормализацию уровня качества жизни.
В медицине нет однозначного ответа на вопрос, лечат ли головную боль напряжения с помощью физиотерапии или данный метод обладает ограниченной эффективности. Положительные результаты наблюдаются при регулярных занятиях лечебной физкультурой (ЛФК) и массаже. Упражнения при головной боли напряжения направлены на активацию мышц шеи и головы за счет медленного выполнения простых двигательных заданий. ЛФК всегда проводится под наблюдением специалиста до того, как пациент освоит правильную технику их выполнения. Введение ботокса в напряженные мышечные группы не приводит к значимому эффекту.

Ограниченный эффект наблюдается при введение местных анестетиков (Новокаин, Лидокаин) в триггерные точки. Лекарственные блокады используются совместно с приемом препаратов внутрь, лечебным массажем и ЛФК.
Диета носит общеоздоровительный характер. Из рациона питания убирают все жирные, жареные, соленые, острые блюда, увеличивая потребление овощей, фруктов, курятины, крольчатины, ягод, орехов и кисломолочных продуктов.
Прогноз и профилактика
Прогноз благоприятный. Ранее выявление симптоматики заболевания и назначение комплексного лечения позволяет устранить эпизоды головной боли и сохранить качество жизни на высоком уровне.
При позднем начале терапии или попытках больного заниматься самолечением, состояние ухудшается. Это проявляется увеличением частоты эпизодов ГБН и их продолжительности. На фоне стойкого болевого синдрома у пациента развивается депрессия и другие психологические расстройства.
Профилактические мероприятия при ГБН носят неспецифический характер. Рекомендовано:
- снизить уровень стресса;
- регулярно заниматься спортом и обеспечить правильное питание;
- отказаться от курения, употребления спиртных напитков и наркомании;
- не использовать без назначения врача лекарственные препараты, а также не менять схемы подобранной терапии;
- своевременно лечить имеющиеся заболевания внутренних органов и нервной системы;
- посещать психотерапевта при психологических проблемах.
Частые головные боли, возникающие чаще 1 раза в две недели, являются показанием для обращения за медицинской помощью. Невролог при осмотре больного установит причины их появления и подберет индивидуальную терапию.
Читайте также:


