Болит голова после блокады позвоночника
На вопросы читателей ответили Виталий Забаровский, ведущий научный сотрудник неврологического отдела РНПЦ неврологии и нейрохирургии, главный внештатный специалист по мануальной терапии Министерства здравоохранения, Иосиф Михневич, заведующий неврологическим отделением № 1 5-й городской клинической больницы Минска, Александр Барановский, заведующий нейрохирургическим отделением 5-й ГКБ, главный внештатный нейрохирург комитета по здравоохранению Мингорисполкома. Начало онлайн-конференции тут.
Когда поможет мануальный терапевт?
— После спинальной анестезии болит поясничный отдел позвоночника. Медикаменты и физиопроцедуры приносят временное облегчение. Результаты МРТ: имеются признаки спондилоартроза, в сегментах L3 — S1 имеются циркулярные протрузии дисковертебральных комплексов, выступающие в просвет позвоночного канала на 3-5 мм с незначительной компрессией дурального мешка. Позвоночный канал не сужен. Заключение МРТ: дегенеративные изменения в поясничном отделе позвоночника. Как избавиться от болевого синдрома? Поможет ли мануальный терапевт?
Виталий Забаровский: Крайне маловероятно, что появление болей в поясничном отделе позвоночника связано со спинальной анестезией (вместе с тем необходимо знать, в связи с каким заболеванием она выполнялась). А вот изменения, выявленные у вас во время проведения МРТ — спондилоартроз и протрузии межпозвонковых дисков, как правило, и вызывают болевые ощущения в поясничном отделе позвоночника. Так как противопоказаний для использования мануальной терапии согласно описанию МРТ нет, то с высокой долей вероятности можно сказать, что врач мануальной терапии вам поможет.
Виталий Забаровский: Ангиотрофоневроз (болезнь, синдром Рейно) не является показанием к назначению мануальной терапии. По второму вопросу: грыжа размером 7 мм может являться противопоказанием к применению мануальной терапии в случае, если это фораминальная грыжа — выпятившаяся часть диска направлена в межпозвонковое отверстие и сдавливает проходящий в нем корешок или если грыжа направлена в позвоночный канал (медианная, парамедианная) и уменьшает его передне-задний размер до 14 мм и менее. Боли в паху не связаны с данной грыжей, так как эту зону иннервирует L1 корешок, не связанный с сегментом L5-S1, в котором у вас выявлена грыжа. Для уточнения диагноза может потребоваться обследование органов малого таза, консультация гинеколога и уролога. Часто боли в этой области также может провоцировать артроз тазобедренных суставов.
— Проблема со спиной существует 7 лет. Все началось с небольшого хруста в шее. С годами хруст усилился. Сейчас спазмированы мышцы, появился существенный дискомфорт в шее, зажатость воротниковой зоны, беспокоит поясница с правой стороны. Недавно нашел ролики с вертебрологом, висцеральным терапевтом. Он вправляет первый шейный позвонок атлант, и спина реабилитируется. Можно ли доверять этому методу?
— Возможно ли после операции по удалению грыжи позвоночника применение мануальной терапии?
Виталий Забаровский: В случае повреждения диска (причина не так уж и важна), его фибротизация (заживление) занимает от 9 до 16 месяцев — в среднем один год. Столь медленное заживление связано с тем, что межпозвонковый диск — самое большое бессосудистое образование организма человека. Поэтому в этот промежуток времени нежелательно слишком активное механическое (мануальное) воздействие на поврежденную зону. Целесообразно использование мягкотканных техник мануальной терапии, а также тренирующей терапии для создания достаточного мышечного корсета в заинтересованной зоне, а также восстановления нарушенного двигательного стереотипа с помощью специальных упражнений. В любом случае возможность применения определенных мануальных техник врач мануальной терапии решает индивидуально.
— Коллеги говорят, что я часто сутулюсь, вытягиваю шею вперед. Что вы посоветуете для коррекции осанки офисному работнику? Стоит ли использовать корректор осанки?
Какой вид спорта не повредит?
— Каким видом спорта можно заниматься, если есть межпозвоночная грыжа, но она не беспокоит?
Александр Барановский и Иосиф Михневич: Можно заниматься любым спортом, исключающим большие осевые нагрузки на позвоночник (штанга, пауэрлифтинг и т.д.). Особенно хорошо: лечебная гимнастика, ходьба, в том числе скандинавская, плавание.
— Есть грыжа Шморля, L4-L5. При обострениях боли снимал обезболивающими, капельницами. Но в определенный момент эти действия перестали приносить облегчение, начался еще и перекос таза. При помощи каких упражнений вернуть себе полноценное движение (без лекарств и операций)?
Иосиф Михневич и Александр Барановский: Рекомендуем лечебную гимнастику лежа, плавание. Необходимы упражнения на вытяжение позвоночного столба: подводное вытяжение и сухое — на шведской стенке.
— Реально ли таким способом, который рекомендует штангист Андрей Арямнов, вылечить грыжу? (Спортсмен на протяжении 5 минут лежит на двух лавочках: плечи на одной, икры и ступни — на другой, а тело, таким образом, висит над пустым пространством. — Прим. ред.)
Иосиф Михневич: Это упражнение укрепляет мышечный корсет, что может в дальнейшем привести к улучшению состояния при наличии грыж. Поэтому такие упражнения полезны.
Чем опасны блокады?
— У меня грыжа в поясничном отделе, было обострение, долго не проходило, сделала четыре блокады. Знаю, что некоторые врачи против блокад. Почему? Чем они могут быть опасны?
Иосиф Михневич: При проведении блокад нужно владеть определенной техникой. Существует опасность инфекционных осложнений и повреждения соседствующих структур.
— Почему растет заболеваемость опорно-двигательного аппарата и костно-мышечной дистрофией, проблемы уже выходят на первые позиции по масштабам рецидивов. Экология? Хотелось бы услышать мнение о саморегуляции и восстановлении организма, в том числе репродукции тканей и клеток, вплоть до исчезновения грыж и восстановления межпозвонковых дисков вследствие изменения образа жизни. Такое возможно?
Иосиф Михневич: Болезней костно-мышечной системы действительно становится больше. Причины многочисленны, в том числе и экология. Здоровый образ жизни однозначно способствует саморегуляции и восстановлению организма. Грыжи дисков подвержены эволюции и исчезают со временем при правильном трудовом и двигательном режиме, соблюдении правил эргономики.
— Левосторонняя парамедианная нисходящая грыжа диска Л5_S1, выступающая в просвет спинномозгового канала до 7 мм (ширина основания 8 мм кранио каузальный 12 мм), оттесняя нервный корешок сзади. Л 4_Л5 протрузия до 3 мм. Выраженный болевой синдром. Лечение длилось 4 месяца. Сейчас чувствую онемение, быстро устаю. Подскажите ваше лечение.
Иосиф Михневич: Рекомендую лечебную гимнастику лежа, плавание, подводный душ-массаж.
Александр Барановский: В вашем случае наиболее целесообразно оперативное лечение — удаление грыжи межпозвонкового диска.
Может ли потеря веса вызвать боль в спине?
— Может ли межпозвоночная грыжа давать боли в спине и схваточные боли внизу живота?
Александр Барановский: Боли внизу живота не характерны для межпозвонковой грыжи. Чтобы исключить (подтвердить) межпозвонковую грыжу, нужно выполнить обследование: МРТ пояснично-крестцового отдела позвоночника.
— Чем вызван хруст в позвоночнике? Это соли? И что делать?
Иосиф Михневич: Хруст в позвоночнике вызван изменениями в межпозвонковых суставах. Необходима консультация ревматолога.
— Грыжа поясничного отдела L3-L2 сильно не беспокоила, пока не решил сбросить немного вес. За 2 недели сбросил 8 кг (с 92 кг). При этом активно делал несиловые упражнения (общая физкультура), спустя месяц появилась боль в спине, которая переходила в суставы нижних конечностей (тазобедренного, коленного, пальцев ног, рук и плечевого сустава). Боль прогрессирует с каждым днем, нестероидные препараты сильного эффекта не дают. Возможно ли, что мое нынешние состояние, боли в спине вызваны резким изменением рациона питания и потерей веса?
Иосиф Михневич: У вас клиника поражения суставов. Нужна консультация ревматолога.
Иосиф Михневич: У вас клиника поражения L4 корешка. Необходима консультация невролога и подбор лечения.
Александр Барановский: Данные МРТ необходимо проконсультировать у ортопеда-травматолога, а затем проконсультироваться у невролога и нейрохирурга.
— Беспокоят сильные боли в поясничном и крестцовом отделе позвоночника, сильная скованность движений в период обострения. Какие исследования вы рекомендуете и к какому конкретно специалисту нужно обращаться (травматолог, хирург, невропатолог)?
Иосиф Михневич и Александр Барановский: Нужно сдать общий анализ крови и МРТ пояснично-крестцового отдела позвоночника. В зависимости от результатов будет понятно, к какому специалисту обращаться. Но вначале точно нужно к неврологу.
— У меня межпозвоночная грыжа л4 — л5 размером 9 мм. Лежал в госпитале в декабре 2018-го, но все равно болит правая нога. Какие рекомендации вы дадите?
Александр Барановский: Необходимо еще раз пройти курсовое лечение в неврологическом отделении. Затем обязательно повторить МРТ пояснично-крестцового отдела позвоночника и проконсультироваться с нейрохирургом.
— Подскажите, как восстановить органы таза после операции на секвестрированную грыжу, была сделана операция на диске L5S1 в марте этого года экстренно, началось онемение правой стопы, ягодиц и промежности, проблема осталась, не могу ходить естественно в туалет, постоянные запоры, нет позывов. Что можно сделать?
Александр Барановский: Эти изменения требуют повторного курса лечения в неврологическом отделении стационара.
— На протяжении 3−4 месяцев ощущаю периодические боли в поясничном отделе спины. Если сделать МРТ этой части спины, поможет ли это понять, в чем дело? Если да, то где это можно сделать?
Иосиф Михневич: МРТ пояснично-крестцового отдела позвоночника поможет выяснить причину. Данный вид обследования можно выполнить в медицинских центрах Минска или в больницах города, где имеются аппараты МРТ.
Что такое остеохондроз
Между каждой парой позвонков расположены межпозвоночные диски – волокнистые хрящевые образования, которые выполняют функцию амортизатора во время движения. Они помогают сохранить упругость и подвижность позвонков. Каждый диск состоит из нескольких структур:
- Студенистое ядро, которое обеспечивает подвижность сустава.
- Фиброзное кольцо, имеющее достаточную степень твердости, чтобы выдержать нагрузки на позвоночный столб.
При остеохондрозе, развивается деградация ткани межпозвонковых дисков – они становятся тоньше и усыхают, что приводит к потере их функциональности. Из-за болезни, нарушается обмен веществ в позвоночном столбе, ухудшается кровообращение и растет нагрузка на межпозвонковые диски. Вследствие чего, фиброзное кольцо от чрезмерной нагрузки начинает деформироваться и трескаться. Если оно разорвется, наружу выскочит студенистое ядро, образовав межпозвоночную грыжу, спровоцировав боль в шее.
Из-за остеохондроза страдает подвижность шеи. Как известно в области шеи проходят артерии, которые питают мозг. По причине остеохондроза, они пережимаются, и головной мозг перестает получать достаточное количество кислорода.

Головные боли напряжения
Головные боли напряжения (ГБН) особенно эпизодические часто путают с другими видами головных болей и заболеваниями. Многие специалисты считают, что головные боли напряжения это просто более мягкая форма мигрени с аналогичными триггерами головной боли. И поэтому лечение может быть очень сходно с лечением мигрени. Кроме того, необходимо учитывать и возможность абузусных головных болей возникающих при длительном приеме аналгетиков.
Точные причины ГБН до конца не понятны, но некоторые факторы, провоцирующие их появление известны:
- Тревога, стресс и депрессия
- Изменения образа жизни (изменение питания нарушения сна)
- Алкоголь, кофеин или курение
- Мышечные спазмы в шейном отделе и голове
- Злоупотребление аналгетиками
- Нарушения осанки и длительные статические нагрузки (работа за компьютером) или длительное нахождение головы в неподвижном состоянии – неудобная поза во время сна.
Симптомы включают в себя:
Боль по обе стороны головы – боль тупая не пульсирующая. Интенсивность не увеличивается при обычных нагрузках (ходьбе подъему по лестнице) .
Интенсивность боли от незначительной до средней (появляется как утром, так и в течение дня).
Характер боли, стягивающий опоясывающий всю голову (лоб виски затылок шею).
Боли бывают эпизодические или хронические. Эпизодические возникают изредка и длятся от нескольких часов до нескольких дней .Хронические боли возникают почти ежедневно и полностью не исчезают.
Повышенная чувствительность к свету или звукам (причем не одновременно к обоим раздражителям). При хронических ГБН возможна вместо гиперчувствительности наличие тошноты.
Диагноз головных болей напряжения основан на клинических данных и дифференцировки с другими видами головной боли. При необходимости назначаются инструментальные методы обследования (КТ МРТ УЗИ).
Лечение во многом схоже с лечением мигрени (антидепрессанты противосудорожные аналгетики миорелаксанты). Кроме того, профилактическим эффектом обладает иглорефлексотерапия массаж различные виды гимнастики, биологически-обратная связь, психотерапия.
Абузусная головная известна как боль, связанная с избыточным применением медикаментов. Связана с длительным приемом аналгетиков и других препаратов, назначаемых при лечении головной боли. Встречается этот вид головной боли довольно часто. Исследования показали, что у 73 % пациентов с хронической головной болью причиной являлся чрезмерный прием медикаментов. Абузусная головная боль может возникнуть при чрезмерном приеме аналгетиков и препаратов, уменьшающих головную боль (более частом, чем назначено или в большей дозировке). Наиболее часто возникают абузусные головные боли при приеме следующих препаратов:
- Обычные аналгетики – аспирин, ацетаминофен, ибупрофен, напроксен.
- Комбинированные аналгетики, в состав которых входят препараты, усиливающие аналгезирующее действие (комбинация аналгетиков с фенобарбиталом кофеином кодеином).
- Опиоидные анальгетики – меперидин, гидрокодон, оксиморфон, морфин. Эти препараты иногда назначаются для снятия сильных приступов мигрени.
- Эрготамины.
- Триптаны, такие как суматриптан (Imitrex), и Наратриптан (Amerge).
Симптомы абузусной головной боли схожи с таковыми при мигрени и головной боли напряжения, но есть свои особенности:
- Необходимость ежедневного приема медикаментов в определенное время.
- Отсутствие эффекта от превентивной терапии.
- Зависимость появления головной боли от времени прошедшего с последнего приема лекарства.
- Появление головных болей в одно и тоже время (чего не наблюдалось ранее).
Пациенты, обращаясь к врачу с якобы ухудшением заболевания, подчас бывают удивлены тем, что причиной декомпенсация является избыточный прием медикаментов. Диагноз абузусной головной боли устанавливается на основе симптоматики и информации о приеме медикаментов (особенно если пациент ведет дневник головной боли).
Лечение абузусной головной боли заключается в постепенном снижении дозировки препаратов и снятия интоксикации. Возможно применение нейролептиков антидепрессантов противосудорожных.
Процесс лечения абузусной головной боли может занять до нескольких месяцев.
Очень полезны физические упражнения, массаж, иглорефлексотерапия.
Синдром шейной мигрени
Подобное состояние появляется после ухудшения кровообращения в одной или обеих позвоночных артериях, что в итоге вызывает расстройства кровообращения в мозге. Состояние не грозит инсультом или другим тяжелым состоянием, но может запросто вызвать мучительные боли, а также расстройства зрения, слуха и дискоординацию.
Причиной шейной мигрени может быть как врожденная патология в шейных позвонках, так и травма или же остеохондроз, развитие которого затронуло 1 или 2 сегмента шейного отдела позвоночника. Шейная мигрень развивается после сокращения мышц и резкого сужения артериального просвета. Спазмирования проявляются при совершении движений головой, изменении положения тела и т.д. Все это перекрывает ток крови к голове и вызывает проблемы с мозговым кровообращением, что приводит к мигреням.
Шейная мигрень имеет 2 стадии:
- I стадия – обратимый процесс, который беспокоит редко.
- II стадия – развивается при необратимом сужении просвета сосудов. Как правило, признаки постепенно усиливаются и становятся учащенными.
Признаками шейной мигрени являются:
- Болезненность имеет постоянный или приступообразный характер.
- Жгучая и пульсирующая боль, располагающаяся в затылочной области.
- Дискомфорт и в глазницах, переносице, ушной и лобной области.
- Усугубление симптомов при изменениях положения головы.
- Могут возникать головокружения и тошнота.
- Возможен шум в ушах.
- Иногда появляется двоение в глазах, пелена.
- Чувство кома в горле.
- Жар, озноб.
- Крайне редко, человек совершив резкий поворот головой, может потерять сознание.
- При нажиме на участок остистых отростков, резко повышается кожная чувствительность.
Диэнцефальный синдром
При нарушении остеохондрозом структуры шейных позвонков, часто появляются симптомы диэнцефального синдрома, который состоит из следующих признаков:
- Резкое развитие вегетативных кризов, проявляющееся под видом цефалгии, головокружений, тошноты, дрожи в руках, повышенного потоотделения и жара.
- Расстройство терморегуляции (субфебрилитет или гипотермия).
- Дискомфорт в области сердца, изменение артериального давления.
- Неврозы, депрессии, плаксивость.
- Чувство нехватки воздуха.
Все вышеперечисленные признаки, являются следствием нарушения в гипоталамусе, которые проявляют себя по причине остеохондроза шейного отдела и пережимания артерий.

Симптомы
Головная боль, спровоцированная остеохондрозом шеи, имеет множество отличительных признаков, которые не похожи на другие виды цефалгии. Они состоят из:
- Боль в голове начинается спонтанно и продолжается примерно 20 минут, но часто встречаются более продолжительные ощущения ноющей боли.
- При поворотах головы, интенсивность боли усиливается.
- Интенсивность постоянно меняется.
- Боль часто беспокоит с утра, после длительного положения шеи в одной позе.
- Очаг боли располагается точечно, и только иногда распространяется по всей голове.
- Болезненность возникает одновременно с чувством дискомфорта в области шеи (онемение или покалывание).
- Симптомы постоянно одинаковы, без улучшения или ухудшения.
Лечение
Основа терапевтических мероприятий заключена в купировании острых приступов боли, нормализации поступления крови к головному мозгу и снятие воспалительного процесса. Время от времени, врачи назначают блокады, особенно если причина боли связана с нервными тканями.

При остеохондрозе прописывают курсы анальгетиков в паре со спазмолитиками и успокоительными средствами. Они способствуют восстановлению кровообращения и понижают интенсивность воспаления в пораженных тканях. Благодаря спазмолитикам, можно снять непроизвольные спазмы и снизить интенсивность боли.
Успокоительные средства, необходимы для борьбы с проблемами сна и повышенной раздражительностью. Лекарства помогут уснуть и расслабить подкорковые центры возбуждения. Успокоительные показаны не всегда, в зависимости от индивидуальных особенностей проявления остеохондроза.
Противовоспалительная терапия назначается для восстановления тканей в пораженных областях, укрепления сосудистых стенок и облегчения состояния в момент начала острого болевого приступа. Для регенерации позвонков и позвоночных дисков, применяют препараты из группы Хондропротекторы. Они оказывают полезное влияние при поражении позвонка и межпозвоночного сустава, но для лечения ущемлений и воспалений они бесполезны.

Местное воздействие на позвонки заключается в применении согревающих и обезболивающих мазей. Они имеют не лечебное, а скорее профилактическое значение, прогревая ткани, улучшая этим самым темпы регенерации ущемленных тканей.
После нанесения мази, кожу на шее лучше укутать теплым шарфом, чтобы улучшить эффект прогревания
Важно помнить, что кожа на шее нежная, и если нанести неправильно подобранный препарат, можно спровоцировать химические ожоги

Нормализация кровообращения в шейном отделе обеспечивается применением нескольких групп препаратов. В первую очередь, это витамины, которые укрепляют сосудистые стенки. Инъекции витаминов группы B и E дают возможность улучшить функциональное состояние артерий, вен и нервов, улучшая, таким образом, насыщение крови кислородом. Часто назначается витамин C, и никотиновая кислота, которые нормализируют работу нервных тканей.

Проведение блокад дает возможность облегчить состояние и ускорить лечение головных болей при остеохондрозе шейного отдела позвоночника. Блокада ставится раствором Лидокаина или Новокаина. Параллельно, назначают кортикостероиды, для купирования очага воспаления. Суть процедуры заключена в отключении нерва, чтобы купировать головную боль, и вернуть подвижность головы.

Помимо медикаментозной терапии, больным назначается массаж шейноворотниковой зоны, физиотерапия, воротник Шанца, лечебная физкультура. Данные процедуры направлены на облегчение общего состояния, снятие напряжения с мышц и восстановление направлении остистых отростков в позвоночнике.
В самых запущенных случаях, когда происходит тотальное нарушение кровообращения, назначается хирургическое вмешательство. Иногда доходит до того, что приходится удалить часть мышцы, но в большинстве случаев, операция необходима для восстановления нормального положения позвонка и удаления разрастающихся тканей.
Причины головной боли при остеохондрозе
Главная причина головной боли при остеохондрозе скрывается за поражением корешков спинномозговых нервов, происходящее по причине деформации межпозвоночных дисков. Хрящевая ткань лишается своей упругости и эластичности, повреждается и покрывается трещинами. Межпозвоночные диски становятся плоскими и теряют функциональность, позвонки смещаются и начинают испытывать усиленную нагрузку.
Щель между позвонками уменьшается, суставные поверхности постепенно стираются, и начинается дегенерация позвонков. Позвонки сближаются и сдавливают корешки спинномозговых нервов, проходящих между ними. Это вызывает болевые ощущения, способствует отекам и развитию воспаления.
На сегодняшний день, диагноз остеохондроз выставляется многим возрастным категориям, начиная с 18-лет. Самое большое количество пациентов, которые страдают болями из-за остеохондроза, перешагнули за 40 лет.
Если остеохондроз в поясничном или грудном отделе позвоночника может не проявляться на протяжение долгого времени, то шейный отдел (в котором находится масса нервных узлов) начинает страдать моментально. Даже самое незначительное ущемление нервных окончаний приводит к болезненности.

- 25 Марта, 2019
- Неврология
- Светлана Павлова
Проблема, с которой ежедневно сталкивается большинство индивидов – это боли в спине. Когда обычные средства наружного и внутреннего применения не приносят облегчения, доктора рекомендуют внутримышечные инъекции или специальные уколы. Второе их название – блокады боли в позвоночнике. Благодаря им выключается одно из звеньев болевого рефлекса.
Лечебные блокады позвоночника
- кардиогенный шок;
- заболевания почек;
- миастения;
- гипотония;
- синдром дисфункции синусового узла;
- нарушение ритма сердца;
- наличие судорожных припадков.
Делают блокады в шейный, поясничный и грудной отдел позвоночника.
Эффективный способ борьбы с болевым синдромом в области спины
Показания и симптомы к блокаде позвоночника
Блокада боли в позвоночнике – что это? Блокадой называют отключение на какой-то период нервной проводимости волокон, которые подвержены боли.
Главное показание для ее проведения – это болевой синдром, который является спутником таких заболеваний, как:
- болезни суставов;
- остеохондроз разных отделов позвоночника;
- межреберная невралгия;
- болезненность головы, лица;
- грыжи в межпозвоночном пространстве;
- миозит;
- защемление периферического нерва.

Основными признаками к проведению блокады признаны:
- болевой синдром, который мешает передвижению;
- боли в позвоночной области острого характера и отдающие в конечности;
- высокий риск инвалидизации в связи с прогрессированием заболевания.
Для избавления от боли бывает достаточно одной инъекции, в некоторых случаях назначается целый курс. Надо помнить, что проводить такое лечение рекомендуется не чаще четырех раз в год.
Блокада пояснично-крестцового отдела позвоночника
Дефицит физической нагрузки на мышечный каркас спины в регулярном режиме, а также сутулость способствует разрушению межпозвонковых дисков, что ведет к остеохондрозу. Убрать болевой синдром в пояснично-крестцовом отделе, т. е. ввести лекарство в ту область, где защемлен нерв можно сделав блокаду. При болях в позвоночнике, где делают такую процедуру? Для того чтобы минимизировать нежелательные последствия, манипуляцию следует доверить только опытному практикующему доктору, работающему в учреждении здравоохранения. В домашних условиях блокаду не выполняют. Кроме того, при проведении этой манипуляции существует:
- высокая опасность травмы нервного волокна;
- угроза возникновения анафилактического шока;
- риск некроза корешкового нерва;
- опасность развития паралича или пареза нижней конечности.
Показания для проведения новокаиновой блокады поясничного отдела позвоночника
- Острая боль, не поддающаяся купированию нестероидными противовоспалительными средствами, введенными внутримышечно и инъекционно.
- Наличие признаков поражения корешковых нервов, которые проявляются ощущением ползания мурашек, парестезией, изменением чувствительности дермы и онемением нижних конечностей.
- Синдром натяжения мышечных волокон, причем ярко выраженный, в месте поражения межпозвоночного диска. При этом существует риск нарушения естественной осанки в результате развития лордоза или вторичного патогенного кифоза.
- Нет возможности наклонятся и передвигаться без помощи посторонних.
Межреберная блокада
Самой частой причиной боли в затылочной области является раздражение в шейном отделе нервных корешков, что считается последствиями остеохондроза. В этой ситуации доктора рекомендуют новокаиновую блокаду. Чтобы подобраться к нерву, который задет, медикамент вводят в межреберье. Различают блокады:
- задние;
- парастеральные;
- боковые;
- передние.
На уровень блокады влияет месторасположение поражения.
Межреберная блокада боли в позвоночнике как делается? Для проведения манипуляции:
- индивид ложится на здоровый бок;
- ему делают внутрикожную инфильтрацию, используя тонкую иглу;
- через эту же зону вводят толстую иглу, направив ее перпендикулярно нижнему краю ребра;
- слегка оттягивают иглу назад и косо вводят по направлению к нижним краям ребра.
Опасность блокады при грыже, протрузии и остеохондрозе поясничного отдела
Как уже было отмечено выше, эффект от блокады только обезболивающий, а лечебный не наблюдается. Таким образом, такая манипуляция способна только облегчить страдания пациента на непродолжительное время. Поэтому постоянно делая блокады при грыже поясничного отдела, индивид не лечит патологию, а только облегчает свое состояние. А тем временем межпозвоночный диск продолжает разрушаться, что впоследствии приведет к хирургическому вмешательству, а в ходе проведения операции специалист удалит разрушенный диск. Опасность блокады при протрузии поясничного отдела заключается в том, что, получив облегчение болевого синдрома, пациенты откладывают начало лечения остеохондроза и теряют драгоценное время. Через какой-то промежуток времени у них вновь возникают боли после блокады позвоночника.
Проведение блокады действует на организм следующим образом:
- Мышцы в пораженной области постепенно расслабляются.
- Нервные окончания в эпидермальном слое фиксируются. В итоге воспалительная цепная реакция прекращается.
- Из очага воспаления начинается стекание лимфы и застойной капиллярной крови.
Таким образом, если после блокады эти защитные механизмы купируются, то не следует травмировать позвоночник. После процедуры рекомендуется принять горизонтальное положение, выбрав для этого жесткую поверхность. На следующий день не совершать никакой физической активности. Далее нужно в точности выполнять все советы лечащего доктора.
Блокада при грыже
Блокада боли при грыже позвоночника показана в исключительных случаях. Такой метод используют при:
- острой радикулопатии;
- грыжах дорзальных большого размера;
- перед хирургическим вмешательством по поводу удаления грыжи;
- при низком болевом пороге индивида и невыносимых болях.
Важно помнить, что блокада должна выполняться высококвалифицированным работником, чтобы неблагоприятные последствия от манипуляции были сведены к минимуму. Блокировка болевого синдрома осуществляется следующими способами: эпидуральным и паравертебральным. Последний может быть:
На практике, при грыже позвоночника, выбрав паравертебральную методику, доктор делает блокаду интраламинарным или трансфораминальным способом.
Как сделать блокаду при болях в спине?
Среди разновидностей блокад лечащий врач выбирает необходимую технику индивидуально для каждого пациента. Все манипуляции выполняются в стерильных условиях в медицинском заведении. Любая блокада имеет свои тонкости, например, при:
- Паравертебральной – индивид ложится на живот.
- Эпидуральной – больной ложится набок и принимает так называемую позу эмбриона, т. е. прижимает нижние и верхние конечности, а также голову к груди.
Поза выбирается так, чтобы был получен максимальный доступ к пораженному очагу. Для выполнения процедуры выбирают довольно длинную иглу, имеющую короткий срез. Это необходимо для того чтобы не повредить венозные сосуды. Как сделать блокаду при болях в спине, а именно в пояснично-крестцовом отделе? В этом случае показана новокаиновая блокада, которая признана безопасной для жизни человека. Больной во время манипуляции лежит на животе. Доктор пальпаторно находит места повышенной болезненности и возбудимости, и отмечает их специальными точками. Далее проводится обработка этого участка антисептическим раствором и вводится препарат.

Блокада при болях в грудном отделе позвоночника осуществляется при сдавливании нервов или образовании болезненной межреберной невралгии. Обычно такое воздействие не вызывает у доктора никаких трудностей. В зависимости от патологического процесса делается одна или две инъекции. Доза лекарства рассчитывается исходя из массы тела и силы болевого синдрома. По времени процедура занимает от 30 до 60 минут. После ее завершения больного несколько часов наблюдает медицинский персонал. На это время двигательная активность ограничена и рекомендован постельный режим.
Осложнения после блокады
Все уколы, независимо от способа введения, имеют вероятность возникновения неблагоприятных реакций, в том числе и блокады в позвоночник от боли. Последствия или осложнения, которые наблюдаются у пациентов, бывают:
- общие;
- при применении местных анестезирующих средств;
- при использовании гормональных лекарств – кортикостероидов.
Рассмотрим их более подробно. Общие осложнения проявляются:
- Кровотечением – может быть при любой манипуляции, связанной с прокалыванием дермы.
- Инфицированием – встречается довольно редко. Инфекция возможна при нарушении правил асептики и антисептики при проведении процедуры.
- Локальный дефект тканей – наблюдается в случаях, когда нужен прокол дермы. Если инъекцию сделать трудно технически и совершается множество движений иглой или произошел случайный контакт с надкостницей, сухожилием, мышцей или связкой, то увеличивается шанс травмирования региональной ткани.
- Аллергические реакции – возможны при любом введении лекарства. Все пациенты, которым делают блокады, должны быть предупреждены о развитии неожиданной реакции аллергического типа.
Осложнения при использовании местных анестетиков при проведении блокады боли в позвоночнике проявляются:
- затрудненным дыханием;
- судорогами;
- эпилептическими припадками;
- потерей сознания;
- летальным исходом при случайном внутриартериальном введении.
Чаще всего летальный исход от использования анальгетиков случается при введении медикаментов в шейную область, так как из этого места препарат быстрее может проникнуть в церебральный кровоток. Кроме того, все анестетики, которые используют местно, обладают кардиодепрессантным эффектом и способны спровоцировать возникновение злокачественной гипертонии у лиц, имеющих повышенную чувствительность, вызвать аллергические реакции вплоть до анафилактического шока. Пациентам, страдающим почечной или печеночной недостаточностью, важно тщательно подбирать дозу и вводимый препарат.
При использовании кортикостероидов встречаются следующие последствия:
- иммуносупрессия;
- сбой водно-электролитного баланса;
- стойкое повышение артериального давления;
- повышение температуры (при многократном введении лекарства);
- нарушение сна;
- неврозы;
- депрессия;
- тревожный синдром;
- возбуждение;
- полифагия;
- остеопороз;
- увеличение массы тела;
- применение высоких доз лекарства способно спровоцировать обострение язвенной болезни, а при длительной терапии – надпочечниковую недостаточность;
- некрозы несосудистые;
- одновременный прием нестероидных противовоспалительных средств и глюкокортикоидов увеличивает риск образования кровотечений из ЖКТ и эрозивно-язвенных поражений;
- аутоиммунный ответ или его еще называют стероидным воспалением – может появиться спустя 4-24 часа после введения медикамента.
Местные реакции зависят от пути введения. Например, повторные инъекции гормональных веществ в одно место способны вызвать гипопигментацию дермы и атрофию. Одним из частых побочных явлений является болевое ощущение в месте укола. Снизить его можно приложив холод.
Блокада в позвоночник от боли: отзывы
В интернете встречается довольно много отзывов об этой процедуре, как хвалебных, так и отрицательных. Однако во всех них отмечается улучшение самочувствия и снятие болевого синдрома. Среди недостатков отмечают:
- снятие боли на короткий период;
- появление побочных эффектов;
- регулярность проведения процедуры;
- сложность при нахождении хорошего специалиста;
- окончательного выздоровления не происходит.
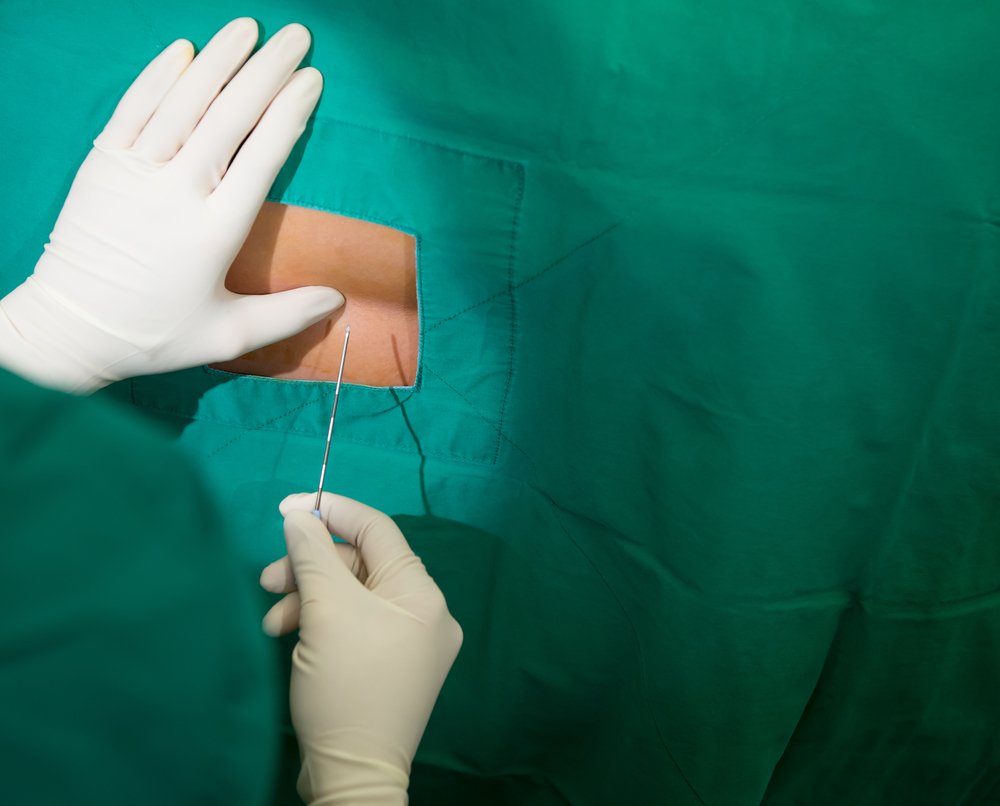
Медицинские работники призывают пациентов выполнять рекомендации доктора после проведения блокады в позвоночник от боли. Отзывы докторов сводятся к следующему. Важно помнить, что эта процедура не избавляет от проблемы и не дает полного излечения, а только снимает боль. При правильном выполнении блокада считается самым эффективным способом обезболивания.
Заключение
Перед тем как начать подбор терапии, врач выясняет причину болевого синдрома. Самой распространенной причиной признан остеохондроз, проявляющийся в разных отделах позвоночного столба. Появившиеся дегенеративно-дистрофические процессы в хрящевой ткани межпозвонковых дисков ведут к защемлению спинномозговых нервов и воспалению корешков, что и провоцирует боль в спине. В этом случае показана комплексная терапия, а не только блокада боли в позвоночнике.
Читайте также:


