Болит голова после как сходишь в туалет
По итогу длительного запора в районе кишечника появляется неприятное ощущение, а иногда и геморрой.
Причины
Врачи считают нормальным то, когда человек ходит в туалет каждый день один раз или один раз в три дня. Если вы не опорожнялись больше четырёх, нужно обращаться к врачу за помощью, так как это первые симптомы запора и проблемы с кишечников.
Если очень часто происходят застои каловых масс в кишечниках, возникают неприятные ощущения:
- Головная боль;
- Слабость;
- Раздражительность;
- Общая усталость.
Это первые симптомы запора и проблем с кишечником.
Со временем кожа может стать сухой, приобрести серый или жёлтый цвет.
Спровоцировать такие проблемы могут такие факторы:
- нехватка жидкости в организме;
- стресс;
- опухоли в кишечнике;
- малоподвижный образ жизни;
- неправильное питание;
- беременность и послеродовой период.
Диагностика
- Общий анализ мочи. Воспаление характеризуется повышенным содержанием лейкоцитов, бактерий, клеток эпителия, реже — эритроцитов. Количество белка умеренное. При необходимости делают дополнительный анализ по Нечипоренко или пробу Зимницкого.
- Общий анализ крови. Служит косвенным показателем воспалительного процесса. Отмечается небольшое увеличение количества лейкоцитов и СОЭ.
- Бакпосев. Метод позволяет идентифицировать возбудитель инфекции и определить его чувствительность к антибиотикам.
- УЗИ мочевого пузыря. При прогрессирующих воспалительных процессах ультразвуковой скрининг показывает утолщение стенок мочевого пузыря.
- Цистоскопия. Проводится только в случае хронических заболеваний. С помощью эндоскопа можно выявить поврежденные участки слизистой, неровности на её поверхности, зоны отека и гиперемии.
Для получения дополнительной информации назначают исследование микрофлоры влагалища на дисбактериоз, ПЦР-анализ, УЗИ почек и органов малого таза, проверяют уровень глюкозы в крови. С 26 недели разрешается проводить МР-томографию брюшной полости, чтобы поставить точный диагноз.
Кроме лечащего врача, рекомендуется проконсультироваться с узкопрофильными специалистами — урологом, нефрологом, венерологом, дерматологом, инфекционистом.
Если больно ходить в туалет по большому
Многие почему-то стесняются сходить к доктору, когда у них появляется такого рода проблема, как запор. Ничего стыдного в этом нет! С этой проблемой сталкивается каждый второй, но просто скрывают об этом, даже не подразумевая, что вредят сами себе.
Одноразово в течение одного-трёх дней должна быть дефекация, то есть кишечник должен опорожняться. Если посещения в туалет затягиваются — это означает, что появилась проблема с желудочно-кишечным трактом или кишечником.
Начать устранение такого рода проблем нужно как можно быстрее, так как на 4 день начинается отравление всего организма, что несёт большую опасность для жизни человека.
Обычно в туалет не получается сходить из-за простого запора. Такие явления представляют собой затруднение либо невозможность дефекации, при которых количество каловых масс незначительно, а также присутствует наличие ощущения, что кишечник опорожнён не полностью.
В этом случае человеку больно сходить по большому в туалет из-за того, что повреждаются стенки кишечника камнями каловых масс, что вызывают очень плохие ощущения.
Чтобы устранить такие проблемы рекомендуем такие действия:
- установить очистительную клизму с масляным или тёплым раствором;
- принять лёгкое слабительное средство, если клизма не дала ожидаемого результата;
- обследоваться у гастроэнтеролога, чтобы выяснить причину регулярных возникновений запора.
Почему не могу сходить по большому после долгого отсутствия дефекации
Часто бывает, что после длительного отсутствия стула у человека появляются позывы к испражнению, но сходить в туалет у него так и не получается. С чем это связано и как сходить по-большому после запора?
При нерегулярном стуле фекалии скапливаются в нижнем отделе кишечника, сбиваясь в плотные массы. Чем дольше отсутствует дефекация, тем больше собирается кала, который со временем теряет влагу и становится сухим и окаменевшим. Все это привод к тому, что процесс опорожнения становится затруднительным и болезненным.
Чтобы облегчить выход кала и избежать разрыва ануса, необходимо воздействовать на скопившийся кал, сделав его структуру более мягкой. Для этого отлично подходят клизма и глицериновые свечи. Также можно приготовить травяной отвар для питья с применением свекольного сока, сены и пустырника.
Рецепты, меню и продукты для диетического питания
Советуем вам ознакомится со статьёй о вариантах лечения запора каплями.
Затруднения с дефекацией при беременности
Акушер-гинеколог оценивает ситуацию так, что из трёх беременных, двое точно имеют запоры. Это объясняется патологией кишечника, при которой нарушается порядок и механизм выведения каловых масс из организма.
Его характеризуют такие симптомы:
- стул становится редкой консистенции;
- происходит реже чем один раз в два дня;
- скудный и твёрдый.
Происходит затруднение дефекации, появляется боль в животе, ощущения недостаточных опорожнений кишечника, жжения в районе кишечника, вздутия и зуд в нём, тошнота. Но всё можно исправить и даже в домашних условиях возможно. Необходимо знать несколько методов.
Не придумали ещё универсального средства, чтобы облегчить работу кишечника у беременной женщины и полностью избавиться от проблемы. Начать лучше с диеты. Каловые массы формируются из остатков еды, клетчатки и микроорганизмов, что погибли.
Если во время токсикоза женщина кушает плохо и непостоянно, ей рекомендовано начать употреблять натуральную клетчатку.
Стандартный способ её приготовления — это перетёртые тыквенные семечки либо использование злаковых растений. Нужно скушать всего две чайные ложки натуральной клетчатки и запить стаканом воды. Уже через час появиться позыв на стул и кишечнику станет гораздо легче.
В рационе беременной женщины обязательно должны присутствовать сухофрукты:
- чернослив;
- инжир;
- изюм;
- курага.
Хорошо способствуют дефекации каловых масс кисломолочные продукты:
- Простокваша;
- Кефир;
- Творог.
Надо кушать как можно больше овощей. Необходимо не забывать заправить салат только свежим подсолнечным маслом. Оно имеет вещества, которые стимулируют перистальтику кишечника при этой проблеме.
Симптомы
Интенсивность боли зависит от причин, вызвавших ее. Так, при геморрое, чаще всего наблюдается дискомфорт при опорожнении кишечника, сопровождающийся выделением алой крови. Выраженная боль присоединяется на второй-третьей стадии болезни.
Злокачественные новообразования могут протекать бессимптомно на протяжении долгого времени, болевые ощущения присоединяются при запущенной стадии. Это осложняет диагностику и раннее лечение заболевания.
Воспалительные процессы в прямой кишке обычно сопровождаются выраженной болью и подъемом температуры, а кишечные инфекции характеризуются диспепсическими расстройствами в виде диареи и рвоты.
Проблемы со стулом после операции
Самое главное, после операции надо уделить особое внимание пище и вообще своему рациону, так как из-за неправильного питания начинаются проблемы с хождением в туалет по большому и провоцирует запор. Особенно после операций, прежде чем кушать какое-либо блюдо, лучше посчитать баланс белкового, растительного и углеводного элемента в нём.
В период послеоперационного восстановления организма обязательно надо употреблять продукты, что характеризуются повышенным уровнем содержания клетчатки.
В рационе питания нужны каши, такие как гречневая и овсяная, а также любые овощи, кроме жареных.
После операций разрешается кушать фрукты, только не вяжущие виды, потому что они спровоцируют недержание каловых масс в кишечнике.
Употреблять чай и кофе не рекомендуется при запоре, лучше пить обыкновенную воду, желательно негазированную. Вода способна нормализовать пищеварение, регулировать стул и предотвратить недержание каловых масс.
Очень полезный кефир с бифидобактериями и различные супы на основе мяса и овощей при этой деликатной проблеме.
Лечение заболевания
Если причиной частой дефекации стал дисбактериоз, то лечение заключается в употреблении препаратов, содержащих живые бифидобактерии. Они помогут восстановить защитные функции кишечника, наполнить его полезными бактериями.
Если будет обнаружен рак, то потребуется оперативное вмешательство. Хотя, это зависит от стадии заболевания. Бывают случаи, когда что-то предпринимать уже поздно.
Самое главное, что нужно запомнить – при появлении каких-либо симптомов, не следует откладывать визит к врачу.
Что выпить, чтобы решить проблему?
Если вы давно не ходили в туалет по большому, а также изменения в питании не помогают, нужно начинать принимать лекарственные препараты, что имеют слабительное действие. При помощи этих препаратов проблема уходит через пару часов.
К этим препаратам можно отнести такие средства:
- Диофлан;
- Регулакс;
- Лактувит;
- Дюфалак;
- Экспортал;
- Гутталакс.
Анальные трещины
Как захотеть сходить в туалет?
Много кто из вас реально недооценивает питание в профилактических действиях при застое каловых масс в кишечнике. Реально просто немного изменить своё меню и работа кишечника наладится сама по себе. Лучше навсегда исключить сладкое, макаронные изделия и мучное.
Такие продукты являются провокаторами газообразований и способны уплотнениям калия. Врачи рекомендуют кушать больше овощей и фруктов, которые имеют клетчатку. Откроем небольшой секрет.
Есть продукты, которые имеют натуральный слабительный эффект:
- курага;
- кисломолочка;
- свекла;
- морковь;
- чернослив.
Если будете кушать именно эти продукты ежедневно, забудете про запор навсегда.
Методы терапии
До 20 недели лечение производится в условиях стационара, под наблюдением врача.
В список антибиотиков, разрешенных беременным, входят:
- Полусинтетические пенициллины. Препараты широкого спектра действия. Оказывают бактерицидный эффект, уничтожая большинство микробов, включая кишечную палочку. Устойчивы к кислой среде.
- Цефалоспорины. Помогают восстановить природную микрофлору, повышают лекарственную эффективность других медикаментов.
- Нитрофураны. Предназначены для борьбы с многочисленными микробными агентами. Способствуют выработке ДНК, РНК, протеинов.
- Производные фосфоновой кислоты. Угнетают формирование бактериальной клеточной мембраны и тормозят размножение вредных микроорганизмов.
В комплексе с традиционной терапией можно использовать народные средства. Положительное воздействие на мочеполовую систему при цистите, пиелонефрите, генитальных инфекциях оказывают отвары мочегонных трав. Наиболее безопасны при беременности брусничные листья, толокнянка, листья и почки березы, калина, липа.
Будущим мамам следует быть осторожными с мочегонными средствами на основе петрушки, пижмы, можжевельника, земляники, душицы. Они способствуют повышению маточного тонуса.
Возможные осложнения
Если игнорировать запоры, возможно появление тяжёлых осложнений. Когда происходит раздражение стенок кишечника каловыми массами, это приводит к развитию воспалительного заболевания различных отделов кишечника. Это может быть колит (воспаляется ободочная кишка), проктосигмоидит (воспаляется сигмовидная кишка и кишечник).
Длительный запор может спровоцировать проблемы, как развитие воспалительного заболевания желчевыводящего пути, а иногда даже осложняется гепатит.
Очень часто из-за запора появляется геморрой, трещины в заднем проходе, воспаления околопрямокишечной клетчатки. Немедленно нужно обращаться к специалистам.
Из-за длительного застаивания каловые массы могут расшириться и удлинится, то есть может сформироваться приобретённый мегаколон, который ещё сильнее усугубляет запор.
Самым страшным осложнением запора может быть рак кишечника.
У вас геморрой
Ключом к профилактике геморроя является поддержание здорового веса, предотвращение быстрого увеличения массы тела и включение в рацион большого количества клетчатки. Хорошей новостью является то, что обычно геморрой не является серьезным или опасным заболеванием, а современные кремы могут помочь в лечении симптомов.
Когда зубная паста приносит вред детям: допустимые возрастные дозы
Слабовыраженные боли внизу живота
Постоянные, слабовыраженные, но не проходящие боли в нижней части живота на любых сроках вынашивания ребенка – тревожный признак, который свидетельствует о возможном проявлении инфекционного цистита.
Рези и жжение, боль внизу живота и помутнение мочи – главные признаки существующей патологической флоры при беременности. Данное развитие патологических бактерий способно нарушить работу фильтрующего органа, косвенно влияя и на правильное развитие ребенка.
Признаками инфекционного заболевания мочеполовой системы у беременной:
- помутнение мочи. Жидкость может идти сразу мутной, либо отстояться и приобрести мутноватые хлопья;
- боль при мочеиспускании в боку живота, которая отдает в бок или в поперек;
- частые позывы к мочеиспусканию с небольшим количеством жидкости темного оранжевого цвета;
- застойный запах мочи с ярко выраженным оранжевым оттенком;
- выделения прозрачные с примесью желтого гноя, которые вытекают произвольно на нижнее белье.
Важно не спутать простые выделения из влагалища, которые присутствуют при беременности и патологические изменения в уретре. Стоит помнить, что секреция при беременности увеличивается, а потому если на нижнем белье отмечаются желтоватые секреции без сопровождающейся болевой симптоматики, скорее всего, это выделения, спровоцированные прогестероном, переживать в этом случае не стоит.
Диагностические мероприятия
Сразу после обнаружения первых симптомов появления боли после мочеиспускания девушки должны обратиться за квалифицированной медицинской помощью для своевременного выявления заболевания, определения адекватной терапии и начала лечения. Для выяснения присутствия заболевания требуется проведение следующих тестов:
- УЗИ мочеполовой системы.
- Забор мазка на анализы.
- ПЦР, чтобы выявить скрытое инфицирование.
- Анализ крови.
- Рентген отдела поясницы позвоночного столба.
Иногда похмелья не миновать, но его можно побороть.

Прошлой ночью выпил слишком много и не знаешь, что делать, если с похмелья болит голова? Постарайся не совершать резких движений, присядь, успокойся и внимательно ознакомься с нашими рекомендациями по поводу того, как избежать неприятных последствий после бурной пьянки.
Поверь, это как раз то, что тебе сейчас нужно.
Почему с похмелья болит голова?
Сильные утренние головные боли после алкогольных тусовок обычно связаны с обезвоживанием организма. В связи с недостатком влаги повышается давление, из-за чего приток крови в мозг уменьшается. После этого мозг немного сжимается, а сама голова раскалывается и не дает тебе ровно стоять на ногах.
Наверняка ты замечал, что после двух-трех бокалов пива ты обязательно несколько раз сходишь в туалет. Это происходит, потому что организм старается как можно быстрее вывести из твоего тела продукты распада алкоголя. Как раз это и приводит к обезвоживанию, а вместе с ним и к потере полезных витаминов, минеральных веществ и электролитов.
Что помогает от головной боли с похмелья?
Итак, чтобы приступить к лечению похмельного синдрома необходимо запастись терпением, собраться с силами и приступить к выполнению следующих рекомендаций.
1. Восстанови водный баланс
Здесь все довольно очевидно и просто. Если алкоголь вызывает обезвоживание, то вода это обезвоживание предотвращает. Конечно, лучше всего пить чистую воду прямо во время пьянки, чтобы не подвергать свой организм стрессу впоследствии. Например, пол-литра воды после пол-литра пива.
Однако если уже говорить об этом поздно, встань с кровати и постарайся начать приводить себя в чувство обильным количеством воды. Только не стоит перебарщивать и вливать в себя пятилитровую баклажку, а то можно перепить и только усугубить свое и без того хрупкое состояние.
2. Сделай себе чай с медом и лимоном
После того, как тебе удалось выпить немного воды, попробуй принять комбинацию из чая, меда и лимона, которая должна повлиять на твой организм позитивным образом.
Ведь, как известно, в меде и лимоне содержится много полезных элементов и витаминов, а чай (зеленый или черный) поможет немного взбодриться и привести себя в работоспособное состояние.
3. Попробуй еще немного вздремнуть
После того, как ты залил в свой организм немного жидкости, можешь попробовать вернуться в кровать и еще немного поспать. Прежде всего, надо помнить, что похмелье длится примерно 24 часа и легче всего переждать это время во сне.
Более того, обильные дозы алкоголя лишают нас восстановительных фаз быстрого сна, поэтому даже если тебе удалось поспать восемь или девять часов, ты можешь проснуться полностью разбитым и невыспавшимся.
4. Съешь что-нибудь
Несмотря на то, что очень часто после похмелья хочется съесть чего-нибудь жирного и вредного, желательно так не делать. Лучше всего найти какие-нибудь легкие продукты и начать восстановление именно с них.
Все дело в том, что во время борьбы с похмельем твой организм работает на износ, поэтому перегружать пищеварительную систему картошками фри, наггетсами и бургерами — не самая удачная идея.
Возьми немного фруктов, выпей бульона, съешь кашу, легкий йогурт, овощной салат и все в этом духе. Так ты запустишь пищеварительные процессы без особого фанатизма и с пользой для организма.
5. Сходи на прогулку
Одним из важных компонентов восстановления после пьянки является свежий воздух и немного умеренного движения. Эта целебная комбинация поможет разогнать твою кровь, что приведет к более эффективной борьбе с токсичными продуктами распада этанола.
При этом важно помнить, что физические нагрузки с похмелья не должны быть особенно интенсивными. Не стоит в таком состоянии бежать в спортивный зал и тягать там штанги с гантелями. Кроме того, не надо идти в баню и активно прогреваться при высоких температурах.
Как мы уже упоминали, организм в таких условиях работает на износ, в том числе сердечно-сосудистая система. Лучше просто выйти на улицу, спокойно пройтись в парке и послушать в наушниках какую-нибудь умиротворяющую музыку или юмористический подкаст.
6. Попроси кого-нибудь сделать тебе массаж
Если ты понимаешь, что даже на улицу выходить лень, попроси кого-нибудь из близких сделать тебе оздоровительный массаж. Можешь даже вызвать массажиста себе на дом, если добровольцев на это дело не нашлось.
Дело в том, что хороший массаж, как и легкая физическая нагрузка, способен привести в движение кровь и лимфу, что помогает вывести токсины из организма.
7. Прими обезболивающее
Если же ты чувствуешь, что твоя голова слишком сильно раскалывается от последствий бурной ночи, можешь принять обезболивающее. Однако помни, что таким образом ты подвергаешь свою печень и желудок дополнительной нагрузке. Поэтому, если можешь потерпеть, лучше так и сделать.
Кроме того, не надо повышать дозировку обезболивающего. Просто выпей столько, сколько ты обычно привык пить в подобных ситуациях.
Стоит также тебя предупредить, что врачи не рекомендуют принимать с похмелья в качестве обезболивающего парацетамол, потому что он может вызвать необратимые изменения в печени.
8. Сходи в душ
Чтобы взбодриться и почувствовать себя после пьянки человеком, надо сходить в душ и постараться смыть с себя все последствия вчерашней тусовки.
Душ, как и многие физические упражнения, разгоняет кровь, а также хорошо помогает при борьбе со стрессом.
9. Лучше не похмеляйся
Несмотря на то, что многие люди привыкли лечить похмелье новыми дозами алкоголя, желательно так никогда не делать.
После утренней рюмочки или бутылочки пива симптомы бурной ночки действительно могут в одночасье улетучиться, однако таким образом ты только отодвигаешь предстоящее похмелье, которое может оказаться намного тяжелее того, что ты испытываешь сейчас.
Плюс ко всему, новые порции алкоголя после эпичных пьянок могут привести тебя к запою, а там уже недалеко и до алкоголизма.
9. Займись сексом
Поэтому забей на новые порции алкоголя и займись сексом со своей девушкой. Во-первых, занятия любовью способствуют выработке эндорфинов, которые помогут отодвинуть на некоторое время негативные последствия пьянки, а во-вторых, это, как-никак, физическая нагрузка, приводящая кровь в движение.
Почему с возрастом похмелье переносится тяжелее?
Наверняка ты замечал, что в 20 лет алкоголь был менее губительным для здоровья, а похмелье казалось каким-то непонятным и сильно преувеличенным явлением. Однако со временем ты стал осознавать, что без последствий для организма выпивать уже не получается, и это связано, скорее всего, с тем, что ты стареешь.
К сожалению, так оно и есть. Уже после 30 лет в нашем организме сокращается концентрация ферментов, отвечающих за расщепление продуктов распада этанола, замедляется метаболизм, а также уменьшается количество жидкости в организме.
Более того, наши клетки уже не так быстро восстанавливаются, а иммунная система становится слабее. Поэтому похмелье становится все жестче и мучительнее.
Не так давно группа британских исследователей из организации Redemption сумела выявить возраст, в котором похмелье ощущается наиболее тяжело. Оказалось, что это 29 лет.
Причем это далеко не значит, что после 29 лет похмелье будет проходить намного легче. Тут все дело в том, что в этом возрасте у многих людей еще до сих пор осталась привычка отрываться и напиваться так, как они привыкли это делать в молодости. Однако их организм уже попросту не способен на такое.
В дальнейшем они просто понимают, что похмелье — штука беспощадная и стараются пить умереннее, контролируя себя на тусовках. Однако, конечно, это касается далеко не всех.
Как мне пить, чтобы похмелье не наступило?
Если ты не хочешь полностью отказываться от выпивки, но и страдать по утрам тоже не твой вариант, можешь в следующий раз постараться подойти к пьянке более грамотно.
Для этого обязательно смотри за тем, какой алкоголь ты пьешь. Он не должен быть куплен в сомнительных местах, разлит в пятилитровую пластиковую канистру и стоить подозрительно дешево. Иначе у тебя есть все шансы отравиться этим пойлом и проснуться утром в крайне печальном состоянии.
Кроме того, старайся во время пьянки закусывать, пить много воды, делать ощутимые перерывы между шотами или бокалами, не смешивать напитки и просто меньше напиваться.
Тогда у тебя есть все шансы проснуться утром с ясной головой и самым ненавязчивым напоминанием того, что вчера ты пил алкоголь.

Боль при акте дефекации сопровождает множество различных патологий. Такой симптом может быть проявлением как запора, так и злокачественной опухоли кишечника, поэтому при появлении неприятных ощущений следует обратиться к врачу и выяснить причину неприятных явлений.
- 1 Причины боли при дефекации
- 1.1 Геморрой
- 1.2 Анальная трещина
- 1.3 Парапроктит
- 1.4 Проктит
- 1.5 Травма прямой кишки
- 1.6 Абсцесс
- 1.7 Криптит
- 1.8 Кишечные инфекции
- 1.9 Онкология прямой кишки
- 1.10 Выпадение прямой кишки и инородные тела
- 2 Симптомы
- 3 Особенности у мужчин и женщин
- 4 Кровь в кале
- 5 Диагноз и лечение
- 6 АндрологМед объясняет: Как понять, что ребёнку больно какать?
Причины боли при дефекации
Различают такие причины развития патологии:
Заболевание, характеризующееся расширением вен аноректальной области. Патогенезом выступает малоподвижный образ жизни, сидячая работа, наследственная предрасположенность к болезни вследствие аномалии развития геморроидальных вен, дистрофия мышц ректальной области к 40 годам, хронический запор, вторичный геморрой сопровождает цирроз печени, сердечную и дыхательную недостаточность, гипертоническую болезнь.
Клиническими проявлениями геморроя является болезненность и кровотечение при акте дефекации. Недуг классифицируют по стадиям тяжести:
- первая — больной ощущает дискомфорт во время похода в туалет, возможно кровотечение, при осмотре специалистом выпадение геморроидальных узлов не наблюдается;
- вторая — присоединяется зуд в области сфинктера, выпадение узлов, при этом они самостоятельно вправляются;
- третья — наблюдается выпадение узлов, которые вправляются только при помощи самого больного, после чего удерживаются на месте;
- четвертая — усиливается боль при дефекации, выпадение геморроидальных узлов настолько выраженное, что их невозможно вправить на место.
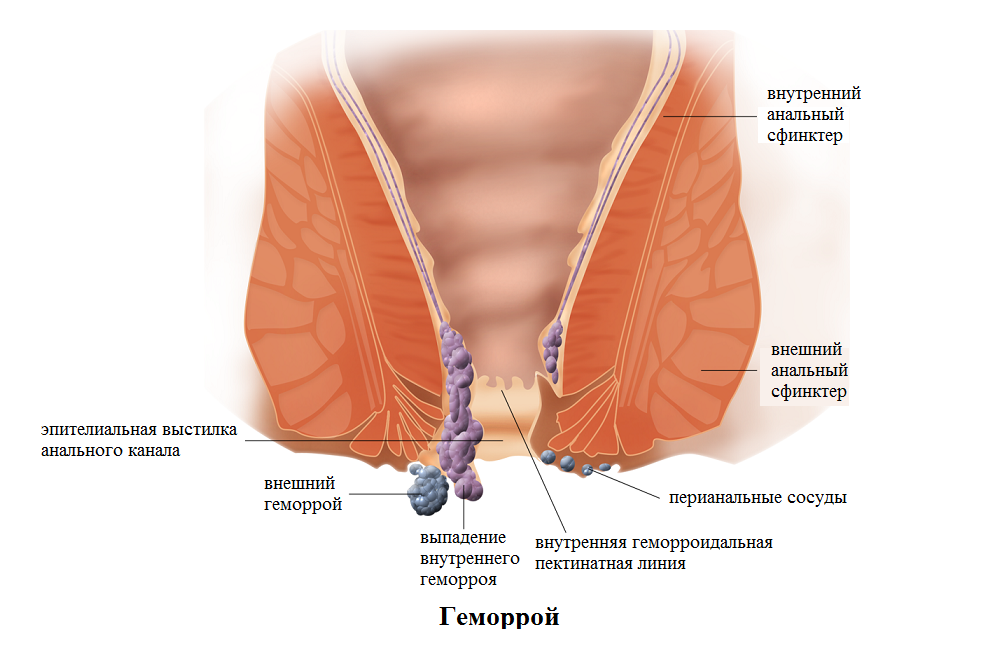
Хроническая потеря крови приводит к развитию анемии. В патогенезе кровотечения играет роль работа сфинктера — при выпадении узлов мышцы сокращаются и пережимают сосуды, в результате чего происходит выход крови алкоголь цвета из вен, может выделяться как капельно, так и струйно.
Дефект стенки прямой кишки около 1-2 см щелевидной или треугольной формы. Основным патогенезом является механический фактор, то есть повреждение возникает в результате хронического запора, реже — при длительной выраженной диарее.
Иногда трещина может образовываться у женщин во время родоразрешения через естественные пути и вследствие неправильной тактики ведения послеродового периода. В результате рефлекторного сокращения мускулатуры сфинктера в ответ на болевой фактор происходит нарушение кровотока — ишемия, поэтому трещина не заживает. Для патологии характерно три клинических проявления — боль при походе в туалет с возможной иррадиацией в поясничную область, низ живота, кровотечение и спазм мышц сфинктера.
Заболевание, характеризующееся воспалением клетчатки, располагающейся в фасциальном футляре ректума — капсуле Амюсса. В роли возбудителей чаще всего выступают представители условно-патогенной микрофлоры.
К факторам риска развития болезни относятся геморрой, проктит, проктосигмоидит и трещины. Среди всех форм недуга наиболее распространен подкожный парапроктит. Возникают жалобы на субфебрилитет, выраженную боль в анальном отверстии, которая усиливается при походе в туалет, чихании, кашле.
Воспалительный процесс, развивающийся в прямой кишке. Патология обусловлена активацией патогенной или условно-патогенной флоры кишечника. Чаще всего возникает неспецифический проктит, реже — специфический, вызванный палочкой Коха или гонореей. Среди жалоб больного превалирует боль при дефекации, субфебрильная лихорадка, тенезмы, жжение сфинктера.
Может быть закрытой или открытой:
- Закрытая возникает вследствие тупой травмы живота, например, в результате нанесения удара тупым предметом, дорожно-транспортного происшествия, несчастного случае на производстве.
- Открытая встречается редко и является следствием ранения огнестрельным или колюще-режущим оружием. Также причиной открытого ранения ректума может стать медицинские манипуляции (хирургическая операция, выполнение очистительной клизмы, проведение фиброколоноскопии) и попадение инородного тела в кишечник.
Симптоматика повреждения зависит от характера и степени тяжести повреждения. Отмечается боль в зоне анального отверстия, животе, возможно кровотечение скудное или обильное, при попадании крови в брюшную полость развивается клиника острого живота. Дальнейшее ухудшение самочувствия связано с нарастанием перитонита. Патология требует незамедлительной медицинской помощи.
Ограниченный капсулой из соединительной ткани участок нагноения. Возникновение такой патологической реакции в прямой кишке может быть следствием проктита. Заболевание требует хирургического лечения.
Воспаление Морганиевой крипты. Патогенез обусловлен нарушением дренирования крипты в результате ее травматизации или деформации, что приводит к воспалению протоков анальных желез. Больной жалуется на интенсивные боли в анальной области, появление тенезмов.
Некоторые острые кишечные инфекции протекают в форме колита, что наиболее характерно для шигеллеза.
Этиология рака прямой кишки до конца не изучена. Предполагают роль хронических воспалительных болезней кишечника, болезни Крона, анальных трещин, полипоза. Течение заболевания зависит от расположения опухоли в ректуме. Некоторые виды проявляются достаточно быстро или обнаруживаются при пальцевом обследовании, а некоторые протекают бессимптомно. Но одним из наиболее частых признаков является болезненность при дефекации.
Наследственная предрасположенность, аномальное расположение кишечника, а также сочетанные заболевания способствуют формированию выпадения ректума. Патология сопровождает геморрой, хронический колит и др. Выпадение кишки происходит при повышении внутрибрюшного давления. Существует классификация по стадиям:
- первая характеризуется выходом из анального отверстия при дефекации части слизистой оболочки, которая самостоятельно вправляется при нормализации брюшного давления;
- вторая — выпадение кишки происходит при совершении физических нагрузок, вправление может быть выполнено самим больным;
- третья — выход прямой кишки наружу не зависит от физической нагрузки и происходит в покое, самостоятельное вправление невозможно.
Клиническая картина включает в себя:
- боль при дефекации;
- кровотечение.
Осложнением болезни является ущемление выпавшего участка ректума с развитием некроза.
Инородные тела, например, непереваренные остатки пищи или введенные предметы в прямую кишку, могут повреждать слизистую ректума, приводя к развитию эрозий и даже язв, что сопровождается выраженной болезненностью при походе в туалет и развитием кровотечения.
Симптомы
Интенсивность боли зависит от причин, вызвавших ее. Так, при геморрое, чаще всего наблюдается дискомфорт при опорожнении кишечника, сопровождающийся выделением алой крови. Выраженная боль присоединяется на второй-третьей стадии болезни.
Злокачественные новообразования могут протекать бессимптомно на протяжении долгого времени, болевые ощущения присоединяются при запущенной стадии. Это осложняет диагностику и раннее лечение заболевания.
Воспалительные процессы в прямой кишке обычно сопровождаются выраженной болью и подъемом температуры, а кишечные инфекции характеризуются диспепсическими расстройствами в виде диареи и рвоты.
Особенности у мужчин и женщин
Некоторые патологии, сопровождающиеся болью при дефекации, связаны с заболеваниями репродуктивной системы.
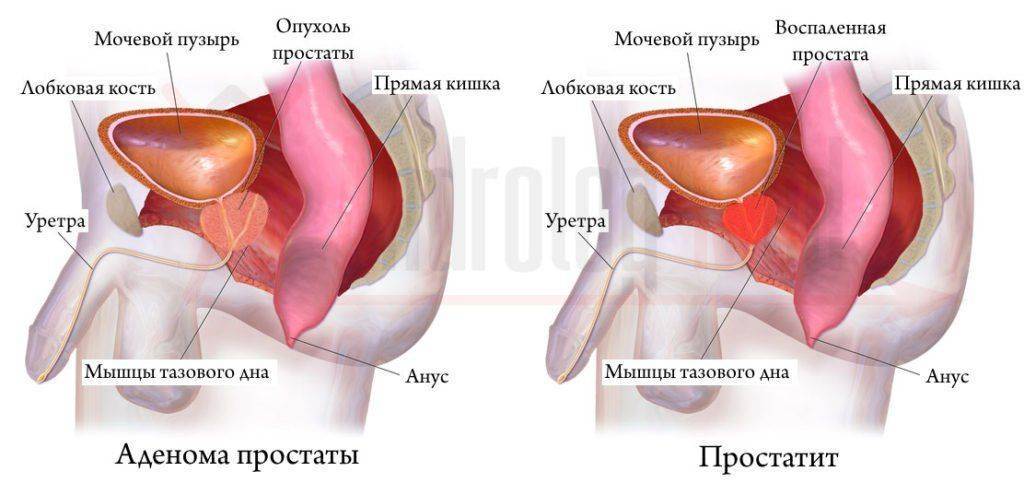
Часто болезненный поход в туалет у мужчин связан с патологиями предстательной железы из-за особенностей строения — орган расположен близко к ректуму, поэтому повреждающий фактор может приводить к возникновению болевого синдрома в анальной зоне. К основным причинам боли при дефекации у мужчин относятся:
- Простатит — воспаление предстательной железы, сопровождается болью в спине, внизу живота, в заднем проходе, повышением температуры тела, дизурическими расстройствами, по мере прогрессирования нарастают признаки интоксикации — частые головные боли, недомогание, вялость. Недуг развивается вследствие поражения ткани органа патогенными микроорганизмами.
- Гиперплазия или аденома предстательной железы — разрастание железистой зоны. Этиология до конца не изучена, но предполагают, что основной причиной развития является изменение гормонального фона и старение организма. Основной симптом — расстройство мочеиспускания, но возможно появление болей в анальной области.
- Онкологическое новообразование простаты — злокачественная опухоль, она может брать начало из железистой или эпителиальной ткани. Факторами риска развития болезни является пожилой возраст, наличие вредных привычек, хронические болезни мочеполовой системы инфекционной и неинфекционной природы, отягощенный наследственный анамнез, нарушение гормонального фона.
У женщин болезненная дефекация может наблюдаться во время менструации, это связано с изменением гормонального фона, а именно — с увеличением продукции простагландинов, которые оказывают влияние на перистальтику кишечника. Диарея оказывает раздражающее действие на слизистую оболочку ректума, что сопровождается болью при походе в туалет. Другой причиной болезненной дефекации у женщин может быть эндометриоз — разрастание клеток эндометрия за пределы своего слоя. При экстрагенитальном варианте патология может поражать стенки кишечника.
Кровь в кале
Присутствие крови в кале — важный диагностический признак:
- цвет варьирует от алого до черного;
- появление крови в процессе дефекации или после него;
- количество крови — от нескольких капель на туалетной бумаге до струйного кровотечения.
- Алая кровь — признак кровотечения из анастомозов прямой кишки, чаще всего является последствием геморроя.
- Черный цвет крови означает кровотечение из верхних отделов кишечника, при этом такой оттенок образуется в результате химического взаимодействия и образования солянокислого гематина.
- Кровь в стуле в виде вкраплений может сопровождать онкологический процесс, протекающий в кишечнике.
Диагноз и лечение
Если стало больно ходить в туалет по большому, следует незамедлительно проконсультироваться с врачом-проктологом, который проведет все необходимые исследования и назначит лечение.
- Пальцевое ректальное исследование проводится проктологом для изучения структур прямой кишки. Врач может обнаружить расширенные вены и новообразования.
- Клинический анализ кала оценивает его консистенцию, наличие непереваренных остатков пищи, цвет, запах.
- Исследование каловых масс на скрытую кровь позволяет провести раннюю диагностику онкологического заболевания.
- Колоноскопия — инструментальный метод исследования, который позволяет оценить состояние слизистой оболочки кишечника. Процедура осуществляется под наркозом с помощью специальной аппаратуры. В ходе колоноскопии возможен забор материала для биопсии с целью более глубокого гистологического изучения пораженного участка органа.
- Ректороманоскопия — инструментальное исследование прямой кишки.
- Дефекография — рентгенография, проводится с использованием контрастного вещества. Исследование выявляет дефекационную функцию кишечника.
- Аноскопия — обследование состояния анального канала.
- В случае необходимости врач может назначить консультацию с другими специалистами, например, гинекологом или урологом.
- В случае обнаружения патологии предстательной железы проводят анализ на ПСА — калликреинподобная сериновая протеаза, повышение уровня которой говорит о возможном наличии онкологического процесса.
Лечение зависит от причины, вызвавшей болезненный акт дефекации. Терапия может быть как медикаментозной, так и хирургической.
АндрологМед объясняет: Как понять, что ребёнку больно какать?
Из-за несовершенного строения органов пищеварительного тракта, а также высокой подверженности к различным инфекционным и неинфекционным заболеваниям, у детей часто возникает болевой синдром во время акта дефекации.
Чтобы понять, что ребенку больно ходить в туалет, следует обратить внимание на следующие признаки:
- страх опорожняться;
- плаксивость во время похода в туалет;
- отказ от горшка;
- гиперемия сфинктера;
- наличие крови в кале;
- изменение частоты похода в туалет в большую и меньшую сторону.
В случае появления признаков болезненного опорожнения кишечника необходимо показать ребенка врачу.
Читайте также:


