Для внутричерепной гипертензии характерна головная боль тест

Общие сведения
Внутричерепная гипертензия — это патологическое состояние (синдром), проявляющееся повышением внутричерепного (интракраниального) давления. Синдром внутричерепной гипертензии (син. ликворно-гипертензионный синдром) достаточно часто встречается во взрослой и детской неврологии и может быть как идиопатическим, так и развиваться при самых разных поражениях головного мозга и травмах черепа.
Наиболее часто встречается гипертензия головного мозга неустановленного генеза — идиопатическая (первичная) внутричерепная гипертензия (ВЧГ), которая классифицируется как доброкачественная внутричерепная гипертензия (код по МКБ-10: G 93.2). Как правило, это диагноз ставится лишь после отсутствия подтверждения конкретных причин гипертензии (наличия в полости черепа объемного образования, тромбоза вен, инфекционного поражения головного мозга и др.).
Внутричерепное давление представляет собой разницу между атмосферным давлением и давлением в полости черепа (в эпидуральном/субарахноидальном пространствах, синусах мозговой оболочки, желудочках головного мозга). Уровень внутричерепного давления формирует спинномозговая жидкость (ликвор), циркулирующая в структурах ЦНС и артериальная/венозная кровь, поступающая в головной мозг.
Эти жидкостные среды находятся в постоянном движении (спинальная жидкость циркулирует по желудочкам головного мозга/спинномозговому каналу, а кровь — по сосудистому руслу). В норме физиология обращения жидких сред головного мозга определяется:
- Средним артериальным давлением, т. е. средним значением (разницей) между систолическим/диастолическим АД артериальной крови, поступающей в череп, которое в норме составляет 80 мм рт. ст.
- Средним венознозным давлением на выходе из черепа, которое в норме равняется 0 мм рт. ст., то есть, сопротивления току крови отсутствует.
- Средним ликворным давлением в черепе, которое по отношению к головному мозгу является внешним и равно 10 мм рт. ст. Именно ликворное давление оказывает постоянное сдавливающее действие на головной мозг (создает постоянное ВЧД). Присутствующее в черепе в норме биомеханическое равновесие поддерживает среднее мозговое тканевое давление на уровне 10 мм рт. ст. У взрослого здорового человека общий объем циркулирующей цереброспинальной жидкости в среднем составляет 150 мл, при этом, ВЧД остаётся в норме. Незначительное его повышение компенсируется ее резорбцией, тканями мозга и оттоком из полости черепа к спинному мозгу по ликворным субарахноидальным протокам через все отделы позвоночника, вплоть до крестцовых выходных отверстий.
Постоянство давления внутри черепной коробки поддерживается за счет формирования резервных пространств за счет уменьшения объема ЦСЖ, а также мозговой фракции крови. В случаях увеличения любого из компонентов, происходящих на фоне различной патологии (избыточном скоплении ЦСЖ, отеке головного мозга, гиперемии мозга, нарушении венозного оттока), а также при развитии патологических объемов (опухоли, гематомы, паренхиматозное кровоизлияние, абсцесс) происходит конфликт внутричерепных компонентов и при исчерпании резерва компенсаторных механизмов развивается ВЧ гипертензия.
Повышение/снижение показателя ВЧД может наблюдаться как при естественных физиологических процессах в организме человека (при кашле, громком крике, чихании, плаче, натуживании, физическом/нервном перенапряжении, резком наклоне вперед), так и свидетельствовать о патологии. В норме у взрослого человека давление внутри черепа не должно превышать 10–15 мм ртутного столба. Под ВЧГ подразумевается стойкое повышение ВЧД до уровня 20 и выше мм. рт. ст. Выраженность внутричерепной гипертензии представлена в таблице ниже.
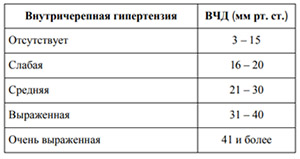
В специализированных медицинских учреждениях используются инвазивные приёмы измерения ВД внутри желудочков головного мозга с применением специализированных датчиков давления, которые вводятся в мозговые желудочки (вводится катетер, который подключен к датчику). Датчики могут также устанавливаться субарахноидально, субдурально, эпидурально. Эта процедура с низким риском травматизации головного мозга. На практике внутричерепное давление в большинстве случаев измеряют косвенным методом с помощью спинномозговой пункции, замеряя его на уровне поясничного отдела позвоночника в спинальном субарахноидальном пространстве.
Выраженность и специфика нарушений при ВЧГ определяется степью повышения ВЧД, его характером (диффузный/локальный) и локализацией, а также длительностью воздействия повышенного ВЧД на структуры мозга. И если при слабой и нестойкой степени повышения ВЧД существенных изменений не наблюдается , то у пациентов с устойчивым повышения ВЧД средней и выраженной степени может вызывать серьезные нарушения — головные боли (напряжения, ишемические), нарушения мелкой моторики рук, зрения, слуха, гипертонус мышц верхних/нижних конечностей, ригидность скелетных мышц, судороги, парезы, нарушенияя эмоциональных проявлений (сна, поведения), быструю утомляемость, задержки речевого развития, нейрогенные нарушения со стороны сердечно-сосудистой и дыхательной систем (вегетососудистая дистония, боли в области сердца, брадикардия/тахикардия, аритмии, субфебрильная температура тела, нарушения ритмичности дыхания — одышка, апноэ) и другие.
Прежде всего, что это такое? Как уже отмечалось, доброкачественная ВЧГ — это состояние, для которого характерно стойкое повышение ликворного давления при отсутствии внутричерепного объемного образования, тромбоза вен и отклонений в составе спинномозговой жидкости. Поскольку внутричерепная гипертензия конкретного генеза может рассматриваться в рамках той или иной патологии/заболевания, рассмотрим лишь идиопатическую (доброкачественную) ВЧГ.
Под первичным синдром идиопатической внутричерепной гипертензией (ИВГ) на сегодняшний день подразумевается состояние, которое сопровождается повышением ВЧД без выявленных этиологических факторов (возможно на фоне ожирения). Показатель заболеваемости ИВГ составляет 0,7— 2 случая/100 000 населения.
Наиболее часто этот вид гипертензии встречается у молодых женщин, имеющих избыточную массу тела. Значительно реже встречается у детей и мужчин. Для идиопатической ликворной гипертензии наиболее характерны: головная боль и транзиторные (преходящие) расстройства зрения в виде ухудшения резкости изображения, затуманивания, двоение, а у 30-35% пациентов отмечается снижение остроты зрения.
Патогенез
В основе патогенеза повышения ВЧД у взрослых могут лежать различные механизмы — отек/набухание головного мозга, увеличение массы содержимого черепной коробки (опухоль, гематома, абсцесс), затруднение оттока ликвора, нарушения венозного оттока церебральной фракции крови). В пределах одной статьи нет возможности рассмотреть патогенез ВЧ гипертензии при той или иной патологии, поэтому рассмотрим лишь патогенез развития ВЧ гипертензии при цитотоксическом отеке мозга.
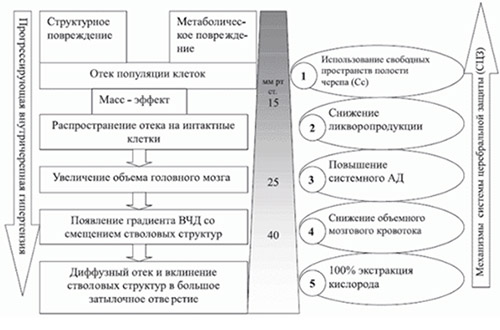
В понимание развития повышения внутричерепного давления (ВЧД) положена модель прогрессирующего отека головного мозга, базирующаяся на теоретической модели Монро-Келли, в основе которой тезис о тесной взаимосвязи между ригидной черепной коробкой взрослого человека и такими компонентами, как мозг, кровь, спинномозговая жидкость. Базисом такой связи является взаимореагирование любого из компонентов с другими, проявляющееся реакцией на увеличение одного из них соответствующим (пропорциональным) уменьшением объема другого, за счет чего и поддерживается постоянство внутричерепного давления.
Независимо от причины и вида первичного повреждения в паренхиме мозга образуется популяция пострадавших клеток, у которых из-за нарушения трансмембранного транспорта электролитов развивается цитотоксический отек. Отечные клетки, в силу увеличившегося объема, оказывают компремирующее воздействие (давление) на соседние клетки, способствуя тем самым распространению отека на интактные клетки (масс-эффект).
По мере увеличения патологического объема клеток с цитотоксическим отеком развивается компрессия в системе капиллярно-пиального русла, что приводит к нарушению микроциркуляции и развитию гипоксемии/ишемии в зонах мозга, которые не связанных непосредственно с первичным масс-эффектом, то есть это приводит к патологическому разобщению разных отделов содержимого черепной коробки. Как следствие — давление, создаваемое пульсовыми колебаниями артерий и спинномозговой жидкостью, теряет способность свободно распространяться вдоль тканей и пространств спинномозговой жидкости, расположенных внутри черепа/позвоночного канала. Это приводит к возникновению разницы паренхиматозного давления между сохранными и вовлеченными в отек структурами мозга, что инициирует его дислокацию в направлении относительно низкого давления.
В результате этого процесса развивается диффузный отек всего головного мозга и постепенная его дислокация (перемещение в направлении большого затылочного отверстия (единственного открытого выхода из черепной коробки). Как следствие — различные виды дислокации. Чаще — это грыжевидное выпячивание в тенториальную вырезку средне-базальных отделов височной доли и компрессия мезенцефальных структур ствола мозга с угнетением первичных центров кровообращения/дыхания и резкое нарушение функции мозга, вплоть до прекращения его жизнедеятельности. Неврологическая симптоматика проявляется на стадиях нарушения мозгового кровообращения. На рисунке ниже приведена схема прогрессирования ВЧД и этапы механизма церебральной защиты.
Классификация
Выделяют острую форму, возникающую на фоне остро развивающегося инфекционного заболевания/черепно-мозговых травм и хроническую форму внутричерепной гипертензии, развивающуюся при внутримозговых объемных образованиях, инсультах, хронических заболеваниях сердечно-сосудистой системы/выраженной дыхательной недостаточности и др.
Причины
Внутричерепная гипертензия у взрослых может вызываться множеством разнообразных причин,
многообразие которых можно свести в группы, в соответствии с механизмом развития патологии:
- Внутричерепные объемные образования, вызывающие повышение ВЧД (опухоль доброкачественная/злокачественная, внутричерепная гематома, паразитарная киста, абсцесс);
- Цитотоксический отек мозга, обусловленный гипоксическим повреждением клеток структур мозга (выраженная дыхательная недостаточность после остановки сердца), ишемия мозга на ранней стадии, водная интоксикация, печеночная/почечная энцефалопатия, гипонатриемия, синдром Рея, синдром неадекватной выработки андидиуретического гормона).
- Вазогенный отек мозга, обусловленный повреждением гематоэнцефалического барьера (инфекционные заболевания — менингит/энцефалит, внутричерепная травма — ушибы, сотрясения, родовые травмы), гематомы, ишемический/геморрагический инсульт.
- Интерстициальный отек, обусловленный нарушением оттока ликвора (окклюзионная гидроцефалия).
Симптомы повышенного внутричерепного давления
Симптомы внутричерепной гипертензии у взрослых проявляются преимущественно головной болью различной интенсивности. Для болевого синдрома характерна выраженная интенсивность по утрам, усиление боли при наклоне головы/кашле, иногда боль может сопровождаться тошнотой и реже — рвотой.
Зрительные нарушения особенно характерны для идиопатической ВЧГ, которые проявляются в виде транзиторного потемнения (затуманивания) перед глазами и присутствуют в 48-55% случаев. Многие пациенты жалуются на боли за глазными яблоками/болезненность при движениях глазных яблок. Иногда зрительные нарушения могут являться предшественниками головной боли. Признаки внутричерепной гипертензии также могут проявляться в жалобах на шум в голове, фотопсии, диплопию (двоение в глазах) и прогрессирующем снижении зрения.
Острая, быстро нарастающая внутричерепная гипертензия часто приводит к кратковременной потере сознания вплоть до комы. При хронической ВЧГ отмечается прогрессирующее ухудшение общего состояния в виде нарушения сна, раздражительности, психической/физической утомляемости. К косвенным признакам гипертензии относится повышенная метеочувствительность (реакция на изменение погоды), учащенное сердцебиение, повышенная потливость, потеря аппетита, сонливость. Тяжесть клинических проявлений во многом обуславливается характером/тяжестью течения основного заболевания, а также скоростью подъема ВЧД.
Анализы и диагностика
Для постановки диагноза внутричерепной гипертензии назначают:
- Поясничную пункцию (для измерения давления ликвора).
- Лабораторный анализ спинномозговой жидкости.
- МРТ/КТ.
- Анализ крови на электролиты.
- Общий анализ крови.
- Офтальмоскопию/периметрию.
Лечение
Лечение внутричерепной гипертензии определяется ее этиологией и направлено на лечение заболевания и устранение факторов, способствующих ее развитию. Принято выделять базовую терапию ВЧГ и экстренную помощь. Базовая терапия включает седацию и обезболивание, нормализацию оттока венозной крови из полости черепа, адекватную респираторную поддержку, коррекцию гемодинамики/гипертермии. Для этих целей назначается медикаментозная терапия, включающая:
- Дегидратационную терапию — петлевые/осмотические диуретики (Спиронолактон, Фуросемид, Маннитол, Ацетазоламид и др.). Назначение мочегонных препаратов проводится совместно с препаратами калия (Калия хлорид, Аспаргинат калия) для профилактики развития гипокалиемии.
- Ноотропную терапию (Аминофенилмасляная кислота, Пирацетам, Ноотропил).
- ИВЛ в режиме умеренной вентиляции с достаточной оксигинацией крови.
- В случаях артериальной гипертензии — Лабеталол, Эналаприл, Нимотоп; при артериальной гипотензии — Допамин.
- Вазоактивные препараты — в случаях сосудистых нарушений (Аминофиллин, Нифедипин, Коринфар, Винпоцетин).
- Венотоники — для нормализации венозного оттока (Диосмин, экстракт конского каштана, Дигидроэргокристин).
- С целью гипотермии организма (Парацетамол, Кеторолак, методы физического охлаждения путем накладывания льда на область магистральных сосудов, введение охлажденных кристаллоидных растворов и др.).
При ВЧГ, вызванной инфекционно-воспалительными заболеваниями мозга (менингит, менингоэнцефалит) назначается этиотропная терапия (антибиотики, противовирусные препараты), при токсических поражения мозга — дезинтоксикационная терапия, при наличии в головном мозге новообразований — глюкокортикоиды (Дексаметазон). Пациентам показана симптоматическая терапия — обезболивающие препараты (Анальгин), при запорах для недопущения натуживания — Глицерол.
001. Согласно современной классификации черепно-мозговой травмы не выделяют
- ушиб головного мозга легкой степени тяжести
- сдавление головного мозга вследствие эпидуральной гематомы
+ сотрясение головного мозга тяжелой степени
- ушиб головного мозга тяжёлой степени тяжести
- ничего из вышеперечисленного
002. Диффузное аксональное повреждение головного мозга при черепно-мозговой травме характеризуется
+ длительным коматозным состоянием с момента травмы
- развитием комы после "светлого" периода
- отсутствием потери сознания
- кратковременной потерей сознания
- ни чем из вышеперечисленного
003. К открытой черепно-мозговой травме относится травма
- с ушибленной раной мягких тканей без повреждения апоневроза
+ с повреждением апоневроза
- с переломом костей свода черепа
- с переломом костей основания черепа без ликвореи
- ничего из вышеперечисленного
004. Сотрясение головного мозга в сочетании с повреждением мягких тканей относится к черепно-мозговой травме
- открытой средней тяжести
- закрытой средней тяжести
- тяжелой степени тяжести
005. Для внутричерепной гипертензии характерна головная боль
- распирающего характера в затылочной части
- распирающего характера в височной области
- пульсирующего характера по всей голове
- сдавливающего характера в лобно-теменной области
006. Развитие при черепно-мозговой травме гемипареза свидетельствует
- о сотрясении головного мозга
+ об ушибе головного мозга
- о переломе костей черепа
- об ушибе мягких тканей головы
- ничего из вышеперечисленного
007. Тяжесть черепно-мозговой травмы определяется по глубине и продолжительности
- расстройства жизненно важных функций
- ничего из вышеперечисленного
008. Наиболее постоянными очаговыми симптомами при эпидуральной гематоме являются
+ расширение зрачка на стороне гематомы
- расширение зрачка на противоположной стороне
- гемипарез на стороне гематомы
- гемипарез на противоположной стороне гематомы
009. Характерные диагностические признаки субдуральной гематомы получают
+ при компьютерной томографии
- при ультразвуковой допплерографии
- ничего из вышеперечисленного
010. Если после черепно-мозговой травмы развиваются ригидность затылочных мышц и светобоязнь при отсутствии очаговых симптомов, то наиболее вероятен диагноз
011. Осложнение черепно-мозговой травмы кровоизлиянием в желудочки мозга характеризуется появлением в клинической картине
- гиперкатаболического типа вегетативных функций
012. Положительные диагностические признаки субарахноидального кровоизлияния могут быть получены
+ при люмбальной пункции
- при ультразвуковой допплерографии
- при магнитно-резонансном исследовании
013. Острая субдуральная гематома на компьютерной томограмме характеризуется зоной
+ гомогенного повышения плотности
- гомогенного понижения плотности
- неоднородного повышения плотности
- ничем из вышеперечисленного
014. Нарастание мидриаза на стороне эпидуральной гематомы и гемипареза на другой стороне обусловлено
- ущемлением ствола в затылочном отверстии
- сдавлением ножки мозга
- ничем из вышеперечисленного
015. Краниографические признаки острой травмы черепа характеризуются
- увеличением глубины турецкого седла
- остеопорозом затылочной кости и затылочного полукольца
+ ни одним из перечисленных признаков
016. Проникающей называют черепно-мозговую травму
- при ушибленной ране мягких тканей
- при повреждении апоневроза
- при переломе костей свода черепа
+ при повреждении твердой мозговой оболочки
- при повреждении паутинной оболочки
017. Необходимым условием начала лечения больного с тяжелой черепно-мозговой травмой является
- введение в вену кардиотонических средств
- введение в вену антигипертензивных средств
+ освобождение дыхательных путей от инородных тел
- ничего из вышеперечисленного
018. Церебральными осложнениями эпидуральной гематомы являются
- ничего из вышеперечисленного
019. Для коррекции метаболического ацидоза в остром периоде тяжелой черепно-мозговой травмы показана внутривенная инфузия
- 5% раствора глюкозы
+ 4% раствора бикарбоната натрия
- раствора поляризующей смеси
- любого из перечисленных растворов
020. При комбинированной черепно-мозговой травме для лечения артериальной гипотензии в результате кровопотери предпочтение отдается назначению
- ничего из вышеперечисленного
021. Причиной артериальной гипертензии при острой тяжелой черепно-мозговой травме являются
- реакция на боль
- поражение диэнцефально-мезенцефальных структур
- ничего из вышеперечисленного
022. Для лечения внутричерепной гипертензии при острой тяжелой черепно-мозговой травме не применяют
023. В связи с меньшим влиянием на электролитный баланс для лечения отека мозга при тяжелой черепно-мозговой травме следует выбрать
- ничего из вышеперечисленного
024. Для коррекции падения сердечной деятельности при острой тяжелой черепно-мозговой травме целесообразнее назначить
025. Наиболее эффективными корректорами гиперметаболизма при тяжелой черепно-мозговой травме являются
026. Посттравматическая порэнцефалия характеризуется наличием внутримозговых каналов, соединяющих желудочки мозга
- с подпаутинным пространством
- с оболочечными кистами
- с внутримозговыми кистами
- ни с чем из вышеперечисленного
027. Гиперактивацию симпатоадреналовой системы в остром периоде тяжелой черепно-мозговой травмы подавляют
028. Для лечения гиперосмолярного синдрома при тяжелой черепно-мозговой травме не следует назначать
029. Для коррекции дефицита антидиуретического гормона в остром периоде тяжелой черепно-мозговой травмы назначают
- водный раствор питрессина
- масляную суспензию вазопрессина
+ любой из перечисленных препаратов
- ничего из вышеперечисленного
030. Для коррекции дефицита дофаминергической активности при выходе из острейшего периода тяжелой черепно-мозговой травмы (апалический или акинетико-ригидный синдром) назначают
- любой из выше перечисленных препаратов
031. Для угнетения гиперакивации вестибуловегетативных рефлексов в остром периоде черепно-мозговой травмы назначают
- ничего из вышеперечисленного
032. Для лечения посттравматической головной боли, обусловленной снижением внутричерепного давления, назначают вливания
+ 5% раствора глюкозы
033. Причиной внутричерепной гипотензии после черепно-мозговой травмы может быть
- снижение продукции спинномозговой жидкости
- усиление всасывания спинномозговой жидкости
- ничего из вышеперечисленного
034. Для лечения посттравматической головной боли, обусловленной внутричерепной гипертензией, назначают
- центральные антигипертензивные средства
- ингибиторы ангиотензинпревращающего фермента
035. Для диагностики посттравматической ринореи в отделяемом из носа необходимо исследовать
036. Для диагностики посттравматической скрытой ликвореи необходимо произвести рентгенографию или компьютерную томографию головы после введения рентгеноконтрастного вещества
+ в желудочки мозга
- нет верного ответа
037. Посттравматическая вестибулопатия может быть результатом
- повышения внутричерепного давления
- нарушение нейродинамики в стволовых структурах
- ничего из вышеперечисленного
038. При посттравматической вестибулопатии
- снижаются вестибуловегетативные реакции
+ усиливаются вестибуловегетативные реакции
- снижается окуловестибулярная реакция
- усиливается окуловестибулярная реакция
- ничего из перечисленного
039. Нестабильность шейного отдела позвоночника после сочетанной краниовертебральной травмы можно выявить с помощью
+ латеральной функциональной рентгенографии
- нисходящей контрастной миелографии
- УЗДГ сосудов головы и шеи
040. Посттравматический синдром нормотензивной гидроцефалии (Хакима-Адамс- проявляется триадой симптомов
- головная боль, снижение памяти, дезориентированность
- головная боль, снижение зрения, атаксия
+ нарушение походки, недержание мочи, деменция
- нарушение походки, снижение зрения, деменция
- головокружение, астазия-абазия, сенсорная атаксия
041. Для лечения посттравматической энцефалопатии с нарушением высших мозговых функций применяют
- ничего из вышеперечисленного
042. Ноотропные средства при черепно-мозговой травме можно применять
- спустя 3 дня после травмы
- спустя неделю после травмы
- в резидуальном периоде
- спустя 3 недели после травмы
043. Если острая проникающая черепно-мозговая травма протекает с повышением температуры, необходимо исключить
044. Психоэмоциональные посттравматические расстройства отличаются от психогенных невротических симптомокомплексов
- более стабильным течением
- преобладанием астенического симптомокомплекса
- преобладанием депрессивного симптомокомплекса
- преобладанием ипохондрического симптомокомплекса
+ принципиальных отличий не существует
045. Морфологическим субстратом остаточных явлений тяжелой черепно-мозговой травмы являются
- рубцово-спаечные изменения в оболочках
- разрастание глии в пораженных травмой участках
- ничего из вышеперечисленного
046. Наиболее часто патогенетическим фактором эпилептического синдрома после тяжелой черепно-мозговой травмы является нестабильное состояние
- коллагенового оболочечно-мозгового рубца
– ничего из вышеперечисленного
047. Эпилептический синдром при посттравматической эпилепсии проявляется джексоновскими припадками при локализации патологического очага в области
048. Эпилептический синдром при посттравматической эпилепсии проявляется первично-генерализованными судорогами при патологических очагах
- в теменной доле
- ничего из перечисленного
- в височной доле
049. При хронических посттравматических абсцессах мозга корково-подкорковой локализации в клинической картине преобладает
- наличие внутричерепной гипертензии
- ничего из вышеперечисленного
050. Наиболее ранним проявлением гематомиелии травматического происхождения является наличие
- расстройств глубокой чувствительности
- двигательных проводниковых нарушений
+ диссоциированных расстройств чувствительности
051. Нестабильность позвоночно-двигательного сегмента при позвоночно-спинномозговой травме возникает вследствие
+ повреждения желтых связок
- повреждение фиброзных колец межпозвонковых дисков
– ничего из вышеперечисленного
052. При коммоции нервного ствола проводимость по нерву полностью восстанавливается не позднее
- неверно все перечисленное
053. Каузалгический болевой синдром наиболее часто встречается при ушибе
054. Скорость регенерации поврежденного аксона при травматическом разрыве нерва составляет
055. Наиболее ранним признаком регенерации аксона при травме периферического нерва является
+ появление парестезий в зоне иннервации поврежденного нерва
- появление стойкого болевого синдрома в дистальных участках зоны, иннервируемой поврежденным нервом
- регресс трофических расстройств
- регресс болевого синдрома в дистальных отделах поврежденной конечности
056. Для травматического разрыва проксимального отдела плечевого сплетения характерны
- гипотрофия зубчатой и ромбовидной мышц
- гипотрофия круглого пронатора
- ничего из вышеперечисленного
057. Для неполного травматического перерыва нервного ствола характерны
- сочетание симптомов выпадения с симптомами раздражения в чувствительной сфере
- сосудистые расстройства в зоне иннервации
- вегетативно-трофические расстройства в зоне иннервации
- ничего из вышеперечисленного
058. Для травматического разрыва лучевого нерва верхней трети плеча характерен паралич
- мышцы отводящей большой палец
- ничего из вышеперечисленного
059. Для травматического разрыва лучевого нерва средней трети плеча характерны
- паралич разгибателей предплечья
- выпадение рефлекса с трехглавой мышцы плеча
- нарушение чувствительности на внутренней поверхности плеча
+ паралич разгибателей кисти
- ничего из вышеперечисленного
060. Основным признаком фантомного болевого синдрома является
- гипестезия в культе конечности
+ ощущение боли в несуществующей части удаленной конечности
- отечность, цианоз культи конечности
- ничего из вышеперечисленного
061. Для травматического разрыва локтевого нерва нижней трети предплечья характерны
- нарушение сгибание кисти
- нарушение сгибание концевых фаланг 4 и 5 пальцев кисти
+ анестезия в зоне 5 пальца кисти
- ничего из вышеперечисленного
062. Для травматического разрыва срединного нерва средней трети предплечья характерны
- нарушение пронации кисти
- нарушение сгибания кисти
+ нарушение суставно-мышечного чувства в концевой фаланге 2 пальца
- ничего из вышеперечисленного
063. Для травматического разрыва бедренного нерва ниже пупартовой связки характерны
- паралич разгибателей голени
- выпадение коленного рефлекса
- атрофия четырехглавой мышцы бедра
- ничего из вышеперечисленного
064. Для травматического разрыва бедренного нерва выше пупартовой связки характерны
- гипестезия на передней поверхности бедра
- паралич сгибателей бедра
- паралич разгибателей голени
- ничего из вышеперечисленного
065. Для травматического ушиба седалищного нерва выше ягодичной складки характерны
- парез разгибателей голени
- выпадение ахиллова рефлекса
- паралич стопы и пальцев ног
- ничего из вышеперечисленного
066. Для травматического ушиба седалищного нерва выше ягодичной складки характерны
- парез разгибателей голени
- выпадение ахиллова рефлекса
- паралич стопы и пальцев ног
- ничего из вышеперечисленного
067. Для полного травматического разрыва периферического нерва характерны
- боль при перкуссии по ходу нерва ниже места повреждения
- парестезия в зоне иннервации поврежденного нерва
+ вялый паралич и анестезия в зоне иннервации поврежденного нерва
- ничего из вышеперечисленного
068. Характерными признаками каузалгии являются
+ интенсивные жгучие боли не соответствующие зоне иннервации травмированного нерва
- гипалгезия и парастезия в зоне иннервации травмированного нерва
- нестерпимая боль при давлении на нервный ствол
- ничего из вышеперечисленного
069. Характерными признаками каузалгии являются
+ интенсивные жгучие боли не соответствующие зоне иннервации травмированного нерва
- гипалгезия и парастезия в зоне иннервации травмированного нерва
- нестерпимая боль при давлении на нервный ствол
- ничего из вышеперечисленного
070. При каузалгии эффективным методом физиотерапии является
- УВЧ на область локализации боли и сегментарно
- СМТ на область проекции симпатических узлов
- электрофорез новокаина на область повреждения
Читайте также:


