Головная боль изменения вкуса
Новый коронавирус, видимо, способен проникнуть в организм любого человека и инфицировать каждую клеточку на своем пути - от мозга до сердца и легких, кишечника и пальцев ног. При этом, инфекция обладает целым набором различных симптомов - от головокружения и психического расстройства до инсульта и летального исхода. Врачи уверены, список характерных COVID-19 симптомов будет разрастаться, пишет научно-популярное издание Elemental.
- Это беспрецедентный случай. Те осложнения от болезни, которые мы наблюдаем, просто невероятны, - отмечает эпидемиолог, профессор Университета Огайо Роберт Салата.
Коронавирус уже называют одним из самых опасных и трудноизлечимых вирусных заболеваний, которое наблюдается в последние десятилетия. Ему оказываются подвержены практически все человеческие органы, замечает кардиолог Школы медицины при Йельском университете Харлан Крумхольц .
- Эта болезнь протекает в два этапа, - говорит инфекционист Школы медицины Йельского университета Махали Десрюссо. - Как грипп и другие вирусные инфекции, COVID-19 утихает через несколько дней после проявления первых симптомов, поскольку иммунная система включается в работу и нейтрализует патоген. Для многих на первом же этапе болезнь заканчивается. Однако у отдельных людей, в частности у тех, кто старше 65 лет, людей с хроническими заболеваниями и даже детей, наступает второй этап болезни. В этот момент воспаление охватывает практически все ключевые органы и даже целые системы.
Гиперактивная реакция иммунной системы на вирус приводит к массовому сбою организма. Отсюда и возникает риск загустения крови и образования тромбов.
Врачи опасаются, что у коронавируса припасено еще много сюрпризов для человечества. Но давайте рассмотрим наиболее распространенные симптомы, которые сопровождают эту инфекцию.
ГОРЛО И ЛЕГКИЕ
Первым, где оседает коронавирус в организме, становится горло. И у большинства патоген там и остается. Но в некоторых случаях вирус проникает глубоко в легкие или желудок. Оттуда инфекция может распространяться по всей пищеварительной и даже кровеносной системам.
В легкие коронавирус проникает потому, что этот в этом органе содержится много клеток, у которых есть ACE2 рецептор, реагирующий на SARS-CoV-2. Процесс инфицирования приводит к повреждению и разрушению клеток лёгких, вызывая бурную реакцию со стороны иммунной системы. Если вирус добрался до легких, то это довольно часто приводит к госпитализации пациента.
Но белок АСЕ2 есть еще и в кровеносных сосудах, кишечнике, нервных окончаниях… видимо, поэтому коронавирус способен атаковать практически все органы в теле человека.
ОТЕК МОЗГА И СПУТАННОЕ СОЗНАНИЕ
Высокая температура и головные боли могут быть признаками многих заболеваний, в том числе и COVID-19. Некоторые пациенты обращались к врачам, жалуясь на головную боль, спутанное сознание, полную дезориентацию в пространстве и лихорадку, а затем получали диагноз - коронавирусная инфекция.
До сих пор ученые так и не установили - может ли коронавирус поражать мозг. Ведь если в легкие не поступает достаточно кислорода, следовательно его в первую очередь лишается мозг, провоцируя галлюцинации и судороги.
ЦИТОКИНОВЫЙ ШТОРМ
Когда у человека, болеющего коронавирусом, возникают трудности с дыханием, это говорит о том, что SARS-CoV-2 проник в легкие и иммунная система вступила с ним в бой. Большинство пациентов успешно справляются с этой заразой и выздоравливают. Но бывает так, что инфекция никуда не уходит, и тогда иммунная система начинает перегружаться, бесконтрольно высвобождая поток цитокинов (белка, управляющего иммунной реакцией). Они вместо того, чтобы атаковать и уничтожать только вредоносные клетки, они убивают еще и здоровые. Этот процесс в организме называется цитокиновым штормом и чаще всего приводит к летальному исходу. Чрезмерная активность иммунной системы может привести к снижению давления и низкому уровню кислорода в крови.
КОВИДНАЯ ПНЕВМОНИЯ
Врачи отмечают, что у пациентов с COVID-19 наблюдается опасно низкий уровень кислорода в крови, хотя в целом на самочувствие они не жалуются, ну за исключение общей слабости и одышки.
Это состояние называют скрытым кислородным голоданием (гипоксия) и похоже, когда высоко в горах человеку не хватает воздуха.
Люди, у которых фиксируют гипоксию, находятся в опасности, не осознавая того. Чаще всего, реальная картина видна на рентгеновских снимках: воздушные мешки легких оказываются заполнены жидкостью или гноем. Медики называют это ковидной пневмонией. При вскрытии умерших пациентов с COVID-19, легких одних весили почти 2 кг, когда у здорового человека их вес колеблется около 900 грамм.
ТРОМБОЗ
Не так давно врачи пришли к выводу, что коронавирус поражает кровеносные сосуды. Одно исследование показало, что в 31% случае у людей, находящихся в реанимации с COVID-19, образовывались кровеносные сгустки. Обычно подобное происходит, когда организм пытается остановить кровотечение. Но такие сгустки - тромбы - могут внезапно начать двигаться и перекрыть приток крови, к примеру, в мозг, вызвав инсульт.
- Препараты, разжижающие кровь, не могут наверняка предотвратить свертывание крови у пациентов с коронавирусом. Поэтому молодые люди умирают от инсультов, вызванных закупоркой сосудов головного мозга, - пишет доктор Кассандра Уилльярд в научном журнале Nature.
О наличии тромбов и загустению крови можно судить по уровню белковых ферментов, называемых D-димерами. И, как отмечают медики, у пациентов с COVID-19, уровень D-димеров необычайно высокий.
ВОСПАЛИТЕЛЬНЫЙ СИНДРОМ У ДЕТЕЙ
В конце апреля американские врачи стали выявлять загадочный синдром токсического шока у детей. В некоторых случаях медики установили связь с коронавирусом, но в других - нет. Необъяснимый воспалительный процесс специалисты окрестили как детский мультисистемный воспалительный синдром.
Ему характерна длительная лихорадка, воспалительный процесс, сыпь, сбой работы некоторых внутренних органов, а также общее состояние, которое обычно наблюдается при шоке. Педиатры также сравнивают эти симптомы с синдромом Кавасаки .
Синдром Кавасаки - редкое заболевание, которое поражает детей в возрасте от 3 до 10 лет. Ему характерно поражение средних и мелких артерий, тромбоз, образование аневризм и разрыв сосудистой стенки.
И детский мультисистемный воспалительный синдром, и синдром Кавасаки приводят к слишком агрессивной реакции иммунной системы на коронавирус. Это может сопровождаться воспалением кровеносных сосудов и сердечной мышцы.
ПОТЕРЯ ЗАПАХА И ВКУСА
Потеря обоняние, или аносмия, может сопровождать обычную простуду, и возникает, когда у человека есть заложенность носа. Но это не так страшно. При других заболеваниях потеря обоняния происходит из-за гибели нервных окончаний, находящихся в носовой полости.
Поначалу врачи удивлялись, что люди, у которых была лишь аносмия, получали положительный анализ на коронавирус. Правда, до сих пор специалисты так и не нашли ответ, как же COVID-19 провоцирует потерю вкуса и обоняния. Может быть, и здесь сыграл свою роль ACE2-рецептор, благодаря которому коронавирус проникает в здоровые клетки.
КОВИДНЫЕ ПАЛЬЦЫ
Еще одним довольно странным симптомом COVID-19 является ишемия пальцев рук и ног, то есть происходит снижение притока крови к конечностях, отчего они становятся красными или фиолетовыми. В основном медики отмечали этот симптом у молодых людей, у которых, кроме ковидных пальцев, других признаков заболевания и не был. Медики полагают, что этот симптом возникает из-за повреждения или закупорки мелких кровеносных сосудов.

В клинике невротических состояний часто встречаются жалобы пациентов на неприятный вкус во рту, в том числе ощущение привкуса железа, горечь, кислоту. Причиной подобного дискомфорта является то скверное психическое состояние, в котором человек находится. Причем довольно часто даже не замечая этого.
Часть пациентов, имеющих телесные появления беспокойства, тревоги, нервного возбуждения, осознают, что они волнуются. И волнуются хронически. Другие же либо вообще не замечают своего нервного состояния.
Либо замечают, но называют его ВСД – вегетососудистой дистонией. Или уверяют, что тревожатся они о своем пошатнувшимся здоровье. Говорят, что, если бы не какое-либо телесное недомогание, например, противный привкус, они бы были спокойны и оптимистичны.
Обычно это не так.
Симптомы
- просто противный вкус, иногда описываемый как ужасный;
- привкус железа или крови;
- горечь;
- вкус аммиака.

При этом ни горечь, ни любой другой противный привкус:
- никак не связаны с употребляемыми продуктами;
- присутствуют длительное время, иногда постоянно;
- не исчезают после чистки зубов.
Неприятные ощущения во рту могут дополнять собой другие телесные проявления тревоги, например, сердцебиение или тошноту, а могут приходить в одиночестве.
Иногда может быть заметна связь между возникновением неприятного вкуса, привкуса железа или горечи со стрессовыми ситуациями. А иногда все эти симптомы могут возникать как будто на пустом месте.
Их интенсивность может меняться от часа к часу, день от дня, месяц от месяца. А может быть постоянной. Иногда симптомы могут полностью уходить и не появляться годами. А затем вновь возвращаться, ухудшая качество жизни.
Причины
Причины психогенной горечи во рту, а также любого другого неприятного вкуса, в том числе и привкуса металла, железа, могут быть следующие.
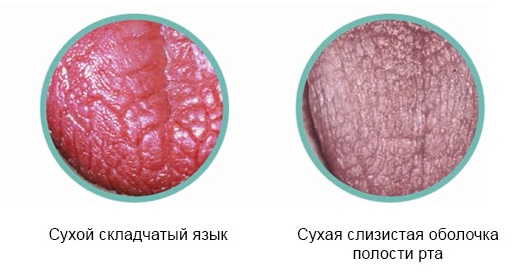
- Сокращение выработки слюны . При волнении, тревоге, особенно хронических, которые часто даже не замечаются человеком, активизируется работа симпатической нервной системы. И это приводит к сокращению выработки слюны. Данная реакция — нормальный физиологический ответ организма на беспокойство, но он может вызывать некоторые приятные симптомы, в том числе и горечь, и противный вкус во рту.
- Изменение вкусовых ощущений . Установлено, что нервное возбуждении изменяет работу вкусовых рецепторов. Вкус не только ощущается более ярко, но и может быть извращен. Это приводит к тому, что человек начинает ощущать во рту те привкусы, которые в спокойном состоянии почувствовать просто не смог бы.
- Дыхание ртом . Волнение приводит к интенсификации дыхания. Человек начинает дышать ртом. В результате язык пересыхает и начинает ощущать непонятный вкус.
- Кровоточивость десен . Сокращение выработки слюны и пересыхание рта не лучшим образом сказываются на состоянии десен, которые часто начинают кровоточить, становясь причиной привкуса железа во рту. При этом трещины на дёснах могут быть настолько маленькими, что их не замечают стоматологи. Но замечает сам невротик, так как его усиленная работа вкусовых рецепторов даёт возможность почувствовать тот металлический вкус крови, который человек в спокойном состоянии не ощутил бы.
- Кислотный рефлекс . Невротические пациенты часто страдают от кислотного рефлюкса, который может проявлять себя неприятный вкусом, обычно кислым привкусом после еды.
- Дискинезия желчновыводящих путей . Еще одно функциональное нарушение работы пищеварительной системы, которое может стать причиной дискомфорта в ротовой полости, в основном ощущения горечи.
- Навязчивость . Это, по сути, основная причина возникновения данного недомогания на нервной почве, как и всех прочих телесных симптомов тревоги, ВСД. Чем больше мнительный человек думает о том, что у него во рту неприятный вкус, и что он может быть симптомом какого-то тяжелого недуга, тем острее он его ощущает. Наиболее сильно пугает привкус металла, который, по мнению невротического пациента, указывает на внутреннее кровотечение.
Причин у неприятного вкуса во рту, привкуса кислоты или железа, может быть множество. Это могут быть проблемы с зубами, заболевания пищеварительной системы, воспалительные процессы в области горла, патологии почек и т.д. Поэтому, безусловно, необходимо пройти медицинское обследование.
Как избавиться?
В качестве мер быстрой помощи можно посоветовать попить водички или воспользоваться жевательной резинкой. Если имеет место кислотный рефлюкс жвачка не должна быть мятной, так как мята усиливает изжогу.
Конечно, такие меры нельзя назвать лечением.
Однако если причины неприятного привкуса во рту лежат в области психики человека, а не его тела, никакого соматического лечения быть не может в принципе. Необходимо проводить терапию самого невротического расстройства, а не его отдельного симптома.
Так как заболевания, нарушающие обоняние и вкус, редко угрожают жизни, больные могут не обращаться за медицинской помощью. Тем не менее эти заболевания приносят большие неудобства, поскольку они воздействуют на способность человека наслаждаться пищей, напитками и приятными запахами. Они могут также помешать человеку обратить внимание на присутствие в воздухе вредных веществ, а это чревато серьезными последствиями. Иногда расстройство обоняния и вкуса свидетельствует о тяжелой болезни.
Обоняние и вкус тесно взаимосвязаны. Вкусовые сосочки языка воспринимают вкус, а обонятельные клетки в носу – запах. Вся эта информация передается к головному мозгу, который объединяет ее, чтобы распознать и оценить вкусовые ощущения. Хотя некоторые из них, например соленый, горький, сладкий или кислый вкус, можно определить и без участия обоняния, более сложная вкусовая информация (например, вкус малины) требует анализа и вкуса, и запаха.
Наиболее распространенным расстройством обоняния и вкуса является потеря или снижение способности воспринимать запахи (аносмия). Поскольку различение вкусовых ощущений основано в значительной степени на обонянии, люди в первую очередь замечают уменьшение запаха, если пища кажется безвкусной.
Другие расстройства обоняния и вкуса:
- Избыточная чувствительность к запахам (гиперосмия).
- Обонятельные или вкусовые галлюцинации.
- Уменьшение или потеря восприятия вкуса (агевзия).
- Искажение вкуса (дисгевзия).
- При снижении обоняния.
- При искажении обоняния и вкуса.
- При обонятельных или вкусовых галлюцинациях.
- При повышенной чувствительности к запахам.
Обоняние может быть нарушено из-за каких-либо изменений в носу, в нервах, идущих от носа к головному мозгу, или в головном мозге. Например, если носовые проходы забиты из-за насморка, обоняние снижается просто потому, что запахи не достигают обонятельных рецепторов. Поскольку способность воспринимать запахи влияет на ощущение вкуса, при простуде пища часто кажется безвкусной. Обонятельные клетки могут быть временно повреждены вирусом гриппа, поэтому некоторые люди, перенесшие это заболевание, не ощущают запаха и вкуса в течение нескольких дней после выздоровления.
Иногда потеря обоняния или вкуса сохраняется в течение месяцев или даже становится необратимой. Клетки, воспринимающие запахи, могут быть повреждены или разрушены при воспалительных заболеваниях носовых пазух или в результате лучевой терапии при лечении злокачественной опухоли.
Однако самой распространенной причиной необратимой потери обоняния является травма головы, которая часто происходит при автомобильной катастрофе. При этом волокна обонятельного нерва, идущие от рецепторов обоняния, рвутся в решетчатой кости, которая отделяет внутричерепное пространство от носовой полости. В редких случаях человек рождается с отсутствием обоняния.
Избыточная чувствительность к запахам (гиперосмия) намного менее распространена, чем аносмия. Искаженное обоняние, когда человек воспринимает обычные запахи как неприятные (дизосмия), может являться следствием заболевания придаточных пазух, вызванного инфекцией, или частичного повреждения обонятельного нерва. К дизосмии приводит также пренебрежение гигиеной полости рта, сопровождаемое размножением бактерий и появлением плохого запаха. Иногда дизосмия развивается при депрессии. Некоторые люди, страдающие приступами судорог, которые связаны с раздражением обонятельного центра (участка головного мозга, где происходит восприятие запахов), испытывают краткие яркие неприятные обонятельные ощущения (обонятельные галлюцинации). Они являются компонентом приступа, а не простым искажением восприятия.
Уменьшение или потеря восприятия вкуса (агевзия) обычно является следствием болезненного состояния языка, возникшего в результате чрезмерной сухости во рту, курения (особенно трубки), лучевой терапии области головы и шеи или побочных эффектов лекарств, например винкристина (лекарства против злокачественных новообразований) или амитриптилина (антидепрессанта).
Искажение вкуса (дисгевзия) нередко возникает из-за тех же факторов, которые вызывают потерю вкуса. Ожоги языка могут привести к временной потере вкусовых сосочков, а паралич Белла (односторонний паралич лица, вызванный нарушением функции лицевого нерва) к притуплению вкуса на одной стороне языка. Дисгевзия может быть также симптомом депрессии.
Чаще всего это не опасно. Но следите за симптомами.
Странный вкус во рту, как будто вы подержали в зубах старую монету, не совсем здоровое явление 8 Possible Causes for That Metallic Taste in Your Mouth . Нередко он возникает при серьёзных заболеваниях. Например, гепатитах, нарушениях работы почек, диабете, некоторых видах рака.
Но подобные болезни сложно пропустить. На стадии, когда может появиться привкус железа, они обязательно проявляют себя и другими признаками: постоянным плохим самочувствием, слабостью, отёками, необъяснимыми потерей или набором веса, регулярно возникающей болью. Если есть подобные симптомы, немедленно идите к терапевту.
Если же вы чувствуете себя неплохо, а металлический привкус всё равно есть, причины его, скорее всего, относительно безопасны. Но в них всё равно стоит разобраться.
Каковы причины металлического привкуса во рту и что с этим делать
Привкус металла, появляющийся будто бы сам по себе, — это один из видов расстройства вкусовой чувствительности (парагевзии) 8 Possible Causes for That Metallic Taste in Your Mouth . Чтобы разобраться, откуда берётся это явление, надо понять, как формируется вкус.
Вот наиболее распространённые причины Metallic Taste , которые заставляют наш мозг думать, будто во рту побывал кусочек металла.
Если вы нерегулярно и плохо чистите зубы, это может привести к заболеваниям дёсен, например пародонтиту или гингивиту. Такие заболевания нередко сопровождаются кровоточивостью, иногда почти незаметной. Но чувствительные рецепторы фиксируют даже минимальное количество крови. Она богата железом, поэтому мозгу мерещится привкус металла.
Следите за здоровьем зубов и рта. Регулярно посещайте стоматолога.
Возможно, вы работаете щёткой слишком активно или она излишне жёсткая. Это ещё одна причина, по которой дёсны могут кровоточить.
Относитесь к зубам и дёснам максимально бережно, старайтесь их не травмировать. Возможно, вам стоит сменить щётку на более мягкую. Поговорите об этом с вашим дантистом.
Сейчас читают 🔥
- Что делать, если держится температура 37 °С
Во время тренировки лёгкие работают активнее, к ним приливает больше крови. Из-за повышения давления в сосудах в лёгкие может проникать небольшое количество красных кровяных телец. При выдохе они попадают на язык, вызывая What causes a bloody or metallic taste in your mouth during workouts? металлический привкус.
Ничего. Парагевзия, вызванная физическими нагрузками, пройдёт сама собой, как только вы отдышитесь.
Металлический привкус во рту может быть следствием 8 Possible Causes for That Metallic Taste in Your Mouth того, что вы пьёте биодобавки, содержащие медь, цинк или хром.
Важный вопрос: вы же принимаете мультивитамины не просто так, а по назначению врача, правда?
Парагевзия — частый побочный эффект при приёме ряда препаратов. К ним относятся:
- антибиотики, в частности, тетрациклинового ряда, а также What Causes a Metallic Taste in My Mouth? кларитромицин, метронидазол;
- некоторые лекарства для снижения давления;
- средства, назначаемые при глаукоме;
- препараты, которые используются при лечении остеопороза и подагры.
Загляните в инструкцию к тем лекарствам, которые вы принимаете. Возможно, среди их побочных эффектов обнаружится парагевзия. Если металлический привкус во рту мешает вам жить, посоветуйтесь с лечащим врачом: он подскажет альтернативные препараты, которые не будут менять вкусовые ощущения.
При ОРВИ нередко страдают носовые ходы и синусы (придаточные пазухи носа). Это нарушает работу обонятельных рецепторов, и мозг получает некорректную информацию. Иногда ему мерещится металлический привкус во рту.
Выздоравливать, и привкус исчезнет сам собой.
Сезонная аллергия на пыльцу влияет на чувство вкуса так же, как и простуда — нарушая работу обонятельных рецепторов в носу.
Постараться уменьшить симптомы поллиноза, чтобы он не ухудшал ваше самочувствие. Лайфхакер уже подробно писал, как это сделать.
В первые месяцы этого состояния некоторые будущие мамы обнаруживают, что их вкусовые ощущения меняются. Одним из проявлений может стать металлический привкус во рту.
Переждать. Уже к середине беременности к вам вернутся привычные вкусы.
Она тоже нередко даёт о себе знать FOOD ALLERGY привкусом железа, который появляется после употребления продуктов-аллергенов.
Если вы обнаружили связь между той или иной едой и появлением металлического привкуса во рту, проконсультируйтесь с терапевтом. Он подскажет, как точно выявить аллерген и что с этим делать дальше.
Они могут быть вызваны травмой головы, нарушениями кровообращения (например, инсультом) и заболеваниями центральной нервной системы (к примеру, развивающейся деменцией). Из-за повреждений часть мозга, которая отвечает за распознавание вкуса, может не работать должным образом.
Металлический привкус, вызванный повреждением мозга, становится постоянным спутником. Если вы регулярно ощущаете вкус железа, обратитесь к терапевту и подробно расскажите о своём самочувствии. Врач предложит вам пройти ряд тестов: сдать анализы мочи и крови, в том числе на уровень сахара и гормоны щитовидной железы, сделать кардиограмму и, возможно, МРТ мозга. Это поможет установить правильный диагноз.
Высокую концентрацию паров ртути или свинца в воздухе почти невозможно обнаружить без специальных приборов. Но иногда она даёт о себе знать появлением металлического привкуса во рту.
Проследите, где именно (в каком помещении, местности) вы чувствуете металлический привкус, и как можно быстрее покиньте эту локацию. Если речь о вашем доме или офисе, обратитесь за консультацией в региональное подразделение МЧС.
Как ослабить металлический привкус во рту
В большинстве случаев неприятный привкус исчезает сам — сразу после того, как вы отдышитесь, разберётесь с гигиеной или вылечите простуду. Но пока он остаётся с вами, его можно замаскировать или ослабить. Вот несколько простых способов What Causes a Metallic Taste in My Mouth? это сделать.
- Пожуйте жевательную резинку с отчётливым вкусом, например мятную.
- Почистите зубы мятной зубной пастой.
- Съешьте что-то, щедро приправленное специями.
- Выпейте пару стаканов воды.
- Откажитесь от сигарет: курение делает металлический привкус во рту более явственным.
Если привкус железа не проходит несколько дней подряд, хотя вы вроде бы устранили все возможные причины, обратитесь к терапевту.
Нарушение вкуса (дисгевзия) – довольно опасное явление. Человек лишается способности распознавать некачественную, испорченную, накопившую яды пищу, поэтому в любой момент может отравиться.
Нередко нарушение вкусового восприятия является симптомом серьезных патологий, в частности негативных изменений в глубоких отделах головного мозга. Если вкусовые ощущения спустя несколько суток не нормализуются, то необходимо незамедлительно идти к врачу.
- Типы вкусовых ощущений
- Виды нарушения вкусового восприятия
- Причины вкусового нарушения
- Диагностика
- Лечение нарушения вкусового восприятия
- Профилактика
- Видеозаписи по теме
Типы вкусовых ощущений
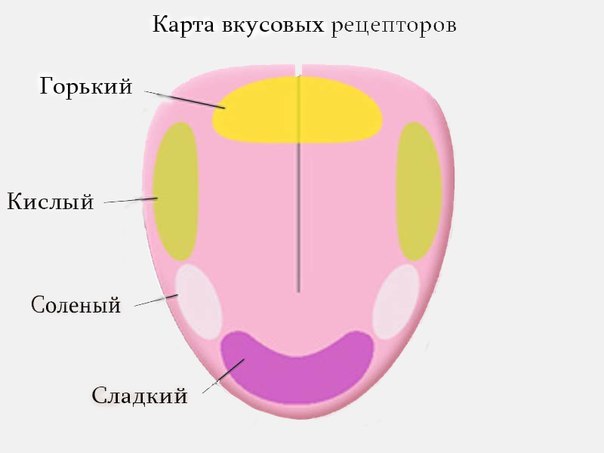
За ощущение вкусов отвечает кора мозговых полушарий. Слизистые поверхности языка, полости рта, гланд, глотки усеяны вкусовыми рецепторами, посылающими в мозг нервные импульсы, сигнализирующие о находящейся во рту еде. Европейцы выделяют четыре типа вкусовых ощущений:
- горький;
- сладкий;
- соленый;
- кислый.
У японцев и других азиатских народов существует пятый специфический тип – умами. Это вкус высокобелковой пищи. Также можно выделить второстепенные вкусы: пряный, острый, жирный и многие другие. Приятный солоноватый вкус умами хорошо ощущается при употреблении продуктов, богатых белком: сыров, орехов, грибов, тофу.
Следует отметить, что компоненты пищи, вызывающие ощущение сладости и горечи, совершенно безвредны, а вот вещества, дающие соленый и кислый вкус, способны повредить слизистые покровы языка и ротовой полости. Связано это с тем, что кислая и соленая еда содержит большое количество кислоты.
Иногда люди после приема пищи ощущают во рту металлический привкус. Довольно неприятное явление, связанное с тем, что в употребленной еде присутствовали частицы крови. Также спровоцировать металлический привкус способны продукты, приготовленные в посуде из определенных видов металла, и некоторые медикаменты.
Виды нарушения вкусового восприятия
Человек ощущает вкус только тогда, когда анализирующие ткани, расположенные в мозговой коре, получают от вкусовых рецепторов сигналы и расшифровывают их. Поэтому изменение или исчезновение вкусового восприятия в большинстве случаев является признаком серьезных патологий головного мозга: опухолевых образований, травм, ухудшения кровообращения, болезней черепных нервов.
Нарушение вкуса бывает несильным и кратковременным, а бывает выраженным и постоянным.
Неправильное вкусовое восприятие называется дисгевзия. Выделяются следующие виды патологии:
- агевзия – абсолютное отсутствие вкуса;
- гипогевзия – слабое ощущение вкуса;
- дисгевзия – извращенное вкусовое восприятие, обычно проявляющееся ощущением вкуса кислоты или металла в ротовой полости;
- избирательная гипогевзия – сниженное восприятие определенных типов вкусов;
- парагевзия – замена одного типа вкуса другим;
- фантагевзия – ощущение нереальных вкусов.
Причины вкусового нарушения
Нарушение вкуса бывает признаком самых разных патологий, преимущественно тяжелых и опасных.
- Перелом основания черепа. Тяжелейшая травма, при которой нарушается функционирование органов зрения, вкуса и обоняния. Восприятие вкусов обычно нарушается, когда повреждается первый черепной нерв. Пострадавший человек теряет способность распознавать специфические и составные вкусы, но вполне может отличить соленость от кислоты, горечь от сладости. Основные симптомы травмы: головные боли, насморк, ухудшение зрения, кровотечение из носа, тошнота, предобморочное состояние.
- Неврит лицевого нерва. Также называется паралич Белла. При этой патологии на одной стороне лица мышечные ткани ослабляются или парализуются, а передний участок языка теряет способность воспринимать вкус. Пораженная сторона лица выглядит безжизненной и перекошенной. Больному человеку тяжело моргать, из его глаз обильно вытекают слезы, а изо рта – слюни.
![]()
- Онкология ротовой полости. Злокачественные опухоли поражают преимущественно задний и боковые участки языка. В перерождающихся тканях языка повреждаются рецепторы вкуса, в результате нарушается вкусовое восприятие. При онкологии ротовой полости человек слабо пережевывает пищу, невнятно разговаривает, у него неприятно пахнет изо рта.
- Лучевая терапия при онкологии. Если облучаются голова и шея, то у больного человека отмечается пересыхание ротовой полости, сопровождающееся нарушением вкуса.
- Болезнь Шегрена. Также называется сухой синдром. Аутоиммунная патология, при которой ослабляется активность слезных, слюнных и прочих желез наружной секреции. У больного человека выделяется мало слюны, в результате полость рта сильно пересыхает, подвергается воздействию инфекции, а вкусовая восприимчивость нарушается. Заболевание сопровождается выраженными симптомами: болью в глазах, пересыханием и изъязвлением роговицы, сухим кашлем, охриплостью голоса, воспалением глотки, кровотечением из носа, слабым потоотделением, избыточным выделением мочи.
![]()
- Синдром таламической боли. Патология, спровоцированная повреждением таламуса, вызывает неправильное вкусовое восприятие. Сначала у больного человека ослабевает чувствительность кожных покровов, отмечаются парез и гемианопсия. Затем чувствительность восстанавливается, иногда даже усиливается, из-за чего человек испытывает болевые ощущения от незначительных и безвредных воздействий.
- Кандидоз. При грибковом заражении полости рта язык и небо покрывают белые или желтоватые пятна. Заболевший человек ощущает боль и жжение во рту, у него изменяется вкусовое восприятие.
- Гепатит. При острой форме вирусного гепатита ослабление восприятия вкусов бывает симптомом развивающейся желтухи. Также у больного человека отмечаются головные и мышечные боли, воспаление глотки, кашель, слабость, плохой аппетит, позывы к рвоте, ослабление обонятельной функции, светобоязнь.
- Острая респираторная инфекция. Простуда, грипп и прочие респираторные болезни часто сопровождаются дисгевзией или гипогевзией. У человека, болеющего ОРВИ, наблюдаются ринит, ослабление обонятельной функции, заложенность носа, жар, озноб, слабость, сухой кашель, боли в мышцах, воспаление глотки.
- Дефицит цианокобаламина в организме. При недостатке витамина B12 у человека отмечаются гипогевзия, анорексия, болезненные ощущения в животе, воспаление языка, ослабление обоняния. При выраженном гиповитаминозе развивается периферическая нейропатия, наблюдаются нарушение дыхания, слабоумие, потемнение кожи, изменение походки.
- Дефицит цинка в организме. Цинк – микроэлемент, крайне важный для поддержания правильного вкусового восприятия. При недостатке данного вещества в организме часто развивается гипогевзия. Иногда дефицит цинка провоцирует специфическое нарушение обоняния: неприятные запахи начинают казаться человеку вкусными ароматами. Также признаками нехватки минерала в организме являются избыточное выпадение волос, хрупкость ногтевых пластин, нарушение работы селезенки и печени.
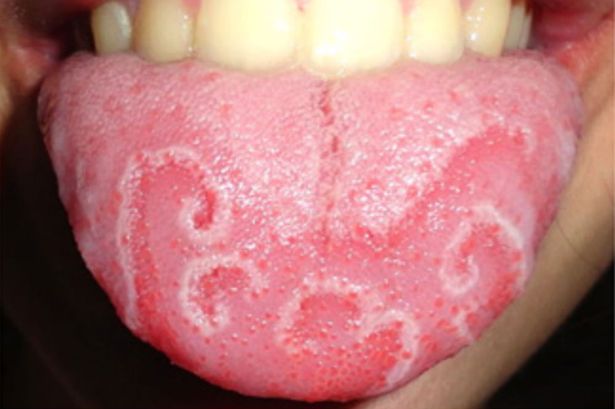
- Десквамативный глоссит. Также называется географический язык. При воспалении языковых сосочков на поверхности языка появляются пятна самой разной формы, напоминающие изображения участков суши на географической карте. Данное заболевание часто сопровождается нарушением вкусового восприятия.
![]()
- Медикаменты. Существует довольно большой перечень лекарственных препаратов, способных вызвать нарушение восприятия вкуса. К таким медикаментам относятся Прокарбазин, Гризеофульвин, Пеницилламин, Винбластин, Рифампицин и многие другие средства. Поэтому перед применением любого лекарства обязательно нужно читать инструкцию.
Диагностика
Выяснить, чем вызвано нарушение вкуса, нелегко. Врач внимательно обследует слизистые покровы языка, определяет, все ли в порядке с чувствительностью органа.
Пациент должен пройти тест на вкусовую восприимчивость разных участков языка. Больному человеку поочередно даются на пробу продукты, обладающие интенсивными вкусами. Далее медицинский специалист капает на каждый участок языка пациента специальный раствор, а человек рассказывает, что он при этом чувствует.
По результатам проведенного исследования врач ставит диагноз, определяет, насколько выражена и запущена болезнь. Если специалист сомневается в поставленном диагнозе, то он может назначить пациенту дополнительные лабораторные и инструментальные анализы.
Лечение нарушения вкусового восприятия
Выбор терапии определяется тем, какое заболевание является причиной нарушения вкуса:
- при нервных расстройствах обязательно нужно идти к невропатологу. Врач подберет оптимальные медикаменты, назначит массаж, магнитотерапию, водные процедуры и прочие восстанавливающие нервную систему мероприятия;
- при заболеваниях головного мозга необходимо незамедлительно обратиться к нейрохирургу. Врач тщательно обследует мозг пациента, назначит подходящее лечение. Патологии головного мозга опасны и непредсказуемы, поэтому откладывать визит к медицинскому специалисту не следует;
- при инфекции в полости рта нужно обратиться в стоматологический кабинет. Врач устранит кариес, вырвет сгнившие зубы, назначит пациенту полоскания ротовой полости антисептическими растворами;
- при респираторной инфекции следует проконсультироваться с отоларингологом. Врач установит интенсивность воспалительной реакции в носоглотке, назначит противовирусные или антибактериальные лекарства, а также препараты для снятия симптомов ОРЗ;
- при кандидозе следует обрабатывать ротовую полость противогрибковыми растворами;
- при заболеваниях пищеварительного тракта необходима консультация гастроэнтеролога;
- при дефиците в организме определенных веществ нужно обратиться к эндокринологу. Возможно, что недостаток цинка, йода или иных микроэлементов связан с нарушением работы желез внутренней секреции.
- если нарушение вкуса связано с приемом определенных медикаментов, то нужно попросить лечащего врача заменить назначаемые лекарства на более безвредные.
Профилактика
Для предупреждения нарушения вкусового восприятия нужно придерживаться следующих правил:
- вести правильный образ жизни;
- отказаться от курения;
- питаться полноценно и качественно;
- соблюдать гигиенические правила;
- укреплять иммунитет, заботиться о своем здоровье в период сезонных вирусных инфекций;
- ежегодно проходить профилактическое медицинское обследование;
- своевременно устранять обострения хронических патологий;
- не принимать медикаменты без разрешения врача;
- периодически посещать стоматолога.
К нарушению вкуса нельзя относиться халатно. Эта незначительная, на первый взгляд, патология может стать началом серьезной и опасной болезни.
Видеозаписи по теме
Читайте также: