Головные боли при краснухе
Эта болезнь тяжко переносится во взрослом возрасте. Особенно опасна она при беременности. Дети болеют легко, приобретая иммунитет на оставшуюся жизнь. Недомогание при инфекции имеет симптомы похожие на ОРВИ. Очень важно знать признаки, присущие только этой болезни.
Основные симптомы краснухи
Вирусное заболевание начинается в острой форме. Распространяется инфекция воздушно-капельным способом, но заразившийся об этом не знает около десяти дней, пока не появятся первые признаки. Весь этот период он представляет угрозу для других. Часто болезнь встречается у малышей, но у взрослых, не переболевших в детстве, она протекает мучительно. Самое опасное – инфицирование во время беременности – приводит к патологиям развития плода.
Вирусы, попавшие в организм, поражают кожу, лимфоузлы, эмбриональную ткань. Проникая в кровь, они добираются до мелких капилляров, которые при поражении лопаются – так появляется сыпь. Как выглядит краснуха? Высыпания очень быстро проходят стадии:
- образуются сначала на лице;
- спускаются вниз по телу;
- охватывают ягодицы;
- покрывают спину;
- появляются на слизистой рта;
- поражают сгибы конечностей.
Сыпь выглядит как мелкие круглые пятна красно-розового цвета, имеющие диаметр до 4 мм. В отличие от иных видов инфекций, они не поднимаются над поверхностью кожи, не наполнены жидкостью. При этом высыпания могут чесаться, доставляя неудобства. Появляются они после признаков, похожих на ОРВИ. Особое проявление краснухи – отсутствие сыпи на ступнях и ладонях. Эти скопления проходят быстро – через пять дней не остается следов на коже. Так сыпь выглядит на фото.
Какие симптомы у краснухи являются основными? Кроме высыпаний на коже, происходит воспаление лимфоузлов, расположенных в области затылка, сзади на шее. Они становятся болезненными, увеличиваются по размерам. Особо это ощущается при надавливании. Заболевание сопровождается:
- опуханием суставов;
- сильной головной болью, не устранимой лекарствами;
- повышением температуры.

- Аптечные средства от морщин
- Золотой ус – лечебные свойства и противопоказания
- Домашний творог - вкусные рецепты и пошаговое приготовление. Как сделать домашний творог, видео и фото
Первые признаки краснухи
Зараженный человек в инкубационный период, который длится до 23 дней, может не ощущать никаких признаков. Как начинается краснуха? Все очень похоже на вирусную инфекцию. Наблюдают такие симптомы при краснухе, напоминающие ОРВИ:
- лихорадка;
- насморк;
- недомогание;
- повышенная температура;
- сухой кашель;
- боли в мышцах;
- першение в горле.
Инфицированный человек представляет угрозу для окружения, являясь носителем вируса, но на начальном этапе это можно выявить только при помощи анализов. Как определить краснуху? Диагностировать инфекцию у взрослого и ребенка можно при появлении признаков:
- увеличение, болезненность лимфоузлов, расположенных на затылочной части, сзади на шее;
- высыпания на коже.
Краснуха без симптомов
Очень часто инфекционное заболевание протекает в скрытом виде без сильно выраженных признаков. Краснуха без симптомов проходит в легкой форме. Для атипичного вида развития характерно отсутствие высыпаний, все выглядит как привычная вирусная инфекция. Появляются боли в горле, повышается температура. Подозрение могут вызвать увеличенные лимфоузлы, но точно определить диагноз можно только проведя анализы.

Краснуха - симптомы у детей
Заболевание у детей проходит с легкостью, не требует особенного лечения. Необходимо только изолировать больного от окружающих. До года эта болезнь не встречается – силен иммунитет, переданный матерью. Чтобы защитить детей от инфицирования, им в год, 6 лет ставят прививки. Девочкам, как будущим мамам, делают еще одну – в 13 лет. Если малыш перенес болезнь, то иммунитет останется на всю жизнь.
Начало заболевания выглядит похожим на простуду, проявляется спустя две недели после инфицирования. Наблюдают признаки краснухи у детей:
- появляется слабость;
- наблюдаются боли в мышцах;
- повышается температура до 38;
- развивается насморк, кашель;
- возникает конъюнктивит;
- увеличиваются лимфоузлы на шее сзади;
- появляется сыпь, которая выглядит как на фото.
- Признаки отравления грибами и симптомы. Через сколько наступают признаки отравления грибами
- Народные средства от перхоти в домашних условиях
- Штраф за ксенон в фарах автомобиля
Одно из устаревших названий инфекционной болезни – коревая. После инкубационного периода она развивается в острой форме. Когда начинается коревая краснуха у детей – симптомы проявляются повышением температуры. Быстро распространяется сыпь, которая сопровождается зудом. Малыши часто переносят заболевание без осложнений. Только в отдельных случаях возникают:
- отит;
- ангина;
- артрит;
- пневмония.

Краснуха - симптомы у взрослых
Тяжело переносится заболевание во взрослом возрасте. Все симптомы выражены ярко, но проявляются после завершения инкубационного периода. Признаки краснухи у взрослых начинаются с сильных головных болей, которые трудно устранить привычными медикаментами. Им сопутствует повышение температуры по вечерам. Возникают симптомы:
- лихорадка;
- головокружение;
- кашель;
- озноб;
- слезотечение;
- увеличение печени, селезенки;
- конъюнктивит;
- увеличение шейных лимфоузлов;
- светобоязнь.
Сыпь высыпает быстро, происходит объединение отдельных точек в сплошные массивы. Держится она до пяти дней, но неприятности доставляет сопровождающий зуд. Особенность заболевания у взрослых – большая вероятность появления осложнений. При этом могут развиться:
- отек мозга;
- менингит;
- нарушения в работе сердечно-сосудистой системы;
- краснушный энцефалит;
- артрит;
- расстройства нервной системы;
- судороги;
- нарушение координации движений;
- снижение интеллекта.
Начиная с подросткового возраста, заболевание протекает намного тяжелее. Если у взрослого началась коревая краснуха - симптомы имеют особенности. Появляется краснота зева, возникает зуд в горле. Причина – образование сыпи на поверхности щек изнутри, слизистой рта. Отличаются проявления инфекции на кожных покровах. Высыпания из отдельных точек сливаются в сплошные участки. На фото это выглядит так.
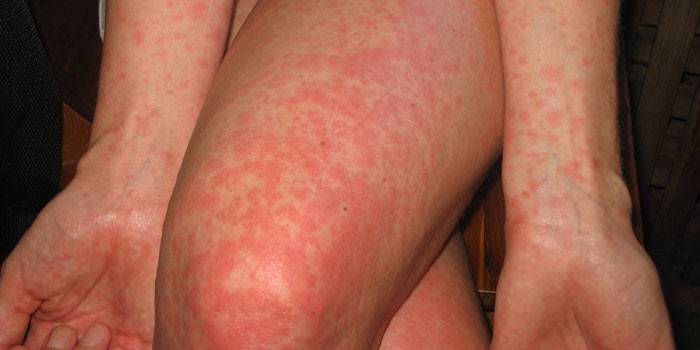
Симптомы краснухи у беременных
Огромную опасность представляет заражение этой инфекцией в период беременности. Вирусы повреждают эмбриональную ткань, при этом нарушается прикрепление плода. Инфекция вносит разлад в его развитие, вызывая тяжелые патологии. Женщина может заразиться, если не перенесла болезнь в детстве или ей не были проведены прививки. При инфицировании в первом триместре, когда формируются основные системы жизни ребенка, проводят прерывание беременности.
Для исключения тяжелых последствий, женщинам, ожидающим ребенка, делают анализы на наличие этого вируса. Как проявляется краснуха у беременных? Сыпь распространяется очень стремительно и также быстро исчезает. При инфицировании наблюдаются:
- длительное сохранение повышенной температуры;
- сухой кашель;
- опухание, боли суставов;
- першение горла;
- головная боль;
- слабость;
- увеличение лимфоузлов на затылке, боль при нажатии;
- сонливость;
- краснота зева;
- уменьшение аппетита.
Сыпь на теле ребенка — очень важный элемент, характеризующий то или иное заболевание. Одно из таких — краснуха, о которой мы сегодня и поговорим.

Что такое краснуха – общая информация?
Краснуха – острое инфекционное заболевание вирусной природы, характеризующееся клиническими проявлениями, свойственными для ОРВИ, а также появлением на коже специфической сыпи.
Краснуха у детей развивается чаще всего и протекает обычно в легкой форме, за исключением врожденной формы, когда инфекцию младенец получил во внутриутробном периоде. Краснуха у взрослых протекает бурно и проявляется ярко-выраженной клинической картиной в виде лихорадки, ломоты в теле, насморка, увеличенных лимфоузлов и прочих симптомов. Особенно опасна краснуха у беременных на ранних сроках, что почти в 40% заканчивается выкидышем, но если не так, то во многих случаях приводит к нарушению развития многих органов и систем у плода, в частности – пороки сердца, отсутствие слуха, катаракта и прочие.
Впервые краснуху описал немецкий врач-терапевт Ф.Хофман, в 1740 году, после чего ее отнесли к разновидности кори. В самостоятельное заболевание ее отнесли уже в 1881 году. Вирус краснухи выделили в 1961 году сразу несколько ученых Паркман, Уэллер и другие.
Краснуху относят к заразным (контагиозным) болезням, переболев которой, у человека вырабатывается стойкий к данному вирусу иммунитет.
Несмотря на высокое количество запросов о краснухе в сети, она все-же имеет небольшое распространение в мире. Так, по состоянию на 2004 год ВОЗ зафиксировали всего 29 000 случаев на всей Земле.
На территории России в 2019 году Министерство Здравоохранения РФ подтвердило полное искоренение болезни в стране, в связи с чем получило подтверждающий это сертификат от Всемирной Организации Здравоохранения (ВОЗ).
Краснуха имеет сезонность – зимне-весенний период.
Наблюдаются периодические эпидемиологические вспышки болезни – каждые 10-20 лет.
Краснуха у грудничков практически не встречается, как и у лиц, возрастом после 40 лет. Чаще всего болезнь диагностируется у детей, возрастом 5-15 лет.
МКБ-11: 1F02, KA62.8
МКБ-10: B06
МКБ-10-КМ: B06.9, B06
МКБ-9: 056
МКБ-9-КМ: 056
Краснуха – симптомы
Инкубационный период краснухи в большинстве случаев составляет от 16 до 20 дней, однако он может составлять от 11 до 24 суток.
Место оседания инфекции – слизистые дыхательных путей, откуда вирус всасывается в кровоток и далее разносится по всему организму.
Человек становится заразным для окружающих людей за 7 дней до начала высыпаний по телу и в течение 14 дней после исчезновения сыпи.
Симптоматика и ее выраженность также может зависеть от формы болезни и состояния организма в момент заражения.
- Появление кожной сыпи на лице, которая постепенно опускается вниз на тело;
- Покраснение слизистой глотки;
- Повышенная утомляемость, слабость;
- Чиханье, появление насморка;
- Покраснение глаз – в случае попадания вируса на органы зрения;
- Повышение температуры тела до небольших отметок – 37-37,5 °С.
- Сыпь на теле – главный симптом краснухи, длительность которого составляет до 2-4х дней. Характерность краснушной сыпи состоит в отсутствии возвышений на коже, которая остается гладкой. Высыпания представлены красными пятнами, диаметром в 5-7 мм, могут быть увеличены до 10 мм. Больше всего сыпи обнаруживается на лице, пояснице, ягодицах, локтях, коленях. Появление пятен обусловлено специфическим сосудорасширяющим воздействием вируса на капилляры (мелкие подкожные кровеносные сосуды), поэтому, если пятно натянуть – оно исчезает, но как только кожу отпустить, первоначальный размер вновь появляется. При воспалительном процессе на коже могут появиться папулы. В некоторых случаях появление пятен может сопровождаться кожным зудом.
- Сыпь на нёбе – еще один признак краснухи, который, правда, появляется не у всех больных, однако механизм расширения кровеносных сосудов, из-за чего она появляется тот же.
- Увеличение лимфатических узлов (лимфаденопатия), особенно затылочных, которые со временем воспаляются и начинают болеть (лимфаденит). Это связано со специфической работой лимфоузлов по купированию, удерживанию и борьбе с инфекцией внутри себя.
- Появление першения и боли в горле, сухого кашля, вызываемых раздражением вирусом слизистых ротоглотки.
- Лихорадка – 37-38 °С.
- Выделения из носа, насморк.
Дополнительные симптомы болезни – увеличение печени (гепатомегалия), увеличение селезенки (спленомегалия), слезотечение, конъюнктивит.
Бессимптомная (субклиническая) краснуха – обычно встречается раза в 2-4 чаще, нежели типичная форма болезни, и выявляется как правило при обследовании человека, который контактировал с больным. Симптоматика практически отсутствует. Может присутствовать легкая слабость.
Врожденная краснуха – появляется при заражении ребенка от матери к будущему ребенку через плаценту, которую вирус краснухи с легкостью преодолевает. При этом, дети рождаются со следующими признаками болезни – врожденные патологии сердца, миокардит, патологии глаз, умственная отсталость, глухота, микроцефалия, энцефалит, сахарный диабет, пневмония, тромбоцитопеническая пурпура. Согласно статистике, врожденные пороки развиваются у 60% детей при инфицировании плода на 3-4 неделю вынашивания, 15% детей – на 9-12 неделю беременности, 7% — на 13-16 неделю, и почти 0% на 4 месяц вынашивания ребенка.

Осложнения краснухи
Среди осложнений краснухи главным образом выделяют:
- Синдром Грега;
- Классический синдром врожденной краснухи;
- Тромбоцитопеническая пурпура;
- Геморрагическая сыпь;
- Артрит;
- Энцефалит;
- Потеря сознания, кома;
- Парезы, параличи, утрата двигательной функции некоторых частей тела.
Причины краснухи
Возбудитель краснухи – вирусная инфекция Rubella virus, относящийся к роду Rubivirus (рубивирусы), семейства Togaviridae (тогавирусов). Rubella virus обладается свойством с помощью специфических белков-ферментов разрушать эритроциты, а также их склеивать. А с помощью входящей в него нейраминидазы поражать нервные клетки организма.

Rubella virus способен развиваться только в живом организме, поэтому источником инфекции является ее носитель. В связи с малой устойчивостью данной инфекции во внешней среде, контагиозность (заразность) краснухи невысокая, поэтому для заражения, человек должен иметь длительный или очень сильной контакт с носителем.
Вирус краснухи погибает при его высушивании, нагревании, заморозке (до -20 °С) облучении ультрафиолетовыми лучами, обработке дезинфицирующими средствами, формалином, эфиром, воздействии кислот и щелочей (рН) — меньше 6,8 и больше 8.0. При комнатной температуре Rubella virus погибает в течение нескольких часов.
- Воздушно-капельный путь – высвобождается во внешнюю среду с частичками слизи из ротоглотки зараженного человека, распыляясь обычно с чиханьем или кашлем;
- Контактно-бытовой – при использовании зараженных вещей или кухонных предметов, которыми пользовался больной;
- Вертикальный (трансплацентарный) – от беременной инфицированной женщины к плоду.
Врожденная краснуха делает младенцев заразными для окружающих в течение 2 и более лет, выделяясь во внешнюю среду не только со слизью из дыхательной системы, но и с мочой, каловыми массами.
Как мы уже и говорили, после проникновения вируса краснухи в дыхательные пути, через слизистые он проникает в крово- и лимфоток, с которыми разносится по всему организму.
При инфицировании плода у беременной женщины вирус повреждает хромосомы в клетках будущего ребенка, что приводит к его внутриутробной мутации
В случае приобретенной краснухи вирус способствует выработке клеточного и гуморального иммунитета и связываясь с лейкоцитами вызывает лейкопению (снижение их количество). Также, вирус скапливается и удерживается лимфатическим узлами, что приводит к их увеличению и воспалению. Пик вирусемии приходится на предвысыпальным периодом.
Репликация Rubella virus в лимфатической системе приводит к появлению плазмоцидов (клетки Тюрка), являющихся незрелыми мононуклеарами с морфологическими признаками специфических атипических лимфоцитов или плазматических клеток.
Антитела IgМ в крови по отношению к Rubella virus появляются на 2-3 сутки с момента появления сыпи, достигает пика на 21-28 день и исчезают после 2-3 месяцев после исчезновения сыпи. Антитела IgG появляются в течение недели после исчезновения сыпи и держится у выздоровевшего человека к данному виду вируса почти всю его жизнь. В месте оседания инфекции вырабатываются антитела IgА, которые предотвращают реинфекцию Rubella virus, в то время как при вакцинации антитела IgА в организме отсутствуют, что дает возможность человеку, несмотря на наличие прививки, заразиться краснухой.
В случае реинфекции, при наличии иммунитета к Rubella virus, организм уничтожает вирус еще в месте его оседания, и, даже если его часть проникнет в кровеносную систему, специфические антитела его уничтожают практически мгновенно, о чем свидетельствует при реинфекции повышение титров IgG, при этом IgМ в данном случае не повышаются.
Таким образом, при первичной краснухе обнаруживает всплеск титров IgМ, при реинфекции – IgG.
Виды краснухи
Классификация краснухи производится следующим образом:
- Врожденная;
- Приобретенная.
- Типичная;
- Атипичная, которая подразделяется на следующие формы — бессимптомная, стертая, с изолированным синдромом экзантемы и с изолированным синдромом лимфоаденопатии.
- Легкая (1 степень);
- Средняя (2 степень);
- Тяжелая (3 степень).
- Гладкое;
- Негладкое, которое подразделяется на следующие формы – с наличием осложнений, с присоединением вторичной инфекции, с обострением хронической болезней.
Диагностика краснухи
Диагностика краснухи включает в себя:
- Сбор жалоб, анамнез, визуальный осмотр больного;
- Общий анализ крови, при котором выявляется снижение лейкоцитов (лейкопения) на фоне повышения плазматических клеток, СОЭ в пределах нормы, возможна тромбоцитопения. Повторный ОАК делают через 10-14 дней и в случае болезни, наблюдается повышение антител по сравнению с первым анализом крови;
- Иммуноферментный анализ (ИФА) – в сыворотке крови с первых дней болезни обнаруживаются антитела IgM (иммуноглобулины М) с пиковым числом на 14-21 сутки (концентрация более 25 Au/мл), а также появление IgG (концентрация 10 ЕД/мл и более) через пару суток после IgM;
- Полимеразно-цепная реакция (ПЦР) – для определения генотипа Rubella virus;
- Электрокардиография (ЭКГ) – при наличии осложнений со стороны сердечно-сосудистой системы;
- Рентгенография грудной клетки – при подозрении на воспалительные заболевания органов дыхания;
- Электроэнцефалография (ЭЭГ) – при неврологических расстройствах;
- УЗИ плода — для проверки наличия патологий развития.

Краснуху необходимо дифференцировать от других заболеваний и состояний со схожей симптоматикой: аденовирусной и энтеровирусной инфекций, кори, крапивницы, инфекционной эритемы, инфекционного мононуклеоза, розового лишая.
Главным образом отличия выражаются разными характеристиками высыпаний.
Сыпь при кори — распространяется несколько дней, присутствует и на коже, и на слизистых (типичная форма), имеет свойство сливаться друг с другом. На месте сыпи после нескольких суток появляются белые или темные шелушащиеся пятна, которые оставляют по себе следы еще долгое время.
Сыпь при краснухе — распространяется в течение суток, не сливается в единые образования, пропадает через несколько дней, не оставляя по себе на коже никаких следов.
Лечение краснухи

Лечение краснухи проводится комплексно, и направлено не только на подавление выраженности симптоматики и купирование инфекции (у взрослых), но и на предотвращение осложнений болезни.
Лечение краснухи легкой и средней степени, если отсутствую осложнения и противопоказания проводится в амбулаторных условиях, тяжелой, а также в случае маленьких детей и лиц, проживающих в неблагоприятных бытовых условиях — на стационаре.
В целом, схема лечения краснухи включает в себя следующие пункты:
1. Особый режим.
2. Медикаментозное лечение.
В острый период болезни рекомендуется соблюдать постельный режим, что направлено на избежание вторичной инфекции, а также аккумулирование сил организмом на борьбу с Rubella virus.
Кроме того, пребывание дома в период болезни целесообразно и в эпидемиологических целях – для предотвращения распространения инфекции на других людей.
Лекарственные препараты при краснухе назначаются в зависимости от возраста, состояния здоровья и наличия различных противопоказаний пациента.
Стоит отметить, что организм в случае хорошего состояния здоровья и самостоятельно отлично справляется с вирусом краснухи Rubella virus, поэтому назначать противовирусные препараты не стоит. Это целесообразно делать при осложнениях, тяжелом течении или отсутствии эффективности от консервативной терапии.
Симптоматическая терапия – направлена на подавление выраженности клинических проявлений болезни и предотвращение развития осложнений. Включает в себя применение следующих групп лекарств:
Витамины и макро-микроэлементы (комплексные препараты) назначаются для общего урепления организма и предотвращения осложнений от болезни. Так, применение витаминов группы В нормализуют функционирование нервной системы, предотвращая неврологические расстройства и поддерживают работу сердечно-сосудистой системы, витамин С защищает внутренние органы и ткани от повреждения.
Прогноз при краснухе
Прогноз обычно благоприятный.
Исключением являются врожденные патологии в развитии плода, что с рождением и дальнейшей жизни ребенка обычно не восстанавливаются.
Неблагоприятный прогноз в некоторых случаях наблюдается при развитии осложнений болезни, например, краснушном энцефалите, т.е. воспалении головного мозга.
Лечение краснухи народными средствами

Марганцовка. Слабый раствор марганцовки (перманганат калия), разведенный в теплой ванной – до светлого, едва розоватого цвета, способствует успокоению и антисептической санации воспаленных мест на кожном покрове, а также профилактирует присоединение вторичных инфекций, в случае наличия папул или иных элементов кожной сыпи с открытым доступом в подкожные слои.
Ромашка и тысячелистник. Сделайте травяной сбор, смешивая между собой в сухой форме 1 к 1 цветки ромашки аптечной и тысячелистник. 3 ст. ложки сбора залейте 250 мл кипятка, накройте крышкой и поставьте на 40 минут для настаивания и остывания. Процедите и пейте по 100 мл 4 раза в день после приема пищи. Этот сбор обладает антисептическим, болеутоляющим, противовоспалительным, противоаллергическую и другие активности.
Тысячелистник. Чтобы успокоить кожу залейте в 3х литровой банке кипятком 200 г сушенного сырья тысячелистника, настойте около 45 минут, процедите и влейте в теплую ванну, которую лучше принимать перед сном.
Сабельник. Следующее средство повышают скорость восстановления организма при болезни. Для приготовления залейте в термосе 60 г измельченной травы сабельника 500 мл кипятка, дайте настояться средству 45 минут, процедите и принимайте по половине стакана 3 раза в день, за 15 минут до приема пищи.
Эхинацея. Данное растение обладает замечательным иммуностимулирующим действием, благодаря чему, народные средства не его основе помогают организму справляться с многими инфекционными заболеваниями. Для приготовления 30 г сухих измельченных корней эхинацеи залейте 750 мл холодной воды и поставьте его на водную баню для нагревания, минут на 30, не доводя средство до кипения. После дайте отвару настояться около 45-60 минут, процедите и пейте по 30 мл 3 раза в день, за 15 минут до еды.
Профилактика краснухи
Профилактика краснухи включает в себя следующие мероприятия:
- Вакцинация – использование прививки от краснухи по информации от ВОЗ является основным методом профилактики болезни, которая направлена на предотвращение осложнений от болезни, если вирус проникнет в организм.
- В случае обнаружения больного – его изолируют от здоровых людей до 14 дней после появления на теле сыпи.
- В случае эпидемии краснухи необходимо воздерживаться от мест большого скопления людей, что особенно касается взрослых людей, которые в детстве не болели на эту болезнь.
Правила проведения вакцинации от краснухи утверждены в приказе Минздрава РФ №125н от 21.03.2014 г. Прививка от краснухи делается комбинированной вакциной против кори, краснухи и паротита. Первую прививку делают в 12 месяцев, ревакцинацию в 6 лет. Показания – мужчины до 18 лет, женщины – до 25 лет, но в случае, если до этого возраста человек не болел на эти болезни, не делал ранее прививку или если ее и делал, то только 1 раз.
Противопоказания к вакцинации – индивидуальная непереносимость вакцины, беременность (период вынашивания ребенка или планирование его зачатия – не ранее 3х месяцев после вакцинации), возраст после 25 лет (чтобы плод не получил врожденную форму болезни).
Вакцина является живая, т.е. представляет собой вирусы кори, краснухи и паротита в маленьких дозах. Конечно, делать прививку или нет решает сам человек.
К какому врачу обратится?
- Педиатр
- Терапевт
- Инфекционист
Видео



Причины краснухи у детей
Заразиться краснухой очень просто – достаточно побывать в контакте с больным человеком. Дело в том, что у краснухи есть инкубационный период – перед острым течением болезни больной может не испытывать никаких неприятных симптомов, но при этом уже быть заразным для окружающих. Заражение происходит воздушно-капельным путем: при тесном общении с заболевшим, особенно, когда он кашляет или чихает, при использовании общей посуды. Также мать, заразившись краснухой во время беременности, может передать вирус своему ребенку через плацентарный кровоток – такая форма болезни будет считаться врожденной. Также малыш может заразиться от больной матери через грудное молоко.
Как показывает статистика, чаще всего краснуха встречается у детей в возрасте от трех до девяти лет, а вот у малышей до полугода (за исключением врожденной формы) болезнь встречается крайне редко. Также отмечается, что чаще всего случаи заболевания регистрируются в холодное время года, а после у переболевшего краснухой формируется к ней пожизненный иммунитет.
Симптомы краснухи у детей
Как правило, симптомы у краснухи довольно выраженные: это сыпь, общее недомогание, увеличение и болезненность шейных лимфоузлов, иногда лихорадка и боль в горле.
Острой фазе болезни предшествует длительный (2-3 недели) инкубационный период. Потом ребенок начинает жаловаться на недомогание: у него может повышаться температура до 38 градусов, возникают головные боли и боли в мышцах, увеличиваются и становятся болезненными шейные и затылочные лимфоузлы, малыш становится вялым и сонливым. Впрочем, иногда лихорадка может отсутствовать, и общее состояние маленького пациента почти не ухудшается. Также часто воспаляется горло, может появиться насморк и сухой кашель.
Главным симптомом, конечно, является сыпь – мелкая, розового цвета, пятнистая или в виде папул. Первые элементы высыпаний появляются на лице и практически сразу же распространяются по всему телу, кроме ладоней и ступней. Больше всего сыпи на ягодицах, локтевых и коленных сгибах, на груди и спине. Также возможно появление сыпи и на мягком небе. При этом выраженного зуда (как, например, при ветрянке) нет, а сами высыпания не сливаются между собой. Примерно через 3-4 дня сыпь начинает белеть и уменьшаться, а на 5-7 день полностью исчезает, не оставляя после себя никаких следов.
- Мелкоточечная розовая сыпь,
- Головная боль,
- Температура до 38С,
- Увеличенные и болезненные шейные и затылочные лимфоузлы,
- Боль в горле, насморк,
- Сонливость, вялость.
Лечение краснухи у детей
Обычно краснуха у детей (в отличие от взрослых и, особенно – у беременных женщин, у которых вирус может вызывать уродства плода) протекает достаточно легко. Госпитализация требуется редко, например, если ребенок совсем маленький, у него есть сопутствующие хронические заболевания, или болезнь протекает с осложнениями.
Для лечения краснухи у детей врачи не назначают ни антибиотики, ни противовирусные. Для скорейшего выздоровления ребенку настоятельно рекомендуется соблюдать постельный режим, обильное питье (вода, компоты, морсы, травяной чай), при повышении температуры врач может назначить жаропонижающее на основе ибупрофена или парацетамола. Также ребенок должен хорошо высыпаться, а вот телевизор и гаджеты нужно максимально ограничить.
При наличии высыпаний во рту следует соблюдать лечебную диету. Во-первых, никаких соленых, копченых, острых продуктов, исключить все жареное. Продукты лучше отваривать, тушить или запекать, главное, чтобы они не травмировали слизистую рта. Хорошо подойдут бульоны, супы, каши, пюре. Следите, чтобы еда и напитки не были слишком горячими или наоборот холодными.
Также постарайтесь чаще убирать комнату, где находится больной ребенок – проветривайте ее, делайте влажную уборку, продезинфицируйте поверхности и игрушки. Если есть возможность, приобретите или позаимствуйте кварцевую или бактерицидную лампу, чтобы обеззаразить помещение.
- При осложненной форме краснухе ребенка госпитализируют, но чаще всего в детском возрасте болезнь протекает в легкой форме, и ребенок может лечиться амбулаторно. Что касается медикаментозного лечения: доказанной эффективности ни один препарат не имеет, но мы можем назначать симптоматическое лечение. Если есть лихорадка – давать препараты на основе парацетамола или ибупрофена. Если обезвоживание – ребенка надо отпаивать. Если произошло бактериальное наслоение – только тогда проводить антибиотикотерапию. Все-таки нужно помнить, что краснуха – это вирус, а против вируса врачи еще ничего не придумали, кроме вакцин, - объясняет врач-педиатр Диля Айсувакова.
Читайте также:


