Головные боли вертебрального происхождения
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Синдром вертебральной артерии
- Сосудистые заболевания с нарушением проходимости сосудов, такие как атеросклероз, различные артриты эмболии.
- Изменение формы артерий (деформации) – ненормальная извитость, значительные перегибы, аномальные структурные изменения артерий.
- Экстравазальная компрессия сосудов (компрессия артерий остеофитами, грыжами, протрузиями дисков, компрессия костными аномалиями, опухолями, рубцовой тканью)
Учитывая, что причиной синдрома могут различные факторы, иногда возникают трудности с трактовкой такого диагноза, как синдром вертебральной артерии, так как этим синдромом можно обозначить самые различные состояния, например, такие как острые нарушения кровообращения. Но в клинической практике наибольше значение имеют дегенеративно-дистрофические изменения в шейном отделе позвоночника и аномальные явления со стороны атланта, которые приводят к нарушению кровотока в бассейне вертебральных артерий и появлению симптомов нарушения мозгового кровообращения.
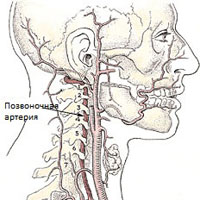
Различают экстракраниальный и интракраниальный отделы позвоночной артерии.
Значительная часть экстракраниального отдела позвоночные артерии проходят через подвижный канал образованный отверстиями в поперечных отростках позвонков. Через этот канал проходит также симпатический нерв (нерв Франка). На уровне С1-С2 позвоночные артерии закрываются только мягкими тканями. Такая анатомическая особенность прохождения позвоночных артерий и мобильность шейного отдела значительно увеличивают риск развития компрессионного воздействия на сосуды со стороны окружающих тканей.
Возникающая компрессия со стороны окружающих тканей приводит к компрессии артерии вегетативных окончаний и констрикции сосудов вследствие рефлекторного спазма, что приводит к недостаточному кровоснабжению головного мозга.
Дегенеративные изменения в шейном отделе (остеохондроз, артроз фасеточных суставов, унковертебральный артроз, нестабильность двигательных сегментов, грыжи дисков, деформирующий спондилез, костные разрастания (остеофиты), мышечные рефлекторные синдромы (синдром нижней косой мышцы, синдром передней лестничной мышцы)- являются нередко причиной компрессии позвоночный артерий и развития синдрома вертебральной артерии. Чаще всего, компрессия возникает на уровне 5-6 позвонков, чуть реже на уровне 4-5 и 6-7 позвонков. Наиболее частой причиной развития синдрома позвоночной артерии является унковертебральный синдром. Близкое расположение этих сочленений к позвоночным артериям приводит к тому, что даже небольшие экзостозы в области унковертебральных сочленений приводят к механическому воздействию на позвоночные артерии. При значительных унковертебральных экзостозах возможно значительное сдавление просвета вертебральных артерий.
Достаточно значимую роль в развитии синдрома вертебральной артерии играют аномалии Кимберли, Пауэрса.
Симптомы
По клиническому течению различают две стадии синдрома вертебральной артерии функциональную и органическую.
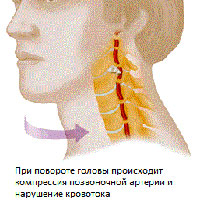
Для функциональной стадии синдрома вертебральной артерии характерна определенная группа симптомов: головные боли с некоторыми вегетативными нарушениями кохлеовестибулярные и зрительные нарушения. Головная боль может иметь различные формы, как острая пульсирующая, так и ноющая постоянная или резко усиливающаяся особенно при поворотах головы или длительных статической нагрузке. Головная боль может распространяться от затылка ко лбу. Нарушения в кохлеовестибулярной системе могут проявляться головокружением пароксизмального характера (неустойчивость покачивание) или системного головокружения. Кроме того, возможно некоторое снижение слуха. Нарушения зрительного плана могут проявляться потемнением в глазах, ощущением искр, песка в глазах.
Длительные и продолжительные эпизоды сосудистых нарушений приводят к формированию стойких очагов ишемии в головном мозге и развитию второй (органической) стадии синдрома вертебральной артерии. В органической стадии синдрома появляются симптомы как транзиторных, так и стойких гемодинамических нарушений головного мозга. Транзиторные гемодинамические нарушения проявляются такими симптомами, как головокружение, тошнота, рвота, дизартрия. Кроме того, существуют и характерные формы ишемических атак, которые возникают во время поворота или наклона головы, при которых могут возникать приступы падения с сохраненным сознанием, так называемые дроп - атаки, а также приступы с потерей сознания длительностью до 10 минут (синкопальные эпизоды). Симптоматика, как правило, регрессирует в горизонтальном положении и как считается, обусловлена транзиторной ишемией ствола головного мозга. После таких эпизодов могут наблюдаться общая слабость шум в ушах вегетативные нарушения.
По типу гемодинамических нарушений различают несколько вариантов синдрома позвоночной артерии (компрессионная, ирритативная, ангиоспатическая и смешанная формы).
Сужение сосуда при компрессионном варианте происходит вследствие механической компрессии на стенку артерии. При ирритативном типе синдром развивается вследствие рефлекторного спазмам сосуда из-за ирритации симпатических волокон. В клинике, чаще всего, встречаются комбинированные (компрессионно-ирритативные) варианты синдрома позвоночной артерии. При ангиоспастическом варианте синдрома также имеется рефлекторный механизм, но возникает от раздражения рецепторов в области двигательных сегментов шейного отдела позвоночника. При ангиоспастическим варианте преобладают вегето-сосудистые нарушения и симптоматика не так сильно обусловлена с поворотами головы.
Клинические типы синдрома
Задне-шейный синдром характеризуется головными болями с локализацией в шейно-затылочной области с иррадиацией в переднюю часть головы. Головная боль, как правило, постоянная нередко по утрам особенно после сна на неудобной подушке. Головная боль может при ходьбе, езде на автомобиле, при движениях в шее. Головная боль также может быть пульсирующей, прокалывающей с локализацией в шейно-затылочной области и с иррадиацией в теменную лобную и височную зоны. Головная боль может усиливаться при поворотах головы и сопровождается как вестибулярными, так и зрительными и вегетативными нарушениями.
Базилярная мигрень возникает не в результате компрессии вертебральной артерии, а вследствие стеноза вертебральной артерии, но клинически имеет много общего с другими формами синдрома позвоночной артерии. Как правило, мигренозный приступ начинается с резкой головной боли в области затылка, рвотой, иногда с потерей сознания. Возможны также зрительные нарушения, головокружение, дизартрия, атаксия.
Нарушения со стороны слухового аппарата проявляются в виде шума в голове, снижения восприятия шепотной речи и фиксируются изменениями данных при аудиометрии. Шум в ушах имеет стойкий и продолжительный характер и тенденцию к изменению характера при движении головы. Кохлеарные нарушения ассоциированы с головокружениями (как системными, так и несистемными).
При офтальмическом синдроме на первом плане зрительные нарушения, такие как мерцательная скотома, снижение зрения фотопсия могут также быть симптомы конъюнктивита (слезотечение гиперемия конъюнктивы). Выпадение полей зрения может быть эпизодическим и в основном связаны с изменением положения головы.
Как правило, вегетативные нарушения не проявляются изолированно, а сочетаются с одним из синдромов. Вегетативные симптомы, как правило, следующие: ощущение жара, чувство похолодания конечностей, потливость, изменения кожного дермографизма, нарушения сна.
Ишемические атаки могут иметь место при ишемической стадии синдрома вертебральной артерии. Наиболее частыми симптомами таких атак являются: преходящие моторные и чувствительные нарушения, нарушения зрения, гемианопсия, атаксия, приступы головокружения, тошнота, рвота, нарушение речи, глотания, двоение в глазах.
Эпизод синкопального вертебрального синдрома представляет собой острое нарушение кровообращения в области ретикулярной формации мозга. Этот эпизод характеризуется краткосрочным отключением сознания при резком повороте головы.
Эпизод дроп-атаки (падения) обусловлен нарушением кровообращения в каудальных отделах ствола мозга и мозжечка и клинически будет проявляться тетраплегией при запрокидывании головы. Восстановление двигательных функций достаточно быстро.
Диагностика
Диагностика синдрома вертебральной артерии представляет определенные сложности и Нередко происходит как гипердиагностика, так и гиподиагностика синдрома вертебральной артерии. Гипердиагностика синдрома часто обусловлена недостаточным обследованием пациентов особенно при наличии вестибуло-атактического и/или кохлеарного синдрома, когда врачу не удается диагностировать заболевания лабиринта.
Для установления диагноза синдрома позвоночной артерии необходимо наличие 3 критериев.
- Наличие в клинике симптомов одного из 9 клинических вариантов или сочетание вариантов
- Визуализация морфологических изменений в шейном отделе позвоночника с помощью МРТ или МСКТ которые могут быть основными причинами развития этого синдрома.
- Наличие при УЗИ исследовании изменений кровотока при выполнении функциональных проб со сгибанием – разгибанием головы ротацией головы.
Лечение
Лечение синдрома вертебральной (позвоночной) артерии состоит из двух основных направлений: улучшение гемодинамики и лечение заболеваний приведших к компрессии позвоночных артерий.
Противовоспалительная и противоотечная терапия направлена на уменьшение периваскулярного отека возникающего из-за механической компрессии. Препараты, регулирующие венозный отток (троксерутин, гинко-билоба, диосмин). НПВС (целебрекс, лорноксикам, целекоксиб)
Сосудистая терапия направлена на улучшение кровообращения головного мозга, так как нарушения гемодинамики имеют место у 100% пациентов с этим синдромом. Современные методы диагностики позволяют оценить эффективность лечения этими препаратами и динамику кровотока в сосудах головного мозга с помощью УЗИ исследования. Для сосудистой терапии применяются следующие препараты: производные пурина (трентал) производные барвинка (винкамин,винпоцетин) антагонисты кальция (нимодипин) альфа-адреноблокаторы (ницерголин) инстенон сермион.
Одно из самых современных направлений медикаментозного лечения является применение препаратов для улучшения энергических процессов в головном мозге, что позволяет минимизировать повреждение нейронов вследствие эпизодических нарушений кровообращения. К нейропротекторам относятся: холинергические препараты (цитиколин, глиатилин), препараты улучшающие регенерацию (актовегин, церебролизин), нооотропы (пирацетам, мексидол), метаболическая терапия (милдронат, Тиотриазолин, Триметазидин)
Симптоматическая терапия включает использование таких препаратов, как миорелаксанты, антимигренозные препараты, антигистаминные и другие.
Лечение дегенеративных заболеваний включает в себя немедикаментозные методы лечения, такие как ЛФК, физиотерапия, массаж, иглотерапия, мануальная терапия.
В большинстве случаев применение комплексного лечения включающего как медикаментозное, так и немедикаментозное лечение, позволяет добиться снижения симптоматики и улучшить кровообращение головного мозга.
Хирургические методы лечения применяются в тех случаях, когда имеется выраженная компрессия артерий (грыжей диска, остеофитом) и только оперативная декомпрессия позволяет добиться клинического результата.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Вертеброгенные головные боли – как быть с ними?
Не претендую на истину в последней инстанции, но тем не менее хочу обратить ваше внимание на несоответствие обоснований головных болей у различных авторов, изучающих эту тему. Например, причинами головных болей при остеохондрозе шейного отдела многие авторы называют дистрофические процессы в дисках, нестабильность шейного отдела, артрозы шейных позвонков, остеофиты, протрузии и пролапсы межпозвонковых дисков[13]. Если эти факторы изменения костно-хрящевой структуры шейного отдела позвоночника рассматривать как причину головных болей, то мне, например, непонятно, как в таком случае от них избавиться? Поменять все позвонки на импланты или эндопротезы? Но, к счастью, до этого пока не додумались, хотя отдельные позвонки в поясничном отделе пытаются менять. Естественно, безрезультатно. Лечить кости и хрящи блокадами? Может быть, сразу гильотину? Указанные факторы изменения костно-хрящевой структуры позвонков, выдаваемые многими специалистами за причину головных болей, можно сравнить с тем, что кораллы и другие наросты на днище речного судна, появившиеся за годы его плавания, являются причиной звукового сигнала, подаваемого капитаном этого судна проходящим мимо судам. То есть никакой связи. Я бы еще понял, если бы такие изменения структуры позвоночника назывались сопровождающими головные боли, но никак не причиной. Хотя бы потому, что ни костная, ни хрящевая, ни даже нервная ткань собственных болевых рецепторов не имеют.
Самое интересное, что большинство невропатологов пытаются объяснить появление головных болей различными аномалиями развития позвоночника, при этом не рассмаривают мышечное строение шейного отдела (например, аномалия Киммерли). Если бы причина головных болей была в различных аномалиях, выявленных у взрослого человека, то он страдал бы этими болями с самого рождения.
В то же время я не отрицаю, что у людей с головными болями часто присутствует остеохондроз шейного отдела позвоночника. То есть изменения на рентгеновских и других снимках могут быть. В подавляющем числе случаев специалист-рентгенолог описывает эти изменения как дистрофические, то есть возникшие в результате нарушения поступления питательных веществ к межпозвонковым дискам и самим позвонкам. А доставляют это питание только мышцы через мелкие сосуды (капилляры), пронизывающие эти мышцы, которые в свою очередь прикрепляются ко всем отделам позвоночника. В данном случае мы рассматриваем шейный отдел. Естественно, возникают изменения в структуре позвонков, если мышцы перестают работать. А как будет выглядеть человек, которого вдруг прекратят кормить? Сначала злым – это возникает боль. А потом тощим и слабым – это остеохондроз. И чтобы накормить его, нужно восстановить систему питания. Но как голодного человека, так и позвонки и межпозвонковые диски, подвергшиеся дистрофии, нельзя накормить сразу. Делать это надо постепенно и последовательно. От малого и простого питания к нормальному и достаточному. А это значит, что необходимо подобрать комплекс простых силовых движений для мышц пояса верхних конечностей, выполняя которые можно избавиться от последствий остеохондроза шейного отдела и головных болей.
Данный текст является ознакомительным фрагментом.
Вертеброгенная головная боль (цервикокраниалгия) обусловлена заболеваниями и травмами шейного отдела позвоночника. Возникает она в затылочной зоне, хотя отдавать может и в другие отделы головы.

Что вызывает вертеброгенную головную боль
Особенности проявления вертеброгенной головной боли

Жалобы зависят от места ущемления. При процессах в шейном отделе позвоночника сдавливание структур нервной ткани вызывает острую, чаще всего одностороннюю головную боль (прострел), которая возникает резко и носит интенсивный характер. Иногда появляются нарушения глотания. В некоторых случаях могут быть затруднения речи.
Характерная особенность этой боли – усиление при физических нагрузках и ослабление в состоянии неподвижности.
Проблема ущемления кровеносных сосудов приводит к появлению синдрома вертебробазилярной недостаточности (нарушения кровоснабжения мозга). При этом виде вертеброгенной головной боли преобладают общемозговые жалобы. Характер болевых ощущений напоминает пульсацию, жжение. Боли распространяются на затылочную часть, виски, теменную область головы, могут отдавать в глазницы. Часто возникает тошнота, доходящая до рвоты, шум в ушах, потемнение и мелькание в глазах. Громкие звуки и свет усиливают страдания.
Иногда вертеброгенная головная боль носит двухсторонний характер, особенно, когда к процессу присоединяется повышенное внутричерепное давление и гипертоническая болезнь. В этом случае боли усугубляются бессонницей, покраснением кожи лица, слезотечением.
Диагностика вертеброгенной головной боли
Для установления правильного диагноза врач должен внимательно опросить пациента и провести тщательный осмотр.
При подозрении на цервикокраниалгию назначаются дополнительные методы исследования:
- рентгенография шейного отдела позвоночного столба. На снимках отчётливо проступают патологические процессы, которые объясняют имеющиеся жалобы и проявления болезни;
- компьютерная томография. Проводится в менее ясных случаях для более точного определения патологических зон;
- МРТ. Информативный метод, показанный пациентам, которые имеют какие-либо противопоказания к рентгенологическому исследованию;

- Ангиография сосудов, питающих головной мозг (рентгенисследование с применением контрастных веществ);
- доплерография, позволяющая оценить свойства прохождения крови по сосудам и найти участки с нарушенным гемодинамическим процессом.
Лечение вертеброгенной головной боли
Лечебные мероприятия преследуют несколько целей:
- Снятие болевого синдрома. Для этого применяются препараты, обладающие обезболивающим, противовоспалительным, противоотечным действием. Снятию боли способствуют миорелаксанты – медикаменты, снимающие патологические спазмы мышц. В более тяжёлых случаях назначают новокаиновые блокады и гормональную терапию.
- Устранение сужения сосудов. Назначаются ангиопротекторы (лекарства, оказывающие защитное действие на стенку сосудов), сосудорасширяющие медикаменты, витамины группы В;
- Механическое воздействие на мышцы, сосуды и костно-хрящевые структуры. Для этого используется методика мануальной терапии в сочетании с массажем.
Для лечения обострений и для профилактики вертебральной головной боли применяется иглотерапия, лечебная физкультура, плаванье.
Врач-терапевт, Совинская Елена Николаевна
Авторство и редактура текста:
Заведующий отделением психиатрии и наркологии МЦ "Алкоклиник", психиатр-нарколог Попов А.Г., врач психиатр-нарколог Серова Л.А.
Проконсультируйтесь
со специалистом 
Не всех людей головная боль заставляет отправиться к врачу, чтобы выяснить ее причины. Вертеброгенная головная боль относится к тем видам боли, которые вызваны патологическими процессами в организме и требуют лечения первопричины — остеохондроза.
Вертеброгенная головная боль имеет невралгическую природу. Она появляется из-за ложных импульсов, возникающих в нервных волокнах шейного отдела позвоночника, или из-за нарушения головного кровоснабжения вследствие зажимания позвоночных артерий межпозвонковыми дисками.
Остеохондроз возникает из-за стирания межпозвонковых дисков, которому способствует чрезмерная нагрузка на позвоночник. Они смещаются, уменьшаются в размере (становятся плоскими), в результате чего нервные волокна, проходящие вдоль позвоночника, испытывают чрезмерное давление, а также становятся более восприимчивыми.
Смещенными дисками сдавливаются кровеносные сосуды, в особенности позвоночные артерии — два самых крупных сосуда, проходящие вдоль позвоночного столба, которые отвечают за питание головного мозга.
Так вот вертеброгенная головная боль возникает из-за двух основных причин:
- недостаточное кровоснабжение головного мозга;
- защемление нервных корешков.
Развитию подобных состояний способствует сидячая работа, неправильное питание, недостаток физической нагрузки, влияние табачного дыма и химических ядовитых веществ, травмы позвоночника и плохая экологическая обстановка.
Для того, чтобы записаться, выбирайте любой способ:
Симптомы вертеброгенной головной боли зависят от ее причины.
Если голова болит из-за дефицита кислорода в головном мозге, т.е. сдавливания сосудов, могут появиться такие жалобы:
- жжение, пульсация в затылочной, теменной, височной областях;
- боль "отдает" в глазницы;
- тошнота, доходящая до рвоты;
- шум в ушах;
- потемнение в глазах.
В отдельных случаях человек отмечает бессонницу, слезоточивость и покраснение кожи лица.
При сдавливании структур нервной ткани пациент жалуется на:
- острую интенсивную одностороннюю боль;
- реже — нарушение глотания и затрудненную речь.
Симптоматика проявляется ярче, если остеохондроз сопровождается гипертонией или повышенным внутричерепным давлением.
При подозрении на вертеброгенный характер головной боли можно обратиться сразу к неврологу. Также можно записаться к терапевту, который выпишет направление к узкому специалисту.
Кроме сбора анамнеза и осмотра, врачу понадобятся данные других исследований.
- Рентген шейного отдела позвоночника.
- МРТ шейного отдела позвоночника.
- Ангиография сосудов головного мозга.
- Допплерография.
После подробной диагностики ставится окончательный диагноз и подбирается лечение.
Главная особенность лечения — комплексный подход. Терапевтические меры направлены не только на облегчение состояния, но и на предотвращение повторных приступов, а также нормализацию кровоснабжения головного мозга и работу нервных клеток.
Для купирования симптома назначают медикаменты, обладающие выраженным обезболивающим, противовоспалительным и противоотечным действиями. Обычно в ход идут миорелаксанты (препараты от спазмов мышц), ангиопротекторы (средства, укрепляющие и защищающие стенки сосудов), сосудорасширяющие средства, витамины группы В. В более сложных случаях назначается гормональная терапия.
Кроме медикаментозной терапии обязательно назначается мануальная, которая играет ключевую роль в лечении вертеброгенной головной боли и остеохондроза. Она зачастую сопровождается массажем.
Механическое воздействие на мышцы, суставы и хрящи способствует:
- выведению токсинов, шлаков, продуктов распада, избытков солей из тканей;
- усилению лимфотока;
- улучшению движения крови по сосудам;
- снятию мышечных спазмов;
- вправлению позвоночника.
Для достижения стойкого продолжительного результата требуется пройти курс сеансов массажа и мануальной терапии.
Для того, чтобы записаться, выбирайте любой способ:
Необходимо регулярно употреблять в пищу свежие фрукты и овощи, богатые витаминами, заниматься лечебной физкультурой, избегать переохлаждения, нахождения на сквозняке или под кондиционером, резких движений.
Людям с сидячей работой нужно выделять 5 минут на небольшую "физкультпаузу" каждый час, ежедневно гулять не менее часа.
Также людям с дистрофическими изменениями позвоночника необходимо ходить к массажисту и мануальному терапевту для профилактики 1 раз в 1-2 месяца.
Головная боль напрямую связана с шейным остеохондрозом, поскольку головной мозг имеет единственный источник питания — позвоночные артерии. Смещение дисков в шейном отделе позвоночника блокирует движение крови по ним, в результате чего возникает кислородное голодание мозга и его следствие — головная боль.
Можно представить себе позвоночник как своеобразный тоннель, вдоль которого проходят нервы и позвоночные артерии. При развитии шейного остеохондроза позвонки начинают смещаться, поэтому нервы и сосуды пережимаются, сдавливаются, сдвигаются, из-за чего продвижение нервных импульсов по одним и крови по другим делается невозможным. Тоннель становится не прямым, а извилистым.
Сначала должную защиту обеспечивает жировая ткань, клетчатка, поэтому артерия подстраивается под измененную форму позвоночника. Когда защитного буфера становится недостаточно, раздражается нерв Франка, возникает рефлекторный спазм стенок сосудов.
Сужение сосудов приводит к недостаточному поступлению крови к головному мозгу, что, в свою очередь, проявляется в виде сонливости, быстрой утомляемости, снижению работоспособности и головной боли.
Вертеброгенную боль нельзя купировать анальгетиками, потому что проблема лежит намного глубже. При подозрении на этот диагноз необходимо срочно обратиться к мануальному терапевту, чтобы не допустить прогрессирования шейного остеохондроза и его следствия — синдрома позвоночной артерии.

Врач мануальной терапии, вертебролог. Главный специалист
Вертебральный синдром – это комплекс признаков, которые выявляются у пациентов и подтверждают связь боли с позвоночником. Данный синдром указывает на проблему в организме в целом, а не только со спиной. На состояние позвонков влияют мышцы, органы, эмоции, и это воздействие является двусторонним. Лечить дисфункцию без выявления причин невозможно.
- Классификация и характерные признаки
- Причины появления
- Необходимая диагностика
- Методы лечения
- Медикаментозная терапия
- Нейропротективные методы
- Нетрадиционное лечение
- Рекомендации по профилактике
Классификация и характерные признаки
При постановке диагноза врачу нужно исключить другие источники проблемы: внутренние органы, стресс и спазм дыхательной мускулатуры, невралгии.
Проявлением вертебрального синдрома считают:
- нарушения физиологических изгибов – у пациентов уплощаются или усиливаются лордозы, формируются кифозы;
- образуются сколиозы – изгибы во фронтальной плоскости;
- отмечается сниженная подвижность позвоночно-двигательного сегмента – возникновение функционального блока;
- напряжение паравертебральной мускулатуры.
С позиции вертебрологии данные симптомы являются очевидными при вертеброгенном синдроме, когда источником патологии является нарушение положения и функции позвонков.

Основным критерием классификации синдромов является патогенез. Различают радикулопатии и псевдорадикулопатии (рефлекторные), вызванные напряжением в мышцах, которые пережимают нервы. Отсюда выделяют следующие виды синдромов остеохондроза:
- Компрессионные (сосудистые, корешковые, спинальные).
- Рефлекторные (нервно-сосудистые, мышечно-тонические, нейродистрофические).
Перечисленные виды синдромов могут быть связаны с позой (статикой) и быть компенсацией органических или структурных изменений. Подобная классификация показывает, что не всегда боли связаны исключительно с остеохондрозом, вызванным малоподвижным образом жизни.
Вертебральный болевой синдром классифицируют по типам:
- Немеханические бывают альгическими, связанными с малой подвижностью, дисгемическими или вегетативными. Например, асептико-воспалительный вертебральный синдром протекает со скованностью, тугоподвижностью и болями в покое.
- Механические разделяют на компрессионный, вызываемый сжатием нервного корешка и мышечным спазмом, и дефиксационный, вызываемый нестабильностью позвоночно-двигательного сегмента.
Распространенный вертебральный корешковый синдром отличается появлением боли в определенном движении. Чаще всего причиной становится слабость большой ягодичной мышцы или брюшного пресса, поэтому боли усиливаются при наклоне и разгибании.
Причины появления
Различают прямые травмы и повреждения позвоночника, а также поражения структур, связанных с ним. Причины развития синдрома условно разделяют следующим образом:
- травматические (падение на спину, травма ребер, сильный испуг и спазм диафрагмы);
- миофасциальные (мышечные дисбалансы вызывают изменение положения ребер и позвонков);
- висцеральные (заболевания внутренних органов вызывают рефлекторные проблемы в позвоночно-двигательном сегменте);
- неврогенные боли (поражение периферических нервов).
Риск вертебрального синдрома растет при перегрузках мышц, при длительном нахождении в статических позах, при стрессах и депрессиях, при злоупотреблении алкоголем и жирной пищей.
Все факторы, срывающие адаптационные возможности нервной системы, влияют на позвоночник.

С позиции вертебрологии признаются только факторы, которые являются официальными диагнозами ортопедии:
- корешковые синдромы или компрессия нервов при межпозвоночных грыжах;
- сжатие позвоночного канала при листезах позвонков;
- болезнь Бехтерева;
- остеопороз и риск компрессионных переломов позвонков;
- травмы позвоночника;
- мышечные спазмы на фоне компрессии нервных корешков;
- опухолевые процессы;
- воспаления мышц;
- сколиотические деформации;
- нарушения кровоснабжения позвонков или мышц;
- остеохондроз.
Боли в спине могут быть рефлекторными на фоне воспалительных процессов внутренних органов: панкреатита, язвы, мочекаменной болезни. Факторы взаимосвязаны и формируют патологические цепочки. Воспалительный процесс в почке приводит к фиксации ребер, ротации позвонков грудного отдела (с 10 по 12), к ослаблению ассоциированных мышц, нарушению биомеханики, формированию спазмов и боли.
Чаще всего официальной причиной вертебрального синдрома является остеохондроз, выявляемый с помощью рентгена.
Необходимая диагностика
Критериями для диагностики вертебрального синдрома по симптомам становятся:
- боли в области позвоночника;
- утомление мышц спины при нагрузке;
- усиление болей при движении позвоночника (сгибании, разгибании, развороте);
- снижение боли в положении лежа, при ношении поддерживающего корсета;
- желание принять вынужденную позу (статовертебральный синдром), обусловленную искривлением позвонков;
- снижение подвижности одного или нескольких сегментов позвоночника;
- помощь при вставании и ходьбе (опора руками, раскачивание в шаге);
- мышечные спазмы;
- дистрофия паравертебральных мышц и связок;
- триггерные точки в мышцах спины.

Основным признаком синдрома считаются спондилографические проявления остеохондроза на рентгенограмме. На начальных фазах происходит уменьшение или увеличение лордозов. Появляются изменения в телах позвонков: замыкательные пластинки уплотняются, контуры становятся неровными. Развиваются грыжи Шморля – внедрение фрагментов межпозвонкового диска в тело позвонка.
Признаком нарушения стабильности и дистрофии являются остеофиты, при этом углы позвонков заостряются. Наросты указывают на ослабление мышц, стабилизирующих позвонки.
Протрузия и грыжа диска – это заключительная фаза заболевания, вслед за которой межпозвонковые диски подвергаются фиброзу. Выявить патологии можно с помощью МРТ и КТ.
Методы лечения
Болевой синдром при грыжах, остеохондрозе, миофасциальных дисбалансах подлежит одинаковому лечению в острой фазе, цель которого – купировать воспалительный процесс. Пациенту назначают постельный режим на 3–5 дней, используется твердый матрас и облегчение положения с помощью подушек (между ног или под шею).
Если пациент не может ограничить физическую активность, назначают корсеты с ребрами жесткости для снятия осевой нагрузки на позвоночник.
Лекарственное лечение предусматривает снятие воспаления, расслабление мышечных спазмов и нормализацию тонуса нервной системы:
Если медикаментозная терапия не помогает лечить болевой синдром на протяжении 3–4 месяцев, рекомендовано хирургическое лечение. Медианные грыжи являются наиболее опасными с позиции развития парезов. Резкое снижение чувствительности нижних конечностей и нарушение функции органов малого таза – показание к срочной операции.
Мануальная терапия являются ветвью медицины, но предоставляется в частном порядке за пределами клиник. Считается, что вправление позвонков решает проблему вертебрального синдрома. Но далеко не все терапевты придерживаются правил биомеханики позвонков, потому что боль возвращается.
Остеопатия также стала официальным направлением медицины. Применяется для выявления и устранения причин дисфункции – спазма сосудов, нервов, мышц, фасций. Фактически опытный остеопат работает с факторами риска вертебрального синдрома.
Другие нетрадиционные методы включают:
- рефлексотерапию, снимающую натяжение нервов;
- гирудотерапию для устранения отеков;
- гомеопатию, убирающую дисфункции внутренних органов.
Нетрадиционные методы включают настои и отвары трав, компрессы на основе спирта или скипидара и другие средства народной медицины.
Рекомендации по профилактике
Лечение при вертебральном синдроме должно включать восстановление мышц. Лучшим профилактическим средство является ходьба нормальным перекрестным шагом с маховыми движениями руками. Именно ротационное движение плечевого пояса разгружает позвонки, улучшая трофику тканей.
Читайте также:


