Как избавиться от головной боли и боли в спине

Самым неприятным симптомом при остеохондрозе шейного отдела пациенты называют боль, локализующуюся в области головы. Этот клинический признак может начать проявляться даже на ранних стадиях заболевания, еще до постановки диагноза. Рассмотрим, как снять головную боль при шейном остеохондрозе быстро и эффективно, какие лекарственные средства помогают лучше всего, и как определить, что мучительная цефалгия спровоцирована именно остеохондрозом.
- Чем обусловлены головные боли при шейном остеохондрозе
- Шейная мигрень
- Синдром позвоночной артерии
- Гипертензивный синдром
- Защемление нервного окончания
- Характер головной боли при остеохондрозе шейного отдела
- Факторы, способные усиливать головную боль
- Эффективные способы снятия боли
- Медикаментозная терапия
- Другие способы терапии
Чем обусловлены головные боли при шейном остеохондрозе
Интенсивную боль в области головного мозга провоцирует сам механизм заболевания. Медики обычно акцентируют внимание на 4 наиболее распространенных состояниях, вызывающих выраженный болевой синдром при остеохондрозе шеи:
В шейном отделе позвоночника сконцентрировано плотное скопление множества нервных узлов, малейшее ущемление которых и вызывает болезненные ощущения. Защемление происходит из-за того, что в процессе болезни межпозвоночные диски деформируются, становятся плоскими и перестают выполнять свою функцию амортизации. Позвонки сближаются и сдавливают корешки позвоночных нервов.
Это вызывает не только боль, но и образование отека, и воспалительный процесс. Боль может длиться от 2 часов до нескольких дней. Начинается она в области шеи и постепенно переходит в левую или правую часть черепа, в зависимости от местоположения проблемного нерва.
Причина этой боли – формирование костных образований в области суставных сочленений деформированных позвонков. Эти образования давят на артерии, снабжающие головной мозг питанием. Что и провоцирует неприятные ощущения, которые характеризуются интенсивной, пульсирующей, иногда жгучей, цефалгией.
Боли, вызванные спазмом позвоночной артерии, не просто причиняют физические страдания. Они чрезвычайно опасны тем, что сопровождаются нарушением снабжения головного мозга кислородом. Это может быть чревато поражением определенных участков мозга.
Синдром обусловлен повышением внутричерепного давления. А оно, в свою очередь, вызвано сдавливанием сосудов, которые проходят через суженные позвоночные каналы, пораженные болезнью.
В этом случае продолжительность приступов колеблется в пределах 2 – 3 часов. Головная боль носит распирающий и давящий характер, усиливается даже при незначительных движениях головы и шеи.
Причина защемления ветвей нервных окончаний заключается в истончении межпозвоночных дисков, смещении позвонков и образовании неофитов (костных наростов). Все это вызвано патологиями, характерными для остеохондроза шейного отдела. Очаг головной боли при такого рода приступах локализуется в затылочной части и медленно перемещается на теменную зону, попутно оказывая давление на область глазниц.
Рвота, которая приносит облегчение во время болевого приступа, – показатель опасного для жизни состояния. Это НЕ остеохондроз, а признак поражения сосудов головного мозга. Больного необходимо срочно госпитализировать.
Характер головной боли при остеохондрозе шейного отдела
То, что боль вызвана именно поражением шейного отдела позвоночника, можно определить по характеру болезненных ощущений:
Болевой синдром, вызванный патологиями позвоночника, редко сопровождается повышением температуры тела. В особо тяжелых случаях температура может подняться, но не более чем до 37°C. В остальном симптоматика схожа с проявлениями простудных заболеваний.
Факторы, способные усиливать головную боль
- частые стрессы и нервное перенапряжение;
- гиподинамия;
- неудобный матрац или подушка;
- сидячая работа;
- долгое нахождение в неудобной позе;
- удары и травмы;
- резкие движения головы и шеи;
- ожирение;
- непрофессиональный массаж или другие виды мануальной терапии.
Эффективные способы снятия боли
Важно понимать, что устранение головной боли должно проводиться в комплексе мер, направленных на лечение остеохондроза шейного отдела. В первую очередь важно нормализовать естественное функционирование межпозвоночных дисков и артерий. Ведь болевой синдром спровоцирован именно патологией позвоночника и, соответственно в лечении нуждается именно он.

Разработанная врачами тактика лечения цефалгии включает в себя следующие этапы:
- Снятие острого болевого синдрома.
- Восстановление работы позвоночника.
- Профилактика развития остеохондроза.
Медикаментозная терапия
Симптоматическую помощь способно оказать комбинирование следующих групп лекарственных средств:
Одновременно с приемом НПВП и других лекарственных средств при остром болевом синдроме обязательно назначают постельный режим.
Долговременное использование таких препаратов не рекомендовано, так как они, как и НПВП, воздействуют непосредственно на центральную нервную систему и имеют множество побочных эффектов. Неконтролируемое употребление препарата чревато серьезными осложнениями, поэтому применять миорелаксанты можно только по назначению и под наблюдением врача.
Дополнительно рекомендуется назначение витаминов группы B, а также препаратов фосфора, магния и кальция.
Другие способы терапии
После стабилизации состояния пациента и отмены постельного режима лечащий врач подключает к медикаментозной терапии другие виды лечения:
- ношение воротника Шанца;
- массаж;
- ЛФК;
- физиотерапевтические процедуры;
- вакуумная терапия;
- электростимуляция;
- рефлексотерапия.
Оптимальное решение о том, как снять головную боль при шейном остеохондрозе, может принять только квалифицированный врач с учетом состояния определенного пациента.
Цефалгия при патологиях позвоночного столба довольно интенсивная и продолжительная. Она крайне неохотно поддается действию анальгетиков и требует особенного подхода к лечению. Но это не означает, что с мучениями нужно безропотно смириться. С дискомфортными ощущениями можно и нужно бороться.
Когда голова раскалывается, а под рукой нет таблеток, ситуация кажется безвыходной. Зря. Китайцы уже 5 тысяч лет избавляются от боли с помощью особого точечного массажа — акупрессуры.
Что такое акупрессура
pinimg.com
Как массировать акупрессурные точки
Примите удобное положение: сядьте или лягте на спину, расслабьтесь. По возможности избавьтесь от внешних раздражителей, наденьте наушники, включите спокойную музыку, отключите телефон.
Найдите на теле активную точку: посмотрите, где она располагается на картинке, и начните прощупывать кожу. Искомое место откликнется на нажатие болевым сигналом.
Массируйте точку надавливаниями или круговыми движениями. Головная боль исчезнет или во время массажа, или через 10–15 минут после.
Китайцы воздействуют на активные точки тремя способами:
- При острой головной боли или первом опыте акупрессуры — лёгкие круговые движения указательного пальца в течение 1–5 минут.
- При хронических заболеваниях — нажатия средней силы большим или указательным пальцем в течение 30 секунд.
- Если акупрессура для вас не в новинку, можно сильно давить на точки большим пальцем или костяшками до 3–5 минут.
При необходимости массаж можно делать несколько раз в день. Стимуляция большинства акупрессурных точек доступна каждому и не имеет противопоказаний.
合谷 — точки хэ-гу
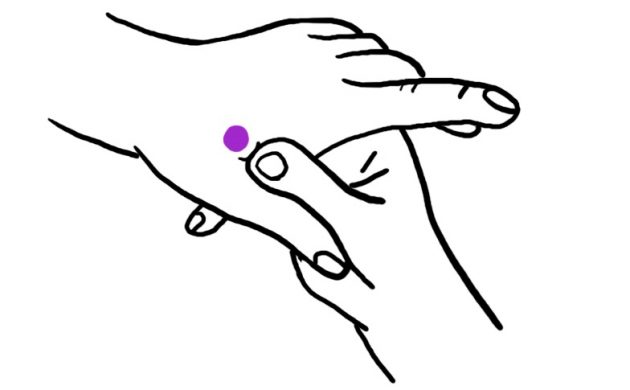
Располагаются на тыльной стороне обеих кистей между большим и указательным пальцами. Чтобы найти точку, соедините эти пальцы: в искомом месте образуется выпуклость.
В китайской медицине точки хэ-гу универсальны: их используют, когда болит голова или зубы, когда надо сосредоточиться или при лёгком недомогании. Единственное противопоказание — поздние сроки беременности: стимуляция может спровоцировать преждевременные схватки.
Хэ-гу массируют большим и указательным пальцами противоположной руки, защипывая ладонь.
印堂 — точка инь-тан
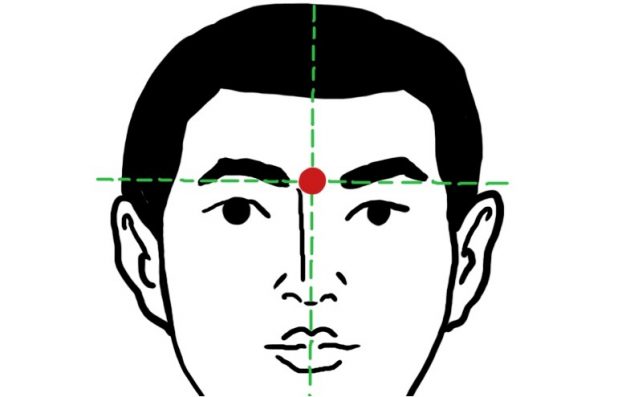
Акупрессурной точке третьего глаза всегда уделяли особое внимание, в древности по ней даже предсказывали судьбу. Нащупать эту точку просто: она находится на переносице.
Инь-тан стимулируют не только при головной боли, но и при усталости глаз, расстройствах пищеварения и язвенной болезни. Её массируют указательным, большим пальцем или костяшками.
攢竹 — точки цуань-чжу
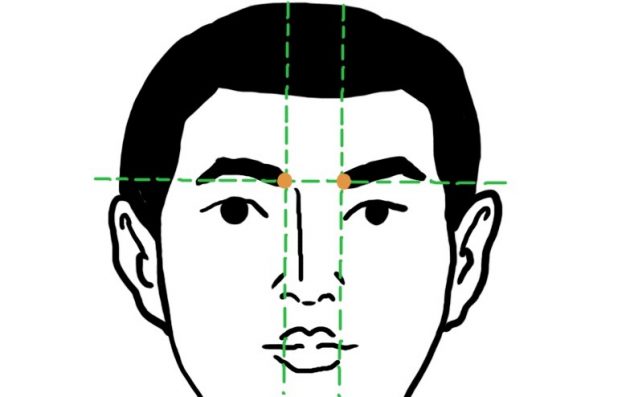
Точки располагаются симметрично у основания бровей. Их можно стимулировать, если у вас болит голова (особенно в области затылка), бессонница, насморк или устали глаза.
Цуань-чжу массируют одновременно обеими руками.
巨髎 — точки цзюй-ляо
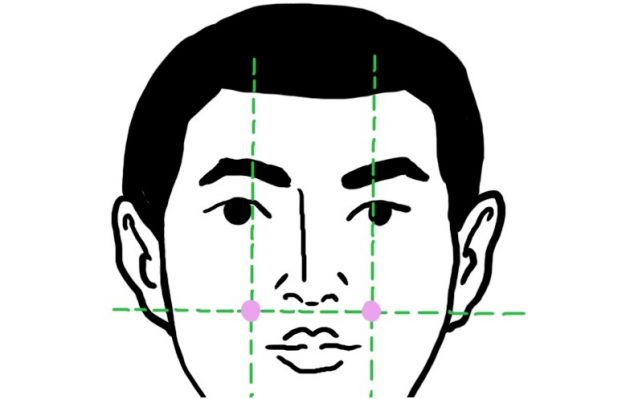
Чтобы найти цзюй-ляо, нащупайте углубление в нижней части скулы на линии зрачков. Если при надавливании вы почувствуете верхнюю десну, всё правильно.
Цзюй-ляо стимулируют одновременно указательными или большими пальцами обеих рук. Пара минут массажа снимет напряжение и усталость, жар (ощущения, как при начинающейся простуде) и облегчит зубную и головную боли.
天柱 — точки тянь-чжу
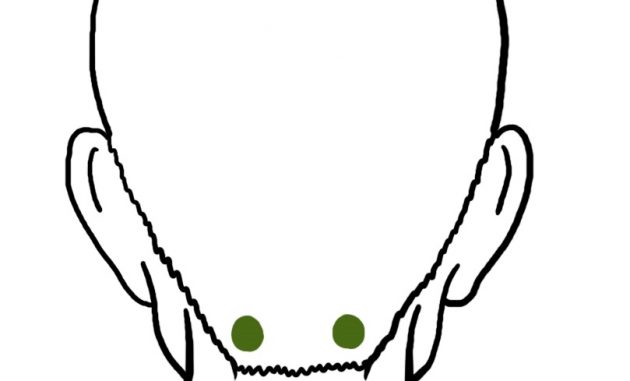
Голову часто ломит после длительного сидения за компьютером в позе вопросительного знака. Когда шейные позвонки находятся в неправильном положении, мышцам приходится напрягаться. Снять напряжение поможет стимуляция точек тянь-чжу в верхней части шеи, примерно в сантиметре от позвоночника.
В идеале эти точки нужно массировать лёжа на спине и поддерживая шею сзади обеими руками. Но и в офисе сделать это возможно. Откиньтесь на спинку кресла и как следует разомните шею. Затем надавливайте на тянь-чжу несколько минут, немного расслабьтесь с закрытыми глазами и приступайте к работе с новыми силами.
太沖 — точки тай-чун
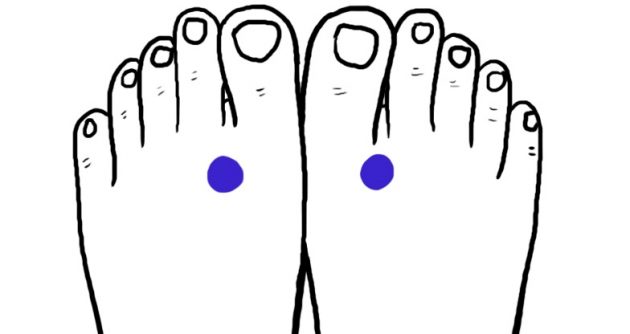
Тай-чун можно найти во впадине между большим и указательным пальцами ног. Стимуляция точек снимет головную боль, ломоту в ступнях и даже похмелье.
Массировать тай-чун можно руками, но есть и более простой вариант. Скиньте туфли и пяткой одной ноги надавливайте на ступню второй. После поменяйте ноги и повторите процедуру.
Доверяете ли вы методам традиционной китайской медицины? Получилось ли с помощью акупрессуры избавиться от головной боли? Делитесь своим опытом в комментариях.
Острая боль в пояснице может возникать по разным причинам. Но, несмотря на нестерпимость болевого синдрома, многие люди не спешат обращаться к доктору. Это является большой ошибкой, которая может привести к непредсказуемым последствиям. Снимая сильные болевые ощущения обезболивающими препаратами, человек постепенно привыкает к дискомфорту и перестает замечать, что качество жизни заметно ухудшилось. При этом патологический процесс продолжает развиваться.

Причины острой боли в пояснице
Частой причиной возникновения болевого синдрома в пояснице является острое растяжение мышц или связок. Оно может быть вызвано повышенными физическими нагрузками при неподготовленном организме. Часто резкая боль связана с возникновением спазма длинных мышц спины; это провоцирует ограниченность в движениях. Смещения болевых ощущений в пах или в ноги при этом не возникает.
Резкий болевой синдром всегда возникает при компрессионном переломе позвонков. Это является следствием травмы при падении. Но такой же симптом наблюдается и при развитии серьезных патологий костно-опорного аппарата. Острую боль провоцирует смещение межпозвоночных дисков.
Еще одной распространенной причиной является поясничный остеохондроз. При обострении патологии болевой синдром усиливается при каких-либо движениях, а также при кашле и чихании. В тяжелых случаях наблюдается нарушение чувствительности определенных участков. При остеохондрозе часто происходит искривление позвоночника в поясничной зоне.
Резкая боль в пояснице при остеохондрозе всегда застает человека врасплох. Она заставляет его буквально застыть в определенном положении. Попытки выпрямиться остаются тщетными, так как острая боль в пояснице значительно усиливается.
Мгновенная боль может быть связана с фасеточным синдромом. В этом случае сдавливается корешок нерва, выходящий из канала позвоночника. Болевые ощущения при этом в значительной степени ограничивают работоспособность.
Спровоцировать резкую боль в пояснице могут следующие факторы:
- переохлаждение;
- подъем тяжелого груза;
- долгое пребывание в неудобной позе (за рулем или за рабочим столом);
- избыточный вес;
- стрессы и др.
Характер болей
Острая боль в пояснице может классифицироваться по месту локализации:
- Локальный болевой синдром проявляет себя в конкретном месте. Иногда такие четко определяемые боли могут иррадиировать в другие участки тела.
- Генерализованные болевые ощущения затрагивают не только поясничную зону, но и всю спину.
Острая боль в пояснице может носить периодический или постоянный характер. В первом случае болевой синдром исчезает сразу после устранения причины боли. Иногда периодический дискомфорт острого характера связан с постоянными тяжелыми физическими нагрузками или физиологическими особенностями. Но намного чаще периодические болевые ощущения в пояснице вызывают заболевания внутренних органов в стадии обострения.
Постоянную острую боль в пояснице провоцируют воспалительные процессы в хрящевых структурах или дистрофия отдельных участков костной системы. Также вызвать болевой синдром постоянного характера может нарушение кровообращения. Постоянные боли объясняются повреждением нервных корешков, отходящих от позвоночного столба.
Заболевания, которые могут вызвать резкую боль
Вызвать резкую боль в поясничной зоне могут заболевания почек. Кроме этого, спровоцировать болевой синдром могут патологии печени и поджелудочной железы, а также различных органов пищеварительной системы.
Обычно при заболеваниях внутренних органов наблюдаются дополнительные симптомы:
- повышение температуры;
- общая слабость;
- ухудшение аппетита;
- скачки артериального давления.
При заболеваниях внутренних органов болевые ощущения могут локализоваться в разных местах, так:
- болезненные ощущения с двух сторон в пояснице возникают при двустороннем воспалении почек: пиелонефрите или гломерулонефрите;
- болевой синдром в одной стороне свидетельствует о почечной колике или об одностороннем воспалительном процессе в почках;
- опоясывающая боль возникает при панкреатите.
Острые поясничные боли у женщин могут быть вызваны:
- Гинекологическими болезнями. Это может быть воспаление придатков, развитие опухолей, миома, аднексит и пр. Как правило, болевые ощущения носят односторонний характер.
- Менструацией. Довольно часто боли связаны с индивидуальными особенностями женского организма.
- Климаксом. В этом случае причиной являются гормональные перестройки, затрагивающие все органы и системы.
- Беременностью. Обычно боли спровоцированы повышенными нагрузками на позвоночник женщины в силу увеличения размеров плода во втором и третьем триместре. При приближении времени родов боли могут быть симптомом начала родоразрешения.
У мужчин провоцирующими факторами являются такие патологии:
- Простатит.
- Эпидидимит (воспаление придатков яичек).
- Опухоли, расположенные в пояснично-крестцовом отделе, проявляют себя острыми болями на последних стадиях развития.
- Иногда болевой синдром острого характера является симптомом аппендицита.
Что делать, если сильно болит поясница
Безусловно, перед тем, как проводить какие-либо лечебные мероприятия, необходимо пройти обследование с целью установки точного диагноза. Сделать это можно, обратившись к неврологу. После проведения осмотра, выполнения анализов и прохождения инструментальных исследований, доктор может дать направление к врачу другой специальности.

В тяжелых случаях при непереносимой боли следует оказать человеку первую помощь. Прежде всего – ограничить физическую активность. Необходимо принять наиболее удобную позу и находиться в ней как можно дольше. Кроме этого, пациенту после приступа поясничной боли необходимо контролировать свои движения как минимум в течение пары дней.
Для уменьшения интенсивности болевого синдрома разрешается принять обезболивающие лекарственные средства. Важно исключить лекарства, если на них имеются аллергические реакции. Кроме того, даже при самой сильной боли нельзя допускать передозировки. Все таблетки должны приниматься в строгом соответствии с инструкцией по применению.
Если непереносимый болевой синдром спровоцирован ушибом, то к поврежденному участку тела следует приложить лед. Заменить его можно куском замороженного мяса. Держать холодный компресс на теле разрешается не более четверти часа.
Снизить интенсивность болей можно с помощью анальгетиков. Как правило, препараты этой группы всегда имеются в домашней аптечке. В некоторой степени уменьшить болевой синдром можно Анальгином, Баралгином, Пенталгином. Более эффективными для снятия боли являются препараты группы НПВС (Кетанов или Кеторол). Нестероидные противовоспалительные средства применяются не только внутрь, но и местно (мазь Кетонал). Важно помнить: анальгетики и НПВС запрещается принимать более 7 дней.
Наркотические анальгетики можно приобрести только по рецепту врача. Они показаны исключительно в тяжелых случаях, когда другие средства оказываются бесполезными. Передозировка сильнодействующих препаратов может привести к летальному исходу.
При выраженных болях и наличии воспаления назначаются кортикостероиды. Такие лекарства показаны, если боль не купируется другими способами. Синтетические кортикостероиды отличаются меньшим количеством побочных эффектов в сравнении с природными аналогами. Но, тем не менее, их длительный прием может вызвать нарушения в работе различных органов.
Для снижения тонуса гладкой мускулатуры назначаются миорелаксанты. Они показаны в случаях, когда определенные болезни позвоночника провоцируют возникновение рефлекторного мышечного спазма, усиливающего болевой синдром. Как правило, данный вид препаратов применяется однократно.
При сильных болях часто применяются антидепрессанты. Это вполне оправданно, ведь люди, страдающие болями, находятся в подавленном и угнетенном состоянии, что не позволяет им вести нормальный образ жизни. Благодаря таким лекарствам удается снять раздражительность и психическое напряжение. Обычно назначаются препараты сбалансированного действия, которые не вызывают сонливости.
Для стабилизации состояния нервной системы применяются витамины группы В. Они могут входить в витаминно-минеральные комплексы, но в тяжелых случаях назначаются отдельные инъекции.
Наиболее эффективным народным способом снятия дискомфорта в пояснице является растирание. Часто для этого применяется настойка эвкалипта, которую можно приобрести в аптеке.
Высокоэффективными для снятия болей в пояснице считаются мази и отвары на основе окопника. Это растение произрастает везде на берегах рек в средней полосе России. Оно обладает противовоспалительными свойствами и способно снижать интенсивность болевого синдрома. Средства, приготовленные в соответствии с рецептурой на основе окопника, можно хранить в холодильнике длительное время и применять в экстренных случаях. В аптеках можно купить и готовые мази с окопником.
Можно использовать и другие народные средства для растираний:
- Мед, смешанный с соком редьки и водкой в пропорции 2:3:1.
- Спиртовой настой Адамова корня (диоскореи обыкновенной). Для этого 200 г корня, натертого на терке, смешивают с полулитром водки и настаивают в течение 5 дней в тёмной емкости в прохладном месте.
Снизить болевые ощущения можно с помощью компрессов, для этого используют:
- Смесь хрена и редьки. Чтобы уменьшить чувство жжения, дополнительно в нее добавляется сметана. Смесь наносят толстым слоем на болевую зону, а затем накрывают салфеткой. Выдерживать компресс нужно как можно дольше.
- Горчичный порошок. Его разводят до консистенции сметаны. Смесью намазываются больные участки, после чего поясница укутывается. Чтобы исключить ожоги, выдерживать горчичный компресс разрешается не более 5 минут.
- Тесто. Замешивается тесто на кефире, после чего выкладывается на спину на слой марли. Такой компресс выдерживается в течение ночи.
Диагностика и лечение
Диагностика болей в пояснице предполагает комплексный подход. Сначала доктор проводит осмотр и сбор анамнеза. После того, как будут сделаны определенные выводы, врач назначает инструментальные исследования для уточнения диагноза.
Для этого используются такие методы:
- Рентгенография. Она позволяет выявить деформации позвоночника, определить наличие переломов, опухолей, остеопороза, характеризующегося утончением костных тканей из-за вымывания кальция в силу различных причин.
- Магнитно-резонансная томография. Благодаря ей можно получить четкое, объемное изображение всего позвоночника. Это позволяет увидеть опухоли и деформации в любом месте, оценить состояние спинного мозга. Исследованием обнаруживаются грыжи межпозвоночных дисков и стеноз, характеризующейся сужением спинномозгового канала.
- Компьютерная томография. Соединение компьютерных технологий с традиционными рентгенологическими методами позволяет увидеть патологии костных и мягких тканей. Результативность метода повышается при применении контрастного вещества.
Курс лечения назначается в соответствии с поставленным диагнозом. Если болевые ощущения вызваны заболеваниями внутренних органов, то терапия проводится с целью излечения основной болезни. Дополнительно применяются обезболивающие лекарственные средства.
Эффективным способом лечения болей в позвоночнике является массаж. Во время процедуры используются различные техники: разминание, поглаживание, давление. Комплексное воздействие позволяет улучшить метаболизм в тканях и уменьшить воспаление.
Полезным для лечения болевого синдрома в пояснице признано иглоукалывание. Благодаря воздействию на определенные точки можно быстро снять болевые ощущения. Такие процедуры показаны при остеохондрозе. Они позволяют расслабить мышцы и снять отечность, а также улучшить подвижность отдельных позвонков. Благодаря иглоукалыванию в короткое время можно стабилизировать состояние, если боль возникла после повышенных нагрузок, вызвана растяжением или травмами. Иглоукалывание является дополнительным методом лечения при обнаружении межпозвоночной грыжи.
Кроме того, назначается специальная гимнастика. При выполнении лечебного комплекса упражнений необходимо контролировать все движения. Нагрузка должна увеличиваться постепенно. При сильных дискомфортных ощущениях упражнения выполняются лежа, что уменьшает нагрузку на межпозвоночные диски.
Показано также физиотерапевтическое лечение: электрофорез, магнитотерапия, ультразвук, амплипульс. В короткое время правильно подобранными процедурами удается снизить интенсивность болевого синдрома и улучшить обменные процессы. Это позволит снять воспаление и отечность в пораженной зоне.
В тяжелых случаях может быть назначено хирургическое лечение.

Профилактические методы
Профилактикой возникновения дискомфорта в спине является правильный образ жизни, который предусматривает умеренные физические нагрузки, сбалансированный рацион и отказ от пагубных привычек.
Очень важно грамотно обустроить спальное место. Предпочтение следует отдавать качественным и удобным ортопедическим матрасам с кокосовым наполнителем. Помимо этого, нужно приучить себя принимать во время сна удобную позу. Доктора рекомендуют спать на боку с немного согнутыми коленями.
Необходимо отказаться от малоподвижного образа жизни. Если на работе длительное время приходится сидеть, следует регулярно выполнять специальные упражнения. При сидении за рабочим столом важно следить за своей осанкой. Спина должна быть ровной, а колени должны находиться выше уровня сиденья. Для этого рекомендуется применять специальные подставки.
Если возникает необходимость перенести какие-либо тяжести, то делать это следует правильно. Нужно нагружать колени, а не поясницу. Для этого груз вначале приподнимается на согнутых коленях, а только затем выпрямляется спина.
Провоцирующим фактором является лишний вес. Именно поэтому следует правильно составлять рацион питания. В меню должны быть полезные блюда, приготовленные из высококачественных продуктов. Кроме этого, рацион должен быть сбалансированным. В нем должно содержаться достаточное количество всех необходимых для здоровья витаминов и минералов. Это позволит поддерживать опорно-двигательный аппарат в хорошем состоянии и укрепить иммунитет.
Видео по теме
Голова и спина, а также головной и спинной мозг человека тесно связаны между собой. Череп в нижней части затылка прикреплен к атланту – первому позвонку шейного отдела позвоночника. Их объединяют сосудистая, нервная и мышечно-связочная системы. Поэтому состояние этих частей тела оказывает взаимное влияние друг на друга: часто при головных болях одновременно начинает болеть спина, а при спинальных болевой синдром иногда отдает в голову. Когда в одно и то же время болит голова и позвоночник, причины могут быть как патологическими, так и физиологическими.
Патологические причины

Когда одновременно начинают болеть спина и голова, причиной чаще всего становится обострение остеохондроза шейного и/или грудного отдела позвоночника. При хондрозе и его осложнениях – протрузии и грыжи межпозвоночных дисков – происходит истончение хрящевых прослоек, влекущее за собой искривление позвоночного столба, соприкосновение и взаимодеформацию позвонковых тел. На этой почве возникает пережатие нервных окончаний и кровеносных сосудов, питающих не только позвоночник, но и головной мозг. Следствием этих нарушений становится содружественная болевая реакция. Одновременно с головой болит и ломит не шея, спина – в верхней ее части между лопаток.
Подобная симптоматика может быть вызвана следующими патологическими состояниями:
- Гипертонический криз – из-за резкого повышения артериального давления шейные и спинальные мышцы приходят в состояние спазматического перенапряжения. Нарушение церебрального кровоснабжения приводит к тому, что у человека начинает сильно кружиться голова, его тошнит, может возникнуть боль в сердце, кашель, мышечная слабость и незначительное расстройство координации.
- Сосудистые заболевания, в том числе аневризма аорты (дефект стенок магистральной артерии, грозящий разрывом сосуда и кровоизлиянием) и тромбоэмболии (закупорка артерий, снабжающих кровью спинной и головной мозг).
Боль в пояснице при одновременной головной боли может свидетельствовать о развитии нефропатологий. Возникающее при этом нарушение выделительной функции почек ведет к задержке жидкости в организме, следствием чего становится повышение внутрисосудистого и внутричерепного давления. Болевой синдром при этом носит постоянный характер и иррадиирует сзади в поясницу, в живот – слева или справа, а также в ногу с этой стороны.
Физиологические причины

У молодых нерожавших женщин и девушек синхронная головная и поясничная боли иногда возникают на почве предменструальных состояний. Кроме того, в симптоматическую картину дисменореи входит боль в низу живота, редко – тошнота и головокружение.
Подобное состояние может возникнуть у женщины и при беременности. В этом случае причиной становится резкое изменение гормонального фона и возрастающее влияние на организм матери развивающегося в ее утробе плода. Так как все шлаки из его организма попадают в кровь беременной, она испытывает интоксикацию, вызывающую все соответствующие этому состоянию симптомы.
Также боли в спине и голове возникают в случае:
- избыточного веса тела – ожирения;
- переутомления после спортивных тренировок или тяжелого физического труда;
- сильного нервного стресса, вызывающего скачки артериального давления и выброс в кровь гормонов (адреналина);
- резкого и длительного переохлаждения.
Главным отличием болезненных ощущений, вызванных физиологическими причинами, является их относительно слабая выраженность и непродолжительность. Боли такого рода не нужно лечить – при естественной нормализации ситуации (отдых, спокойный сон) от неприятной симптоматики избавляются без медицинского вмешательства. Но если подобное состояние приобретает систематический характер, либо болевой синдром не поддается купированию при помощи обычных анальгетиков, необходимо идти к врачу.
Диагностические методики
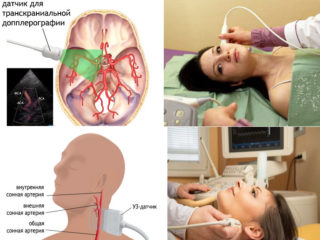
Учитывая, что возникновение синхронного церебрально-вертебрального болевого синдрома входит в симптоматику большого количества болезней, для установления его точной причины может понадобиться проведение многоплановых обследований. Любая диагностика начинается с внешнего осмотра и опроса пациента. В зависимости от результатов начального этапа, врач направляет пациента на следующие процедуры:
- Лабораторные анализы крови и мочи – они необходимы для дифференциации костно-мышечных патологий от заболеваний внутренних органов.
- Рентгенологическое обследование, играющее ведущую роль в диагностике заболеваний, связанных с заболеваниями позвоночника.
- Допплерография сосудов – обследование, фиксирующее состояние и проходимость артерий.
- Ультразвуковое исследование (УЗИ), дающее врачу представление о состоянии внутренних органов и тканей, находящихся в зоне позвоночного столба.
- Компьютерная и магнитно-резонансная томография позвоночника и головного мозга, позволяющая в цвете наблюдать процессы, происходящие в данных областях.
После постановки точного диагноза решается вопрос о том, какой должна быть терапия для выведения человека из патологического состояния. Лечение боли в спине и голове проходит в два этапа: на первом происходит снятие болевого синдрома, на втором – устранение вызвавшей его причины.
Способы терапии
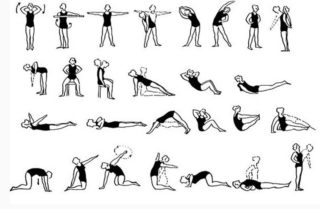
При лечении болей в спине и голове обычно применяются консервативные методики, за исключением случаев, когда они вызваны патологическими состояниями, требующими оперативного вмешательства – удаления конкрементов или новообразований. Боль снимается при помощи ненаркотических анальгетиков – Пенталгина, Баралгина, Анальгина. Купировать воспалительные процессы в позвоночнике помогают нестероидные противовоспалительные препараты – Индометацин, Ибупрофен, Кетонал, Эторикоксиб. Их принимают в таблетированной форме либо делают уколы. Миорелаксанты (Сирдалуд, Мидокалм, Баклофен, Но-шпа) способствуют снятию мышечных спазмов. При положительной динамике назначаются физиотерапевтические процедуры, куда входят массаж и упражнения лечебной гимнастики. Они помогают нормализовать мышечный и сосудистый тонус, улучшить кровоснабжение спинного и головного мозга. Всё это позволяет стабилизировать ситуацию, избавив человека от приступов боли.
Чтобы предотвратить возникновение болей в дальнейшем, необходимо выполнять рекомендации врача – соблюдать режим труда и отдыха, отказаться от вредных привычек – курения, переедания, вести активный образ жизни.
Читайте также:


