Кластерные головные боли у ребенка
Автор: Росточек —

Головная боль или цефалгия является распространенным состоянием у детей дошкольного и младшего школьного возраста. Это явление может указывать на развитие проблем не только соматического, но и психологического характера. Если у ребенка болит голова на постоянной основе, основная задача родителей — своевременно отреагировать на проблему.
Причины головной боли
В зависимости от природы развития, цефалгия подразделяется на первичную и вторичную. Первичная цефалгия в детском возрасте имеет функциональный характер, и чаще не связана с какими-либо соматическими заболеваниями. К причинам функциональной боли относят:
- Эмоциональное перенапряжение.
- Кластерная боль.
- Мигрень.
- Кислородное голодание.
- Обезвоживание организма.
- Психические нарушения.
Вторичная цефалгия у детей в различном возрасте может быть обусловлена такими причинами:
- Черепно-мозговые травмы.
- Инфекционное поражение структур ЦНС.
- Отравление организма токсическими и химическими веществами.
- Поражение сосудов головного мозга.
- Новообразования в головном мозге.
- Воспалительное поражение оболочек головного мозга.
Такие факторы, как ненормированный распорядок дня и избыточная активность, также могут послужить причинами цефалгии (особенно в утреннее время).
Дети в возрасте 10 лет и старше могут самостоятельно описать родителям локализацию и характер болевых ощущений. Дети дошкольного возраста, как правило, не способны описывать жалобы, поэтому родителям следует понаблюдать за поведением ребенка. Распознать недомогание можно по чрезмерной плаксивости, замкнутости или подавленности. При цефалгии дети стараются уединиться или отвернуться. Дети старшего возраста могут предъявлять жалобы на ноющую, колющую, распирающую, давящую или пульсирующую боль. Местом её локализации может быть височная (односторонняя или двусторонняя), затылочная, лобная или теменная зона.
Распознать мигрень в детском возрасте можно по таким специфическим признакам, как выраженная реакция на запахи, светобоязнь, тошнота и приступы рвоты, односторонняя пульсация в височной и глазной области.
Когда дети предъявляют жалобы на боль в голове или всем своим видом демонстрируют недомогание, им следует обеспечить покой и тишину. Успокоить нервную систему поможет чай из мяты и мелиссы. Без консультации врача можно использовать Нурофен или Ибупрофен в соответствии с инструкцией. Использовать для лечения народные методы не рекомендовано.
Если боль возникает с периодичностью, то таким детям рекомендована консультация детского невролога, педиатра и, при необходимости, других узкопрофильных специалистов для установления причин головной боли. С целью профилактики цефалгии, важно следить, чтобы дети не перегружались в школе или дошкольном учреждении, спали в проветриваемых помещениях, а их рацион был полезным и разнообразным. Также следует позаботиться о создании благоприятной психологической обстановке семье.

К Вашим услугам консультации и лечение опытными неврологами.
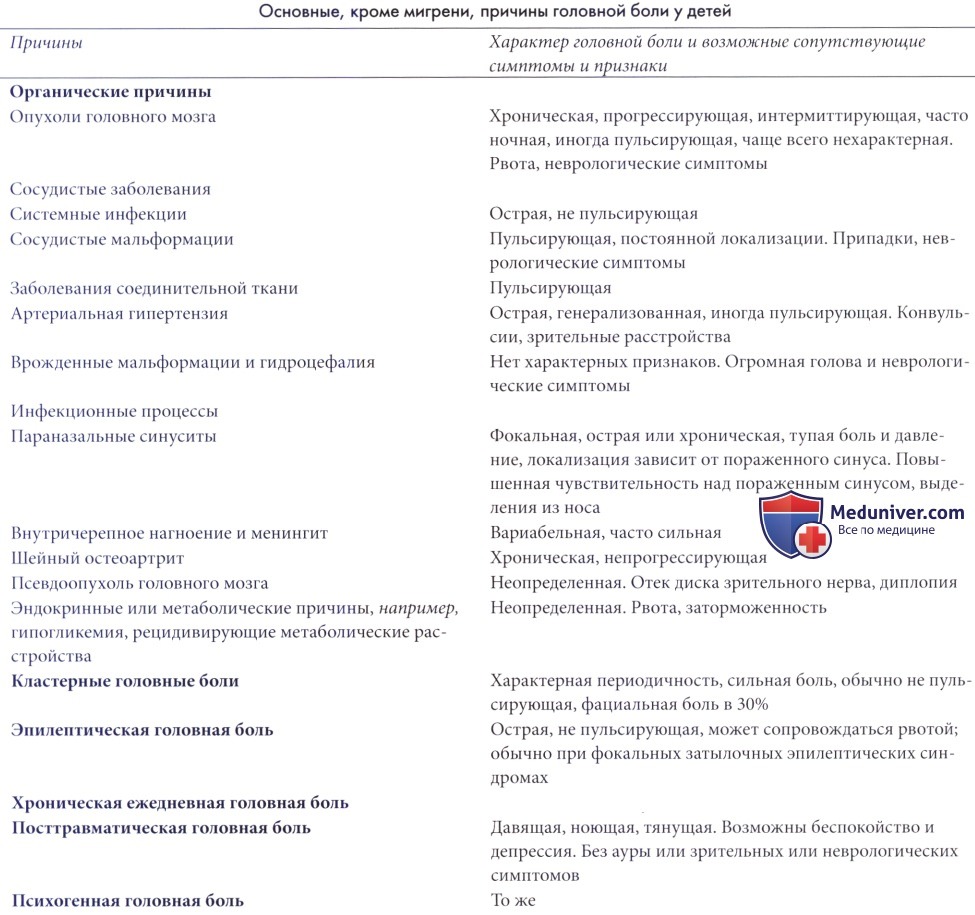
а) Кластерные головные боли и мигренозная невралгия. Кластерные головные боли представляются генетически отличными от мигрени, хотя они относятся к группе сосудистых головных болей. Основной дефект, вероятно, отличается от дефекта при мигрени, это предположение подтверждается обнаружением повышенной концентрации серотонина в плазме и гистамина в крови, чего не наблюдается при мигрени.
Данное состояние редко встречается у детей и исключительно редко — в возрасте до 10 лет (McNabb и Whitehouse, 1999; Lampl, 2002). Основной признак—характерная периодичность. Головная боль возникает однократно или многократно в течение суток за период длительностью несколько недель, но только раз или два в год или даже с большими интервалами. Головная боль обычно односторонняя со смещением к центру в области глаз. Боль очень сильная, не пульсирующая, и в большинстве случаев длится менее 30 минут.
Примерно у трети пациентов боль локализуется в нижней части лица. Слезотечение и выделения из носа на той же стороне случаются примерно в 50% приступов. Синдром Горнера у детей развивается редко. Несколько случаев первоначально принимались за психогенные, так как внимание было сосредоточено на возбуждении и необычном поведении.
Препараты, эффективные при мигрени, могут применяться и при кластерных головных болях, но часто встречаются резистентные случаи. Индометацин может быть эффективным, так же как и стероиды; также применялись эрготамин и эрговонин малеат.

б) Дифференциальная диагностика головных болей у детей. Головная боль — очень частая жалоба в детском возрасте. В большинстве случаев она связана с доброкачественными причинами, включая острые инфекционные заболевания, расстройства зрения и т.п. Нужно всегда помнить об артериальной гипертензии, которая, хотя и редко встречается, является важной причиной головной боли; обычно она развивается после люмбальной пункции. Диагностика может вызывать трудности, если головная боль сохраняется в течение нескольких дней или даже недель (Kuntz et al., 1992).
В некоторых случаях, например, при опухолях или абсцессах головного мозга, головная боль весьма значима, и задача врача — выделить редкие случаи головной боли при тяжелом органическом заболевании из массы доброкачественных цефалгий. Перечень основных причин подострой и хронической головной боли представлен в таблице ниже. Всем детям нужно проводить сбор детального личного и семейного анамнеза, полное неврологическое обследование и измерение кровяного давления. В большинстве случаев лучевые методы исследования не показаны, особенно при простой мигрени, должны выполняться лишь некоторые основные лабораторные исследования.
1. Хроническая ежедневная головная боль у детей. Хроническая головная боль у детей встречается часто. Обычно она доброкачественная. Abu-Arafeh и Macleod (2005) в исследовании 815 случаев выявили, что только у трех детей она была вызвана серьезной внутричерепной патологией, и только у одного головная боль осталась необъяснимой. Пересмотренная Международная классификация расстройств, сопровождающихся головной болью (International Classification of Headache Disorders) (Olesen и Steiner, 2004) определяет хроническую ежедневную головную боль как наличие головной боли, по меньшей мере, 15 дней в месяц в течение более трех месяцев при отсутствии сопутствующей патологии.
Она составляет 30% случаев, наблюдавшихся в клиниках, специализирующихся на головной боли. Дебют в среднем в возрасте примерно 8-10 лет, но может быть и более ранним. Боль обычно двусторонняя, давящая или сжимающая, слабоинтенсивная или умеренная. Она не сопровождается тошнотой, рвотой и транзиторными неврологическими нарушениями. Это расстройство можно разделить на несколько подкатегорий (Mack, 2004). Однако многие случаи не подпадают под критерии Международного общества головной боли (Balottin et al., 2005). Наиболее часто встречающийся тип — это хроническая мигрень, развивающаяся после мигрени обычного пароксизмального типа, возможно, частично из-за неконтролируемого чрезмерного применения анальгетиков.
Хроническая головная боль напряжения и впервые выявленная ежедневная головная боль — следующие по частоте типы головной боли. Дебют обычно внезапный, и часто развивается вслед за острым общим заболеванием. Длительный прогноз благоприятный, но состояние может привести к серьезным проблемам в школе и расстройствам сна (Wiendels et al., 2005). Вероятно, в развитии болезни играют роль психогенные факторы, их значение возрастает у подростков.

Хроническая головная боль трудно поддается печению. Важно подробно обсудить проблему с пациентом и его семьей. Врач должен искать наиболее часто встречающиеся причины беспокойства или озабоченности. У некоторых детей и подростков фактором, способствующим развитию заболевания, может быть депрессия различной степени тяжести; таких пациентов нужно направлять к психиатру. В менее тяжелых случаях важно откровенно обсудить проблемы с пациентом и попытаться разрешить конфликт или избавить пациента от беспокойства. Показания к назначению антидепрессантов возникают редко.
У детей до 7 лет мигрень однозначно является наиболее частой причиной головной боли. Chu и Shinnar (1992) выявили, что у 75% таких детей была мигрень (у 72 из 78 была простая мигрень) и у 12% была посттравматическая головная боль. Ни у кого из их 104 пациентов не было опасной патологии, объясняющей жалобы.
Диагностика не вызывает трудностей, так как головная боль возникает сразу же после выполнения упражнений и может продолжаться несколько минут или часов. Синдром SUNCT (short-lasting unilateral neuralgiform headache attacks with conjunctival injection and tearing — кратковременные односторонние подобные невралгии приступы головной боли с конъюнктивальной инъекцией и слезотечением)—это синдром тригеминальной вегетативной цефалгии, редко встречающийся у детей (Sekhara et al., 2005).
Редактор: Искандер Милевски. Дата публикации: 7.1.2019

Кластерная головная боль — это патология с ярко выраженными болезненными ощущениями, сгруппированными преимущественно в области глаза, надбровья и виска (с одной стороны).
Этот вид головной боли напрямую связан с тригеминоваскулярной системой, то есть с тройничным нервом и иннервируемыми сосудами (от лат. nervus trigeminus — тройничный нерв).
Вообще головная боль относится к наиболее часто встречающимся неспецифическим симптомам различных заболеваний и патологических состояний.
Для упрощения диагностики неврологи разделяют головные боли на четыре типа:
- головные боли напряжения (наиболее частый тип головных болей, возникающий преимущественно на фоне нервного или физического перенапряжения);
- мигренозные;
- хронические головные боли (на протяжении последних трех месяцев у пациента фиксируются минимум 4 раза в неделю);
- кластерные головные боли (пучковая головная боль).
Наряду с приведенным делением на типы есть и общая классификация видов головной боли .
Наиболее редким и тяжелым видом головной боли считают кластерные боли. Согласно официальной медстатистике, кластерная головная боль встречается у 0.1-0.4% населения.
Кластерная головная боль — что это
Кластерная головная боль — это тяжелейшая форма головной боли, проявляющаяся периодическими рецидивирующими приступами. Часто используются и другие названия патологии — пучковая головная боль, мигрень Хортона.
Кластерная головная боль проявляется в виде серии приступов головной боли за ограниченный временной промежуток (от 1-2 недель до 1-2 месяцев) с последующим длительным периодом ремиссии заболевания (иногда кластерные головные боли исчезают на несколько лет).
Справочно. Характерной особенностью кластерной головной боли является сила и интенсивность болевого синдрома. Выраженность головной боли настолько сильная, что среди пациентов с кластерной головной болью были зафиксированы случаи самоубийства, с целью избавления от болей.
Кластерные головные боли встречаются преимущественно у мужчин (у женщин они регистрируется в 4 раза реже).
Дебют заболевания у мужчин отмечается в 20-29 лет. У женщин отмечают два пика заболеваемости (с 15 до 20 и с 45 до 50 лет).
Кластерная головная боль — причины
Точные причины развития кластерных головных болей неизвестны. Наследственный характер пучковых головных болей можно проследить только у 2.5-4% пациентов.
Также большинство специалистов склоняются к мысли, что ведущую роль в развитии приступов кластерных головных болей играет патологическая активность гипоталамуса. 
Однако наиболее часто встречающимися считают:
- употребление спиртных напитков;
- бессонницу;
- употребление некоторых медикаментов (например, гистамина, вводимого подкожно или внутривенно, сублингвальных форм нитроглицерина);
- психоэмоциональное или нервное перенапряжение.
Следует особо подчеркнуть многообразие факторов риска, провоцирующих кластерную головную боль — для всех пациентов они разные.
При возникновении кластерных головных болей, связанных с приемом спиртного, не имеет значение количество употребляемого алкоголя. Развитие таких головных болей не профилактируется препаратами, эффективными при кластерных головных болях.
При этом спиртное выступает в роли провоцирующего фактора только в кластерном периоде, в периоде ремиссии заболевания прием алкоголя не приводит к развитию приступа.
Справочно. Считается, что алкогольиндуцированные кластерные головные боли связаны с сосудорасширяющим воздействием спиртного.
Медикаментозные препараты (гистамин, нитроглицерин) также могут провоцировать кластерную головную боль из-за своего сосудорасширяющего воздействия.
Иногда развитию кластерной головной боли способствует повышение уровня серотонина (вместе с гистамином серотонин отвечает за регуляцию биологических часов человека).
Кластерная головная боль, связанная с перенапряжением, может возникать после просмотра телевизора, длительной работы за компьютером или смартфоном, после интенсивной тренировки, стресса, недостатке кислорода (пребывание в душном непроветриваемом помещении).
Также рассматривается влияние уровня тестостерона на частоту приступов (повышенный уровень тестостерона может выступать в качестве провоцирующего фактора).
У некоторых пациентов кластерные боли могут возникать спонтанно и не иметь связи с провоцирующими факторами.
- высокий рост;
- развитая мускулатура;
- квадратная нижняя челюсть;
- наличие ямочки на подбородке;
- светлый оттенок глаз;
- чрезмерная амбициозность в сочетании с нерешительностью или чрезмерной импульсивностью.
Более девяноста процентов пациентов с кластерными болями много курят (1-1.5 пачки сигарет в день).
Биоритмы и пучковая боль
Считается, что кластерная головная боль (кластерная цефалгия) связана с биоритмами (биологическими часами) человека. В пользу этой теории свидетельствует тот факт, что кластерная головная боль (в кластерном периоде болезни) развивается преимущественно в одно и то же время суток (чаще всего кластерные боли головы возникают ночью, во время фазы быстрого сна).
В норме, за счет нормального функционирования биологических часов человека осуществляется регуляция ферментативной активности организма, гормональной секреции, физиологических реакций и процессов.
Регуляцией режима биологических часов занимается гипоталамус. При нарушениях работы гипоталамуса может происходить чрезмерная активация центральной нервной системы и расширение кровеносных сосудов головного мозга.
Справочно. В основе кластерной головной боли лежит именно чрезмерное наполнение сосудов мозга кровью.
Также провоцировать чрезмерное расширение сосудов головного мозга может низкий уровень мелатонина или резкое повышение уровня серотонина и гистамина в крови.
Патогенез развития
Точный патогенез развития кластерной головной боли неизвестен.
Пусковым фактором развития приступа является ряд биохимических, метаболических и гормональных изменений в организме, связанных с нарушением работы гипоталамуса.
Также кластерный (болевой) цикл могут запускать и следующие триггерные факторы:
- смена часовых поясов (длительные перелеты, переезды);
- бессонные ночи, нарушение физиологического режима сна;
- психоэмоциональные перегрузки;
- длительный просмотр ТВ.
Продолжительность атаки кластерной головной боли — от 15 до 180 мин., до 8 раз в сутки. Кластерные периоды длятся от 7 до 90 дней, могут исчезать на несколько лет.
При проведении ПЭТ (позитронно-эмиссионная томография) у пациентов с кластерными головными болями выявляется гиперактивация клеток серого вещества в задней части гипоталамуса.
Вовлечение в патологический процесс первой ветви тройничного нерва приводит к тому, что кроме головной боли, кластерный приступ сопровождается:
- опущением века (птозом),
- патологическим сужением зрачка (миоз),
- слезотечением,
- заложенностью носа.
Справочно. Все эти симптомы появляются только на стороне поражения (приступ кластерной головной боли носит односторонний характер).
Виды кластерных головных болей
Кластерные боли разделяют по частоте возникновения приступов, поскольку симптомы заболевания всегда одинаковы.
Кластерная головная боль может быть:
- эпизодическая (регистрируется у 80-90% пациентов с кластерной головной болью). У больных отмечается более двух кластерных периодов (их общая длительность обычно колеблется от 7 до 90 дней, между которыми регистрируются ремиссии более 1 месяца);
- хроническая (встречается реже, у 10-20% пациентов). Характерной особенностью является отсутствие ремиссий или их длительность менее месяца, а также частая устойчивость к проводимому лечению.
Следует также отметить, что эпизодические кластерные головные боли могут пропадать на несколько лет. 
Обратите внимание на то, как отличить кластерную головную боль:
- наступает неожиданно и стремительно усиливается;
- приступ длится около часа;
- приступ может наступать во время сна, перед пробуждением;
- приступ может сопровождаться нервозностью и возбуждением;
- болевые ощущения возникают всегда с одной и той же стороны;
- предсказать приступ практически невозможно, на него не влияют внешние факторы. После приступа наступает облегчение и ощущение усталости.
Чем опасны приступы кластерной цефалгии
Главной опасностью кластерной головной боли является интенсивность болевого синдрома.
Невыносимая головная боль может стать причиной самоубийства больного или развития тяжелых депрессий и неврозов, связанных с ожиданием нового приступа.
Кластерная головная боль — симптомы
Кластерные головные боли всегда возникают остро. Пик болевого синдрома отмечается уже через 1-3 минуты после начала приступа.
Средняя длительность приступа кластерной головной боли может колебаться от 15 минут до часа (реже длительность приступа может достигать 1.5-2 часов).
Прекращается болевой приступ также быстро и внезапно, как и начинается.
Как правило, кластерные приступы следуют сериями (пучками, кластерами). За сутки у пациента может наблюдаться от двух до четырех атак (реже около 6-8 атак).
Справочно. Приступ кластерной головной боли обычно возникает ночью. Период типичного кластерного обострения болезни может длиться от двух недель до двух месяцев.
Специфические симптомы кластерной головной боли:
Также может отмечаться повышенное слюноотделение, потливость, светобоязнь, звукобоязнь, рвота.
Справочно. Специфической особенностью кластерного приступа является также невозможность сохранять горизонтальное неподвижное положение тела. Пациенты мечутся по комнате, бьют предметы, избивают стену кулаками.
При этом, повышенная физическая активность может способствовать более быстрому купированию болевого приступа.
Кластерные головные боли могут быть не только первичными, но и вторичными, т.е. болевой синдром может сопровождать различные заболевания. Боль является симптомом аневризмы сонной артерии, дистонии сосудов или инфаркта головного мозга. Очень часто приступы начинаются после черепно-мозговых травм, которые нарушили структуру мозга. 
Данный вид цефалгии может указывать на развитие тяжелых патологий, если боли сопровождаются другими симптомами:
- Рвота, тошнота, нарушение речевой функции, потеря сознания, частичный паралич свидетельствуют о возможном развитии ишемического инсульта или кровоизлияния в мозг.
- Сонливость и слабость на фоне уменьшения боли, а также отсутствие адекватных реакций на происходящее указывают на нарушение мозговой деятельности после травмы.
- Лихорадка на фоне повышенного тонуса мышц шеи указывает на возможный менингит.
- Усиление головной боли при физических нагрузках, а также при кашле и чихании предупреждает о возможном отеке головного мозга.
- Длительная пульсирующая боль в области глазницы свидетельствует о развитии глаукомы.

Специалисты отмечают, что головные боли у детей, наряду с болями в животе, являются наиболее частой причиной обращения к педиатрам. В основном причины головных болей у малышей такие же, как у взрослых, но, если ребенок очень маленький и не может объяснить, что именно у него болит, могут возникнуть затруднения с диагностикой. Что же важно знать о головных болях у детей?
И у взрослых, у детей могут развиваться различные типы головных болей, в том числе мигрени и головные боли напряжения. Последние чаще всего объясняются стрессом. У детей также могут быть хронические ежедневные головные боли.
К основным разновидностям головных болей относятся следующие:
Основные признаки мигрени: пульсирующая боль, тошнота, рвота, повышенная чувствительность к свету и звукам. Могут быть также жалобы на боль в животе.
Головная боль напряжения

Головные боли напряжения могут проявляться ощущением сдавливающего напряжения мышц головы или шеи, умеренными болями, которые не пульсируют, как при мигрени. Тошноты и рвоты при этих болях обычно нет.
Кластерная головная боль
Кластерные головные боли редко встречаются у детей в возрасте до 10 лет. Обычно они проявляются приступами: от одного эпизода, который повторяется через день, до нескольких раз в день. Кластерная боль обычно стреляющая, возникает с одной стороны головы. Может сопровождаться слезоточивостью, заложенностью носа, насморком, двигательным беспокойством или тревожным возбуждением.

Часто маленькие дети не могут объяснить, что конкретно у них болит. Если же говорить о грудных детях, то они тоже могут испытывать головные боли, и определить, что именно болит у них, для родителей затруднительно. Врачи рекомендуют обращать внимание на следующие тревожные признаки:
- грудные дети могут отказываться от обычных игр и больше спят
- беспричинное срыгивание и отказ от еды у грудничков может быть симптомом головной боли, хотя мамы склонны рассматривать это как проявление дискомфорта в животе
- при сильных головных болях дети могут постоянно плакать, закидывая голову
- перемена положения тела, массаж, прикосновения к голове вызывают у ребенка плач. Обычно это характерно для малышей, у которых болит голова
- рвота в течение нескольких часов, дезориентация, потеря равновесия – все это может служить проявлением головной боли у детей
Следует обязательно обратиться к врачу, если ребенок жалуется на головную боль после падения или удара в голову. Это может быть признаком сотрясения мозга или черепно-мозговой травмы.

Ряд факторов может приводить к тому, что у ребенка развиваются головные боли. Их много, и мы перечислим основные:
Заболевание или инфекция. Распространенные болезни, такие как простуда, грипп, ушные инфекции и воспаление околоносовых пазух, являются одними из наиболее частых причин головных болей у детей. Более серьезные инфекции, такие как менингит или энцефалит, также могут вызывать головные боли, но они обычно сопровождаются ригидностью шеи и другими характерными признаками.
Черепно-мозговая травма. Хотя многие травмы у детей проходят бесследно, оставлять их без внимания нельзя. Обратитесь за неотложной медицинской помощью, если ваш ребенок упадает на голову или сильно ударится. Кроме того, обратитесь к врачу, если головная боль у ребенка усугубляется после травмы головы.
Эмоциональные факторы. Стресс и беспокойство могут играть роль в развитии головных болей у детей. Дети с депрессией могут жаловаться на головные боли, особенно если у них возникают трудности с распознаванием чувств грусти и одиночества.
Генетическая предрасположенность. Головные боли, особенно мигрени, чаще встречаются в семьях.
Некоторые продукты питания и напитки. В частности, головные боли может вызвать слишком большое количество кофеина, содержащегося в газированных напитках, шоколаде, кофе и чае.
Нарушения в головном мозге. В редких случаях опухоль, абсцесс или кровотечение в головном мозге могут оказывать давление, вызывая хроническую усугубляющуюся головную боль. Как правило, в этих случаях отмечаются и другие симптомы, такие как нарушения зрения, головокружение и нарушения координации.

Как правило, головную боль могут снять родители в домашних условиях. Но предварительно обязательно надо посоветоваться с педиатром, так как неправильная дозировка и несоблюдение режима приема препаратов также способствует развитию головных болей.
Детей старшего возраста можно обучить расслабляющим упражнениям так как у них большую роль в возникновении головных болей играет напряжение и стресс. Методы расслабления включают глубокое дыхание, йогу, медитацию и прогрессирующую мышечную релаксацию. Если ребенок имеет склонность к депрессиям, то необходимо проконсультироваться со специалистом. Он поможет подростку преодолевать негативный взгляд на мир, который усугубляет стресс и провоцирует головные боли.
Также необходимо следить за режимом питания: пропуски в приемах пищи могут усугублять головные боли.
Каковы причины головной боли у детей? Какие препараты используются при лечении головной боли? Какие немедикаментозные средства лечения головной боли применяются сегодня? Головная боль (цефалгия) у детей наблюдается достаточно часто
Головная боль (цефалгия) у детей наблюдается достаточно часто и может служить основным, а то и единственным симптомом более чем 50 различных заболеваний. Цефалгия — это любые неприятные ощущения, возникающие в области от бровей до затылка (термин является производным от греческих слов cephal — мозг и algos — боль).
Известно, что головной болью (ГБ) страдают 80% взрослых европейцев. Можно предположить, что среди детей распространенность цефалгий примерно аналогична. До 7-летнего возраста у 75% пациентов отмечается головная боль по типу мигрени; тем не менее наиболее распространенный тип цефалгии — это головная боль напряжения [1, 2].
Классификацией Международного общества головной боли предусматриваются следующие цефалгии: мигрень; ГБ напряжения; кластерная (пучковая) ГБ и хроническая пароксизмальная гемикрания; ГБ, не связанная со структурным поражением мозга; ГБ вследствие травмы головы; ГБ вследствие сосудистых заболеваний; ГБ вследствие внутричерепных несосудистых заболеваний; ГБ вследствие приема некоторых веществ или их отмены; ГБ вследствие внемозговых инфекций; ГБ вследствие метаболических нарушений; головная или лицевая боль вследствие патологии черепа, шеи, глаз, ушей, носа, придаточных пазух, зубов, рта, а также других лицевых или черепных структур; краниальные невралгии, боли при патологии нервных стволов и деафферентационные боли; неклассифицируемая ГБ [3]. Все эти виды цефалгии могут отмечаться и у детей, хотя на практике чаще встречаются мигрень, головная боль напряжения и кластерная (пучковая) головная боль.
В целом в этиопатогенезе цефалгии источниками боли могут служить участки твердой мозговой оболочки; артерии основания мозга и внутричерепные артерии; ткани, покрывающие череп; нервы (среди них черепные нервы — тройничный, языкоглоточный, блуждающий, а также первый и второй шейные спинномозговые корешки) [1]. Морфо-функциональной основой периферического отдела системы, ответственной за болевую чувствительность, являются тройничный нерв и ядро его спинномозгового пути. Болевыми рецепторами обладают твердая мозговая оболочка и крупные кровеносные сосуды, а также чувствительные окончания волокон второго шейного корешка спинного мозга. Описанные системы формируют различные варианты головной боли [4].
Ниже рассматриваются патофизиологические особенности трех основных разновидностей головной боли у пациентов детского возраста, поскольку именно этими особенностями обусловлены различные подходы к лечению.
Мигрень. Для классической мигрени характерны две фазы приступа: в первой фазе возникает сосудистый спазм, вызывающий церебральную ишемию и различные очаговые симптомы, запускающие приступ; во второй фазе (транскраниальной и экстракраниальной вазодилатации) начинается пульсирующая ГБ, которая распределяется в области иннервации тройничного нерва и верхних цервикальных корешков [6]. При мигрени с аурой в механизме развития ГБ задействована пароксизмальная деполяризация нейронов коры головного мозга. В первой фазе приступа в области затылочного полюса мозга наблюдается распространяющаяся со скоростью 2 мм в минуту корковая депрессия. В области распространения волны возникают глубокие изменения ионного распределения, приводящие к снижению уровня мозгового кровотока. Церебральная ишемия является результатом констрикции артериол. Наиболее характерный признак классической мигрени — общая гиповолемия в задней части мозга [7]. ГБ вызывается воздействием распространяющейся депрессии на волокна тройничного нерва на мозговых оболочках, при этом высвобождаются вазоактивный кишечный пептид, вещество Р и некоторые другие пептиды [8]. Факторы, запускающие механизм распространяющейся кортикальной депрессии, весьма многочисленны. Среди них любые нарушения гомеостаза калия, генетическая предрасположенность, стрессы, алиментарные факторы, а также высвобождение вазоактивных пептидов из тригемино-васкулярной системы.
При простой мигрени (без ауры) отсутствуют значимые изменения мозгового кровотока, а сами механизмы ее развития труднообъяснимы [9]. Помимо сосудистых изменений (характерных для классической мигрени), при простой мигрени отмечаются нарушения метаболизма и концентрации нейротрансмиттеров (серотонина и его метаболитов).
Причиной развития мигрени могут служить простагландин Е1, тирамин или фенилэтиламин (два последних амина содержатся в шоколаде и сыре) [10].
Кластерная (пучковая) головная боль. Патогенез болезни пока мало изучен и не вполне ясен, хотя известно, что при этом типе ГБ в наружной яремной вене отмечается повышение содержания некоторых болевых пептидов (кальцитонин генсвязанного и интестинального пептида). Вследствие этого предполагается нейрогенное происхождение кластерной головной боли с активацией чувствительных волокон тройничного нерва. Определенную роль могут играть дефект хеморецепторов каротидных телец на стороне боли, а также нарушения секреции отдельных гуморальных факторов (мелатонин, кортизол, тестостерон, β-эндорфин, β-липопротеин, пролактин).
Симптоматика головной боли. В каждом конкретном случае симптомы головной боли определяются типом имеющейся цефалгии. Ниже приводятся особенности различных видов хронической и рецидивирующей головной боли по ряду показателей (характеру, локализации, длительности приступа, периодичности, сопутствующим симптомам). Простая мигрень: характер ГБ — пульсирующий; локализация — одно- или двусторонняя; длительность приступа — 6-48 часов; периодичность — спорадические приступы (до нескольких раз в месяц); сопутствующие симптомы — тошнота, рвота, недомогание, светобоязнь. Классическая мигрень: характер ГБ — пульсирующий; локализация — односторонняя; длительность приступа — 3-12 часов; периодичность — спорадические приступы (до нескольких раз в месяц); сопутствующие симптомы — зрительная аура, тошнота, рвота, недомогание, светобоязнь. Лицевая мигрень: характер ГБ — тупая или пульсирующая; локализация — односторонняя, в нижней половине лица; длительность приступа — 6-48 часов; периодичность — спорадические приступы; сопутствующие симптомы — тошнота, рвота. Кластерная головная боль (гистаминовая цефалгия Хортона): характер ГБ — острая, сверлящая; локализация — односторонняя (преимущественно в области глазницы); длительность приступа — 15-20 минут; периодичность — периоды ежедневных приступов чередуются с длительными ремиссиями; сопутствующие симптомы — на стороне боли могут отмечаться слезотечение, гиперемия лица, заложенность носа и симптом Горнера. Психогенная головная боль: характер ГБ — тупая, сжимающая; локализация — диффузная двусторонняя; длительность приступа — часто постоянная; периодичность — часто постоянная; сопутствующие симптомы — депрессия, тревожность. Невралгия тройничного нерва: характер боли — стреляющая; локализация — в зоне иннервации тройничного нерва; длительность приступа — кратковременная (15-60 секунд); периодичность — много раз в день; сопутствующие симптомы — выявляются триггерные зоны. Атипичная лицевая боль: характер ГБ — тупая, локализация — одно- или двусторонняя, длительность приступа — часто постоянная; периодичность — часто постоянная; сопутствующие симптомы — депрессия, иногда психоз. Головная боль при синуситах: характер ГБ — тупая или острая; локализация — одно- или двусторонняя, в области придаточной пазухи; длительность приступа — варьирует; периодичность — спорадическая или постоянная; сопутствующие симптомы — выделения из носа [11].
Диагностика. Конкретный диагноз у детей устанавливается преимущественно на основании клинических признаков и вышеупомянутых критериев цефалгических синдромов. Помощь в диагностике могут оказать так называемые дневники головной боли, некоторые лабораторные и инструментальные исследования (рентгенография черепа, компьютерная томография и магнитно-резонансная томография головного мозга, ЭЭГ, транскраниальное допплерографическое исследование сосудов головного мозга). Важным диагностическим мероприятием является консультация окулиста, а при подозрении на наличие у пациента депрессии требуется консультация детского психиатра.
Далеко не все средства, используемые при лечении ГБ у взрослых, могут применяться в педиатрической практике вследствие возрастных ограничений. Классическим примером служит анальгин (метамизол натрия), который в мировой практике не назначается детям до 14-летнего возраста (в РФ — до 6 лет). Другим средством, применять которое у пациентов до 16-летнего возраста следует с осторожностью, является ненаркотический анальгетик напроксен (наликсан).
Ниже перечислим современные подходы к лечению трех основных цефалгических синдромов — мигрени, кластерной головной боли и головной боли напряжения.
Лечение мигрени. Профилактическое лечение проводят только при рецидивирующих цефалгиях, устойчивых к используемым средствам неотложной терапии [5]. Мигренозные приступы подлежат лечению только тогда, когда речь идет о часто повторяющихся тяжелых приступах, мешающих активной жизни ребенка [12]. В ряде случаев приходится рассчитывать лишь на частичный эффект, хотя назначение вазоконстрикторов типа эрготамина и/или кофеина при первых симптомах приступа может помочь его купировать (в РФ широко употребляется препарат кофетамин, сочетающий оба упомянутых компонента). Его назначают детям старше 10 лет двукратно, с интервалом 30 минут, по 1 таблетке на прием (в каждой таблетке 0,1 г кофеина и 0,001 г эрготамина тартрата). Назначение простых (ненаркотических) анальгетиков (парацетамола и др.) зачастую оказывается не менее эффективным.
При остром приступе мигрени режимные моменты должны сочетаться с приемом анальгетиков: отдых ребенка в постели (в темной комнате) и прием парацетамола или ацетилсалициловой кислоты. Последняя в педиатрии используется с осторожностью (у детей до 2 лет — только по жизненным показаниям) во избежание развития синдрома Рея [13]. Именно парацетамол (в дозе 15 мг/кг/сутки) — наиболее эффективное и безопасное средство, назначаемое при мигренозных приступах умеренной и сильной выраженности. Ацетилсалициловая кислота эффективна лишь при легких приступах [14]. Другие препараты для лечения сильных приступов — напроксен, ибупрофен, фенацетин или кофеин (отдельно или в сочетании с другими лекарственными средствами).
Для детей старше 10 лет препаратом выбора считается эрготамин. Его назначают перорально в самом начале приступа (доза зависит от используемой лекарственной формы, продолжительность курса лечения не должна превышать 7 дней). Препарат противопоказан детям, у которых в констрикторной фазе приступа отмечается гемианопсия или гемипарез.
Ибупрофен (бруфен) — нестероидное противовоспалительное средство (НПВС). Детям назначается из расчета 20-40 мг/кг/cутки (3-4 раза в день, per os или ректально) [13].
Напроксен — еще одно НПВС, назначаемое детям в возрасте до 5 лет из расчета 2,5-5 мг/кг/сутки в 1-3 приема (продолжительность лечебного курса — до 14 дней), а пациентам старше 5-летнего возраста — в дозе 10 мг/кг/сутки [16].
Кофеин — психомоторный стимулятор, используется в комбинации с другими лекарственными веществами (анальгетиками и т. д.). Детям старше 2 лет (до этого возраста препарат не назначают) кофеин дозируют по 0,03-0,075 г на прием (2-3 раза в день). Кофеин входит в состав комбинированных таблеток (кофетамина, аскофена, новомигрофена, кофицила, пирамеина, цитрамона и др.).
Суматриптан (селективный агонист 5-НТ1-рецепторов) эффективен при лечении мигренозных приступов у взрослых. Однако при лечении детей с мигренью суматриптан не обладает какими-либо преимуществами по сравнению с ибупрофеном [17].
Профилактическое лечение. Пропранолол детям назначают внутрь в начальной дозе 0,5-1,0 мг/кг/сутки 2 раза в день, поддерживающая доза — 2-4 мг/кг/сутки. При наличии сердечной недостаточности или бронхоспазма препарат не применяется [13, 16].
Флунаризин — блокатор кальциевых каналов. Детям с весом до 40 кг назначается в дозе 5 мг 1 раз в сутки. Остальным категориям детей флунаризин назначают так же, как взрослым (по 20 мг 1 раз в первые 2 недели профилактического лечения, затем по 5-10 мг/сутки в 1-2 приема) [13].
Антиконвульсанты класса фенобарбитала или вальпроевой кислоты в ряде случаев позволяют предотвратить приступ, но назначаются только при часто повторяющихся приступах. Дозировки для обоих антиконвульсантов подбирают индивидуально (под контролем врача).
Трициклические антидепрессанты (амитриптилин и др.) редко используются для профилактики мигрени (чаще эти препараты применяются при головной боли напряжения).
Симптоматические средства. При тошноте и рвоте применяется метоклопрамид (церукал, реглан) в дозе 0,5 мг/кг (внутривенно, внутримышечно или внутрь). В этом случае также используют хлорпромазин (нейролептик из группы фенотиазиновых производных) и прохлорперазин [5].
Хлорпромазин. Для достижения быстрого эффекта можно использовать до 3 возрастных доз препарата (внутривенно) через каждые 15 минут. При парентеральном введении у детей старше года разовая доза составляет 250-500 мкг/кг (максимальная доза у детей в возрасте до 5 лет или с массой тела до 23 кг достигает 49 мг/кг/сутки, а в возрасте 5-12 лет или с массой тела 23-46 кг — 75 мг/кг/сутки). При приеме внутрь пациентам в возрасте 1-5 лет препарат назначают в суточной дозе 500 мкг/кг (каждые 4-6 часов), детям старше 5 лет — от 1/3 до 1/2 дозы взрослого (разовая доза для взрослых составляет 10-100 мг, суточная — 25-600 мг). Максимальная доза для детей до 5 лет при приеме внутрь — 40 мг в сутки, для пациентов старше 5 лет — 75 мг в сутки [16].
Диетотерапия. Поскольку пищевая аллергия нередко играет роль пускового фактора мигрени и у детей, рекомендуется исключать из рациона ребенка, страдающего мигренью, ряд продуктов (молоко, сыр, яйца, шоколад, апельсины, изделия из пшеничной и ржаной муки, помидоры и т. д.) [18]. Следует избегать продуктов с такими пищевыми добавками, как глутаминат натрия и нитриты [19].
Лечение кластерной головной боли. В терапии острых приступов заболевания широко используется суматриптан. Менее эффективными средствами считаются НПВС и производные эрготамина. Вдыхание чистого кислорода также входит в число лечебных мероприятий при развитии приступов кластерной головной боли (ингаляции 100%-ного кислорода).
Профилактическое лечение пучковой головной боли предусматривает назначение β-адреноблокаторов (пропранолола и др.), карбамазепина, препаратов лития, а также преднизолона (курсом продолжительностью не более 5 дней) и блокаторов кальциевых каналов (верапамила) [20]. Дозировка пропранолола приведена выше.
Карбамазепин (тегретол, финлепсин) — антиконвульсант (производное иминостильбена). Средняя суточная доза препарата (внутрь) составляет 20 мг/ кг/сутки (в среднем у детей до года — 0,1-0,2 г, 1-5 лет — 0,2-0,4 г, 5-10 лет — 0,4-0,6 г, 10-15 лет — 0,6-1,0 г/сутки) [15].
Из препаратов лития чаще используется лития карбонат (контемнол, седалит). Это нормотимическое средство принимают во время еды, запивая его водой или молоком. При этом контролируют содержание в крови лития, поддерживая его концентрацию 0,5-1,0 ммоль/л. При дозе лития карбоната, составляющей 1,0 г/сутки, нормализации концентрации лития следует ожидать через 10-14 дней. Курс профилактической монотерапии препаратами лития карбоната должен составлять не менее 6 месяцев [13].
Преднизолон. При необходимости в первые дни лечения этот кортикостероидный гормон назначают (per os) из расчета 1-1,5 мг/кг массы тела/сутки, затем дозу уменьшают и препарат отменяют [16].
Верапамил (изоптин, феноптин) — блокатор кальциевых канальцев. Принимается внутрь во время или сразу после еды (в 2-3 приема). Препарат запивают достаточным количеством жидкости. Для детей в возрасте 1-15 лет дозировка составляет 0,1-0,3 мкг/кг/сутки (разовая доза не более 2-5 мг) [13, 16].
Лечение головной боли напряжения. При данном заболевании ведущая роль принадлежит лечению НПВС. Кроме того, может использоваться комбинация НПВС с диазепамом (седуксеном, реланиумом). Последний назначают (при приеме внутрь) в следующей разовой дозировке: 1-3 года — 0,001 г, 3-7 лет — 0,002 г, 7 лет и более — 0,003-0,005 г [13].
Тизанидин (сирдалуд) — миорелаксант центрального действия, широко используемый в терапии ГБ напряжения у взрослых. Опыт его применения у детей ограничен [16].
Трициклические антидепрессанты (амитриптилин, имипрамин). Независимо от возраста и пути введения (внутрь, внутримышечно, внутривенно) амитриптилин назначают с 0,05-0,075 г/сутки, постепенно увеличивая дозу на 0,025-0,05 г до достижения эффекта [15]. Имипрамин (мелипрамин, имизин) детям назначают начиная с 0,01 г 1 раз в день, постепенно (в течение 10 дней) дозу увеличивают до 0,02 г детям 1-7 лет, до 0,02-0,05 г — детям 8-14-летнего возраста (пациентам старше 14 лет — до 0,05 г и более в день).
Читайте также:


