Может ли из за отека носа болеть голова
Простуда часто сопровождается целым рядом различных симптомов. Их интенсивность и проявление зависит от иммунной системы человека и самого возбудителя. Часто помимо кашля и заложенности носа наблюдается и головная боль. Она может быть вызвана различными причинами: от безобидного отека и усталости до опасного воспаления оболочек головного мозга.
Причины патологии

Насморк с головной болью
Головная боль при простуде – частое явление. Она может возникать из-за отека носа, нехватки кислорода, усталости и ослабленности организма. Чтобы понять, почему болит голова от насморка, что делать и как от нее избавиться, нужно обратиться к врачу. Терпеть постоянные и сильные боли не нужно, поскольку они могут быть симптомами довольно опасных заболеваний.
Чаще всего выделяют следующие распространенные причины головной боли при вирусной инфекции:
- Увеличивается количество внутричерепной жидкости. При простуде секреция усиливается, жидкости становится больше, она давит на оболочки головного мозга и вызывает боли. Именно по этой причине препараты для снятия симптомов простуды и гриппа направлены именно на уменьшение отека и облегчение головной боли.
- Интоксикация. Заболевание обычно вызывают бактерии и вирусы. Если они продолжают активно размножаться, их продукты жизнедеятельности вызывают интоксикацию организма, которая выражается в том числе и в головной боли. В этом случае рекомендуется принимать по назначению врача антибактериальные или противовирусные препараты и пить больше жидкости, чтобы токсины выводились из организма через поры и почки.
- Воспаление придаточных пазух носа. Подобное заболевание называют синуситом. Оно имеет свои разновидности в зависимости от того, какие именно пазухи воспалились (гайморит – если пазухи возле носа, фронтит – если лобные пазухи и т.д.). При всех разновидностях наблюдаются сильные головные боли, отек носа, а иногда и гнойные выделения из носа. Чаще всего синусит возникает как осложнение насморка, если не лечить его должным образом.
- Отит. Отит также является осложнением насморка и сопровождается как болями в ухе, так и головными болями, которые могут быть достаточно сильными.
- Менингит. Наиболее опасная причина головной боли. При менингите воспаляются оболочки головного мозга, что очень опасно для жизни. Головные боли при этом очень сильные, наблюдается также тошнота, высокая температура, общая слабость. Такое состояние требует немедленной госпитализации.

Особенности медикаментозного лечения патологии: виды препаратов
Лечение должен назначать врач в зависимости от причин болезни. Оно начинается с выявления этих причин. Поскольку головная боль возникает при насморке и простуде, сначала нужно победить инфекцию.
При тяжелом течении инфекции и сильных головных болях, сильном отеке, назначают противовирусные препараты или антибиотики, если инфекция бактериальная. Их нужно пропить курсом до конца, чтобы остановить размножение микроорганизмов и ускорить выздоровление.
- Среди противовирусных препаратов популярны Эргоферон, Анаферон, Арбидол, Кагоцел, Римантадин. Они имеют различное действие. Одни блокируют размножение бактерий и уничтожают их, а другие активизируют защитную функцию организма и усиливают выработку интерферона. Поэтом назначать такие препараты должен врач с учетом особенностей болезни.
- Если боли сильные, врач пропишет также обезболивающие препараты, например, Брал, Парацетамол, Солпадеин, Пенталгин. Однако их не рекомендуется принимать длительно, они предназначены для экстренного снятия приступа боли.
- При гайморите помимо общего лечения инфекции назначают местные препараты, например спрей и капли Изофра, Аква Марис для промывания и т.д. Существуют также капли для носа с антибиотиками, которые позволяют уничтожить бактерии непосредственно в месте воспаления, а также большой выбор антисептических препаратов.
- Иногда для облегчения головной боли при насморке достаточно сосудосуживающих капель, если боль вызвана отеком и кислородным голоданием. Среди таких препаратов наиболее известны Снуп, Називин, Назол, Ринонорм, Тизин и т.д. Ими можно пользоваться регулярно, но не больше 2-3 раз в день и не дольше 3-5 дней. Если по истечении этого времени насморк и головная боль не прошли, следует обратиться к врачу за обследованием и поиском иного лечения.
Полезное видео — Насморк, гайморит и фронтит.
Если лечение не помогает, голова болит и отек не проходит, то применяют более радикальные методы лечения. При гайморите это прокол гайморовой пазухи и удаление жидкости из нее при помощи зонда.

Народные методы лечения насморка и головной боли
Пользоваться средствами народной медицины при простуде, гриппе и головной боли можно только с разрешения врача. Заниматься самолечением без обследования может быть опасно.
Оно не только не даст желаемого результата, но и может усилить боли и отек. Стоит помнить, что при применении трав, эфирных масел и натуральных соков всегда есть опасность аллергической реакции и ожога слизистой оболочки при закапывании в нос.
Несколько народных средств лечения насморка:
- Можно смазывать ментоловым маслом виски, лоб, участки за ушами. Желательно добавлять его в другое, базовое масло, чтобы не вызвать раздражение кожи. Аналогическим способом используются и аптечные натуральные растирки на основе масла эвкалипта и мяты. Ими можно смазывать ноздри, но только кожу и ни в коем случае не слизистую изнутри, иначе можно получить ожог.
- Любая ароматерапия будет полезна при отсутствии аллергии. Можно использовать для этого аромалапму. Масло лаванды, базилика, мяты помогут снять головную боль и облегчить дыхание.
- Облегчить приступ головной боли поможет холодный компресс. Для этого нужно смочить холодной водой полотенце и приложить его ко лбу на некоторое время. Когда полотенце нагреется, можно повторить процедуру еще 2 раза. Полотенце не должно быть ледяным, нельзя допускать сильного переохлаждения, иначе воспалительный процесс усилится.
- Массаж определенных точек на лице способствует снятию отека и облегчению головной боли. Легкими круговыми движениями при помощи подушечек пальцев нужно массировать ложбинки возле крыльев носа, точку между бровями, виски и участки за мочками ушей.
- Смазывать виски и лоб можно не только маслом, но и соком лимона. Его запах также способствует облегчению головной боли.
- Среди травяных настоев от простуды и головной боли известны настои цветков клевера, бузины, мяты. Их нужно пить в течение дня небольшими порциями.
- Существует и такой способ избавления от головной боли: нужно подержать во рту небольшую порцию коньяка и выплюнуть. Алкоголь, как известно, расширяет сосуды. Однако злоупотреблять им не рекомендуется, поскольку алкоголь ослабляет иммунную систему.
Осложнения

Возможные последствия патологии
Лучшей профилактикой является укрепление иммунитета, закаливание, регулярный прием поливитаминных комплексов, правильное питание и здоровый образ жизни. В этом случае вирусные и бактериальные инфекции будут поражать организм реже, а сама болезнь будет протекать легче.
Важно начинать лечение с самых первых признаков простуды. Как только симптомы появились, необходимо пить как можно больше жидкости, поможет горячее питье с лимоном или малиной, а также постельный режим. В этом случае оно будет наиболее эффективным, а вероятность осложнений значительно снижается.
Насморк с головной болью при неправильном лечении может привести к неприятным последствиям. Например, при самолечении и обильном закапывании в нос различных растительных средств и масел, может возникнуть аллергический ринит. Он сопровождается еще более сильным отеком и головной болью. Последствием такого сильного ринита может быть гайморит, когда инфекция проникает в гайморовы пазухи, вызывая их воспаление. Это приводит не только к головным болям в области носа, щек, лба, но и к образованию гноя. Лечить гайморит труднее, чем обычную простуду, он быстро перетекает в хроническую форму.
Помимо гайморита может возникнуть фронтит или сфеноидит.
Фронтит характеризуется давящими болями в области лба, а сфеноидит – болью в затылке, отдающей в глаза. В этом случае может даже ухудшаться зрение.
Наиболее пугающим последствием является менингит. К нему может привести как гайморит, так и отит, поскольку мозговые оболочки находятся недалеко как от среднего уха, так и от гайморовых пазух. Инфекция может перейти на мозг. Важно начать лечение в первые же сутки после появления симптомов, иначе осложнения могут быть очень серьезными: слепота, глухота или даже летальный исход. К сожалению, распознать менингит бывает не так просто сразу. Симптомы напоминают обычный грипп, но часто добавляется высокая температура, сильные головные боли, рвота, потеря сознания, бред, невозможность наклонить голову, судороги.
Болевые ощущения в любой части тела человека являются сигналом неблагополучия организма. Взаимосвязанность органов проявляется по-разному: и когда боль в носу отдает в разные части головы, то необходимо установить причину ее возникновения. Оставить без внимания синдром ни в коем случае нельзя. Тщательное обследование пациента позволит подобрать правильное лечение, избежать осложнений.
Причины болевых ощущений
Анатомическая структура носа сложная и включает в себя не только наружные полости, но образования, расположенные в лобных и лицевых костях — синусовые пазухи. Стенки их разделяют полости с лобной долей головного мозга, глазницами.
Внутри пазух проходят кровеносные сосуды, нервы. Лобные, решетчатые, верхнечелюстные, клиновидные пазухи связаны друг с другом проходами. Они находятся рядом с ухом, гортанью, головным мозгом. Воспаление носовых полостей ведет к развитию патологических процессов в соседних участках. Если боли в переносице отдают в голову, то продукты распада болезнетворных бактерий попали в кровь, действуя на рецепторы отделов головного мозга.
Возникают гноеродные инфекции в носу вследствие:
- абсцессов;
- карбункулов;
- гайморита;
- опухолей;
- фронтита.
В результате венозных сообщений между носом и головным мозгом внутрь черепа попадают гноеродные бактерии, раковые клетки, кусочки тканей опухоли. Отсюда и развитие:
- тромбозов вен головного мозга;
- тромбозов венозных синусов;
- внутричерепных кровотечений;
- менингитов гнойного характера;
- метастазных опухолей.
От насморка, если его не лечить, возникают воспаления гайморовых пазух. Симптомом заболевания будут боли при наклоне головы, нажатии на область воспаления. Болевые ощущения будут отдавать в голову.
Как связана боль в носу и голове?
Если у пациента возникают боли в голове, отдающие в переносицу, то обязательно направляют человека на обследование к отоларингологу.

Ведь когда нос и голова болит, то связано это с:
- Синуситом. Жидкость, скопившаяся в пазухах, давит на стенки, вызывая неприятные ощущения в соседних органах. Кроме спазмов в голове, возникают приступы в ушах, глазницах, верхних челюстях. К симптому присоединяется высокая температура тела, чувство распирания в пораженной полости.
- Кластерной болью. Приступ боли в глазнице, отечность, покраснение тканей сопровождается заложенностью носа. Страдают от такого синдрома мужчины, употребляющие спиртные напитки.
- Прозопалгией. Возникают боли в тканях лица в результате воспаления тройничного нерва, опухолей мозга. Усиление неприятных ощущений происходит при давлении на переносицу. Заболевание сопровождается отеками на лице, высокой температурой, затрудненностью носового дыхания.
- Новообразованиями. Если носовые полости поражены злокачественными опухолями или образованиями другого характера, то есть опасность их переноса в область мозга. Вместе с заложенностью носа пациенты испытывают спазмы в носовых полостях и голове.
- Миопией, глаукомой. Болезни глаз всегда сопровождаются головными болями.
Когда в течение нескольких дней беспокоит боль в носу, отдающая в лобную и височную часть головы, то необходимо срочное обследование.
Методы диагностики
Среди основных методик диагностики причин возникновения насморка выделяют:
- рентгенологию;
- компьютерную и магнитно-резонансную томографию гайморовых пазух и мозга;
- проверку внутриглазного давления;
- лабораторные исследования мочи и крови.
Для постановки дифференциального диагноза определяют:
- локализацию спазма;
- частоту его возникновения;
- интенсивность от умеренного до сильного;
- характер проявления симптома от резкого до приступообразного или тупого;
- продолжительность болевых ощущений.
Только точный диагноз позволит подобрать соответствующее лечение, избежать последствий инфекции.
Когда необходимо обследоваться?
При наличии головной боли чаще принимают таблетку и все. Но ведь спазмы в голове — это сигнал о сбоях в работе организма, развитии тяжелых заболеваний. Срочно обращаются к врачу, когда:
- симптомы болезни не проходят в течение нескольких дней;
- у пациента высокая температура вместе с болями;
- неприятные ощущения возникают, когда наклоняют голову;
- приступы спазмов в голове и носу сопровождаются насморком, слезоточивостью, покраснением глаз.

В этих случаях заниматься самолечением не стоит, это опасно. Спасет от тяжелых последствий полное обследование и соблюдение рекомендаций терапевта, отоларинголога.
Новый коронавирус, видимо, способен проникнуть в организм любого человека и инфицировать каждую клеточку на своем пути - от мозга до сердца и легких, кишечника и пальцев ног. При этом, инфекция обладает целым набором различных симптомов - от головокружения и психического расстройства до инсульта и летального исхода. Врачи уверены, список характерных COVID-19 симптомов будет разрастаться, пишет научно-популярное издание Elemental.
- Это беспрецедентный случай. Те осложнения от болезни, которые мы наблюдаем, просто невероятны, - отмечает эпидемиолог, профессор Университета Огайо Роберт Салата.
Коронавирус уже называют одним из самых опасных и трудноизлечимых вирусных заболеваний, которое наблюдается в последние десятилетия. Ему оказываются подвержены практически все человеческие органы, замечает кардиолог Школы медицины при Йельском университете Харлан Крумхольц .
- Эта болезнь протекает в два этапа, - говорит инфекционист Школы медицины Йельского университета Махали Десрюссо. - Как грипп и другие вирусные инфекции, COVID-19 утихает через несколько дней после проявления первых симптомов, поскольку иммунная система включается в работу и нейтрализует патоген. Для многих на первом же этапе болезнь заканчивается. Однако у отдельных людей, в частности у тех, кто старше 65 лет, людей с хроническими заболеваниями и даже детей, наступает второй этап болезни. В этот момент воспаление охватывает практически все ключевые органы и даже целые системы.
Гиперактивная реакция иммунной системы на вирус приводит к массовому сбою организма. Отсюда и возникает риск загустения крови и образования тромбов.
Врачи опасаются, что у коронавируса припасено еще много сюрпризов для человечества. Но давайте рассмотрим наиболее распространенные симптомы, которые сопровождают эту инфекцию.
ГОРЛО И ЛЕГКИЕ
Первым, где оседает коронавирус в организме, становится горло. И у большинства патоген там и остается. Но в некоторых случаях вирус проникает глубоко в легкие или желудок. Оттуда инфекция может распространяться по всей пищеварительной и даже кровеносной системам.
В легкие коронавирус проникает потому, что этот в этом органе содержится много клеток, у которых есть ACE2 рецептор, реагирующий на SARS-CoV-2. Процесс инфицирования приводит к повреждению и разрушению клеток лёгких, вызывая бурную реакцию со стороны иммунной системы. Если вирус добрался до легких, то это довольно часто приводит к госпитализации пациента.
Но белок АСЕ2 есть еще и в кровеносных сосудах, кишечнике, нервных окончаниях… видимо, поэтому коронавирус способен атаковать практически все органы в теле человека.
ОТЕК МОЗГА И СПУТАННОЕ СОЗНАНИЕ
Высокая температура и головные боли могут быть признаками многих заболеваний, в том числе и COVID-19. Некоторые пациенты обращались к врачам, жалуясь на головную боль, спутанное сознание, полную дезориентацию в пространстве и лихорадку, а затем получали диагноз - коронавирусная инфекция.
До сих пор ученые так и не установили - может ли коронавирус поражать мозг. Ведь если в легкие не поступает достаточно кислорода, следовательно его в первую очередь лишается мозг, провоцируя галлюцинации и судороги.
ЦИТОКИНОВЫЙ ШТОРМ
Когда у человека, болеющего коронавирусом, возникают трудности с дыханием, это говорит о том, что SARS-CoV-2 проник в легкие и иммунная система вступила с ним в бой. Большинство пациентов успешно справляются с этой заразой и выздоравливают. Но бывает так, что инфекция никуда не уходит, и тогда иммунная система начинает перегружаться, бесконтрольно высвобождая поток цитокинов (белка, управляющего иммунной реакцией). Они вместо того, чтобы атаковать и уничтожать только вредоносные клетки, они убивают еще и здоровые. Этот процесс в организме называется цитокиновым штормом и чаще всего приводит к летальному исходу. Чрезмерная активность иммунной системы может привести к снижению давления и низкому уровню кислорода в крови.
КОВИДНАЯ ПНЕВМОНИЯ
Врачи отмечают, что у пациентов с COVID-19 наблюдается опасно низкий уровень кислорода в крови, хотя в целом на самочувствие они не жалуются, ну за исключение общей слабости и одышки.
Это состояние называют скрытым кислородным голоданием (гипоксия) и похоже, когда высоко в горах человеку не хватает воздуха.
Люди, у которых фиксируют гипоксию, находятся в опасности, не осознавая того. Чаще всего, реальная картина видна на рентгеновских снимках: воздушные мешки легких оказываются заполнены жидкостью или гноем. Медики называют это ковидной пневмонией. При вскрытии умерших пациентов с COVID-19, легких одних весили почти 2 кг, когда у здорового человека их вес колеблется около 900 грамм.
ТРОМБОЗ
Не так давно врачи пришли к выводу, что коронавирус поражает кровеносные сосуды. Одно исследование показало, что в 31% случае у людей, находящихся в реанимации с COVID-19, образовывались кровеносные сгустки. Обычно подобное происходит, когда организм пытается остановить кровотечение. Но такие сгустки - тромбы - могут внезапно начать двигаться и перекрыть приток крови, к примеру, в мозг, вызвав инсульт.
- Препараты, разжижающие кровь, не могут наверняка предотвратить свертывание крови у пациентов с коронавирусом. Поэтому молодые люди умирают от инсультов, вызванных закупоркой сосудов головного мозга, - пишет доктор Кассандра Уилльярд в научном журнале Nature.
О наличии тромбов и загустению крови можно судить по уровню белковых ферментов, называемых D-димерами. И, как отмечают медики, у пациентов с COVID-19, уровень D-димеров необычайно высокий.
ВОСПАЛИТЕЛЬНЫЙ СИНДРОМ У ДЕТЕЙ
В конце апреля американские врачи стали выявлять загадочный синдром токсического шока у детей. В некоторых случаях медики установили связь с коронавирусом, но в других - нет. Необъяснимый воспалительный процесс специалисты окрестили как детский мультисистемный воспалительный синдром.
Ему характерна длительная лихорадка, воспалительный процесс, сыпь, сбой работы некоторых внутренних органов, а также общее состояние, которое обычно наблюдается при шоке. Педиатры также сравнивают эти симптомы с синдромом Кавасаки .
Синдром Кавасаки - редкое заболевание, которое поражает детей в возрасте от 3 до 10 лет. Ему характерно поражение средних и мелких артерий, тромбоз, образование аневризм и разрыв сосудистой стенки.
И детский мультисистемный воспалительный синдром, и синдром Кавасаки приводят к слишком агрессивной реакции иммунной системы на коронавирус. Это может сопровождаться воспалением кровеносных сосудов и сердечной мышцы.
ПОТЕРЯ ЗАПАХА И ВКУСА
Потеря обоняние, или аносмия, может сопровождать обычную простуду, и возникает, когда у человека есть заложенность носа. Но это не так страшно. При других заболеваниях потеря обоняния происходит из-за гибели нервных окончаний, находящихся в носовой полости.
Поначалу врачи удивлялись, что люди, у которых была лишь аносмия, получали положительный анализ на коронавирус. Правда, до сих пор специалисты так и не нашли ответ, как же COVID-19 провоцирует потерю вкуса и обоняния. Может быть, и здесь сыграл свою роль ACE2-рецептор, благодаря которому коронавирус проникает в здоровые клетки.
КОВИДНЫЕ ПАЛЬЦЫ
Еще одним довольно странным симптомом COVID-19 является ишемия пальцев рук и ног, то есть происходит снижение притока крови к конечностях, отчего они становятся красными или фиолетовыми. В основном медики отмечали этот симптом у молодых людей, у которых, кроме ковидных пальцев, других признаков заболевания и не был. Медики полагают, что этот симптом возникает из-за повреждения или закупорки мелких кровеносных сосудов.

Пациенты часто жалуются, что болит переносица, иногда без каких-либо видимых причин. Если у человека возникает боль в области лба или глаз, такие признаки могут свидетельствовать о наличии одной из нескольких патологий.
Чтобы узнать, как избавиться от болевых ощущений в лобной части головы, рекомендуется пройти диагностику. Избавиться от недуга поможет лечение, назначенное специалистом.
Для понимания, какие именно заболевания вызывают неприятные ощущения в области переносицы, определим основные причины болей, методы их лечения.
Причины боли в области переносицы и лба
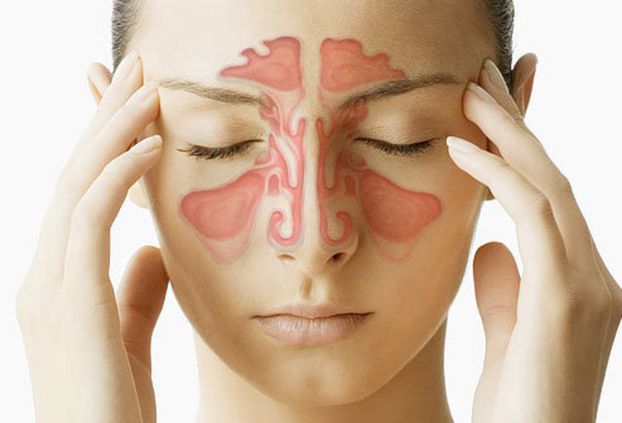
Боль – симптом многих заболеваний. Если она локализуется в определенном месте, это свидетельствует о поражении именно этой части тела больного.
Головные боли появляются из-за нарушений в работе нервной и сердечно-сосудистой систем организма, заболеваний ЛОР-органов, зубов и так далее.
Когда болят переносица и лоб, врач прежде всего ищет причину в поражении рядом расположенных органов и сосудов. Рассмотрим наиболее распространенные причины и характер проявления болевых ощущений.
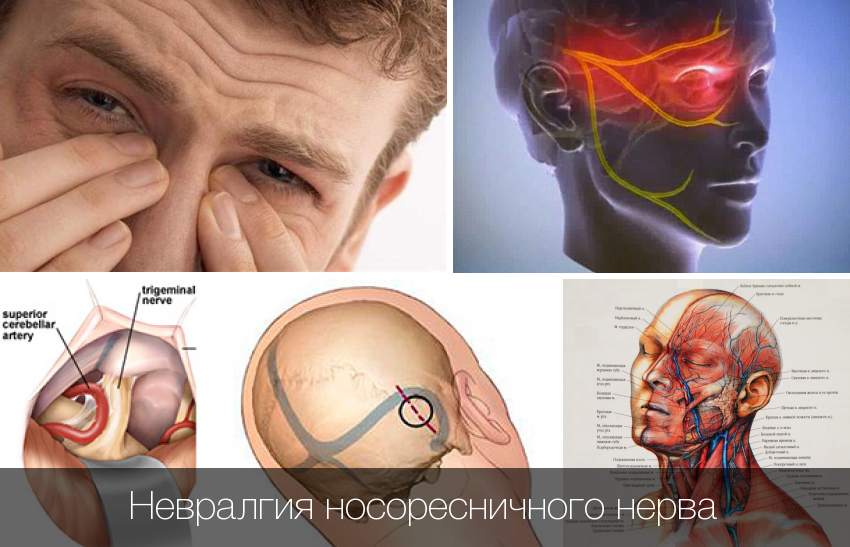
Довольно безобидной этиологией болей во лбу, переносице является невралгия носоресничного нерва. Наиболее подвержены возникновению данной патологии пациенты до 35-40 лет. Человек чувствует дискомфорт, болевые ощущения в области пазух носа, лба, глаз.
- довольно сильные, при остром проявлении могут стать причиной ночных пробуждений. Часто появляются именно ночью;
- давящие, при этой патологии боль давит на переносицу, лоб, возникает ощущение распирания изнутри головы.

Дополнительные симптомы:
- патология затрагивает глаза: они могут покраснеть, появляется слезотечение, иногда нарушается питание роговицы;
- пульсация в лобной области;
- появляются выделения из носа, отекает, краснеет слизистая оболочка носовой полости.
Привести к этой патологии могут осложнения ОРЗ, стоматологические недуги, ЛОР-заболевания, затрагивающие нервные окончания, в том числе искривление носовой перегородки, и другие причины.

У пациентов разного возраста причинами головных болей в области переносицы становятся травмы. Удар в нос можно получить при неудачном падении, нападении, активных детских играх. Следствиями травм являются ушиб мягких тканей, повреждение хрящей, отек и покраснение в пораженном месте, ссадины.
Если случился перелом носа – это повод немедленно обращаться к специалистам-отоларингологам. Восстановление носовой перегородки, проходимости носовых ходов избавит пациента от дискомфортных ощущений, болей.
При синусите больной страдает от сильных болевых ощущений, они особенно интенсивны утром или вечером. Заподозрить эту болезнь можно, когда боль отдает в переносицу во время поворота головы, прикосновения к коже лица, ощущается дискомфорт в области глазниц, лба.
Периодически возникающий насморк, отек и заложенность носа, свидетельствуют о наличии очага воспаления в одном из ЛОР-органов. Хронические патологии их диагностируются довольно часто.
Первым признаком воспалительного процесса в ЛОР-органах, протекающего в хронической форме, является головная боль.
Она дополняется общей слабостью, покалываниями в переносице. При провоцирующих факторах болезнь обостряется. Таким факторами являются:
- сильное физическое переутомление пациента;
- снижение иммунитета;
- перегрев.
Острый ринит также иногда сопровождается распирающей, давящей болью в носу. При этой патологии появляются выделения водянистой слизи, приобретающие со временем густую консистенцию.
Появляется отечность, в носовой полости возникает очаг инфекции. При отсутствии адекватного лечения ринит может осложняться или переходить в хроническую форму.
Когда острый синусит не проходит в течение недели, можно предположить, что воспаление перешло на гайморовы пазухи – развивается гайморит.
Эта патология требует немедленного вмешательства отоларинголога, так как она может привести к серьезным последствиям. При гайморите пациент чувствует сильную головную боль, пульсацию, которая иногда иррадиирует в область висков.
Также дополняется симптомокомплекс болевыми ощущениями в области лба, переносицы, возможно отсутствие экссудата в первые дни. Затем пациент отмечает выделение желтой густой слизи, повышение температуры. У некоторых возникает мигрень, интоксикация организма внешне проявляется в общей слабости, повышенной утомляемости.
Это воспаление фронтальных синусов – лобных пазух. Проявляется патология болью во лбу, межбровной зоне, переносице. Когда человек наклоняет голову, происходит механическое надавливание на воспаленную область, боль будет усиливаться. Сопровождается патология ощущением тяжести в зоне воспаления.

Болезнь возникает из-за воспаления крылонебного нервного узла. Признаки, свидетельствующие о наличии этой патологии:
- сильно выраженные боли в переносице, области лба;
- головокружение, цефалгия;
- болят глазницы;
- боль усиливается, если нажать в области глазниц.
Неприятные ощущения также иррадиируют в разные зоны головы, особенно в верхнюю челюсть, редко в плечи, лопатки.
Особенностями патологии являются сильная головная боль, заложенность носа, ощущение распирания в переносице, нарушение обоняния, субфебрилитет. Возникает патология как осложнение насморка, воспаления лобных и гайморовых пазух. Возбудителем является вирусная, бактериальная инфекция.
Это основные причины дискомфортных ощущений в нижней части лба, переносице. Патологии ЛОР-органов или неврологические недуги нуждаются в специальном лечении. Но часто пациенты обращаются к врачу, когда процесс уже слишком далеко зашел. Поэтому важно знать, при каких состояниях необходимо срочно идти на прием к специалисту.
Когда необходима помощь врача

Взрослые люди в силу определенных обстоятельств склонны затягивать с визитом к врачу. Часто используются методы самолечения, которые не дают положительных результатов. Пациенты не подозревают о том, что если постоянно болит переносица и голова, это может привести к плачевным последствиям.
Симптомы, при которых необходимо сразу же обращаться к врачу:
- гипертермия – повышение температуры до 38 градусов и выше, которое длится более 3 дней;
- голова болит постоянно, не переставая.
- болит лоб настолько, что человеку сложно наклониться, поворачивать голову, спать, не покидает ощущение тяжести в голове;
- появление высыпаний на теле;
- из носа вытекает гнойный экссудат;
- продолжающиеся несколько дней головокружения, тошнота или рвота.
Болевой синдром, не проходящий несколько дней, уже является причиной для посещения невролога или отоларинголога. Если у человека появляются одновременно несколько перечисленных выше симптомов, необходимо срочно обращаться к врачу. Без преувеличения, на кону — полноценная жизнь пациента.
Диагностика
Диагностические мероприятия зависят от характера симптомов. При правильно поставленном диагнозе легко вылечить затянувшееся заболевание, вызывающее боль в переносице. Для дифференциации неврологического или отоларингологического диагноза проводится обследование, в ходе которого применяются следующие методы:
- общие анализы крови, мочи – позволяют выявить нарушения в работе организма, наличие воспалительных процессов, вирусной или бактериальной инфекции;
- мазок из носа на бакпосев – необходим для определения вида возбудителя заболевания;
- рентгенография носовой полости – позволяет выявить повреждения костей носа или наличие экссудата в носовых пазухах;
- УЗИ пазух носа;
- магнитно-резонансная томография головы – очень информативный метод для выявления изменений в тканях и органах при их поражении.
При болях в области лба постановка диагноза крайне важна, так как воспалительный процесс при определенных условиях может быстро распространиться на другие ткани, вплоть до оболочек головного мозга. Возможно, в ходе диагностических мероприятий больному потребуется дополнительная консультация хирурга, невролога, стоматолога.
Лечение при боли в области лба и переносицы

В ходе обследования определяется состояние пазух носа, есть ли там новообразования, хронические очаги инфекции. Боль в переносице возможна также при врожденной патологии ЛОР-органов, в этом случае показано только хирургическое лечение – операция.
Когда болевые ощущения сопровождаются насморком, безобидным лечением в домашних условиях будет промывание носовых ходов. Это первая помощь при острых синуситах, рините. Для этого необходимо вооружиться грушей или шприцем.

В один носовой ход заливается специальный раствор, выводится через вторую ноздрю или через рот. Затем промывается другой ход. Промывания носа эффективны при гайморите. Высмаркивание и орошение солевым раствором не дает полной гарантии выхода гнойного содержимого гайморовых пазух. Для этой процедуры используются такие средства:
- перманганат калия (марганцовка). Вещество полностью растворяется в воде, в сильной концентрации может обжечь слизистую.
- фурацилин;
- соль, лучше специальная морская. Отлично справляется с удалением патологических микроорганизмов, снижает отечность.
- отвар ромашки. Ромашка обладает антисептическим, противовоспалительным свойством;
- настойка прополиса. Обладает противомикробными и противовоспалительными свойствами. Помогает справиться с инфекцией, восстанавливает нормальное состояние слизистой оболочки.

Разные причины приводят к ощущению распирания, давления в переносице, часто для снятия симптома используются сосудосуживающие препараты. Лечение инфекции иногда требует применения сильных антибиотиков, кортикостероидных препаратов для снижения отечности, восстановления нормальных функций органов.
Профилактика

Предотвратить развитие патологий ЛОР-органов, невралгий можно, следуя несложным правилам:
- Не допускать переохлаждения организма, избегать заражения вирусной или бактериальной инфекцией. Обычная простуда при несвоевременном, неправильном лечении и развитии осложнений может вызвать боль в переносице.
- Заботиться о повышении иммунитета. Для этого полезно закалять организм, особенно в детском возрасте.
- Вести активный образ жизни – необходимо делать зарядку, заниматься спортом. Подойдут общеукрепляющие физические упражнения.
- Заботясь о здоровье, в холодное время года нужно следить уровнем влажности воздуха в отапливаемом помещении. В жару лучше чаще делать влажные уборки в доме, чтобы уменьшить попадание пыли в органы дыхания. Пыль оседает на слизистой оболочке носовой полости, что затрудняет полноценную работу важного органа.

Предотвратить головную боль в переносице и области лба можно, постоянно укрепляя организм. Лето – прекрасное время для этого. Использование в пищу сезонных овощей, фруктов, купание в прохладной воде способствуют естественному укреплению защитных сил организма.
В весенний и осенний периоды вспышки сезонных заболеваний рекомендуется использовать витаминные комплексы.
Стоит обратить внимание также на своевременное лечение неврологических и ЛОР-заболеваний. Даже незначительные проявления указанных патологий могут повлечь серьезные последствия для организма человека. Небрежное отношение к собственному здоровью недопустимо. Будьте здоровы!
Читайте также:


